Воспаление медиаторы воспаления в картинках
Появление воспалительных процессов в ответ на действие патологического фактора является адекватной реакцией организма. Воспаление – комплексный процесс, который развивается на местном или общем уровне, возникающий в ответ на действие чужеродных агентов. Основная задача развития воспалительной реакции направлена на устранение патологического влияния и восстановление организма. Медиаторы воспаления являются посредниками, принимающими непосредственное участие в этих процессах.
Кратко о принципах воспалительных реакций
Иммунная система – охранник человеческого здоровья. При появлении необходимости она вступает в бой и уничтожает бактерии, вирусы, грибы. Однако при усиленной активизации работы процесс борьбы с микроорганизмами можно увидеть визуально или прочувствовать появление клинической картины. Именно в подобных случаях развивается воспаление как защитный ответ организма.
Различают острый процесс воспалительной реакции и хроническое ее течение. Первый возникает в результате внезапного действия раздражающего фактора (травма, повреждение, аллергическое влияние, инфекция). Хроническое воспаление имеет затяжной характер и не столь выраженные клинические признаки.
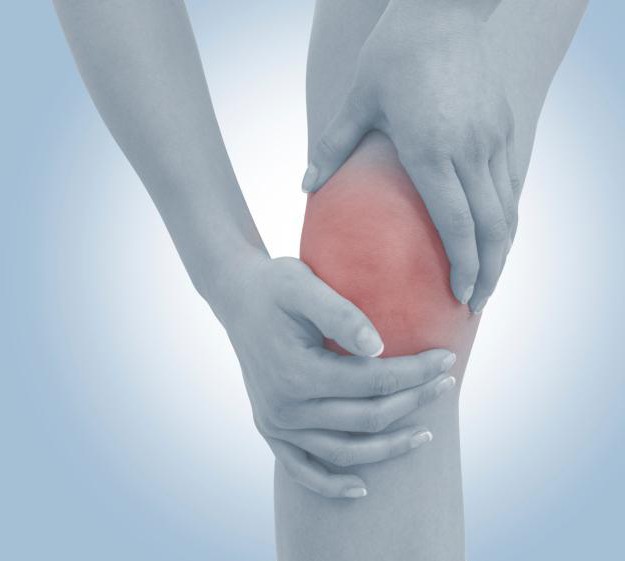
В случае местного ответа иммунной системы в зоне травмы или ранения появляются следующие признаки воспалительной реакции:
- болезненность;
- припухлость, отечность;
- гиперемия кожи;
- нарушение функционального состояния;
- гипертермия (подъем температуры).
Стадии развития воспаления
Процесс воспаления основан на одновременном взаимодействии защитных факторов кожи, крови и иммунных клеток. Сразу после контакта с чужеродным агентом организм отвечает местным расширением сосудов в зоне непосредственной травматизации. Происходит увеличение проницаемости их стенок и усиление местной микроциркуляции. Вместе с током крови сюда поступают клетки гуморальной защиты.
Во второй стадии иммунные клетки начинают борьбу с микроорганизмами, оказавшимися в месте повреждения. Начинается процесс, имеющий название фагоцитоз. Клетки-нейтрофилы изменяют свою форму и поглощают патологических агентов. Далее выделяются специальные вещества, направленные на уничтожение бактерий и вирусов.
Параллельно с микроорганизмами нейтрофилы уничтожают и старые мертвые клетки, располагающиеся в зоне воспаления. Таким образом, начинается развитие третьей фазы реакции организма. Очаг воспаления как бы ограждается от всего организма. Иногда в этом месте может ощущаться пульсация. Клеточные медиаторы воспаления начинают продуцироваться тучными клетками, что позволяет очистить травмированную область от токсинов, шлаков и других веществ.

Общие понятия о медиаторах
Медиаторы воспаления – это активные вещества биологического происхождения, выделением которых сопровождаются основные фазы альтерации. Они отвечают за возникновение проявления воспалительных реакций. Например, усиление проницаемости стенок сосудов или местное повышение температуры в зоне травматизации.
Основные медиаторы воспаления выделяются не только при развитии патологического процесса. Их выработка происходит постоянно. Она направлена на регуляцию функций организма на тканевом и клеточном уровнях. В зависимости от направленности действия, модуляторы оказывают эффект:
- аддитивный (добавочный);
- синергетический (потенцирующий);
- антагонический (ослабляющий).
При появлении повреждения или в месте действия микроорганизмов медиаторное звено контролирует процессы взаимодействия воспалительных эффекторов и смену характерных фаз процесса.
Виды медиаторов воспаления
Все воспалительные модуляторы разделяются на две большие группы, в зависимости от их происхождения:
- Гуморальные: кинины, производные комплемента, факторы свертывающей системы крови.
- Клеточные: вазоактивные амины, производные арахидоновой кислоты, цитокины, лимфокины, лизосомальные факторы, активные метаболиты кислорода, нейропептиды.
Гуморальные медиаторы воспаления находятся в организме человека до воздействия патологического фактора, то есть организм имеет запас этих веществ. Их депонирование происходит в клетках в неактивном виде.
Вазоактивные амины, нейропептиды и лизосомальные факторы также являются предсуществующими модуляторами. Остальные вещества, относящие к группе клеточных медиаторов, вырабатываются непосредственно в процессе развития воспалительной реакции.
Производные комплемента
К медиаторам воспаления относятся производные комплимента. Эта группа биологически активных веществ считается самой важной среди гуморальных модуляторов. К производным относятся 22 различных белка, образование которых происходит при активации комплемента (образовании иммунного комплекса или иммуноглобулинов).
- Модуляторы С5а и С3а отвечают за острую фазу воспаления и являются либераторами гистамина, продуцируемого тучными клетками. Их действие направлено на усиление уровня проницаемости клеток сосудов, что осуществляется прямым способом или опосредственно через гистамин.
- Модулятор С5а des Arg повышает проницаемость венул в месте воспалительной реакции и привлекает нейтрофильные клетки.
- С3Ь способствует фагоцитозу.
- Комплекс С5Ь-С9 отвечает за лизис микроорганизмов и патологических клеток.
Эта группа медиаторов продуцируется из плазмы и тканевой жидкости. Благодаря поступлению в патологическую зону, происходят процессы экссудации. При помощи производных комплемента высвобождаются интерлейкин, нейромедиаторы, лейкотриены, простагландины и факторы, активирующие тромбоциты.
Кинины
Эта группа веществ является вазодилататорами. Они образуются в тканевой жидкости и плазме из специфических глобулинов. Основными представителями группы являются брадикинин и каллидин, эффект действия которых проявляется следующим образом:
- участвуют в сокращении мускулатуры гладких групп;
- за счет сокращения сосудистого эндотелия усиливают процессы проницаемости стенки;
- способствуют увеличению артериального и венозного давления;
- расширяют мелкие сосуды;
- вызывают появление боли и зуда;
- способствуют ускорению регенерации и коллагенового синтеза.
Действие брадикинина направлено на открытие доступа плазмы крови к очагу воспаления. Кинины – медиаторы боли воспаления. Они раздражающе действуют на местные рецепторы, вызывая дискомфорт, болезненное ощущение, зуд.
Простагландины
Клеточными медиаторами воспаления являются простагландины. Эта группа веществ относится к производным арахидоновой кислоты. Источниками простагландинов являются макрофаги, тромбоциты, гранулоциты и моноциты.
Простагландины – медиаторы воспаления, проявляющие следующую активность:
- раздражение болевых рецепторов;
- расширение сосудов;
- увеличение экссудативных процессов;
- усиление гипертермии в очаге поражения;
- ускорение передвижение лейкоцитов в патологическую зону;
- увеличение отечности.
Лейкотриены
Биологически активные вещества, относящиеся к вновь образующимся медиаторам. То есть в организме в состоянии покоя иммунной системы их количество недостаточно для немедленного ответа раздражающему фактору.
Лейкотриены провоцируют усиление проницаемости сосудистой стенки и открывают доступ лейкоцитам в зону патологии. Имеют значение в генезе воспалительной боли. Вещества способны синтезироваться во всех кровяных клетках, кроме эритроцитов, а также в адвентиции клеток легких, сосудов и тучных клетках.
В случае развития воспалительного процесса в ответ на бактерии, вирусы или аллергические факторы лейкотриены вызывают спазм бронхов, провоцируя развитие отечности. Эффект схожий с действием гистамина, однако более длительный. Орган-мишень для активных веществ – сердце. Выделяясь в большом количестве, они действуют на сердечную мышцу, замедляют коронарный кровоток и усиливают уровень воспалительной реакции.
Тромбоксаны
Эта группа активных модуляторов образуется в тканях селезенки, мозговых клетках, легких и кровяных клетках тромбоцитах. Оказывают спастическое воздействие на сосуды, усиливают процессы тромбообразования при ишемии сердца, способствуют процессам агрегации и адгезии тромбоцитов.
Биогенные амины
Первичные медиаторы воспаления — гистамин и серотонин. Вещества являются провокаторами первоначальных нарушений микроциркуляции в зоне патологии. Серотонин – нейромедиатор, который вырабатывается в тучных клетках, энтерохромаффинах и тромбоцитах.
Действие серотонина меняется в зависимости от его уровня в организме. В обычных условиях, когда количество медиатора является физиологическим, он усиливает спазмированность сосудов и повышает их тонус. При развитии воспалительных реакций количество резко увеличивается. Серотонин становится вазодилататором, повышая проницаемость сосудистой стенки и расширяя сосуды. Причем его действие в сотню раз эффективнее второго нейромедиатора биогенных аминов.

Гистамин – медиатор воспаления, имеющий разностороннее действие на сосуды и клетки. Действуя на одну группу гистаминчувствительных рецепторов, вещество расширяет артерии и угнетает передвижение лейкоцитов. При воздействии на другую – сужает вены, вызывает повышение внутрикапеллярного давления и, наоборот, стимулирует движение лейкоцитов.
Действуя на нейтрофильные рецепторы, гистамин ограничивает их функциональность, на рецепторы моноцитов – стимулирует последние. Таким образом, нейромедиатор может оказывать воспалительное противовоспалительное действие одновременно.
Сосудорасширяющий эффект гистамина усиливается под влиянием комплекса с ацетилхолином, брадикинином и серотонином.
Лизосомальные ферменты
Медиаторы иммунного воспаления вырабатываются моноцитами и гранулоцитами в месте патологического процесса в ходе стимуляции, эмиграции, фагоцитоза, повреждения и смерти клеток. Протеиназы, которые являются основным компонентом лизосомальных ферментов, обладают действием противомикробной защиты, лизируя чужеродные уничтоженные патологические микроорганизмы.
Кроме того, активные вещества способствуют повышению проницаемости сосудистых стенок, модулируют инфильтрацию лейкоцитов. В зависимости от количества выделенных ферментов, они могут усилить или ослаблять процессы миграции лейкоцитарных клеток.
Воспалительная реакция развивается и держится на протяжении долгого времени за счет того, что лизосомальные ферменты активируют систему комплемента, высвобождают цитокины и лимокины, активируют свертывание и фибринолиз.

Катионные белки
К медиаторам воспаления относятся белки, содержащиеся в нейтрофильных гранулах и имеющие высокую микробицидность. Эти вещества действуют непосредственно на чужеродную клетку, нарушая ее структурную мембрану. Это вызывает гибель патологического агента. Далее происходит процесс уничтожения и расщепления лизосомальными протеиназами.
Катионные белки способствуют высвобождению нейромедиатора гистамина, повышают проницаемость сосудов, ускоряют адгезию и миграцию лейкоцитарных клеток.
Цитокины
Это клеточные медиаторы воспаления, продуцируемые следующими клетками:
- моноцитами;
- макрофагами;
- нейтрофилами;
- лимфоцитами;
- эндотелиальными клетками.
Действуя на нейтрофилы, цитокины повышают уровень проницаемости сосудистой стенки. Также они стимулируют лейкоцитарные клетки к умерщвлению, поглощению и уничтожению чужеродные поселившихся микроорганизмов, усиливают процесс фагоцитоза.
После умерщвления патологических агентов цитокины стимулируют восстановление и пролиферацию новых клеток. Вещества взаимодействуют с представителями из своей группы медиаторов, простагландинами, нейропептидами.
Активные метаболиты кислорода
Группа свободных радикалов, которые вследствие наличия у себя непарных электронов, способны вступать во взаимосвязь с другими молекулами, принимая непосредственное участие в развитии воспалительного процесса. К метаболитам кислорода, которые входят в состав медиаторов, относятся:
- гидроксильный радикал;
- гидроперекисный радикал;
- супероксидный анион-радикал.
Источником этих активных вещества служат внешний слой арахидоновой кислоты, фагоцитозный взрыв при их стимуляции, а также окисление малых молекул.
Метаболиты кислорода повышают способность фагоцитозных клеток к уничтожению чужеродных агентов, вызывают окисление жиров, повреждение аминокислот, нуклеиновых кислот, углеводов, что усиливает сосудистую проницаемость. В качестве модуляторов метаболиты способны увеличивать воспалительные явления или оказывать противовоспалительное действие. Большое значение имеют при развитии хронических заболеваний.
Нейропептиды
К этой группе относятся кальцитонин, нейрокинин А и вещество Р. Это наиболее известные модуляторы из нейропептидов. Эффект действия веществ основывается на следующих процессах:
- привлечение нейтрофилов в очаг воспаления;
- повышение проницаемости сосудов;
- помощь при воздействии других групп нейромедиаторов на чувствительные рецепторы;
- усиление чувствительности нейтрофилов к венозному эндотелию;
- участие в формировании болевых ощущений в процессе воспалительной реакции.
Помимо всех перечисленных, к активным медиаторам также относятся ацетилхолин, адреналин и норадреналин. Ацетилхолин принимает участие в процессе формирования артериальной гиперемии, расширяет сосуды в очаге патологии.
Норадреналин и адреналин выступают в роли модуляторов воспаления, угнетая рост уровня сосудистой проницаемости.
Развитие воспалительной реакции не является нарушением со стороны организма. Наоборот, это показатель того, что иммунная система справляется с поставленными задачами.
Источник
Воспаление– защитно – приспособительная реакция организма на действие патогенного раздражителя, проявляется на месте поврежденной ткани изменением кровообращения и повышением сосудистой проницаемости. Это типовой патологический процесс, направленный на устранение патологического раздражителя и восстановление поврежденной ткани . Мечников: воспаление – несовершенная защитная реакция организма, т. к. составляет основу большинства болезней, приводящих к смерти (воспаление печени – гепатит, почек – нефрит, легких – пневмония, ногтевого ложа – панариций, зева – ангина; старые названия ).
Причины воспаления:
· Физические
· Химические
· Биологические
Возникновение, течение и исход воспаления зависят от реактивности организма , которая определяется возрастом, полом, состоянием физиологических систем, наличием сопутствующих заболеваний. Важное значение в возникновении, развитии и исходе воспаления имеет его локализация (крайне опасен для жизни абсцесс мозга или воспаление гортани при дифтерии).
Виды воспаления:
· Нормергическое: ответная реакция организма на раздражение соответствует силе и характеру раздражителя.
· Гиперергическое: ответная реакция организма на раздражение интенсивнее действия раздражителя
· Гипергическое: воспалительные изменения выражены слабо или отсутствуют.
Стадии развития воспаления:
1. Альтерация клеток
2. Экссудация клеток
3. Пролиферация клеток
Все эти стадии присутствуют в зоне любого воспаления.
Альтерация– повреждение ткани – пусковой механизм развития воспалительного процесса. Она приводит к высвобождению биологически активных веществ – медиаторы воспаления. Все изменения, возникающие в очаге воспаления под влиянием этих веществ , направлены на развитие второй стадии воспаления. Медиаторы воспаления изменяют метаболизм, свойства и функции ткани . К ним относятся гистамин, серотонин, кинины (полипептиды плазмы крови). Они вызывают боль, расширение микрососудов, увеличение их проницаемости, активизируют фагоцитоз. Перестройка обмена веществ в зоне альтерации приводит к изменению физико – химических свойств ткани , и развитию в них ацидоза, что увеличивает проницаемость сосудов, распад белков, онкотическое и осмотическое давление. Это увеличивает выход воды из сосудов, обуславливая развитие экссудации и воспалительного отека.
Экссудация – выход из сосудов в ткань жидкой части крови, а также клеток крови. В результате альтерации развивается спазм артериол, и уменьшается приток артериальной крови (ишемия ткани в зоне воспаления). Это приводит к нарушению обмена веществ в ткани и к ацидозу. Спазм артериол сменяется их расширением, увеличивается скорость кровотока и объем притекающей крови. В очаге воспаления усиливается обмен веществ , увеличивается приток к нему лейкоцитов и антител. Увеличивается температура, и возникает покраснение участка воспаления (артериальная гиперемия). По мере развития воспаления она сменяется на венозную гиперемию. Объем крови в венулах и каппилярах увеличивается, скорость кровотока уменьшается, объем крови уменьшается, венулы становятся извитыми, в них появляются толчкообразные движения крови. Теряется тонус стенок венул, они тромбируются, сдавливаются отечной жидкостью. Уменьшение скорости кровотока способствует движению лейкоцитов из центра кровотока к его периферии. Они прилипают к стенкам сосудов – краевое стояние лейкоцитов. Оно предшествует их выходу из сосудов в ткань .Венозная гиперемия завершается остановкой крови. Лимфатические сосуды переполняются лимфой, лимфоток замедляется. Очаг воспаления изолируется от неповрежденной ткани. При этом кровь к нему поступает, а отток её замедляется, что препятствует распространению токсинов по организму . Венозная гиперемия является высшей точкой стадии экссудации. Ведущее значение в этой стадии имеет увеличение проницаемости микрососудов, развитие ацидоза и гипоксии. Накапливающаяся в очаге воспаления жидкость – экссудат. В нем содержится белок, глобулины и фибриноген, а также всегда содержатся форменные элементы крови, которые образуют воспалительный инфильтрат. Экссудация – ток жидкости из сосудов в ткань по направлению к центру очага воспаления, предупреждающая распространение патогенного раздражителя, способствующая поступлению в очаг воспаления лейкоцитов, антител и БАВ. В экссудате содержатся активные ферменты, действие которых направлено на уничтожение микробов, расплавление погибших клеток и тканей. Но вместе с тем экссудат может сдавливать нервные стволы и вызывать боль, нарушать функцию органов и тканей. Экссудация сопровождается иммиграцией лейкоцитов из сосудистого русла в ткань. Она включает период краевого стояния лейкоцитов у стенки сосуда, прохождение через стенку и период движения в ткани.
Механизм прохождения лейкоцитов: эндотелиоциты сосуда сокращаются, и в образовавшуюся щель лейкоцит выбрасывает часть цитоплазмы – псевдоподию, в результате лейкоцит оказывается под эндотелиоцитом. Преодолев базальную мембрану, он выходит за пределы сосуда и направляется к центру очага воспаления. Движению лейкоцитов способствует их отрицательный заряд, в то время, как в воспаленной ткани заряд всегда положительный.
И.И.Мечников разработал представление о хемотаксисе лейкоцитов, т.е. лейкоцит реагирует на химическое раздражение, исходящее из очага воспаления.
В 1882 году в России вышла работа Мечникова «О целебных силах организма», в которой было обосновано представление о фагоцитозе – процесс активного захватывания, поглощения и внутриклеточного переваривания живых и неживых частиц специальными клетками (фагоциты):
· Микрофаги (нейтрофилы)
· Макрофаги (подвижные – клетки крови – моноциты; фиксированные – звездчатые эндотелиоциты в печени)
Макрофаги уничтожают возбудителей хронических инфекций, одноклеточные существа, животных – паразитов, измененные и погибшие клетки организма.
Стадии фагоцитоза:
1. приближение к объекту
2. прилипание объекта к оболочке фагоцита
3. погружение объекта в фагоцит
4. внутриклеточное переваривание объекта
В цитоплазме фагоцита вокруг объекта фагоцитоза образуется вакуоль – фагосома. К ней подходят лизосомы, и начинается процесс переваривания.
Виды фагоцитоза:
· завершенный (объект полностью уничтожается)
· незавершенный (объект не уничтожается, а быстро размножается в фагоците, который при этом погибает, а микроорганизмы разносятся кровью и лимфой). Это недостаточность фагоцита:
наследственная (нарушение созревания фагоцитов)
приобретенная (результат лучевой болезни, белкового голодания; в старческом возрасте)
3. Пролиферация– процесс размножения клеток, завершающая стадия воспаления. Размножаются клетки мезенхимы, сосудов, крови. В результате на месте очага воспаления восстанавливается ткань либо идентичная разрушенной, либо рубец, который может нарушать функцию органа (в пилорическом отделе желудка на месте язвы иногда образуется келоид, который препятствует эвакуации пищи в12 — перстную кишку).
Проявление воспалений:
· Местные
1. покраснение
2. жар
3. припухлость
4. боль
5. нарушение функций
Покраснение связано с развитием артериальной гиперемии (приток артериальной крови, содержащей оксигемоглобин ярко – красного цвета). Она же формирует и жар (местное повышение температуры). Припухлость возникает вследствие скопления экссудата, он давит на нервные стволы, вызывая боль. Она является результатом работы медиаторов воспаления. Нарушение функции воспаленного органа – это результат нарушения в нем метаболизма, кровообращения и нервной регуляции.
· Общие
Носят защитно – приспособительный характер: увеличивается число лейкоцитов, и изменяется лейкоцитарная формула. Часто возникает лихорадка, развивающаяся под влиянием пирогенов (выделяются нейтрофилами). Изменяется белковый состав крови (увеличивается количество a и b – глобулинов – острое воспаление; y – глобулинов – хроническое воспаление). Лейкоциты фагоцитируют и уничтожают микроорганизмы, повышенная температура тела активизирует лейкоциты и выработку антител. Увеличивается СОЕ (РОЕ), т.к. уменьшается заряд эритроцитов, их количество, но увеличивается количество альбуминов и глобулинов.
Источник
