Воспаление лопаточно подъязычной мышцы
Невралгия подчелюстного и подъязычного узлов — это болевой синдром, который сопровождается приступами острой жгучей боли в области языка, слизистых оболочек ротовой полости, подъязычной и подчелюстной зоны. Патология относится к органическим заболеваниям вегетативных узлов лица. Диагностика проводится врачом неврологом с помощью топических методов и путем диагностических блокад.
Содержание статьи:
- Причины возникновения невралгии подчелюстного и подъязычного узлов
- Симптомы невралгии подчелюстного и подъязычного узлов
- Диагностика невралгии подчелюстного и подъязычного узлов
- Лечение невралгии подчелюстного и подъязычного узлов
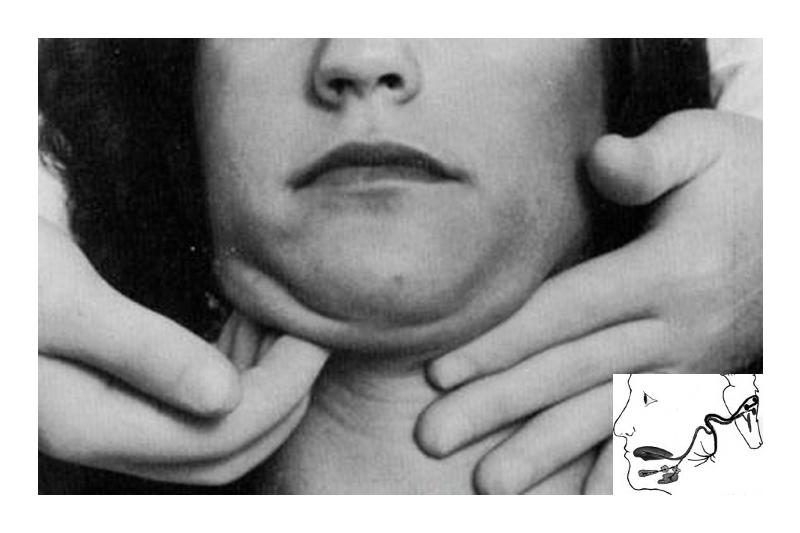
Болезнь может иметь односторонний или двухсторонний характер. Нередко патология имеет хроническую форму, которая сопровождается пароксизмальными болевыми приступами длительностью до 1 часа, нарушением слюноотделения, отеками мягких тканей и рефлекторными болями в близлежащих узлах на лице, шее, затылочной и височной области, в верхней части грудной клетки и руке со стороны очага патологии. В 96% случаев невралгия подъязычных и подчелюстных ганглиев наблюдается с одной стороны и лишь в 4% — двухсторонняя.
Лечение пораженных подъязычных и подчелюстных узлов включает в себя целый комплекс мероприятий от санации и устранения очагов инфекции с помощью медикаментозной терапии, лечебных блокад, физиотерапевтических методов до хирургических вмешательств при необходимости. Терапия должна соответствовать степени распространения заболевания, характеру и частоте приступов боли, состоянию окружающих тканей, языка, подъязычной и подчелюстной зоны. Средства и методы, которые будут применяться для терапии, определяет невролог при консультации других узких специалистов.
Причины возникновения невралгии подчелюстного и подъязычного узлов
Спровоцировать развитие невралгии подчелюстного и подъязычного узлов могут факторы:
- физического воздействия — длительное или регулярное переохлаждение ганглиев;
- хронические воспалительные процессы в ротовой полости — стоматит, множественный кариес, гингивит, пародонтит;
- инфекционные патологии — вирусные заболевания, сепсис, сифилис, туберкулез;
- хронические заболевания пищеварительной системы и органов малого таза;
- негативные последствия хирургических вмешательств — удаление или протезирование зубов;
- очаги инфекции в близких органах — ангина, отит, синусит.
Нередко невралгия может появиться по причине интоксикации организма ядами, солями тяжелых металлов, некачественным алкоголем. Также может развиваться на фоне аллергических и эндокринных заболеваний, быть одним из проявлений гиповитаминоза.
Симптомы невралгии подчелюстного и подъязычного узлов
Первыми проявлениями болезни будут приступообразные боли (пароксизмы) на стороне воспаленных ганглиев. Время длительности болевого приступа варьируется от нескольких минут до часа. Болевой синдром отличается интенсивностью и пульсацией в области локализации пораженных ганглиев. Отличительной чертой большинства вегетативных ганглионитов лица и головы является тенденция к расширению боли. Чем сильнее и запущеннее воспалительный процесс, тем более обширные зоны поражаются болью во время пароксизма.
Начинаются приступы со стороны воспаленного узла в области корня языка и миндалин, в дальнейшем боль распространяется и занимает все более обширные зоны — на всю половину головы, шеи, в область ключицы, плеча и руку. Возникновение боли может быть спровоцировано напряжением лицевых мышц и термическим воздействием, то есть, во время разговора или приема горячей, острой пищи.
Невралгия подчелюстного и подъязычного узлов делится на две стадии:
- Начальная ганглионевралгическая фаза невралгии подъязычного и подчелюстного ганглиев: характеризуется вышеописанными пароксизмальными болями, может сопровождаться отеком, повышенной чувствительностью языка и слизистых оболочек ротовой полости. Боль может мигрировать в различные участки головы и верхней части туловища.
- Ганглионевритическая фаза невралгии нервных узлов — это уже переход в хроническую форму. На данном этапе развития болезни тупая боль в пораженной стороне присутствует постоянно, появляются нарушения слюноотделения, трофические язвы, возможно снижение чувствительности и признаки вегетативного неврологического синдрома Бернара-Горнера.
В некоторых случаях у пациентов во время сильного болевого приступа наблюдаются такие проявления болезни, как озноб, учащение сердечного ритма, повышение давления, спазмы ЖКТ, тошнота, рвота, чувство тревоги и страха. Хроническая форма болезни — наиболее опасна, чревата нарушениями периферического кровообращения, спазмами и вегетативными изменениями нервных окончаний в подчелюстной и подъязычной области, а также в близлежащих зонах.
Диагностика невралгии подчелюстного и подъязычного узлов
Обнаружить и диагностировать заболевания вегетативных узлов может невролог при личном осмотре пациента. Для установки точного диагноза применяется топическая диагностика, которая включает в себя:
- опрос пациента;
- анализ жалоб;
- осмотр с помощью пальпации и дополнительных приемов;
- а также выявление объективных признаков патологии.
Поскольку в области головы и лица находится несколько вегетативных узлов, и симптоматика их заболеваний бывает очень схожей, главной задачей невролога при первичном осмотре будет выявление локализации болезни.
С помощью скользящей и фиксирующей пальпации специалист выявляет локализацию патологического процесса. Иногда для точной диагностики используются методы «щипка» или поверхностного болевого раздражения.
Если у врача возникают сомнения по поводу результатов топической диагностики, применяется методика диагностической блокады, которая позволяет абсолютно точно установить источник и локализацию невралгии. Блокада проводится в амбулаторных условиях с помощью введения в болезненную область местных анестетиков (новокаин, лидокаин, тримекаин). Обезболивание на некоторое время дает возможность врачу поставить точный диагноз.
Симптомы невралгии подчелюстного и подъязычного узлов нередко имеют схожую симптоматику с воспалениями десен и внутренней структуры зубов. Для исключения стоматологических заболеваний может понадобиться консультация специалиста в этой области.
Лечение невралгии подчелюстного и подъязычного узлов
Комплексная терапия болезни проводится под наблюдением специалиста. Методы, манипуляции и препараты, используемые при лечении, зависят от степени и формы заболевания, а также причин, спровоцировавших его возникновение.
- Этиологическая терапия — устранение очагов инфекции и других причин, спровоцировавших заболевание. При необходимости лечение проводится с привлечением узких специалистов, если причиной болезни стали хронические патологии внутренних органов.
- Патогенная терапия — медикаментозное лечение с применением методов для лечебной блокады, препаратов для улучшения кровообращения и тканевого обмена, витаминов и спазмолитических средств. В процессе лечения используются блокаторы холинореактивной системы, ганглиоблокаторы, адреноблокаторы.
- Симпатическая терапия — снятие острых болезненных симптомов для общего и психического восстановления. Для лечения применяются седативные и снотворные препараты, в редких случаях — антидепрессанты.
Важным этапом в лечении невралгии подчелюстного и подъязычного узлов будут физиотерапевтические методы и рефлексотерапия — лазерная терапия, криотерапия, иглоукалывание, электрофорез, гальвангизация и т.д.
Успех лечения и скорость выздоровления напрямую зависит от своевременности обращения к специалисту. Поводом для обращения могут быть дискомфорт и болевые ощущения в подъязычной и подчелюстной области, боль и припухлость языка, возникновение боли при напряжении голосовых связок и во время еды. При первых появлениях приступов боли, даже если они наблюдаются довольно редко, важно не откладывая записаться на прием к неврологу.
Источник
Невралгия подчелюстного и подъязычного узлов — пароксизмальный болевой синдром, возникающий в языке, подъязычной и поднижнечелюстной области. Сопровождается нарушением вегетативной иннервации подъязычной и подчелюстной слюнной железы с расстройством саливации. Диагностика невралгии осуществляется неврологом на основании осмотра, пальпации, исследования чувствительности и результатов проведения диагностической блокады. Необходимо комплексное лечение, состоящее из этиотропной терапии, применения патогенетических средств (ганглиоблокаторов, анальгетиков, адреноблокаторов), лечебных блокад, сосудистой, симптоматической и метаболической терапии. В восстановительном периоде назначают биогенные препараты и физиопроцедуры.
Общие сведения
Подчелюстной и подъязычный узлы представляют собой периферические ганглии вегетативной нервной системы. В них локализуются вторые нейроны вегетативного пути, обеспечивающего иннервацию подъязычной и подчелюстной слюнной железы. Нейроны ганглиев получают импульс по преганглионарным волокнам, исходящим из бульбарного отдела парасимпатической системы. Отростки ганглионарных нервных клеток образуют постганглионарные волокна, иннервирующие соответствующие слюнные железы.
Поскольку подчелюстной и подъязычный узлы локализованы близко друг к другу и имеют многочисленные нервные связи, при возникновении ганглионита и невралгии подчелюстного ганглия, как правило, одновременно возникает невралгия подъязычного узла. В связи с этим клиническая неврология рассматривает оба заболевания как единую патологию.
Невралгия подчелюстного и подъязычного узлов
Причины возникновения
Этиологическими факторами возникновения ганглионита подчелюстного и подъязычного узлов могут быть: переохлаждение, хронические заболевания ротовой полости (гингивит, стоматит, пародонтит и др.), неудачные стоматологические манипуляции (удаление зубов, протезирование), инфекционные заболевания (туберкулез, грипп, хронический сепсис, сифилис), регионарные инфекционные очаги (ангина, хронический тонзиллит, синусит, отит, шейный лимфаденит). Зачастую невралгия подъязычного узла, как и подчелюстного, развивается рефлекторно не только на фоне регионарной хронической патологии, но и при заболеваниях органов брюшной и грудной полости, малого таза (хроническом холецистите, гастродуодените, язвенной болезни 12п. кишки, язве желудка, пиелонефрите, простатите, аднексите и пр.).
Спровоцировать ганглионит могут интоксикации: экзогенные (промышленные яды, алкоголь, бытовые вредности, соли тяжелых металлов) и эндогенные (например, при тиреотоксикозе, сахарном диабете, ХПН, циррозе печени). К способствующим заболеванию факторам относят гиповитаминоз и различные аллергические состояния. Обычно невралгия манифестирует на фоне существующих в организме нейрогуморальных нарушений: эндокринных расстройств, ВСД, артериальной гипертензии или гипотонии.
Симптомы
Невралгия подчелюстного ганглия начинается внезапной болью в подчелюстной области на стороне поражения. Невралгия подъязычного узла проявляется болью в передних 2/3 языка (глоссалгия) и в подъязычной области соответствующей стороны. Возможен двусторонний вариант невралгии. Болевой синдром имеет типичный вегетативный характер: пульсирующая, жгучая или сверлящая боль возникает приступообразно. Длительность болевого пароксизма варьирует от 1-2 минуты до часа. Прямая иррадиация боли распространяется на нижнюю челюсть, боковую поверхность шеи, затылок, висок, надплечье пораженной стороны. Рефлекторная иррадиация обуславливает возникновение боли в верхних отделах грудной клетки и руке. Усиление боли может происходить во время еды и при разговоре. Наиболее патогномонично развитие болевого пароксизма после приема острой или обильной пищи.
Невралгия подъязычного узла приводит к отечности языка, подчелюстного узла — к припухлости поднижнечелюстной области. Типичны расстройства слюноотделения — чаще по типу гиперсаливации, намного реже по типу ксеростомии.
Диагностика
Установить диагноз невралгии подчелюстного и подъязычного ганглиев помогает невролог. Для исключения патологии зубочелюстной системы проводится консультация стоматолога. При осмотре невролог выявляет наличие болевых точек в проекции подчелюстного и подъязычного узла, болезненность пальпации подъязычной области и передних 2/3 языка на стороне невралгии. Исследование чувствительности определяет гипералгезию кожи поднижнечелюстной области и передних отделов нижней челюсти, а также слизистой подъязычной области и передних 2/3 языка на больной стороне. Нарушения вкуса отсутствуют. В отдельных случаях выявляются трофические расстройства в области иннервации пораженных ганглиев: усиленная десквамация эпителия, гипертрофия сосочков языка, эрозия или язвенный дефект слизистой.
С целью уточнения диагноза проводится диагностическая блокада соответствующих вегетативных ганглиев. Для нее обычно используют 3 мл р-ра лидокаина или новокаина. Диагноз подтверждается в случаях, когда блокада купирует болевой синдром. Дифференциальный диагноз проводится с заболеваниями соответствующих слюнных желез: опухолями, сиаладенитом, кистами, слюнокаменной болезнью; с невралгией тройничного нерва.
Лечение
Невралгия подчелюстного узла и невралгия подъязычного узла требуют комплексного подхода к терапии. Прежде всего необходимо устранение причинного триггера. Сюда входит этиотропное лечение (противовирусные препараты, антибиотики, дезинтоксикационные мероприятия, антиаллергические средства), устранение инфекционных очагов (тонзиллэктомия, гайморотомия, фронтотомия и т. п.), терапия регионарных и отдаленных хронических заболеваний, компенсация эндокринных нарушений, лечение алкоголизма. Подобная терапия проводится соответствующими узкими специалистами: отоларингологом, урологом, гинекологом, эндокринологом, наркологом.
При наличии спаек, опухолей или рубцов, обуславливающих сдавление подчелюстного и подъязычного ганглиев, показано хирургическое лечение. Патогенетическое лечение включает блокаторы холинореактивных систем (дифенилтропин, алкалоиды красавки+фенобарбитал, платифиллин, метацин), ганглиоблокаторы (пахикарпин), адреноблокаторы (дигидроэрготамин, пирроксан, дигидроэрготоксин), ненаркотические анальгетики (амидопирин, ацетилсалициловая к-та, метамизол натрия, парацетамол). Большая продолжительность невралгии или отсутствие результата вегетотропной терапии являются показанием к применению лечебных блокад пораженных ганглиев.
В комплексном лечении целесообразно применение сосудистых средств (дротаверин, папаверина, пентоксифиллин), со 2-ой недели заболевания — метаболитов (витаминов гр. В, РР, С, АТФ). Симптоматическое лечение может осуществляться антидепрессантами, седатиками, транквилизаторами. Возможно использовании рефлексотерапии (лазеропунктуры, акупунктуры, криорефлексотерапии), особенно при наличии противопоказаний или ограничений к медикаментозному лечению.
В реконвалесцентный период терапия проводится биогенными средствами: отгон лиманной грязи, алоэ, стекловидное тело крупного рогатого скота. Эффективно их сочетание с введением гиалуронидазы. На этом этапе активно применяется физиотерапия: электрофорез, ультрафонофорез, СМТ, гальванизация, ДДТ, индуктотермия.
Источник
Шилоподъязычный синдром или синдром Eagle (синдром Игла-Стерлинга) — это общепринятое название для набора клинических симптомов, связанных с аномалиями размеров и положения шиловидного отростка височной кости и шилоподъязычной связки. Обычно шилоподъязычный синдром односторонний. Клинически он делится на два подвида: шиловидно-глоточный и шиловидно-каротидный («синдром сонной артерии»).
Анатомически шилоподъязычная связка расположена между основанием черепа и отростком подъязычной кости и тянется между внутренней и наружной сонной артериями. При наличии удлиненного и/или искривленного шиловидного отростка, или обызвествленной шилоподъязычной связки, или обызвествленной шилоподъязычной складки, или удлиненных рогов подъязычной кости происходит чрезмерное давление этих структур на внутреннюю и наружную сонные артерии. За счет этого в зонах, питаемых сонными артериями, появляется множество на первый взгляд не связанных между собой клинических симптомов, таких как:
1. ощущение инородного тела в глотке;
2. хроническое воспаление слизистой оболочки глотки;
3. боль в области верхнечелюстного сустава;
4. боль и шум в ушах;
5. односторонняя и двусторонняя орбитальная или головная боль;
6. «стреляющая» боль при повороте головы.
От различных клинических симптомов, вызванных удлиненным шиловидным отростком, можно избавиться как внутренним, так и наружным его иссечением. От таких же симптомов, возникших при одностороннем или двустороннем обызвествлении шилоподъязычной связки, также можно избавиться с помощью ее иссечения. Однако если обызвествление не очень выраженное, определить его рентгенологически очень трудно. Определяющим в этом случае становится тщательный анализ клинических симптомов. Сочетание удлиненного шиловидного отростка и шилоподъязычного обызвествления встречается довольно часто, и это явление можно назвать стилоидо-стилохиоидным синдромом.
По данным литературы, больные шилоподъязычным синдромом чаще всего жалуются на наличие нечетко локализованной боли с односторонней локализацией в верхне-переднем отделе шеи и иррадиацией в глотку, корень языка, ухо. При этом боль может распространяться на височно-нижнечелюстной сустав, нижнюю челюсть, височную, щечную области, поднижнечелюстной треугольник. У некоторых пациентов болевые ощущения возникают в зубах верхней и нижней челюстей. M. Kiely и соавт. (1995) описали распространение боли в грудино-ключично-сосцевидную мышцу, а D. Savic (1987) — в надключичную ямку, надплечье и переднюю грудную стенку. Пациенты обычно характеризуют боль как тупую, постоянную с периодами усиления и ослабления. Интенсивность ее нарастает к концу дня, усиливаясь при повороте или запрокидывании головы, после продолжительного разговора или пения, изменения погодных условий.
Заболевшие обращаются обычно с жалобой на боль только в одном органе, чаще в глотке, ухе, височно-нижнечелюстном суставе, и только детальный опрос позволяет уточнить ее локализацию и зоны распространения. У некоторых больных развивается языкоглоточная невралгия с характерными для нее болевыми пароксизмами. Частыми симптомами заболевания является дисфагия, при этом расстройство глотания обычно связано со значительным усилением боли в горле и ухе. Одних больных беспокоит ощущение инородного тела в глотке, других — «постоянно воспаленное горло», у них может возникать глоточный спазм, упорный сухой кашель без объективных признаков воспаления в верхних дыхательных путях. Рассмотрим более детально шиловидно-глоточный синдром и шиловидно-каротидный синдром.
Шиловидно-глоточный синдром, как правило, правосторонний, так как правый шиловидный отросток в норме длиннее левого в среднем на 0,5 см. Боли возникают в результате давления, например удлиненным и искривленным внутрь шиловидным отростком, на ткани в области тонзиллярной ямки и раздражения нервных окончаний языкоглоточного нерва. Интенсивность болей очень варьирует — от незначительных болей или ощущения инородного тела в горле, особенно при глотании, до резких сильных постоянных болей в горле, миндалине, иррадиирующих в ухо. Некоторые больные отмечают боли также на передней поверхности шеи, в области подъязычной кости. Изредка эти боли в горле ошибочно связывают с патологическими изменениями миндалины и удаляют ее, а продолжающиеся боли объясняют раздражением нервных окончаний послеоперационным рубцом. Однако шиловидно-глоточный синдром следует дифференцировать не только от поражения миндалин, например хроническим воспалительным процессом, но и от невралгии языкоглоточного нерва. Для невралгии последнего характерны приступообразные жгучие или стреляющие боли в области глотки, миндалины, корня языка, иррадиирующие в ухо, которые возникают во время разговора, смеха, кашля, зевоты и приема пищи.
Шиловидно-каротидный синдром («синдром сонной артерии»). Его развитие обусловлено тем, что кончик удлиненного и отклоненного кнаружи шилвидного отростка давит на внутреннюю или наружную сонную артерию рядом с бифуркацией общей сонной артерии, раздражает периартериальное симпатическое сплетение и вызывает боли. При раздражении внутренней сонной артерии постоянные боли ощущаются в области лба, глазницы, глаза, то есть в зоне разветвления и кровоснабжения внутренней сонной артерии или ее ветви, в частности, глазничной артерии. Вследствие давления отростка на наружную сонную артерию боли иррадиируют по ее ветвям в область виска, темени, лица (ниже глаза).
Оба синдрома часто не распознаются практическими врачами, и больные многократно и безрезультатно обращаются к разным специалистам. Шиловидный отросток височной кости является первым элементом так называемого шилоподъязычного комплекса, в состав которого входят шилоподъязычная связка и малый рожок подъязычной кости. Основными причинами возникновения шилоподъязычного синдрома считаются удлинение шиловидного отростка височной кости и окостенение или кальцификация шилоподъязычной связки. Оно может быть полным или частичным, одно- или двусторонним, сплошным или с образованием диартрозоподобных сочленений.
До сих пор нет единого мнения о том, какова длина шиловидного отростока височной кости в норме. Так, ранее шиловидный отросток височной кости считался удлиненным, если длина его превышала 30-33 мм. Однако T. Jung и соавт. (2004) на основе массовых ортопантомографий сделали вывод, что средней длиной шиловидного отростока височной кости следует считать 45 мм, причем показатель этот различен в разных возрастно-половых группах (42 мм у женщин моложе 35 лет и 49 мм у мужчин старше 45 лет). По данным Лебедянцева В.В., Шульги И.А., Овчинниковой Н.К. (Научно-практическая конференция оториноларингологов Оренбургской области, 11-я: Тезисы. Оренбург 1998;23-24.), длина шиловидного отростка может колебаться от полного отсутствия (с одной или обеих сторон) до сращения его верхушки с малым рожком подъязычной кости.
В редких случаях удлинение шиловидного отростка (или окостенение шилоподъязычной связки) может достигать такой степени, что верхушка отростка срастается с малым рожком подъязычной кости, образуя подвижное или неподвижное сочленение. Это соединение может быть одно- или двусторонним и таким прочным, что затрудняет выделение органокомплекса шеи при патологоанатомическом вскрытии. Подобные аномалии обычно обнаруживаются в виде случайной находки.
По данным литературы, удлиненные шиловидные отростки достоверно чаще встречаются у больных диффузным идиопатическим скелетным гиперостозом (DISH или болезнь Форестье). Для этой болезни характерна выраженная оссификация связочного аппарата позвоночника в грудном и шейном отделах, что и было отмечено в данном случае.
Шилоподъязычный синдром у некоторых больных развивается и при отсутствии явных аномалий шилоподъязычного комплекса. Это свидетельствует о том, что, кроме механического раздражения тканей шиловидным отростком височной кости, возможны другие механизмы развития заболевания. Одним из них может быть болевая дисфункция мышц, прикрепляющихся к отростку. Причиной ее возникновения могут быть различного рода травмы, в том числе незначительные, например избыточное открытие рта при зевоте или длительных медицинских и стоматологических манипуляциях.
Таким образом, трудности диагностики и неудовлетворительные результаты лечения шилоподъязычного синдрома обусловлены недостатком систематизированных и научно обоснованных данных о его этиологии, патогенезе, клинических проявлениях и патогномоничных симптомах. Изменения шилоподъязычного комплекса встречаются у 20-30% взрослых людей. Однако нет прямой зависимости между размерами отростка и вероятностью возникновения синдрома. Следовательно, развитие шилоподъязычного синдрома обусловлено не только удлинением, но и, вероятно, аномалиями положения и формы отростка, приводящими к нарушениям его взаимоотношения с окружающими анатомическими образованиями.
Диагноз устанавливается по данным анамнеза и результатам клинических исследований. Особенно типично для этого синдрома, когда пальпирующий палец в тонзиллярной ямке или в области шеи встречает препятствие костной плотности и при этом возникает боль, которая постоянно беспокоит больного. Рентгенографическими данными диагноз подкрепляется. Однако случайные находки удлиненного шиловидного отростка у больных, не предъявляющих жалоб на головные боли, не позволяют диагностировать этот синдром, так как у большинства людей удлиненный шиловидный отросток — вариант нормы.
Оказание помощи заключается в применении фонофореза анальгина, гидрокортизона и назначении анальгетических препаратов (анальгина по 0,3 — 0,5 г 2 — 3 раза в день внутрь, пентальгина по 1 таблетке 2 — 3 раза в день внутрь и др.). У больных с шиловидно-глоточным синдромом иногда эффективны инфильтрации кортикостероидами тканей в месте боли: инъекции 30 — 40 мг метилпреднизолона с 3 — 5 мл 0,5 % раствора новокаина в область малого рога подъязычной кости, особенно у людей с обызвествленной шилоподъязычной складкой, трансфарингеальное введение суспензии триамцинолона с лидокаином. Если нет эффекта от консервативного лечения, показана частичная резекция удлиненного шиловидного отростка (дополнительные практические рекомендации [►]).
Дополнительная информация (от 25.02.2014): по материалам статьи «Клиническое наблюдение: невралгия языкоглоточного нерва» И.В. Дамулин, О.Е. Ратбиль, Т.Е. Шмидт, А.Г. Левченко; ГБОУ ВПО «Первый МГМУ им. И. М. Сеченова» Минздрава России, Москва (статья опубликована в журнале «Российский журнал боли» №2’2013:
«Следующей по значимости причиной невралгии языкоглоточного нерва является синдром Eagle (styalgia), связанный с аномалией шиловидного отростка. В клинической практике необходимо учитывать положение и размеры шиловидного отростка. Нормальный шиловидный отросток не длиннее 2,5 — 3 см, в нем выделяют 4 части:
- проксимальную, в виде чаши – барабанно-язычную;
- стилетную – шилоязычную;
- связочную – керато-язычную;
- место у самого рога подъязычной кости – подъязычную.
От отростка начинаются три мышцы: m. stylopharyngeus, m. styloglossus, m. stylohyoideus и две связки: l. stylomandibulare и к малому рогу подъязычной кости – l. stylohyoideus.
Обызвествление шилопо-дъязычной связки обусловливает удлиненение шиловидного отростка. Он может достигать 7,5 см, иногда больше. В этом случае клиническая картина полностью соответствует проявлениям глоссофарингеальной невралгии. Заболевание чаще развивается у мужчин старше 30 лет. Иногда клинические симптомы появляются после тонзиллэктомии вследствие раздражения рецепторов VII, IX, Х пар черепных нервов. Наблюдаются саднение, ощущение инородного тела в горле, тупая боль, отдающая в ухо, особенно при глотании, разговоре. При травматизации языкоглоточного нерва развиваются довольно типичные невралгические пароксизмы. Как правило, подобная аномалия сопровождается дисфункцией височно-нижнечелюстного сустава, а в ряде случаев может осложниться повреждением наружной или внутренней сонной артерии. В случае вовлечения наружной сонной артерии (каротидиния) острая боль из зоны глотки или за углом нижней челюсти распространяется по лицу вверх до глаза, при травматизации внутренней сонной артерии боль распространяется от глазницы до затылка».
Обратите внимание! Раздел 11.8. Международной классификации головных болей — МКГБ-3 (3-е издание, бета-версия, 2013 г.): диагностические критерии головной боли или боли в области лица, связанной с воспалением шилоподъязычной связки (устаревшее название: синдром Игла).
Описание: односторонняя головная боль, сопровождающаяся болью в области шеи, глотки и/или лица, вызванная воспалением шилоподъязычной связки; обычно провоцируется или усиливается при поворотах головы.
Диагностические критерии:
A. Любая головная боль, боль в области шеи, глотки и/или лица, удовлетворяющая критерию С.
B. Рентгенологические доказательства обызвествления или удлинения шилоподъязычной связки.
C. Доказательство причинной связи на основе по крайней мере двух пунктов из следующих:
1) боль провоцируется или усиливается при пальпации шилоподъязычной связки;
2) боль провоцируется или усиливается при повороте головы;
3) боль существенно уменьшается при местном введении анестетика в шилоподъязычную связку или при удалении шилоподъязычной связки;
4) головная боль ощущается с той стороны, где находится воспаленная шилоподъязычная связка.
D. Нет более подходящего диагноза по МКГБ-3.
Комментарий. Головная боль или боль в области лица, связанная с воспалением шилоподъязычной связки, обычно ощущается в области ротоглотки, шеи и/или в области лица, но у некоторых пациентов головная боль носит более диффузный характер.
Читайте также:
1. статья «Факторы патогенеза шилоподъязычного синдрома» И.А. Шульга, В.В. Лебедянцев, И.И. Каган, Н.В. Зайцев, Н.В. Уксукбаева; ГОУ ВПО ОрГМА Минздравсоцразвития РФ (журнал «Российская оториноларингология» №4 (53) 2011) [читать];
2. статья «Гипертрофия шиловидных отростков: симптоматика, диагностика, варианты лечения» С.М. Пухлик, А.П. Щелкунов, кафедра оториноларингологии Одесского национального медицинского университета (health-ua.com, стр. 42 — 43) [читать];
3. статья «Диагностика и хирургическое лечение шилоподъязычного синдрома» А.А. Левенец, А.А. Чучунов, А.Г. Симонов, А.И. Матвеев (журнал «Сибирское медицинское обозрение» №5, том 77, 2012) [читать];
4. статья «Роль шило-каротидного синдрома в развитии диссекции внутренней сонной артерии и инфаркта мозга (обзор литературы, собственное наблюдение)» Барабанова Э.В., Сытый Ю.В.; ГУО «Белорусская медицинская академия последипломного образования», г. Минск, Республика Беларусь; УЗ «Пятая городская клиническая больница», г. Минск, Республика Беларусь (Международный неврологический журнал, №5, 2017) [читать].
Источник
