Воспаление лобка у мальчика
Многие мальчики на том или ином этапе своей жизни сталкиваются с инфекционно-воспалительным заболеванием крайней плоти и головки органа, называемым баланопостит. Острое воспаление крайней плоти у мальчиков длится не больше трех месяцев, при хроническом течении заболевание продолжается больше, чем три месяца. Эта патология в три раза чаще встречается у мальчиков, чем у зрелых мужчин. Болезнь может давать осложнения, поэтому важно как можно раньше выявить симптомы и начать адекватное лечение.
Как выглядит воспаление и какие симптомы?

Воспаление крайней плоти бывает гнойным, простым, гангренозным и эрозивным. Острая разновидность патологии обычно начинается внезапно. После утреннего мочеиспускания мальчика начинает беспокоить зуд и жжение в этой области.
О том, что у малыша воспалилась крайняя плоть, мама может догадаться по беспокойству ребенка во время мочеиспускания и после него. Если у мальчика воспалилась крайняя плоть, то появляются такие симптомы:
- он будет испытывать боль при прикосновении к половому органу и во время мочеиспускания;
- страдает сон ребенка;
- повышается температура;
- увеличиваются паховые лимфоузлы;
- страдает общее самочувствие;
- нередко наблюдается затруднение отведения мочи;
- кожица крайней плоти воспаленная и отечная;
- на головке члена обнаруживаются эрозивные участки ярко красного цвета с мокнущей каймой (это указывает на то, что болезнь перешла в эрозивную форму).
Важно! Проблемы с мочеотведением возникают по причине отечности крайней плоти. Она просто перекрывает мочевыводящий канал.
При отсутствии лечения воспаление головки члена у мальчика быстро принимает гангренозное течение. В этом случае формируются участки с глубокими гнойно-некротическими поражениями, которые расположены на фоне яркой красной воспаленной ткани. Такие язвы очень болезненные и долго незаживающие.
В особо запущенных случаях удается заметить выделение гноя и формирование поверхностных язв. Иногда появляется энурез по причине того, что днем ребенок сознательно воздерживается от мочеиспускания из-за боязни боли.
При неправильном лечении острой формы или отсутствии терапии болезнь переходит в хроническую форму. При этом появляются следующие симптомы:
- боли и жжение при мочеиспускании менее выражены;
- если у мальчика опухла крайняя плоть, то он ощущает зуд в этом месте;
- при осмотре обнаруживается покраснение головки органа и небольшая отечность;
- также врач заметит выделения у мальчика из крайней плоти;
- поскольку течение болезни длительное с эпизодами ремиссии и обострения, формируются очаги фимоза (из-за этого не получается открыть головку) и рубцовых процессов (это приводит к нарушению оттока смегмы и прогрессированию воспаления);
- при распространении процесса на мочевыделительный канал развивается его стриктура (сужение) и уретрит.
Причины баланопостита у мальчиков

Воспаление полового члена у мальчика возникает на фоне воздействия патогенных микроорганизмов (грибов, бактерий и вирусов), которые активизируются при благоприятных условиях. Чаще всего причины такого патологического процесса следующие:
- Неправильный уход за половыми органами (недостаточное или нерегулярное подмывание, использование раздражающего мыла при гигиенических процедурах).
- Применение низкокачественных и аллергенных средств для стирки белья и купания.
- Редкая смена одноразового подгузника или неправильный выбор размера.
- Если у мальчика покраснела крайняя плоть, то это иногда связано с ношением слишком тесных трусиков, которые натирают головку и кожу органа и вызывают появление микротравм, в которые легко проникает инфекция.
- Причиной болезни также является аллергический дерматит на используемую присыпку или же крем.
- У детей дошкольного возраста отмечается несовершенное строение внешних половых органов, а именно физиологический фимоз, узкая крайняя плоть. На этом фоне затрудняется проведение гигиенических процедур, происходит застой секрета (смегмы), отмерших кожных клеток. В такой среде активно развиваются патогенные микроорганизмы.
- Иногда фимоз появляется на фоне насильственных попыток обнажить головку органа.
- При сахарном диабете на фоне повышенного уровня сахара в моче активно развиваются микробы.
- У некоторых мальчиков патология возникает из-за нарушения метаболизма на фоне ожирения. Это приводит к проблемам с соблюдением интимной гигиены и снижению иммунитета.
- Неправильное питание и переохлаждение также ведут к снижению защитных сил, что становится провоцирующим фактором для развития инфекционно-воспалительных процессов.
Лечение баланопостита и его профилактика

При первых симптомах патологии нужно обратиться к детскому урологу или хирургу. Врач назначит анализы и обследования. Как правило, проводится лабораторное исследование отделяемого из области крайней плоти. В ходе анализа выявляют возбудителя заболевания, оценивают его чувствительность к антибактериальным средствам. Это позволит правильно подобрать лечение. Так, если болезнь вызвана грибковыми микроорганизмами, то прием антибиотиков противопоказан.
Легкие формы баланопостита лечатся амбулаторно.
Если у ребенка крайняя плоть красная, показаны следующие местные процедуры:
- Врач назначит теплые ванночки с добавлением раствора фурацилина (на 250 мл воды берут 2 таблетки). Также помогут ванночки с отваром ромашки (на стакан берут 15 грамм цветков). Приготовленный раствор выливают в банку и опускают туда воспаленный орган. Такие ванночки повторяют через каждые два часа.
Внимание! Во время процедур не нужно отодвигать крайнюю плоть, чтобы не спровоцировать болевые ощущения у мальчика.
- После ванночки на орган прикладывают марлевую повязку с мазью Левомеколь. Также эту теплую мазь разрешено аккуратно вводить под крайнюю плоть. Для этого средство набирают в шприц без иглы (примерно 1,5 г) и вводят его наконечник под край кожицы. Таким же образом промывают ткани под крайней плотью раствором Хлоргексидина или Фурацилина. Марлевую повязку с мазью оставляют на всю ночь.
- При мокнутии специалист назначит ванночки с марганцовкой. Бледно розовый раствор оказывает подсушивающее и дезинфицирующее действие. Эффект от такого лечения заметен на третий или четвертый день.

При сильном воспалении крайней плоти у мальчиков, лечение проводится с использованием противовоспалительных медикаментозных средств для внутреннего употребления. Если наблюдается тяжелое течение болезни, сильно страдает общее состояние больного, ребенок ослаблен или есть угроза распространения инфекции по организму, назначают системные антибактериальные средства.
Стоит знать! При лечении кандидозного баланопостита прописывают противогрибковые препараты, например, мазь Клотримазол.
Консервативное лечение воспалительного процесса при хронической форме патологии не даст должного результата. В этом случае показана только операция – обрезание крайней плоти. У маленьких детей эта процедура проводится под общим наркозом, детям постарше обрезание делают с местным обезболиванием. В случае оперативного лечения наблюдается 100-процентное выздоровление.
В целях профилактики этого заболевания важно придерживаться следующих рекомендаций:
- Дети дошкольного возраста должны проводить гигиенические процедуры половых органов после дефекации и перед отходом ко сну.
- У грудничков своевременно меняйте подгузники и подбирайте их размер правильно.
- Мальчики-школьники во время подмывания могут сами отодвигать крайнюю плоть и омывать теплой водой головку органа.
- У всех детей должно быть свое личное полотенце для интимной гигиены.
- Противопоказано ношение тесного белья, травмирующего нежные ткани органа.
Возможные осложнения
Если лечение баланопостита было неадекватным или вообще не проводилось, то болезнь даст следующие осложнения:
- переход в хроническую форму;
- из-за отека возникает острая задержка мочеиспускания;
- инфекция легко распространяется по организму, вызывая другие патологии;
- развивается фимоз;
- головка пениса деформируется;
- в тяжелых случаях развивается гангрена члена;
- самое опасное осложнение – опухоль головки органа.
Даже если вы обратитесь с этой проблемой к педиатру, он направит вас к урологу или хирургу. Если причиной патологии стали внутренние заболевания, то понадобится дополнительная консультация диетолога, эндокринолога, аллерголога или иммунолога.
Источник
Лимфоузлы – неотъемлемая часть лимфатической системы. Всего у человека насчитывается около 600 подобных образований. Они выполняют жизненно важные функции и остро реагируют на любые патологические изменения в организме.
Почему у мальчиков или девочек увеличиваются и воспаляются паховые лимфатические узлы, насколько это опасно? Какие симптомы проявляются у малышей и как диагностируется патология? Какие методы лечения при этом применяются?
Роль лимфатических узлов и причины их увеличения
Простыми словами, лимфатические узлы исполняют роль своеобразного сита или фильтра. Они дренируют лимфу, которая проходит через них, задерживая все патогенные вирусы, бактерии и другие микроорганизмы. Таким образом, инфекционный агент не распространяется по всему организму, а уничтожается белыми кровяными клетками.
К тому же, сами лимфоузлы вырабатывают особенные соединения, которые воздействуют на вирусы и бактерии. Также они являются «хранилищем» или «вместилищем» для лимфоцитов — самых главных клеток иммунной системы.
Паховые лимфатические узлы – это группа образований, которые находятся в области паха, откуда и пошло название. Если точнее, они размещаются в складочках бедер как у мальчиков, так и у девочек. Они состоят из лимфоидной ткани, по размеру напоминают горошину и фасоль (5-15 мм). Увеличение лимфоузлов называется лимфаденитом. Это свидетельствует о развитии воспалительного процесса и снижении иммунологической функции организма. Иммунная система не способна задержать инфекцию, поэтому она беспрепятственно распространяется по всему организму, приобретая системный характер.
Обычно у детей наблюдаются сразу две патологии – увеличение и воспаление лимфоузлов. Причинами становятся не только проблемы с мочевыделительной системой, но и другие системные заболевания, дерматологические патологии и влияние внешних факторов.
Основные причины воспаления и увеличения лимфоузлов в паху:
- инфекционные воспалительные заболевания мочевыделительной системы (цистит, нефрит, пиелонефрит, сальпингоофорит и др.);
- реакция на вакцину против туберкулеза (прививку делают в ножку);
- дерматологические патологии (запущенный дерматит, который сопровождается язвами, фурункулы на попе и бедрах);
- гнойно-воспалительные болезни, затрагивающие нижние конечности (абсцессы, флегмона, гнойные воспаления пальцев или ногтевой пластины);
- болезнь кошачьих царапин (острая или хроническая инфекционная патология, которая развивается после царапины или укуса больной кошкой);
- экзема;
- болезни крови;
- аллергическая реакция;
- укусы насекомых (ребенок может сильно расчесать место укуса, куда попадает инфекция);
- болезнь Кавасаки;
- вирусный мононуклеоз;
- патологии суставов.
В некоторых случаях припухшие круглые шишки в области паха имеют не воспалительный характер, то есть отсутствуют признаки инфекции. Подобное состояние сигнализирует о развитии опухолевого процесса в области мочеполовой системы и ног. Это может быть онкология мочевого пузыря, почек, репродуктивных органов у мальчиков или девочек, остеосаркома, хондробластома, лимфогранулематоз.
Симптомы, сопровождающие паховый лимфаденит
Когда паховые лимфоузлы у детей воспалены и увеличены, патология сопровождается определенными характерными признаками. Симптоматика в конкретных случаях может отличаться. Это зависит от первичного заболевания, которое спровоцировало увеличение узла.
Самый главный и очевидный симптом – внешнее проявление недуга. Воспаленные лимфоузлы легко определяются визуально, что видно на фото. Увеличенный лимфатический узел заметен на поверхности кожи. Он выглядит как круглая объемная шишка или шарик. В здоровом состоянии образования не выходят на поверхность кожных покровов и прощупываются только при пальпации.
Второй тип симптоматики – интоксикационные признаки. Именно они указывают на определенное заболевание.
Симптомы интоксикации, которые сопровождают лимфаденит:
- общая слабость и недомогание;
- утомляемость;
- повышенная температура;
- болевой синдром (при пальпации воспаленный узелок болит);
- головная боль;
- плохой аппетит;
- лихорадка, озноб;
- кожа в патологической области чешется или зудит;
- нарушение сознания (иногда встречается в детском возрасте).
Лимфаденит может протекать в острой и хронической форме. Характер протекания патологии в данном случае различается. При хронической форме отсутствует явно выраженный болевой синдром, возможна вялотекущая боль. Очаг воспаления обычно распространяется за пределы пахового узла.
Симптомы острого лимфаденита:
- повышение температуры (до 40 градусов);
- воспаление локализуется только в капсуле лимфоузла;
- при нажатии на шишку появляется сильная боль.
Методы диагностики
Диагностика имеет комплексный характер. Такой подход позволяет не только оценить степень воспаления, но и точно определить причину недуга. Диагностические меры включают в себя лабораторные и аппаратные процедуры.
Диагностические мероприятия при лимфадените:
- анализ крови (общий, клинический, бактериологический посев);
- биопсия воспаленного лимфоузла;
- изучение образцов патологической ткани (цитологическое и гистологическое);
- УЗИ;
- рентгенография пораженного участка;
- компьютерная или магнитно-резонансная томография (позволяет детально обследовать весь организм).
Особенности лечения лимфаденита в паху
Лимфаденит в паху обычно носит инфекционный характер, что подтверждают лабораторные анализы крови. Врачи назначают курс антибиотиков широкого спектра действия. Если ребенку делали пункцию, по образцу биологического материла определяется инфекционный возбудитель. При этом назначается препарат узкого спектра действия.
Антибактериальные препараты, которые обычно назначают детям:
- Вильпрафен или Вильпрафен солютаб;
- Макропен;
- антибиотики пенициллиновой группы (Амоксициллин, Флемоксин, Амоксиклав, Ампициллин, Аугментин);
- Азитромицин;
- Сифлокс;
- Сумамед;
- Суметролим.
Заболевание у детей часто протекает с признаками интоксикации. При наличии высокой температуры и болевого синдрома показан прием жаропонижающих противовоспалительных препаратов.
Чаще всего при температуре используют Ибупрофен, Нурофен, Парацетамол, Панадол, Эффералган и др. Для ребенка эти лекарства выпускают в удобной форме сиропа или ректальных свечей.
Иногда консервативное лечение уже неэффективно. При запущенном воспалительном процессе врачи прибегают к хирургическому вмешательству. При этом пораженный лимфоузел вскрывают, очищают от гнойного экссудата и обрабатывают антисептическими растворами. Затем полость дренируют и зашивают. Для положительного результата ребенку назначают курс антибиотиков.
Профилактические меры
Инфекционная природа патологии и способы заражения свидетельствуют о том, что часто можно предупредить развитие воспалительного процесса при помощи простых профилактических мер:
- тщательно следить за состоянием здоровья малыша и вовремя лечить любые заболевания;
- соблюдать правила гигиены;
- сразу обрабатывать царапины, раны и ссадины, предотвращая попадание инфекции;
- следить за состоянием кожи ребенка, не допускать появление сыпи, пузырьков или язв;
- если дома есть кошка, удостовериться в ее здоровье, а также исключать слишком тесный контакт животного с ребенком;
- при первых тревожных симптомах сразу обращаться к врачу, не давать заболеванию прогрессировать (в легкой форме патология лечится быстрее и проще).
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
Когда болит в паху у ребёнка, это может быть симптомом многих заболеваний либо результатом травмы. Только тщательное обследование определит, чем вызвана боль, и какое необходимо назначить лечение.

У младенца болит в паху
Причины болей в паху
Пах – это область между нижней частью живота и бедром. В ней расположено много важных внутренних органов, мышц и связок, нервных окончаний и лимфатических узлов. Боль в паху не стоит недооценивать, так как она может указывать на ряд серьезных патологий.
Важно! Чтобы диагностировать причины болевых ощущений в области паха, необходимо определить их характер и идентифицировать возможные заболевания, симптомом которых могут являться боли. Следует обратить внимание на их природу, обстоятельства возникновения и направление, в котором распространяются болевые ощущения.
Именно в паху располагаются подвздошно-поясничные мышцы, прямая мышца бедра, приводящие мышцы бедра, бедренные вены и артерии, лобковая и седалищная мышцы, капсула тазобедренного сустава.
У ребенка боль в паху является неспецифическим симптомом, который может указывать на заболевания:
- органов брюшной полости;
- половых органов;
- позвоночника;
- кровеносной системы;
- мочевыводящих путей.
Наиболее распространенными причинами боли в паху у мальчика являются:
- Паховая грыжа;
- Инфекции, в результате которых увеличиваются паховые лимфатические узлы;
- Аппендицит;
- Орхит;
- Водянка яичка;
- Бедренная невропатия;
- Ветрянка;
- Травма.
Симптомы заболеваний
Каждое заболевание, вызывающее паховые боли, обладает своими характерными симптомами.
Паховая грыжа
Паховая грыжа – это мягкая выпуклость в паху у ребенка, в которой расположены части органов (фрагменты кишечника, иногда яичника или мочевого пузыря), выталкиваемых из брюшной полости. Является распространенным врожденным дефектом (встречается у 1-5% детей, чаще у мальчиков и недоношенных). Бывает на одной стороне, значительно реже – двусторонней.
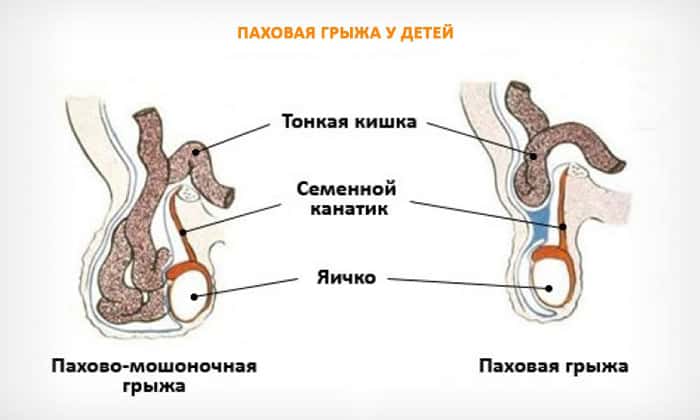
Паховая грыжа у детей
Важно! Большое влияние на развитие паховой грыжи имеет генетический фактор.
Симптомы:
- локализованная выпуклость в паху или мошонке, становящаяся особенно заметной во время напряжения мышц живота (плач или дефекация);
- болевые ощущения вокруг грыжи.
В более, чем в 90% случаев нет необходимости проводить какое-либо обследование, кроме визуального осмотра и пальпации. Если есть какие-то сомнения, могут назначить ультразвуковое сканирование.
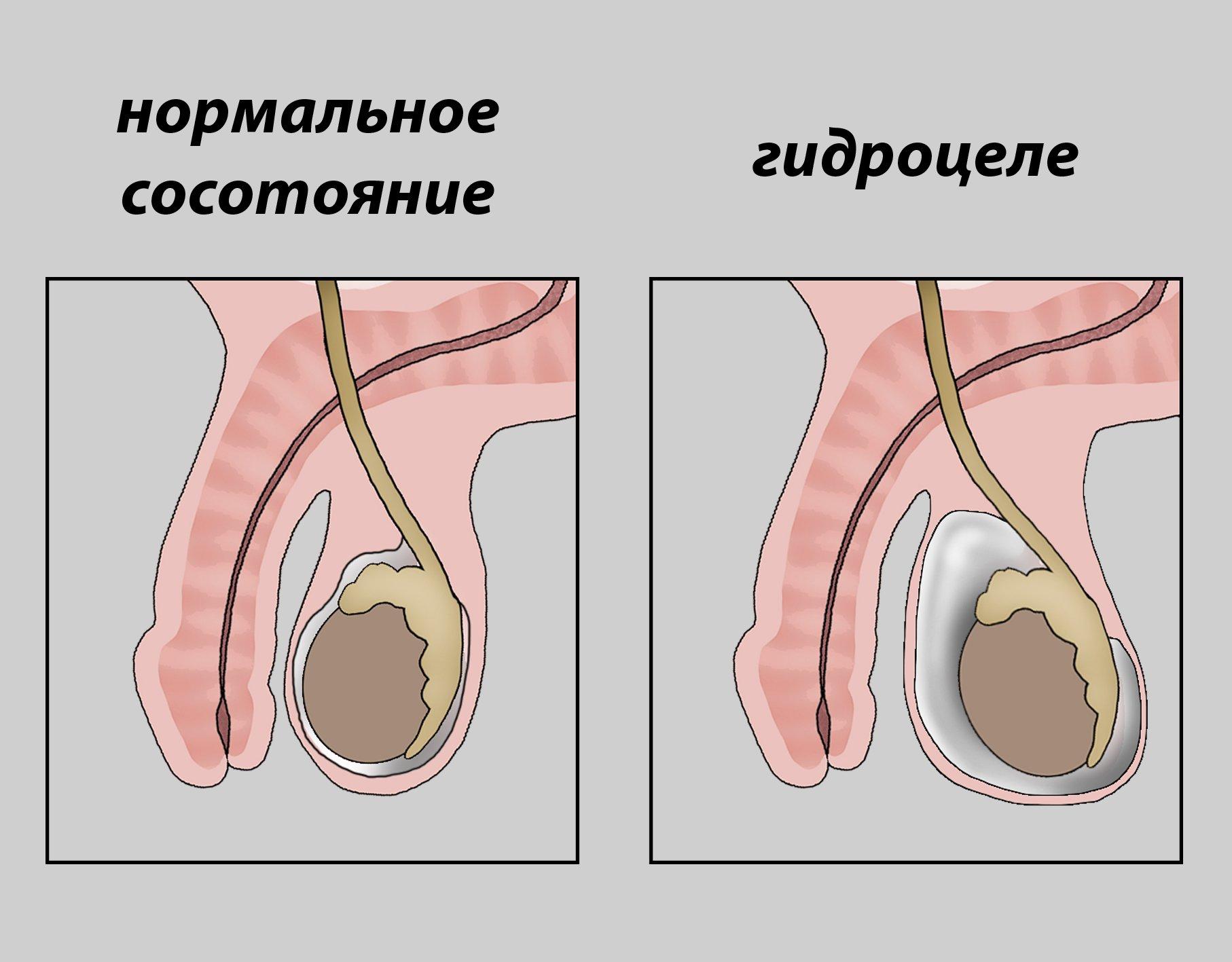
Водянка яичка
Поскольку водянка яичка – это результат накопления серозной жидкости между внутренними оболочками органа, ее наиболее характерным симптомом является увеличение мошонки. У младенцев чаще всего это врожденная патология (первичное гидроцеле). Приобретенная гидроцеле может быть результатом травмы, воспаления яичка или осложнения после операции, например, при варикоцеле (расширении вен мошонки).
Важно! Это заболевание редко вызывает боль. Кожа, хотя и растягивается, не меняет свой цвет. Воспаления нет, проблем с мочеиспусканием нет, поэтому водянка яичка часто обнаруживается случайно или при большом отеке мошонки.

Водянка яичка
Размер отека может изменяться. Скапливающаяся жидкость имеет объем от нескольких десятков до нескольких сотен миллилитров и обладает янтарным цветом. При большом размере отека возникает чувство помехи при ходьбе.
Диагностика заболевания основывается на:
- Диафаноскопии, или подсветке, мошонки, чтобы можно было проверить, проходит ли свет через увеличенное яичко. Если свет проникает и рассеивается с другой стороны, это означает, что присутствует гидроцеле;
- УЗИ мошонки.
Воспалительный процесс
Инфекционные заболевания почек (пиелонефрит) и мочевыводящих путей могут повлечь за собой воспаление лимфоузлов в паху и вызвать боль. Если сильные болевые ощущения присутствуют с правой стороны, это может быть аппендицит или воспаление толстой кишки.
Кроме болевых ощущений в паху, воспалительные процессы обладают и другими симптомами:
- затрудненное мочеиспускание и боль при нем;
- повышение температуры;
- затруднение дефекации или, наоборот, диарея.
Общий и биохимический анализ крови поможет определить, связана ли боль в паху с воспалением. Ультразвуковое исследование покажет нарушение в работе кровеносных сосудов, нефрит, варикоцеле. Компьютерная томография брюшной полости выявит заболевания мочевыводящих путей.
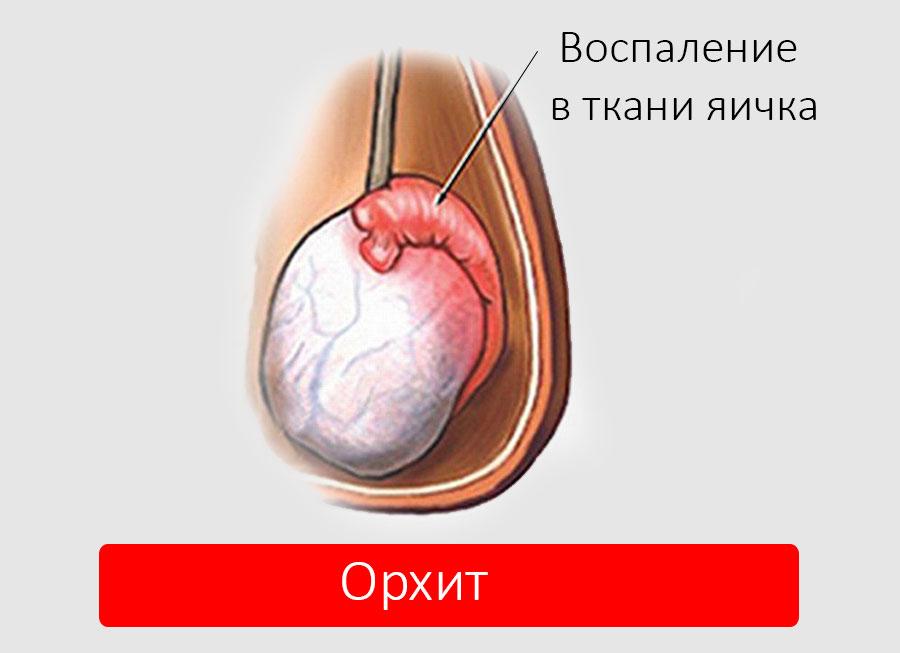
Орхит
Орхит – это воспаление яичек, при котором возникают боль в паху и отек мошонки. Оно бывает у детей и взрослых, только причины возникновения его для разных возрастов отличаются.
Если у мальчика в паху боль, вызванная орхитом, то это обычно связано с первичным вирусным заболеванием, чаще всего паротитом, значительно реже гриппом. У одного из четырех мальчиков, зараженных вирусом паротита, может развиться орхит.
Его симптомы:
- отек и покраснение кожи мошонки;
- боль в яичках;
- боль при прикосновении к половым органам.
Важно! Когда воспаление затрагивает только одно яичко, болит с одной стороны. Однако возможны одновременное воспаление обоих яичек, а также последующее распространение его с одного яичка на оба.
Самое важное в диагностике орхита – собрать сведения обо всех заболеваниях, которые были у пациента. После этого назначаются дополнительные анализы:
- общий анализ мочи (особенно полезен, когда подозревается, что основная инфекция присутствовала в мочевыводящих путях);
- УЗИ яичка.
Травма
Травмы, которые могут вызвать боль в паху и бедре с внутренней стороны, происходят при ударах, растяжениях. Ребенок может подвернуть ногу или упасть. Дискомфорт также провоцируется резкими движениями.
Когда боль очень сильная, это свидетельствует о переломе шейки бедра, лобковой или бедренной кости. Также может быть вывихнут или сильно ушиблен тазобедренный сустав. К другим симптомам относятся невозможность двигать ногой, синяки и отеки. При диагностике травм обычно делается рентгеновский снимок.
Ветрянка
Ветрянка – это инфекционное заболевание, передаваемое вирусом ветряной оспы. Первые симптомы до появления язвочек:
- недомогание;
- отсутствие аппетита;
- боль в животе, мышцах, горле.
Высыпания появляются на коже и слизистых, иногда и гениталиях. Затем образуются пузырьки, которые лопаются, и возникают язвы. Помимо высыпаний и зуда, имеют место быть высокая температура, увеличение шейных лимфатических узлов.
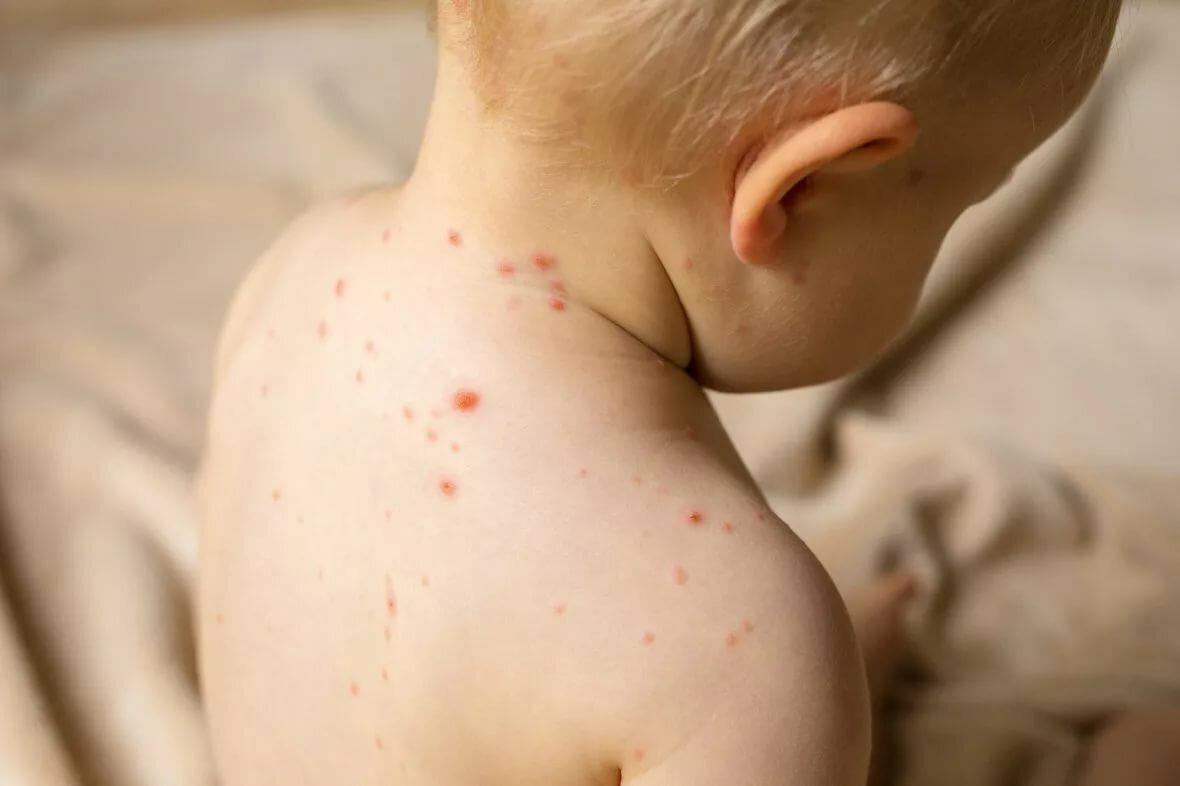
Ветрянка у детей
Если язвочки появляются в мочеиспускательном канале, то появляются боль в паху, отек половых органов. Ветряная оспа чаще всего диагностируется на основании опроса пациента и визуального осмотра. Анализы могут назначаться при развитии осложнений.
Развитие болезней
Каждая болезнь имеет свою клиническую картину и характерные признаки развития:
- Паховая грыжа у младенцев берет свое происхождение от процессов, зарождающихся в материнской утробе. Яички по влагалищному отростку постепенно опускаются в мошонку. Этот процесс заканчивается на 20-й неделе беременности, затем влагалищный отросток должен зарастать. Если этого не происходит, то создаются условия для возникновения грыжи. Со временем паховая грыжа может привести к тяжелому осложнению – захвату, когда кольцо пахового канала сжимается так, что препятствует возвращению фрагмента кишечника из грыжевого мешка. Появляются симптомы кишечной непроходимости: вздутие живота, рвота. Грыжевой выступ становится твердым, болезненным, краснеют область паха и мошонка;
- Водянка яичка развивается вследствие тяжелых родов, наследственного фактора, недоношенности, инфекционных заболеваний, перенесенных во время беременности, травм, заболеваний мочеполовой системы, доброкачественных и злокачественных опухолей. Иногда она проходит почти бессимптомно;
- Орхит возникает на фоне инфекционных заболеваний и у младенца сопровождается сильным плачем, особенно при мочеиспускании, отеком мошонки. Может повышаться температура тела;
- Если иммунитет у ребенка сильный, то ветряная оспа протекает в легкой форме. При нарушениях иммунитета возможны осложнения, такие как менингит, инфекции крови, пневмония, воспаление суставов.
Способы отличия
Дифференцировать многие заболевания, приводящие к боли в паху, можно по визуальным признакам. Например, для грыжи характерна локализованная выпуклость, для ветрянки – наличие высыпаний на коже, для водянки яичек – появление несимметрии мошонки и натянутости кожи на ней.
Важно! Часто приходится прибегать и к дополнительной диагностике, особенно при воспалительных процессах и травмах. Если у младенца появились боли при мочеиспускании, он стал беспокойным и часто плачет, его гениталии отекли и покраснели, обратиться к врачу необходимо.
Лечение
После диагностики и определения, почему у мальчика в паху боль, назначается лечение.
Мероприятия:
- В случае врожденной паховой грыжи не применяется никакого другого лечения, кроме оперативного вмешательства;
- Лечение гидроцеле состоит из несложной хирургической процедуры. Цель операции – удалить избыток жидкости. Очень редко используется пункция, позволяющая отводить жидкость. Метод имеет недостатки – несет риск заражения и не решает проблему, так как гидроцеле рецидивирует.
Важно! У младенцев операции выполняют не раньше, чем после 2-летнего возраста, поскольку гидроцеле часто исчезает само по себе.
- Рекомендуемое лечение орхита зависит от причины заболевания. Если воспаление вызвано проникновением бактерий, используют антибиотики. Для облегчения боли накладывают холодные компрессы на яички;
- Когда ветряная оспа проходит легко, используются симптоматические препараты: актуальные дезинфицирующие и жаропонижающие средства. При осложнениях применяются противовирусные средства.

Лечение ветрянки
Препараты:
- При ветрянке назначаются жаропонижающие (Парацетамол) и зеленка для дезинфекции язвочек во избежание вторичного заражения. Противовирусные препараты (Ацикловир, Виролекс) можно употреблять только с 2-х лет;
- Если у ребенка орхит, используют противовоспалительные и обезболивающие средства (Парацетамол, Ибупрофен).
Когда боль в паху вызвана воспалительными процессами, которые происходят на фоне первичной инфекции, используются специализированные препараты для лечения этой инфекции.
Боль в паху у подростка
Если у мальчика подросткового возраста болит в паху, кроме вышеперечисленных причин, это могут быть боли роста. Они связаны с быстрым ростом мышц и ощущаются главным образом в задней части икр или передней части бедер. Такие боли в паху обусловлены ростом сухожилий.

Боль в паху у подростка
Эта боль не является регулярной. Она появляется раз в несколько дней или недель, чаще всего вечером или ночью. При возникновении болевых ощущений подросток может хромать. Если это боль роста, то ничего делать не нужно.
Важно! Необходимо убедиться, что боли в мышцах и сухожилиях не сопровождаются другими заболеваниями. Температура, отсутствие аппетита, боль при прикосновении, а также отеки и синяки являются тревожными симптомами и не возникают во время интенсивного роста мышц. Они могут быть свидетельством инфекции или травмы.
Любое заболевание, затрагивающее нижнюю часть живота и позвоночника, может проявляться как боль в паху. Если она не проходит, нужно обратиться к специалисту, потому что эти болезни опасны.
Видео
Источник