Воспаление лимфоузлов при грибковом заболевании
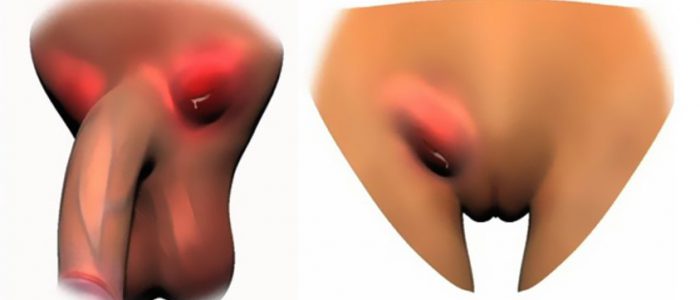
Лимфатические узлы — основной барьер на пути продвижения патологических клеток по всему организму. Их воспаление в паховой области часто встречается при молочнице (кандидозе). Этому заболеванию подвержены как мужчины, так и женщины. Одним из общих клинических проявлений молочницы для обоих полов считается увеличение, уплотнение, иногда болезненность лимфатических узлов. Подобные симптомы нельзя оставлять без внимания, следует незамедлительно обратиться к врачу и начать лечение.

Виды и причины воспаления лимфоузлов
Разновидности
У женщин паховый лимфаденит, как и молочница, встречается значительно чаще, чем у мужчин, это обусловлено различиями в структуре и функционировании мочеполовой системы и малого таза.
Основная задача лимфатической системы — защитить человека от широкого распространения патологических микроорганизмов, которые попадая из очагов возникновения и обострения заболевания, циркулируют по крови и лимфе. Лимфоузлы выступают естественными фильтрами, которые накапливают в себе атипичные клетки или инфекции, тем самым, не давая им распространяться дальше. Разновидности лимфаденита указаны в таблице.
| Виды лимфаденита | Проявления | Потенциальная опасность | |
| Серозный |
|
| |
| Гнойный |
|
| |
Вернуться к оглавлению
Причины и провоцирующие факторы
 Воспаление лимфоузлов часто наблюдают на фоне снижения защитных функций иммунной системы.
Воспаление лимфоузлов часто наблюдают на фоне снижения защитных функций иммунной системы.
Иногда лимфатические узлы в паховой области воспаляются из-за ослабленного иммунитета, стрессов, хронических недугов, переохлаждения, нарушения процессов обмена в организме. Часто это происходит из-за стафилококковых и стрептококковых инфекций, но встречаются и другие причины. Основные факторы, провоцирующие воспалительные процессы в одном или нескольких лимфоузлов паховой зоны указаны в таблице.
| Провоцирующие факторы | Причины |
| Новообразования в области малого таза |
|
| Вирусные инфекции |
|
| Аллергические реакции |
|
| Травмы, растяжения, ушибы, операции в районе малого таза |
|
| Венерические заболевания |
|
| Иммунные расстройства |
|
| Инфекции |
|
| Воспалительные недуги в районе малого таза |
|
| Нарушение целостности кожных покровов на нижних конечностях |
|
| Медикаментозные препараты |
|
| Другие |
|
Вернуться к оглавлению
Молочница как одна из причины
 Воспаление – это реакция на быстрый рост грибка.
Воспаление – это реакция на быстрый рост грибка.
Лимфоузы часто воспаляются на фоне молочницы, поскольку это инфекционное заболевание, которое характеризуется интенсивным размножением грибковых микроорганизмов. Лимфатические узлы в паховой области препятствуют их быстрому распространению и воспаляясь, сигнализируют человеку о наличии аномального процесса в близлежащих органах или системах.
Вернуться к оглавлению
Симптомы воспаления лимфоузлов при кандидозе
В нормальном состоянии лимфатические узлы почти незаметны, не доставляют дискомфорта, имеют умеренно плотную структуру, четкие контуры, бобовидную, овальную или округлую форму. Воспалительные процессы в лимфоузлах характеризуются разнообразными проявлениями, такими как:
- увеличение размера, набухание, уплотнение узла;
- боль, дискомфорт, ломота в мышцах;
- болезненность, отечность в области лимфоузла;
- общая слабость, усталость;
- покраснение кожных покровов в районе пораженного участка;
- повышенная температура тела, озноб;
- изменение консистенции и изначальных контуров узлов;
- значительное увеличение СОЕ и лейкоцитов в лабораторных анализах крови;
- распространение на близлежащие узлы;
- стремительное или постепенное течение;
- выраженная симптоматика интоксикации;
- формирование опухоли в пораженной области.
Воспаление лимфоузлов — это симптом, указывающий на наличие патологического процесса в организме.
Вернуться к оглавлению
Как лечить?
Чтобы лечить патологию, сначала следует установить причину ее появления. Для этого нужно обратиться к одному из узкопрофильных специалистов:
- гинекологу;
- онкологу;
- венерологу.
 Окончательное выздоровление возможно только при комплексном подходе к лечению.
Окончательное выздоровление возможно только при комплексном подходе к лечению.
При лечении молочницы важно не останавливаться на полпути. Как правило, одного курса терапии недостаточного для полного устранения заболевания. В этот период наблюдается общее улучшение самочувствие и исчезновения основных симптомов, в том числе и нормализация лимфоузлов. Но для окончательной победы над инфекцией следует пройти комплексное и полноценное лечение.
Для лечения лимфоузлов при молочнице в области паха используются следующие способы:
- Консервативные. Антисептические повязки, избегание раздражения пораженного участка, антибиотики.
- Оперативные. Хирургическое вскрытие узла при наличии гнойного процесса.
При терапии воспаления лимфатических узлов следует обратиться за профессиональной медицинской помощью. Противопоказано заниматься самолечением, ведь это может стать причиной серьезных проблем со здоровьем и даже летального исхода. Основная терапия зависит от провоцирующего фактора, его патогенеза и этиологии. При назначении терапии учитывается общее состояние, особенности организма, пол, возраст, специфика основного заболевания, вид, степень, выраженность и проявления лимфаденита.
Воспаление лимфатических при молочнице узлов лечится при помощи:
- устранения первопричины;
- укрепления иммунитета;
- лекарственных средств;
- физиотерапевтических процедур.
Вернуться к оглавлению
Медикаментозные препараты
 Самолечение может осложнить болезнь.
Самолечение может осложнить болезнь.
Для борьбы с лимфаденитом при молочнице используются различные лекарственные средства как общего, так и локального применения. Их выбор обусловлен провоцирующим фактором, который вызвал воспаление лимфоузлов, а также запущенностью лимфаденита. Преимущественно используют следующие препараты:
- антисептики («Левомеколь»);
- антибиотики («Пеницилин»);
- антигрибковые («Пимафуцин»).
Вернуться к оглавлению
Народные средства
Иногда довольно эффективными в борьбе с лимфаденитом при молочнице оказываются народные средства. Различные отвары, чаи и настойки на органической основе используются как для локального, так и перорального применения. Народные рецепты основаны на различном применении крапивы, свеклы, одуванчика, чеснока, мяты, черники, эхинацеи. Применять эти средства можно только после консультации с врачом и определения причины основной патологии.
Источник
О необычных находках дерматофитов
Принято считать, что дерматофиты обычно поражают кожу и ее придатки (волосы, ногти). В редких случаях трихофитоны обнаруживались на слизистих оболочках рта. В качестве казуистики описаны находки ахориона Шенлейна, фиолетового трихофитона в мозговой ткани, внутренних органах, хрящах (А.Н. Аравийский, В.Я. Некачапов, М.Ф. Карпова и др.). Из мочи высевались грибы рода Кандида, актиномицеты и др.
В порядке обследования больных микозами и вторичными аллергическими высыпаниями мы встрелились с совершенно необычными находками дерматофитов (Е.П. Иванова, В.В. Кулага, 1963). Приводим одно из наблюдений.
Больной 3., 38 лет, скотник. Находился в клинике по поводу распространенной инфильтративно-нагноительной трихофитии гладкой кожи (множественные очаги поражения). Микроскопия отделяемого из очага поражения на гладкой коже: найден мицелий гриба; в засевах получен рост фавиформного трихофитона. Микроскопия осадка мочи — элементов гриба не было найдено; отклонений от нормы нет.
В засевах осадка мочи (стерильно взятой) на среду Сабуро с биомицином — в 5 пробирках наблюдался обильный рост фавиформного трихофитона (на 15-й день). Микроскопия культуры из осадка мочи — выявлено обилие мицелия, отчетливо септированного, ветвящегося, с крупными округлыми и вытянутыми хламидоспорами (промежуточные и концевые). Встречается артроспоровый мицелий.
Все колонии имеют сходный вид. Внутрикожные пробы с грибковыми аллергенами, приготовленными из: эпидермофитона (Кауфман-Вольф) —положительная — 1,0×1,0 см; трихофитона рубрум — 0,8×0,8 см; гипсовидного трихофитона — 1,5×1,5 см; кандида— 0,7×0,7 см в диаметре. Реакция связывания комплемента с антигенами из грибов: эпидермофитона Кауфман-Вольф, трихофитон рубрум, кандида и гипсовидного трихофитона — отрицательные результаты.
Таким образом, у больного с нагноительной трихофитией, обусловленной фавиформным трихофитоном, были выделены аналогичные культуры того же гриба из осадка мочи. Интересным является факт медленного, но очень множественного роста (до 10-25 колоний) во многих пробирках (при засеве осадка мочи). При этом колонии гриба на среде Сабуро с биомицином обозначились только к 15-му дню. Вначале они походили на рост микробов.
В последующем удавалось получить культуры эпидермофитона Кауфман-Вольф из осадка стерильно взятой мочи от больных с аллергическими проявлениями (сосудистые аллергиды) при наличии микоза стоп. При этом внутрикожные пробы с грибковыми антигенами оказывались резко положительными, а со стафило- и стрептококковым аллергенами — слабоположительными. Мы пока не можем дать обьяснение отмеченным фактам.
Учитывая приведенные данные, следует более полно проводить обследование больных с грибковыми заболеваниями (особенно с аллергическими проявлениями) — с засевами в т.ч. и осадка мочи.
Лимфатическая система и грибковая инфекция и ее аллергические проявления
Остается мало изученной, но, по-видимому, значительной роль лимфатической системы при грибковых болезнях. Предпосылкой к этому является то, что кожа является органом, особенно богатым лимфатическими сосудами. При этом известно важное значение лимфатической системы в физиологических и патологических процессах в организме человека.
Однако, важным препятствием для решения вопросов соучастия лимфатической системы и заболеваний является факт необыкновенно трудного методического подхода и обследования лимфатической системы. Вместе с тем, оказалось, что «лимфатический патогенез» может явиться важной составной частью в развитии некоторых болезненных состояний. Отмечено участие лимфатических узлов в острых аллергических реакциях организма.
Так, при тяжелых аллергических реакциях с геморрагическим синдромом наблюдалось также резкое увеличение лимфатических узлов, их болезненность. Изменения лимфатических узлов неоднократно наблюдались и при аллергических дерматозах. При этом полагают, что лимфатическая система принимает немаловажное участие в развитии и формировании аллергических реакций и дальнейшем поддержании аллергического состояния организма.
Туберкулезное поражение кожи сопровождается увеличением регионарных лимфатических узлов с характерными специфическими гистологическими изменениями и обнаружением в них (в редких случаях) возбудителя.
Лимфатические узлы одними из первых вовлекаются в патологический процесс при лепре (НА. Торсуев,1947). Одним из наиболее важных диагностических признаков является увеличение лимфатических узлов при сифилисе (пункция их используется в поисках бледной спирохеты).
Лимфатические узлы реагируют и при многих других заболеваниях кожи (пиококковых, вирусных, бациллярных и т.д.); наблюдается «дерматогенный» лимфаденит и при псориазе (А.В. Богатырева, 1959), красной волчанке (И.И. Юкелис.1952 и др.) и некоторых других воспалительных заболеваниях кожи (инфекционной и неинфекционной природы).
В литературе встречаются отдельные (обычно казуистические) указания на изменения лимфатических узлов при микозах. Однако, в практической работе до сих пор не учитывается значение изменений в лимфатической системе при микозах, их аллергических и парааллергических проявлениях; не используется возможность воздействия на течение и исход через лимфатическую систему (применение антиаллергических средств непостредственно в лимфатические узлы, физиотерапевтические процедуры и др.).
Поражения лимфатических узлов отмечены при фавусе (А.Н. Аравийский, 1949 и др.), трихофитии (В.Я. Некачалов, 1948 и др.), хромомикозе (Я. Мериин,1938), актиномикозе (Г.О. Сутеев,1943), кандидозах (Б.М. Прозоровский,1956 и др.) и других поверхностных и глубоких микозах.
Возбудитель инфекции, проникнув в лимфатическую систему, неизбежно приходит в соприкосновение с лимфоидными образованиями, испытывая на себе то или иное воздействие (лимфатические сосуды и узлы при этом реагируют на внедрение инфекции). Было отмечено, что в части случаев обнаруживалось изменение свойств возбудителя пораженного лимфатического узла — чаще в сторону уменьшения патогенности, ослаблению вирулентности.
Так, при выделении от больных глубокой, нагноительной трихофитией культуры гипсового трихофитона из кожных очагов и увеличенных лимфоузлов (при проверке патогенности на морских свинках) — оказалось, что грибы «железистого» происхождения менее патогенны, чем кожно-очаговые. Следовательно, микрогрибы, попав с током лимфы в лимфоузлы, подвергаются действию ткани узла, что в ряде случаев ведет к ослаблению вирулентности возбудителя (и, возможно, созданию очагов скрытой инфекции).
Однако, барьерная способность регионарных лимфоузлов обнаруживается не во всех случаях. Лимфоидная ткань неодинаково реагирует на поступление различных грибов и продуктов их жизнедеятельности (чувствительность лимфоидной ткани, массивность инфекции, патогенность ее и др.). При этом патогенные свойства возбудителя могут и возрастать и приобретать другое качество.
Проблеме «лимфатическая система и микозы» посвящены исследования В.Я. Некачалова и Е.П. Костюк (1967). В клинике и эксперименте было показано, что при микозах лимфатическая система принимает непосредственное участие в развитии аллергических изменений, в возникновении рецидивов и «сохранении» дремлющей инфекции в лимфатических узлах.
При этом патогенные грибы могут сохраняться в регионарных лимфоузлах в течение длительного времени после клинического выздоровления. В дальнейшем в процесс вовлекаются не только регионарные лимфоузлы, но и отдаленные (тазовые и др.) — с обнаружением элементов грибов в них.
При микозах и лимфаденопатии гистологически удавалось наблюдать картину хронической гранулемы с наличием в инфильтрате спор, мицелия гриба (с последующим получением его культуры). Аналогичные данные получены при пунктате увеличенных лимфоузлов (например, при обострениях микоза стоп и вторичных аллергических высыпаниях). Эти данные указывают на активное вовлечение лимфатической системы в микотический процесс.
Следовательно, показана взаимосвязь грибковой инфекции с лимфаденитами, развитием и поддержанием специфической аллергии, разнообразных парааллергических осложнений (лимфоузлы приходили к нормальному состоянию гораздо позже исчезновения вторичных аллергических высыпаний).
Таким образом, грибковая инфекция (и продукты ее жизнедеятельности), задерживаясь в лимфатических узлах, могут создавать скрытые очаги инфекции, вызывая рецидивы микоза и его осложнения, повышенную сенсибилизацию организма. Учет этих данных, своевременная оценка лимфаденитов в развитии специфического аллергического состояния организма, возникновении рецидивов грибковой инфекции позволяет проводить рациональную терапию при микозах и сопутствующих лимфаденитах.
Псевдомикозы
Псевдомикозы (Pseudomycosis) — общее название поражений (чаще подошвенных и ладонных), клинически сходных с микозами. При этом элементы обычно располагаются симметрично; образуются везикулезные, пустулезные (иногда — геморрагические) высыпания.
В дальнейшем формируются корки, шелушение — т.е. клиническая картина имеет большое сходство с грибковыми поражениями. Однако, при многократных микологических исследованиях элементы грибов обнаружить не удается. Дифференциальной диагноз микоза и псевдомикоза осложняется и тем, что при грибковых заболеваниях с нарастанием аллергического компонента все труднее становится обнаружить элементы грибов (особенно при экзематизации).
Попытки проведения «пробного» антимикотического лечения при псевдомикозах обычно вызывают обострение процесса, его распространение. Чаще понятие «псевдомикоз» отождествляют с «бактеридом пустулезным» Эндрюса (полагают, что это инфекционно-аллергический процесс, протекающий в виде пустулезных высыпаний на кистях и стопах; чаще его связывают с наличием в организме возбудителей стрептококковой или стафилококковой инфекции — т.е. он является своеобразным микробидом).
В некоторых случаях псевдомикоза возникает обильное псориазиформное шелушение. При этом наблюдается большое клиническое сходство с пустулезным псориазом (дифференциально-диагностически можно думать о псориазе и в связи с упорством к терапии).
Грибковые заболевания также следует дифференцировать с акродерматитом Аллопо (появляется преимущественно на ладонях и стопах: на гиперемированном фоне возникают везикулы и пустулы; проявляет значительное упорство к терапии; со временем ногти становятся тусклыми, деформируются; отмечается зуд, болезненность, парестезии).
Особые трудности в диагностике возникают при локализации псевдомикоза в межпальцевых складках. При этом во время первичного осмотра обычно возникает диагноз «интертригинозная эпидермофития».
Таким образом, псевдомикозы по клиническим проявлениям могут иметь большое сходство с истинными грибковыми болезнями; однако, этиологически (и по подходам к лечению) представляют собой различные заболевания. Решающим в постановке диагноза микоза или псевдомикоза являются микроскопические и культуральные исследования.
Кулага В.В., Романенко И.М., Афонин С.Л., Кулага С.М.
Опубликовал Константин Моканов
Источник
13 июля 201636144 тыс.
Содержание:
Лишь в редких случаях лимфаденит представляет собой самостоятельное заболевание. Чаще всего это не что иное, как симптом, сигнализирующий о каких-то неполадках в организме. Обнаружив первые признаки лимфаденита, необходимо срочно обратиться к врачу – иногда причиной его возникновения являются весьма опасные состояния, способные привести к инвалидизации и даже летальному исходу.
Лимфаденит: что это такое?
Лимфаденит – воспалительный процесс в лимфатических узлах, часто сопровождающийся нагноением. Проявляется он через увеличение одного или нескольких лимфоузлов и может возникать сразу в нескольких регионах тела. Его симптомы могут быть различны – они определяются видом лимфаденита. К общим его признакам относятся местное повышение температуры и подъем температуры тела, сильные боли, покраснение (гиперемия) кожи, отек, зуд, озноб.
Как правило, лимфаденит – это ответная реакция на снижение иммунитета в результате прогрессирования какого-либо заболевания. Вот почему так важно найти и устранить причину возникновения опасного состояния.
Причины возникновения лимфаденита
Все причины, приводящие к возникновению лимфаденита, можно условно разделить на инфекционные и неинфекционные.
Инфекционные причины встречаются достаточно часто – инфекция из своих очагов распространяется по лимфатическим и кровеносным сосудам, вызывая воспалительный процесс. Наиболее типичными «виновниками» возникновения лимфаденита являются такие бактериальные и вирусные инфекции, как:
- стрептококк;
- стафилококк;
- ВИЧ;
- паразитарные и грибковые инфекции;
- туберкулез и т.д.
Среди обычно встречающихся неинфекционных причин лимфаденита можно выделить следующие:
- онкология лимфатических узлов (лимфома);
- метастатический (вторичный) рак, распространившийся из других зон тела;
- воспаление как ответ на внедрение инородного тела.
Лимфаденит: виды
Существует несколько критериев классификации лимфаденита.
- В зависимости от длительности и интенсивности воспалительного процесса выделяют:
- острый лимфаденит, который характеризуется внезапным началом и возникает вследствие инфицирования раны, развития острого инфекционного заболевания или после хирургического вмешательства;
- хронический лимфаденит, являющийся результатом длительного инфекционного процесса либо прогрессирования онкологического заболевания (иногда этот вид лимфаденита представляет собой отдаленное последствие хирургической операции);
- рецидивирующий лимфаденит, возникающий в результате хронической инфекции.
- По этиологии лимфаденит бывает:
- неспецифическим, причиной которого является грибковая и бактериальная флора, обычно присутствующая на коже и слизистых оболочках (если воспаление носит локальный характер, то этот вид лимфаденита очень хорошо поддается лечению);
- специфическим – в этом случае лимфаденит сигнализирует о распространении за пределы очага таких опасных специфических инфекций, как чума, туберкулез, токсоплазмоз, сифилис, туляремия, бруцеллез.
- Лимфаденит в зависимости от характера воспалительного процесса бывает:
- гнойным – сопровождающимся сильными болями, ухудшением самочувствия и грозящим при отсутствии своевременной помощи сепсисом;
- серозным – обычно возникает как следствие вирусной инфекции, раковых метастаз или лимфомы, протекает с неярко выраженной симптоматикой и часто является стадией, предшествующей гнойному лимфадениту.
- Наконец, виды лимфаденита выделяются и по месту локализации заболевания:
- подчелюстной лимфаденит – не слишком частое явление, вызываемое различными заболеваниями полости рта: тонзиллит, кариес и т.д.;
- шейный тип лимфаденита особенно распространен среди детей и людей, часто страдающих простудными и инфекционными заболеваниями, такими как гнойная ангина, тонзиллит, пневмония, грипп;
- паховый лимфаденит – этому состоянию всегда сопутствует первичное инфекционное заболевание, характеризующееся наличием воспалительного процесса – как правило, речь в этом случае идет именно о венерических болезнях, намного реже все дело в инфицировании раны в районе паховой области на фоне сниженного иммунитета;
- лимфаденит в подмышечных впадинах – в эти зоны лимфа поступает из шеи, лица, плечевого пояса, грудной клетки, соответственно, вместе с ее током «виновники» воспалительного процесса могут поступить из этих районов, пораженных такими заболеваниями, как, например, хроническое воспаление миндалин или кариес;
- околоушной лимфаденит является следствием воспалительных заболеваний ушной раковины, внутреннего уха либо прилежащих тканей, а так же гнойных травм – например, «неудачного» прокола уха или даже выдавливанием угрей.
Симптомы лимфаденита
Признаки лимфаденита в большой степени зависят от его вида и стадии. Так, например, если симптомы острого лимфаденита не заметить невозможно, то так называемый простой лимфаденит вообще часто протекает безболезненно и до поры до времени не вызывать беспокойства.
Как правило, все же лимфаденит сопровождается отеками и болезненностью кожи вокруг воспаленных лимфоузлов. Иногда даже наблюдается ее покраснение. В некоторых случаях увеличение лимфатических узлов (лимфаденопатия) заметно невооруженным взглядом без пальпации.
Если речь идет об острой форме заболевания, особенно сопровождающейся нагноением, то симптомы проявляются резко и внезапно: боль, уплотнение лимфоузлов и потеря ими подвижности, а так же явления общего плана в виде тошноты, лихорадки, сильной головной боли. При этом контуры узла размываются и теряют очертания, он будто бы сливается с окружающими тканями. Отмечается так же движение гноя внутри узла. В случае отсутствия своевременного лечения высока вероятность прорыва абсцесса в глубину тканей.
Когда же имеет место хронический лимфаденит, то отмечается достаточно вялое течение заболевания: лимфоузлы увеличены, но практически безболезненны, они уплотнены, однако достаточно подвижны при пальпации. В некоторых случаях возможен отек близлежащих тканей или конечностей из-за застоя лимфы вследствие нарушения функций узлов.
Отдельные симптомы лимфаденита свидетельствуют о развитии серьезных состояний, потенциально опасных для жизни. При их наличии необходимо как можно скорее обратиться за квалифицированной помощью, иногда счет идет буквально на часы и минуты. Речь идет о таких признаках, как:
- повышенная температура тела (выше 38,5С);
- затрудненное либо учащенное дыхание;
- сильная боль, отек, ярко выраженное покраснение;
- учащенное сердцебиение.
Диагностика лимфаденита
Первым делом специалист осмотрит лимфоузлы методом пальпации. У здоровых людей они достаточно мягкие, легко смещаемы относительно соседних тканей, абсолютно безболезненны и не увеличены – у пациентов нормального телосложения лимфоузлы вообще трудно прощупать, другое дело – худощавые пациенты, особенно дети и подростки. Далее в зависимости от результатов обследования будет принято решение о применении других диагностических мероприятий, в частности, может потребоваться:
- общий анализ крови, показывающий изменения ее состава. При этом может быть заподозрено наличие опухолевых процессов – и тогда придется провести биопсию узла, т.е. забор его ткани для гистологического исследования;
- анализ на ВИЧ;
- УЗИ периферических лимфоузлов и органов брюшной полости (особенно селезенки и печени);
- компьютерная томография;
- осмотр ЛОР-врача;
- диагностически-лечебная операция проводится в случае наличия хирургической патологии: вскрытие и дренирование получившейся полости, а так же осмотр прилежащих органов и тканей на предмет наличий гнойных рани абсцессов;
- у пациентов детского возраста первым делом исключается (либо подтверждается) отек Квинке – аллергическая реакция, угрожающая жизни, а так же весьма похожие на увеличенные лимфоузлы врожденные кисты и опухоли в районе шеи;
- кожно-аллергические пробы, микроскопические исследования мокроты и крови, рентген, учет контакта с больными туберкулезом – все эти манипуляции проводятся в случае обнаружения специфического лимфаденита;
- лимфаденит в паховой области требует исключения наличия паховой грыжи, а так же проведения ряда исследований для того, чтобы подтвердить (исключить) наличие венерических заболеваний.
Лечение лимфаденита
Так как лимфаденит чаще всего является сигналом о каких-то неполадках в организме, то его лечение сопровождается борьбой с заболеванием органа или системы, вызвавшего воспаление лимфоузлов. Так, в случае подчелюстного лимфаденита необходимо санирование полости рта и лечение хронического тонзиллита, а лечение шейного лимфаденита невозможно без устранения гнойной ангины или других ставших его причиной заболеваний. К тому же, стратегия действий медицинских работников зависит и от стадии развития лимфаденита.
Так, если имеют место начальные стадии лимфаденита, то лечение достаточно консервативно:
- создание условий покоя для пораженного участка;
- физиологическое лечение: электрофорез, ультразвуковая терапия, гальванизация;
- противовоспалительные мази и препараты.
В любом случае, если подтверждено наличие инфекционной причины лимфаденита, необходим прием антибиотиков той группы, к которой чувствителен возбудитель.
При подтверждении туберкулезной инфекции лечение возможно только в условиях стационара посредством специфической туберкулезной терапии.
В случае гнойного лимфаденита необходимо как можно скорее провести вскрытие и дренирование подвергшейся нагноению полости. После процедуры пациенту требуется регулярная обработка раны и перевязка.
Бывает, что вследствие биопсии подтверждается наличие опухолевого процесса – доброкачественного либо злокачественного. Лечение при этом может включать облучение и химиотерапию.
В частности, при лечении лимфаденита могут быть назначены следующие виды препаратов:
- антибиотики, ликвидирующие инфекцию;
- анальгетики, снижающие силу и интенсивность болевых ощущений;
- противовоспалительные препараты, уменьшающие отеки и воспаления.
В случае лимфаденита, как и при наличии любых других заболеваний, крайне опасно заниматься самолечением. Например, когда имеет место воспаление лимфатических узлов наше, сопровождающееся симптомами ОРВИ, многие пытаются справиться с проблемой посредством прикладывания к пораженным участкам сухого тепла. Однако в случае нагноения эта мера категорически запрещена – нагревание может вызвать серьезные осложнения.
Лимфаденит: возможные осложнения
В отдельных случаях лимфаденит может пройти и самостоятельно. Однако при первых же признаках заболевания гораздо правильнее будет перестраховаться и сразу обратиться к врачу. Ведь в отсутствии своевременной помощи лимфаденит может дать серьезные осложнения, такие как:
- кожный абсцесс;
- сепсис;
- энцефалит;
- остеомиелит;
- обширное распространение инфекции или онкологического заболевания;
- тромбофлебит;
- развитие слоновости конечностей.
Многие из перечисленных состояний способны сделать человека инвалидом или вообще явиться причиной летального исхода.
Лимфаденит: профилактика
Существует небольшой перечень профилактических мер, способных во много раз снизить риск возникновения лимфаденита:
- предупреждение микротравмирования кожи;
- предупреждение инфицирования полученных открытых ран: достаточно лишь вовремя обработать их антисептиком;
- своевременное и грамотное лечение ангины, синусита и ринита (исключает возникновение подчелюстного, околоушного и шейного лимфаденита);
- своевременное устранение очагов инфекций (лечение кариеса, вскрытие фурункулов и т.д.);
- диагностика и лечение заболеваний, вызывающих специфический лимфаденит: туберкулез, сифилис, гонорея и др.
Источник
