Воспаление лимфоузлов и зуд кожи

Воспаление лимфоузлов возникает в ответ на развивающиеся или присутствующие заболевания в теле человека, и сигнализирует о начатии обследования и патогенетического лечения. Для понимания, почему воспаляется и чешется лимфоузел, стоит рассмотреть его строение и провоцирующие причины.
Лимфатическая система

Увеличенный лимфоузел
Лимфатическая система состоит из капилляров, сосудов, стволов и протоков, селезенки, вилочковой железы, а также «остановок» в виде лимфоузлов. Они выступают фильтрующим центром при введении лекарств, поступлении токсинов, злокачественных новообразованиях.
Лимфоузлы представляют собой округлые или овальные образования размером от 0,5 до 5 см, не спаяны с окружающими тканями, подвижны и безболезненны. В них продуцируются иммунные клетки, и очищается лимфа от вредоносных агентов. Располагаются:
- на затылке;
- за ухом;
- на шее (переднешейные и заднешейные);
- над и под ключицей;
- под мышками;
- на груди;
- в локтевых сгибах;
- в паху;
- в коленных сгибах.
При заражении инфекцией, развитии воспаления, болезнях иммунной системы, раковых образованиях лимфоузлы увеличиваются в размере, становятся болезненными, могут спаиваться с близлежащими тканями, чесаться. Часто кожа над лимфоузлом гиперемирована и характерна местная гипертермия.
Определенные группы лимфоузлов отвечают за рядом расположенные органы, что дает возможность заподозрить развивающуюся патологию.
Лимфатические узлы головы и шеи

Лимфоузлы шеи
Одной из частых причин увеличенных лимфоузлов на затылке, на шее у ребенка является инфекционная болезнь – краснуха. Они болезненны и чешутся. Для диагностирования должны присутствовать и другие признаки – сыпь в виде пятен, гипертермия, фарингит, конъюнктивит.
Если воспалился и чешется лимфоузел за ухом – характерно для наружного и среднего отита. Стоит обратить внимание на состояние кожи волосистой части головы, таком симптом присутствует при фурункулезе, педикулезе, пиодермии. Воспаление лимфоузлов за ухом и на шее бывает при атопическом дерматите и экзематозных высыпаниях расположенных на затылке и околоушной зоне.
Чешется увеличенный околоушной лимфоузел, увеличена и болит слюнная железа – верный признак паротита (инфекционная болезнь).
Когда чешутся лимфоузлы на шее, особенно у ребенка рекомендовано провести туберкулинодиагностику, для исключения туберкулеза. Лимфаденопатия на шее характерна при воспалении полости носоглотки, опухолевых образований, инфекционного мононуклеоза.
Часто увеличенные лимфоузлы на шее свидетельствуют о неблагоприятной экологической обстановке, в случае, когда люди живут рядом с химическими заводами, комбинатами.

Лимфоузлы
Лимфатические узлы подмышечные и паховые
В случае если увеличен и чешется лимфоузел под мышками нужно говорить об инфекционном поражении руки и плеча:
- кожные гнойные воспаления (гидраденит);
- ветряная оспа, как у детей, так и у взрослых (с характерной папуловезикулезной сыпью);
- болезнь «кошачьей царапины» при односторонней лимфаденопатии;
- после вакцинации.
В норме лимфоузлы под мышками не пальпируются. При патологическом процессе они значительно увеличены в объеме, чешутся, болят, кожа гиперемирована.
Причины лимфаденопатии в паху:
- инфекционные болезни передающиеся половым путем, в том числе и венерические заболевания (сифилис, гонорея);
- травмы паховой области, послеоперационный период;
- герпес половых органов, папилломавирус;
- злокачественные новообразования тазовых органов;
- ВИЧ, СПИД;
- аутоиммунные заболевания;
- болезни внутренних органов: сахарный диабет, оофорит, флебит и другие.
В норме в паху лимфатические узлы поддаются пальпации, имеют округлую форму, подвижны.
Обследование
При обнаружении патологического процесса, прежде всего стоит разобраться в причине, почему увеличен и чешется лимфоузел, определить его точную локализацию и провести лабораторную диагностику.
Обязательно обращение в клинику к терапевту, затем он направит к профилирующему специалисту – дерматологу, гинекологу, хирургу.

Обследование у врача
Лабораторные анализы:
- Клинический и биохимический анализ крови.
- Анализ крови на уровень глюкозы.
- Общий анализ мочи.
- Анализ крови на
- Определение аутоиммунных маркеров.
- Кровь на иммуноглобулины М, Е.
- Сдача мазков на флору и онкомаркеры из влагалища, уретры.
Инструментальные манипуляции:
- Проведение УЗ-исследования.
- МРТ, КТ по показаниям.
- Рентгенография органов грудной клетки.
- Биопсия лимфоузла.
- Иссечение гнойников в хирургическом стационаре.
В случае обнаружения увеличенного, болезненного, чешущегося лимфатического узла затягивать посещение врача не рекомендовано. Не своевременное лечение может значительно ухудшить качество жизни пациента, привести к непоправимым последствиям и даже летальному исходу.
Источник
Действительно ли при аллергии увеличиваются лимфоузлы?
 В основе развития любого варианта чувствительности лежит иммунная реакция и формирование воспаления – острого или хронического. Его наличие так или иначе влияет на весь организм в целом, даже если вовлеченная в процесс область имеет небольшие размеры и возникновение локальных (местных) нарушений не приводит к системным (общим) изменениям – в частности, синдрому интоксикации (слабости, лихорадке).
В основе развития любого варианта чувствительности лежит иммунная реакция и формирование воспаления – острого или хронического. Его наличие так или иначе влияет на весь организм в целом, даже если вовлеченная в процесс область имеет небольшие размеры и возникновение локальных (местных) нарушений не приводит к системным (общим) изменениям – в частности, синдрому интоксикации (слабости, лихорадке).
Лимфатические узлы принимают участие в реакциях восстановления поврежденных структур организма. К воспалительному процессу при аллергии это также относится. Они контролируют качество иммунного ответа и, кроме того, выполняют роль фильтра – с лимфой в узлы попадают токсины и продукты распада тканей.
Таким образом, лимфоузлы могут увеличиваться при аллергии – этот признак является отражением наличия иммунного ответа. Для его обозначения в научной литературе специалисты используют термин «реактивная лимфаденопатия».
При пищевой, бытовой и пыльцевой чувствительности большое значение имеет постоянный контакт с провоцирующими веществами – то есть повторяющиеся эпизоды иммунной агрессии. Если чужеродный компонент (антиген) раз за разом поступает в организм, нарастает интенсивность воспалительного процесса в результате регулярного повреждения контактных тканей (например, слизистых оболочек, кожи).
При каких формах аллергии увеличиваются лимфоузлы?
Этот признак может становиться частью клинической картины индивидуальной непереносимости при таких вариантах аллергии как:
- Крапивница.
- Отек Квинке.
- Ринит (насморк).
- Бронхиальная астма.
- Атопический дерматит.
- Сывороточная болезнь.
- Токсикодермия.
Увеличенные лимфоузлы располагаются в разных анатомических областях; наиболее часто их можно наблюдать в следующих участках:
- шея;
- затылок;
- подмышки;
- пах.
Размер анатомических образований нарастает в период острых явлений реакции чувствительности; симптом может возникать как у детей, так и у взрослых людей.
Отличия лимфаденопатии от воспаления
Лимфоузлы во время развития какой-либо формы индивидуальной непереносимости могут достаточно сильно опухать и болеть, и не всегда ясно, действительно ли речь идет о реактивном процессе, при котором ткань анатомических образований не затронута или дело в ее инфицировании и развитии четко ограниченного воспаления – лимфаденита. Чтобы разобраться в этом, необходимо, прежде всего, иметь представление о нескольких основных понятиях – рассмотрим их ниже.
Лимфаденопатия
Этот термин, для удобства использующийся в научных публикациях в виде аббревиатуры «ЛАП», является обобщающим и применяется, когда речь идет об увеличении лимфатических узлов любой природы. Кроме того, специалисты указывают его во всех случаях при возникновении припухлости, провоцирующие факторы формирования которой еще не выяснены – то есть на этапе, предваряющем установление окончательного диагноза.
Распространенной причиной развития ЛАП является реактивная гиперплазия – увеличение количества структурных элементов ткани лимфоузла, в результате реакции со стороны иммунной системы. Именно о ней чаще всего говорят при возникновении каких-либо форм индивидуальной чувствительности – в том числе при хронических патологиях (например, дерматитах).
Лимфаденит
Под этим определением понимают воспаление непосредственно в ткани лимфатического узла. Оно возникает как вторичный процесс – в результате развития у пациента гнойных очагов и инфекционных заболеваний:
- Туберкулез.
- Чума.
- Туляремия.
- Сифилис.
- Актиномикоз.
Лимфаденит может приобретать как острый, так и хронический характер. Узлы могут воспаляться на фоне первичного заболевания, при этом неблагоприятный процесс в их ткани способен ярко протекать и после купирования (исчезновения) стартового провоцирующего фактора. В таком случае вероятны осложнения – например, формирование разлитого гнойного очага (флегмоны).
Воспаление лимфоузлов при аллергии – процесс, всегда связанный с причиной, не имеющей прямого отношения к реакции индивидуальной непереносимости.
При его возникновении следует задумываться, в первую очередь, об инфекции, а не рассматривать в качестве этиологической основы иммунную чувствительность. Аллергия может обусловить припухлость, но не формирование гнойного очага.
Как проявляется реактивная лимфаденопатия при аллергии?
Она может быть:
-
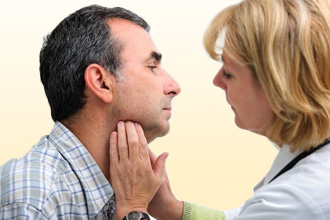 локальной (поражение одного узла);
локальной (поражение одного узла); - регионарной (в этом случае затронуто несколько анатомических образований);
- генерализованной (лимфаденопатия наблюдается в трех разных участках расположения узлов).
Характерно преимущественно острое течение; чем ярче выражена иммунная реакция, тем проще отметить факт увеличения. При этом по мере стихания симптомов исчезают и признаки лимфаденопатии – после выздоровления (то есть купирования или прекращения эпизода чувствительности) размеры анатомических образований возвращаются к норме.
При легком течении сывороточной болезни, реакции на укусы насекомых или инъекции лекарственных препаратов наблюдается, как правило, либо локальная, либо регионарная лимфаденопатия. Узлы увеличены, слегка чувствительны при пальпации, уплотнены; вместе с тем нет значительной припухлости, покраснения, симптомов интоксикации – лихорадки и сильной слабости, тошноты или рвоты.
В случае тяжелого течения сывороточной болезни отмечается генерализованная лимфаденопатия. Со стороны пораженных узлов возникают такие признаки как:
- Ярко выраженная припухлость.
- Сильная боль даже при легком прикосновении.
Эти симптомы наблюдаются на фоне высокой лихорадки (до 39-40 °C), общего недомогания, а также наличия сыпи в виде пятен, узелков и геморрагий (кровоизлияний).
Дифференциальная диагностика
Лимфаденопатию реактивного характера при реакциях индивидуальной чувствительности важно отличать, прежде всего, от инфекционно-воспалительного процесса в ткани узла.
Основные критерии дифференциальной диагностики можно описать в таблице:
| Патология | Объективный симптом | ||||||
|---|---|---|---|---|---|---|---|
| Боль | Покраснение | Напряжение кожи над узлом | Флюктуация (ощущение колебания жидкости при пальпации очага поражения) | Повышение локальной температуры | Общая лихорадка | Сильная слабость | |
| Реактивная гиперплазия | Умеренная | Не характерно | Только при тяжелой реакции или в случаях, когда этот симптом является частью клинической картины основного заболевания – например, крапивницы | Может быть повышенная утомляемость, умеренное недомогание | |||
| Лимфаденит | При серозном воспалении выражена неярко, при гнойном – резкая, интенсивная, пульсирующая | Типичный признак | От 37,3 до 39 °C | Значительное ухудшение самочувствия в сочетании с головной болью, ознобом и нарушением аппетита, сна. | |||
Реактивная лимфаденопатия не может быть окончательным диагнозом.
Это синдром, сопровождающий основную патологию – будь то аллергия или иное заболевание. Цель сравнения симптомов – определение тактики действий (использование дополнительных методов исследования, немедленное начало курса антибактериальной терапии). При этом нужно учитывать вероятность легкого или атипичного течения лимфаденита – без ярких признаков интоксикации в виде общего недомогания и высокой лихорадки.
Увеличение лимфатических узлов может быть связано не только с инфекциями, но также с новообразованиями или аутоиммунными синдромами. Не стоит исключать и нарушения со стороны эндокринной системы. Аллергия может протекать на фоне любой из указанных патологий, поэтому нельзя связывать лимфаденопатию с индивидуальной чувствительностью лишь на основании объективного осмотра – нужны дополнительные данные для обоснования окончательного диагноза.
Автор: Татьяна Торсунова
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
Воспаление паховых лимфоузлов – симптом инфекционных или онкологических заболеваний.
По симптомам и на основании клинического обследования можно предположить причину лимфаденита.
Дальнейшие диагностические исследования позволят установить диагноз и провести целенаправленное лечение.
Причины воспаление паховых лимфоузлов
Всего существует четыре группы причин воспаления лимфатических узлов:
- Инфекции.
- Онкологические заболевания (гемобластозы и метастазы рака).
- Иммунопролиферативные заболевания и состояния (ревматоидный артрит, введение вакцин, саркоидоз, применение препаратов золота).
- Дисметаболические процессы (амилоидоз, патологии накопления: болезнь Гоше, Нимана-Пика и другие).
Если увеличиваются лимфоузлы в паховой области, некоторые причины сразу можно отсеять.
Потому что они вызывают генерализованную лимфаденопатию.
Узлы увеличиваются и воспаляются по всему телу.
К таким заболеваниям относятся:
- гемобластозы (болезни системы кроветворения)
- иммунопролиферативные и дисметаболические процессы
- генерализованные инфекции
При обнаружении увеличенных лимфоузлов только в паху, и больше нигде, наиболее вероятным причинами остаются:
- инфекции кожи нижних конечностей или генитальной зоны
- воспаление половых органов (неспецифическое или вызванное возбудителями венерических инфекций)
- рак тазовых органов
- воспаление кровеносных сосудов нижней конечности (чаще всего острый тромбофлебит)
Рассмотрим подробнее вероятные причины.
Венерические заболевания
Любые генитальные инфекции могут провоцировать паховый лимфаденит.
При этом существуют заболевания, которые вызывают этот синдром гораздо чаще, почти всегда.
К ним относятся:
- сифилис
- герпес
Ещё одним заболеванием, для которого характерно увеличение лимфатических узлов, является ВИЧ.
Но в этом случае лимфаденопатия носит генерализованный характер, а не ограничиваются паховой зоной.
При герпесе лимфоузлы болезненные.
На фоне сифилитической инфекции они увеличены, но не болят ни в покое, ни при пальпации.
Увеличение лимфоузлов появляется на несколько дней позже, чем образуется язва на половых органах.
Это один из самых ранних симптомов сифилиса.
В двух ситуациях он может стать первым клиническим признаком:
- если инкубационный период длится дольше обычного, и твердый шанкр появляется позже
- если первичная сифилома остается незамеченной (чаще всего это происходит при её во влагалище или влагалищной части шейки матки)
Изредка воспаленные лимфоузлы становятся болезненными.
Это возможно в случае инфицирования твердого шанкра вторичной бактериальной флорой.
Данное осложнение чаще наблюдается у лиц с иммунодефицитом.
Особенности воспаления лимфоузлов при сифилисе:
- отсутствие покраснения, болезненности и любых других симптомов, кроме увеличения узлов
- хотя сразу несколько узлов увеличиваются, один из них значительно превышает в размерах остальные
- все лимфоузлы подвижные, они не спаяны между собой, каждый можно отдельно пропальпировать
- чаще воспаляются узлы только на стороне присутствия первичной сифиломы, реже – на противоположной, ещё резе – на обеих сторонах
- синдром длительно существует даже в случае излечения инфекции: узлы остаются увеличенными от 3 месяцев до полугода
Гнойники
Лимфоузлы часто воспаляются и увеличиваются в случае гнойниковых поражений кожи.
Это может быть глубокий стафилококковый фолликулит, стрептодермия, фурункул, флегмона.
При осмотре врач всегда обнаруживает воспаленную кожу в зоне протекания бактериального процесса.
Многие из этих болезней требуют хирургического лечения.
Рожистое воспаление нижней конечности
Болезнь вызвана гемолитическим стрептококком.
Он вызывает воспаление кожи, которое может проявляться по-разному.
В зависимости от клинической формы рожи, это может быть:
- покраснение
- пузыри
- кровоизлияния
- сочетание этих симптомов
Болезнь может осложняться флегмоной.
Без лечения она приводит к некрозу кожи.
Осложненными формами рожи являются гангренозная и некротическая.
Патология проявляется выраженной лихорадкой и общей интоксикацией организма.
Пациент жалуется на чувство распирания в зоне воспаления.
Болезнь очень опасна и чревата осложнениями, в числе которых:
- флебиты и тромбофлебиты
- флегмона
- сепсис
- инфекционно-токсический шок
Стрептококковая инфекция кожи может вызывать недостаточность клапанов сердца и гломерулонефрит.
После перенесенного заболевания у некоторых пациентов развивается лимфостаз, проявляющийся отеками конечности.
Онкологические заболевания
Рак может быть причиной увеличенного и воспаленного лимфоузла.
При этом чаще всего он плотный и крупный.
В группе риска – пациенты после 40 лет, жалующиеся на тазовые боли, симптомы нарушения мочеиспускания или дефекации.
Обычно появление метастазов говорит о том, что и первичная опухоль имеет достаточно крупные размеры.
Поэтому она может быть обнаружена при помощи УЗИ или других методов визуализационной диагностики.
Причиной может быть рак простаты, яичка у мужчин, опухоли яичников или матки у женщин.
У пациентов обоих полов встречаются также опухоли мочевого пузыря, прямой или ободочной кишки.
Острый тромбофлебит
Это появление тромбов в поверхностных венах и их воспаление.
Основные симптомы:
- покраснение кожи
- боль или повышенная чувствительность
- уплотнение
- локальный отек
Это опасное заболевание, которое может осложняться тромбозом глубоких вен и тромбоэмболией легочной артерии.
Симптомы воспаления пахового лимфоузла
Возникающие у мужчин и женщин симптомы не являются определяющими в диагностике.
Диагноз устанавливается только после проведения анализов и инструментальных исследований.
Но всё же оценка клинических проявлений имеет определенную диагностическую ценность.
Особенности симптоматики позволяют натолкнуть врача на мысли о тех или иных причинах воспаления лимфоузлов в паховой области.
В первую очередь доктор обращает внимание на размер узла.
Если он меньше 1 см в диаметре, речь идёт с высокой вероятностью о реактивной лимфаденопатии.
То есть, узел увеличивается и воспаляется в ответ на протекание в организме инфекционного процесса.
Опухолевый или гранулематозный процесс подозревают при увеличении узла до 2 см и более.
Пограничные размеры (от 1 до 2 см) требуют наблюдения за пациентом и выполнения диагностических процедур.
Кроме того, может применяться пробное лечение.
Врач назначает терапию с диагностической целью: он оценивает реакцию лимфоузлов.
Если положительной динамики не наблюдается, это может стать поводом для биопсии с проведением гистологического исследования.
Подобная тактика применяется в ситуациях, когда воспаление узлов есть, а явных признаков инфекции нет.
Оценивается и консистенция узлов.
Для метастазов злокачественной опухоли характерны очень плотные узлы.
При этом они не являются болезненными.
Сильная боль наблюдается только при очень быстром увеличении лимфоузла, когда натягивается его капсула.
Это происходит в основном при инфекционных заболеваниях.
Хотя и при гемобластозах (болезнях крови) возможна болезненность.
Как отличить паховую грыжу от воспаления лимфоузла?
На этапе клинической диагностики врач должен отличить лимфаденит от других заболеваний, проявляющихся похожими симптомами.
В первую очередь к числу таковых относится паховая грыжа.
Отличия заключаются в следующем:
- Лимфоузлы при пальпации плотные, а грыжа – мягкая.
- Грыжевой мешок более подвижный, в то время как воспаленные узлы часто спаяны с окружающими тканями.
- Лимфоузлы при пальпации определяются в виде цепочки.
- При напряжении живота паховая грыжа увеличивается в размерах, а лимфатические узлы остаются такими же.
- Паховое кольцо при лимфадените имеет нормальные размеры.
Кроме того, при воспалении узлов часто удается отыскать непосредственную причину этого процесса.
В то время как при грыже никаких очагов воспаления на ногах или в генитальной зоне обычно нет.
Сопутствующие симптомы отсутствуют.
Алгоритм диагностики воспаления пахового лимфоузла
Воспаление лимфоузлов паховой области – это неспецифический синдром.
Он встречается при многих заболеваниях.
На его основании не ставятся никакие диагнозы.
Узел не увеличивается без причины.
Воспаление лимфоузлов всегда сигнализирует об определенном заболевании, которое вызвало этот синдром.
Задача врача состоит в том, чтобы найти эту причину и устранить её.
Начинает врач с осмотра.
Он проверяет размер узлов, их консистенцию и болезненность.
Доктор оценивает выраженность воспалительного процесса.
Затем он пытается найти сопутствующие симптомы, которые помогут составить диагностическую гипотезу.
Обязательно назначается общий анализ крови.
Он позволяет определить, имеется ли в организме острый воспалительный процесс.
Другие анализы могут быть разными.
Они зависят от выявленных дополнительных симптомов.
После проведения всех диагностических тестов чаще всего диагноз устанавливается.
Хотя в отдельных ситуациях выяснить причину воспаления лимфоузла в паху не удается.
Тогда применяется:
- пробное лечение антибиотиками широкого спектра, и оценка динамики симптоматики (при наличии признаков бактериального воспаления в общем анализе крови)
- наблюдение за пациентом в течение 2-4 недель
Если нет положительной динамики, через месяц проводят биопсию лимфоузла.
Если наблюдается отрицательная динамика, либо узел имеет размеры свыше 2 см, биопсию делают сразу.
Она необходима в первую очередь для исключения онкологических заболеваний.
Анализы при воспалении паховых лимфоузлов
Какие врач назначит лабораторные и инструментальные исследования, зависит от:
- особенностей увеличенных и воспаленных лимфоузлов
- сопутствующих симптомов
- данных анамнеза, полученных при осмотре пациента и изучении медицинской документации
При подозрении на сифилис диагностическая тактика может быть разной, в зависимости от клинических проявлений.
В основном воспаление лимфоузлов обнаруживается в первичной стадии заболевания.
Но они могут оставаться увеличенными довольно долго: вплоть до появления симптомов вторичного периода.
Используются прямые или непрямые методы диагностики.
Более достоверным способом первичной диагностики заболевания является обнаружение непосредственно бледной трепонемы в очаге воспаления.
Если врач обнаруживает твердый шанкр, он берет клинический материал для исследования с поверхности эрозии.
Его исследуют в основном одним из двух способов:
- микроскопия в тёмном поле – обнаруживаются живые бактерии, которые по внешнему виду отличаются от любых других микроорганизмов, в том числе сапрофитных спирохет
- ПЦР – определение участка ДНК, характерного только для возбудителя сифилиса
Если шанкра нет, в качестве материала для диагностики может использоваться пунктат лимфоузла.
Используются и непрямые диагностические тесты.
Анализ крови на антитела к бледной спирохете позволяет установить диагноз.
Но для его подтверждение требуется минимум два разных исследования.
Если врач видит пузырьки с жидкостью или другие элементы сыпи в аногенитальной зоне, он берет соскоб кожи и отправляет на ПЦР-диагностику герпетической инфекции.
В случае выявления выделений из уретры или половых путей доктор может заподозрить:
- неспецифический уретрит, кольпит, цервицит
- воспалительные процессы малого таза у женщин
- воспаление простаты или органов мошонки у мужчин
- венерические инфекции
Он берет мазок из нижних отделов мочеполовой системы.
Он исследуется под микроскопом.
При выявлении повышенных лейкоцитов показаны дополнительные исследования.
При помощи ПЦР врач может обнаружить гонорею, хламидиоз, трихомониаз или другие патологии.
Для выявления возбудителей неспецифических воспалительных процессов проводится бактериологический посев.
Он необходим в первую очередь тем, у кого при микроскопии отделяемого урогенитального тракта в мазке было обнаружено большое количество бактерий.
При размере лимфоузла свыше 2 см показана его биопсия.
Если размер превышает 1 см, но не достигает 2 см, возможна выжидательная тактика.
Врач оценивает динамику.
Он также направляет пациента на УЗИ органов таза.
Ультразвуковое исследование помогает выявить первичную опухоль в случае её наличия.
При подозрении на тромбофлебит выполняется УЗИ сосудов с доплером.
Некоторые диагнозы могут быть установлены клинически, на основании одного только осмотра.
Доктор может диагностировать рожистое воспаление кожи, фурункулы, абсцессы или флегмоны.
В этом случае становится очевидной связь этих воспалительных процессов с поражением лимфоузлов.
После ликвидации воспаления узлы быстро уменьшаются в размерах.
Лечение воспаления паховых лимфоузлов
Лечат не сами узлы, а основное заболевание, которое привело к реактивному лимфадениту.
Разные патологии лечатся совершенно по-разному.
Поэтому сам факт обнаружения увеличенных и воспаленных лимфоузлов не может быть поводом для назначения какого-либо лечения.
Существует две основные группы причин регионарного пахового лимфаденита:
- инфекции
- онкопатологии
Инфекции встречаются значительно чаще.
Большая часть из них лечатся антибиотиками.
Исключение составляет герпетическая инфекция.
Для её терапии применяются ациклические нуклеозиды.
Эти лекарства сдерживают репликацию вируса и уменьшают выраженность симптомов.
Он помогают быстрее перевести болезнь в стадию ремиссии.
Если же обнаружены возбудители бактериальных инфекций, то лечение проводится антибактериальными препаратами.
Какие антибиотики будут назначены, зависит от обнаруженного возбудителя патологического процесса.
Куда обратиться при воспалении паховых лимфоузлов?
При воспалении лимфоузлов в паху обращаться нужно к дерматовенерологу.
Потому что с высокой вероятностью причиной является либо половая инфекция, либо воспаление кожи.
И первую, и вторую группу заболеваний лечит врач этой специализации.
Вы можете обратиться в нашу клинику в случае возникновения признаков лимфаденита.
Мы обеспечим высокоточную диагностику.
Врач установит причину воспаления лимфоузла, а затем назначит целенаправленную терапию.
При воспалении паховых лимфоузлов обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Источник
