Воспаление лимфоидной ткани у ребенка

На чтение 7 мин. Просмотров 101
 В педиатрической практике заболевания лимфатических узлов занимают верхние строчки в связи с тем, что детская лимфатическая система еще не зрелая и подвержена любым воспалительным процессам.
В педиатрической практике заболевания лимфатических узлов занимают верхние строчки в связи с тем, что детская лимфатическая система еще не зрелая и подвержена любым воспалительным процессам.
Лимфаденит у детей – это воспалительный процесс, затрагивающий систему лимфоузлов организма ребенка. На начальной стадии заболевания лечение проходит быстрее, чем при переходе в хроническую форму и постепенному распространению по всему организму.
Причины возникновения
Воспаление лимфоузлов, влекущее за собой их увеличение, возникает в результате проникновения инфекционного возбудителя в кровь, лимфу или с помощью контактных путей. Одной из распространенных причин лимфаденита является поражение системы неспецифической инфекцией, вызванной стафилококком или стрептококком. Возбудителями заболевания принято считать бактерии, вирусы, протозойную инфекцию и грибы.
Наиболее значимыми причинами возникновения лимфаденитов считаются предшествующие инфекционные или воспалительные болезни.
Со стороны ЛОР-органов:
- тонзиллит;
- синусит;
- отит.
Со стороны кожи и слизистых оболочек:
- фурункулез;
- экзема;
- стоматит.
Вирусного и бактериального происхождения:
- грипп;
- ОРЗ;
- корь;
- скарлатина;
- паротит;
- краснуха;
- ветряная оспа.
Специфический тип лимфаденита возникает при прямом поражении лимфоузлов при:
- туберкулезе;
- ВИЧ;
- сифилисе;
- мононуклеозе;
- бруцеллезе.
Недостаточность барьерной функции, повышенная восприимчивость лимфатической системы детей, легко поражается при протекающих инфекционных или воспалительных заболеваниях.
Характерные симптомы
При воспалительном процессе в лимфоузлах у детей чаще поражен шейный отдел, подчелюстная зона с одной или двух сторон, реже встречается лимфаденит в области щек, затылка, области ушных раковин, паха и подмышек.
Острый неспецифический лимфаденит в серозный период протекает в первые три дня от начала заболевания и характеризуется:
- болезненными, увеличенными лимфоузлами, с сохранением их подвижности и без наличия кожных изменений;
- нормальным самочувствием;
- субфебрильным или нормативным уровнем температуры.
Ярко выраженные признаки болезни проявляются с 3 по 6 день при начале острого периода, с возможным переходом в гнойную фазу:
- резко ухудшается общее самочувствие;
-
 общая интоксикация организма проявляется ознобом и лихорадкой;
общая интоксикация организма проявляется ознобом и лихорадкой; - головные боли;
- ухудшение аппетита;
- тревожный, поверхностный сон;
- периодически появляется резкая боль в пораженных зонах;
- появляется локальная отечность и гиперемия пораженного участка;
- развивается аденофлегмона, гнойный процесс выходит за пределы лимфоузла;
- периаденит.
Перешедший в хроническую фазу лимфаденит характеризуется:
- безболезненными, увеличенными в размерах лимфоузлами, практически неподвижными;
- нормальным самочувствием;
- отсутствием нагноения или небольшим его количеством.
При оценке размеров воспаленных лимфоузлов различают 3 степени:
- до 1,5 см;
- до 2,5 см;
- до 3,5 см.
Фото лимфаденита у детей:
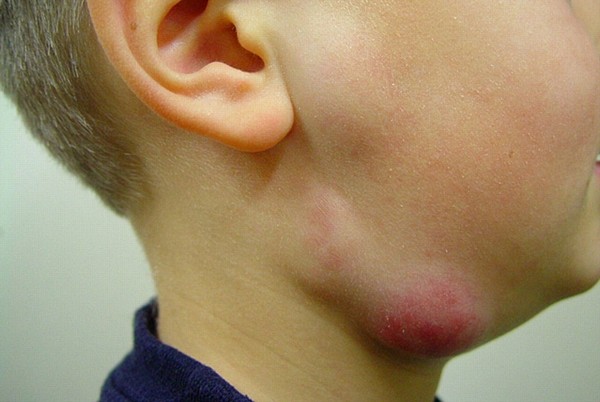
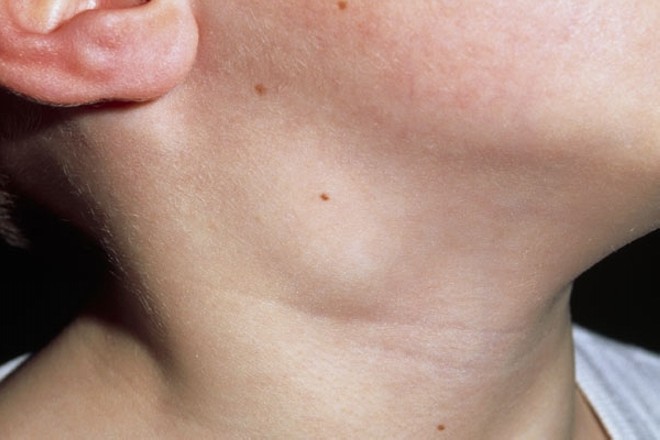
При вялотекущем лимфадените происходит атрофирование лимфатических узлов и постепенная их замена на грануляционную ткань.
Разновидности болезни
Заболевание делят на подвиды по разным факторам. По характеру протекания болезни можно разделить на:
- острый (до 14 дней);
- подострый (от 14 до 28 дней);
- хронический.
По участку поражения лимфаденит подразделяют на:
- шейный;
- подчелюстной;
- подмышечный;
- паховый.
Лимфаденит может быть специфического и неспецифического типа, в зависимости от возбудителя. Дополнительно заболевание классифицируют по изменениям, которые происходят непосредственно в лимфатических узлах. Выделяют такие подвиды поражений:
- серозный;
- гнойный;
- некротический;
- флегмонозный.
Причиной появления у ребенка лимфаденита на шее являются такие заболевания как грипп, ангина, тонзиллит, кариес, гингивит и пр.
Подчелюстному предшествуют тонзиллиты, воспалительные заболевания десен, кариес и пр.
Воспаление в паховой области возникает при бытовых травмах и ослабленном иммунитете.
Воспаление миндалин, глубокий кариес считаются причиной проявления подмышечного варианта болезни.
Травма ушной раковины, выдавливание прыщей или угрей с последующим занесением инфекции в рану способствует появлению околоушного лимфаденита. Его возможным осложнением является менингит.
Мезентериальный лимфаденит начинается в брыжеечных узлах, после чего происходит воспаление подмышечных лимфоузлов.
Диагностика
Диагностирование заболевание производится по следующим параметрам:
- обследование лимфатических узлов;
-
 сбор анамнеза, уточнение предшествующих болезней;
сбор анамнеза, уточнение предшествующих болезней; - сдача анализов крови;
- УЗИ воспаленных участков лимфатической системы;
- консультация специалистов по педиатрии, инфекционным болезням, гематологии, отоларингологии, хирургии, фтизиатрии;
- рентгенограмма отдела грудной клетки;
- пункция лимфоузла с последующим бакпосевом;
- пробы на туберкулез;
- биопсия лимфоузлов с проверкой на цитологию и гистологию.
Исследование выявляет первопричины развития болезни и поиск очага инфекции, приведшего к началу воспаления узлов лимфосистемы.
Как правильно лечить?
Лекарственные препараты
Назначаются лечащим врачом:
- антибиотики;
- нестероидные противовоспалительные препараты (для снижения температуры тела);
- противовирусные средства;
- витаминотерапия;
- иммуностимуляторы.
Наружно применяются:
- УВЧ-терапия;
- электрофорез;
- аппликации с мазью Вишневского.
Все остальные препараты подбираются в зависимости от первичного заболевания.
Дети дошкольного возраста с острым лимфаденитом в обязательном порядке направляются на стационарное лечение. В случае развития гнойного процесса производится лечение по принципу гнойных ран, с хирургическим вмешательством и очисткой лимфоузла от скопившегося гнойного содержимого.
Народные средства
Лимфаденит можно лечить с помощью следующих домашних средств:
- соком одуванчика – отжатым соком пропитывается марлевый тампон и прикладывается к пораженному месту на 2 часа, процедура проводится дважды в день, в течение 3 дней;
- мазью из травы норичника – в растопленный на водяной бане нутряной жир добавляют 3 ст. ложки измельченной травы, выдерживают на пару 4 часа, затем помещают в стеклянную посуду. Готовую мазь хранят в холодильнике и наносят на пораженные участки 3 раза в день;
-
 листья мяты перечной – измельчают в кашицу и прикладывают к лимфоузлу, зафиксировав при помощи марлевой повязки. Оставляют на 2 часа, разрешается применение средства дважды в день;
листья мяты перечной – измельчают в кашицу и прикладывают к лимфоузлу, зафиксировав при помощи марлевой повязки. Оставляют на 2 часа, разрешается применение средства дважды в день; - корни одуванчика – предварительно высушенные, растираются в порошок и принимаются по 1 ч. Ложке 3 раза в день перед едой;
- чеснок – мелко нарезанные головки чеснока (2 крупные) заливаются 1 л. теплой кипяченой воды и настаиваются в течение 3 дней, дважды в сутки перемешивая. Принимаются по 1 ст. ложке трижды в день;
- свекла салатная – полученный сок помещают в холодильнике, не накрывая, на 6 часов. Пьют утром натощак по 100 г;
- черничный настой – готовиться из свежих ягод, залитых теплой водой в пропорциях 1 к 5. Предварительно растерев ягоды, настаивают 2 часа. Принимают по 300 мл ежедневно;
- настой из клюквы – 1 ст. ложка свежей клюквы заливается теплой водой в пропорциях 1 к 5 с добавлением натурального меда (ч.л.). В день следует пить до 1 литра готового настоя;
- компресс из чистотела – свежие листья ошпаривают кипятком, дают остыть и прикладывают к воспаленному лимфоузлу в течение получаса. Процедуру повторяют трижды в день.
Применение средств народной медицины обязательно согласовываются с лечащим врачом. При одобрении родители должны обращать внимание на возможность развития аллергических реакций на растительные компоненты изготовленных лекарств.
Другие способы
В лечении воспаления лимфатических узлов применяются следующие разновидности гомеопатических средств:
- Барита карбоника;
- Калькарея флюорика;
- Фитолякка;
- Белладонна;
- Лимфомиозот.
Все они направлены на уменьшение воспалительного процесса и улучшение циркуляции кровеносной системы.
Советы по лечению от доктора Комаровского
Врач считает, что проводить лечение воспаленных лимфатических узлов необязательно, в связи с тем, что их увеличение в детском возрасте происходит периодически и это не повод для беспокойства.
Важным моментом считается прохождение анализов крови дважды в год для исключения возможности присоединения вторичных заболеваний.
Что делать не рекомендуется?
- прогревать при помощи подручных средств район поражения – возникает вероятность возникновения ряда осложнений, вплоть до нагноения лимфоузла;
-
 запрещены горячие ванны, походы в бани и сауны;
запрещены горячие ванны, походы в бани и сауны; - употребление лекарственных средств без консультации педиатра;
- использование народных средств с нарушением технологии;
- самостоятельное лечение нагноившегося лимфоузла;
- избыточное употребление витаминов, иммуномодуляторов и иммуностимуляторов;
- использование нетрадиционных методов лечения: иглоукалывания, акупунктуры и пр.
Любые проводимые процедуры необходимо согласовывать с участковым врачом для уменьшения риска серьезных осложнений.
Профилактические меры
Для предотвращения возможности возникновения лимфаденита необходимо придерживаться ряда правил:
- по возможности уменьшить травматизацию ребенка;
- своевременно обрабатывать имеющиеся ссадины и мелкие раны на теле малыша – антисептическими средствами;
- закрывать царапины антибактериальными пластырями;
- периодически (раз в полугодие) проходить санацию полости рта у детского стоматолога (лечение кариеса, профессиональная чистка зубов);
- дважды в день чистить зубы;
- проводить укрепляющие иммунитет мероприятия – закаливание, витаминотерапию, физические упражнения и прогулки на свежем воздухе.
Выполнение всех правил гигиены, укрепление состояния аутоиммунной системы поможет избежать воспалительных процессов, происходящих в лимфатических узлах.
Источник

Некоторые заболевания сопровождаются воспалением лимфатических узлов. Почему возникает такое состояние и как правильно его лечить?
А теперь остановимся на этом подробнее.
Что такое «лимфаденит»?
Лимфаденитом называется воспалительный процесс в лимфатических узлах. Лимфатические узлы выполняют дезинтоксикационную и иммунную функции, на них приходит большая нагрузка при всех типах заболеваний – инфекционных, аллергических и других. Узлы расположены в нескольких местах человеческого тела, а их размеры и состояние являются диагностическим признаком для врача.
Лимфаденит могут вызывать инфекционные заболевания, так как возбудитель попадет в лимфатические узлы, а его высокая концентрация дает возможность там размножаться. При остром течении заболевания узлы болезненны при пальпации, а поверхность кожи – с покраснением и гиперемией. Длительное воспаление лимфатических узлов вызывают более серьезные заболевания, которые имеют аутоиммунную или онкологическую природу. Для постановки правильного диагноза может потребоваться пункция и исследование содержимого. В зависимости тяжести поражения, лечение детей может включать консервативную терапию или хирургическое лечение.
Прощупывание лимфоузлов, определение из размера, твердости и подвижности является обязательной процедурой при осмотре ребенка врачом.
Как выглядит лимфаденит у детей с фото
Патологические процессы приводят к заметному увеличению лимфоузлов. В период  новорожденности эти участки иммунитета у здорового ребенка не прощупываются, но при воспалении сильно меняются.
новорожденности эти участки иммунитета у здорового ребенка не прощупываются, но при воспалении сильно меняются.
Лимфаденит у детей выглядит так:
Лимфоузлы могут реагировать на любой воспалительный процесс и даже простую респираторную вирусную инфекцию. Однако при лимфадените их размеры увеличены в несколько раз, они часто выступают над поверхностью кожи и видны невооруженным взглядом. В одних случаях они остаются подвижными, в других – срастаются с кожей или сливаются в один большой очаг поражения.
Первые признаки лимфаденита
Лимфаденит у детей протекает более бурно, чем у взрослых и является следствием первичного заболевания. Увеличение лимфоузлов может обнаружить тот специалист, к которому обратились с основными жалобами – педиатр, отоларинголог, иммунолог, стоматолог.
Первыми признаками можно считать поражение шейных, подчелюстных и заушных лимфоузлов. Однако это не всегда так – раньше всех реагируют лимфоузлы, которые расположены в области очага основного заболевания. Размеры лимфоузлов увеличиваются уже на третьи сутки первичного заболевания, при ощупывании наблюдается болезненность и повышенная плотность. Общее самочувствие ребенка в первые три дня может не нарушаться.
При хроническом лимфадените причиной выступает хроническая инфекция, которая не была долечена до конца. В этом случае лимфоузлы могут быть увеличены незначительно. Их размеры сохраняются в течение длительного времени, из-за чего родители могут воспринимать это как норму. Патологию обнаруживает врач при осмотре и пальпации ребенка.
Симптомы лимфаденита
Заболевание максимально выражено у детей младшего возраста. После третьих суток воспаление начинает бурно развиваться, и появляются симптомы общей интоксикации – повышение температуры, головная боль, слабость, тошнота. Кроме системных проявлений, наблюдаются местные изменения – лимфоузлы и окружающая область отекает, беспокоит стреляющая боль. На этом этапе часто начинает формироваться гнойный процесс, который только ухудшает состояние больного. Выход гнойного содержимого за пределы лимфоузла провоцирует развитие аденофлегмоны, сепсиса, тромбоза и других опасных состояний.
Хронический лимфаденит возникает на фоне хронической инфекции или вследствие недолеченного острого лимфаденита. Симптомы выражены не столь ярко, однако размеры узлов превышают нормальные. При этом болезненность не наблюдается, нагноение возникает редко, подвижность ограничена лишь частично, а общее состояние ребенка не нарушено. Подобное течение опасно тем, что со временем лимфоузлы разрушаются, заменяются соединительной тканью и становятся неспособными выполнять свои функции.
Причины и профилактика лимфаденита у детей
У детей лимфаденит, в большинстве случаев, возникает при попадании в организм инфекции. Из-за большой концентрации вируса или бактерии в лимфатическом узле появляется воспаление. Увеличиться в размерах может как один узел, так и несколько соседних.
Рассмотрим основные причины лимфаденита, в зависимости от локализации пораженного лимфоузла:
- Шейный. Наиболее распространенный вид у детей. Здесь воспаление лимфоузлов возникает вследствие ангины тонзиллита, стоматологических проблем, респираторных вирусных заболеваний.
- Подчелюстной. Причиной становятся заболевания десен, кариес, тонзиллит.
- Паховый. У детей, в отличие от взрослых, встречается редко. Основной причиной становятся венерические заболевания. У ребенка узел может воспалиться после травмы или ослабления иммунитета.
- Подмышечный. Возникает, например, после воспаления миндалин или кариеса. Бактерии в эту область попадают из области груди, плеча, шеи и уха.
- Околоушной. Воспаляется после травм уха или ЛОР-заболеваний. Его часто сопровождает гнойный процесс в соседней области. Опасность такого типа лимфаденита заключается в возможном поражении оболочек головного мозга.
- Мезентериальный. Воспаляются брыжеечные лимфоузлы, которые собирают лимфу от тонкой кишки.
Наиболее частыми причинами лимфаденита в детском возрасте выступают ЛОР-заболевания, респираторные инфекции, а также травмы кожи и слизистых. Значительно реже лимфаденит появляется в результате заболеваний крови, аутоиммунных процессов или онкологических новообразований. Множественные воспаления лимфоузлов разной локализации могут возникать при кори, краснухе, токсоплазмозе, мононуклеозе, туберкулезе.
Чтобы не допустить развития лимфаденита, необходимо заботиться об общем здоровье и полностью соблюдать рекомендации врача относительно других заболеваний. Многие недолеченные патологии приводят к развитию воспалительного процесса в лимфатических узлах. Даже при хорошем общем самочувствии ребенка родителям рекомендуется иногда проверять у него состояние зубов и измерять температуру, чтобы убедиться в отсутствии скрытых хронических воспалений. Лучше всего уделять внимание повышению иммунитета, закаливанию и здоровому образу жизни.
Диагностика
Диагностика заболевания включает комплексное обследование ребенка. Увеличенные узлы могут быть хорошо заметны визуально, однако для установления точной причины необходимо оценить данные врачебного осмотра и результатов анализов.
Мероприятия, которые используются для диагностики:
- физикальный осмотр;
- анализ крови;
- УЗИ лимфатических узлов;
- оценка жалоб и клинической картины;
- рентгенография;
- пункция и исследование содержимого узлов.
Как правило, ребенка обследуют несколько специалистов – педиатр, инфекционист, отоларинголог, гематолог, хирург и другие.
В ходе диагностики важно выявить первичный очаг и установить этиологию воспаления.
Лечение лимфаденита у детей
Лечение направлено на устранение основной причины заболевания, а также купирование воспалительного процесса. В большинстве случаев, лечение консервативное. Из медикаментозных средств могут назначаться:
- антибиотики широкого спектра для системного применения;
- общеукрепляющие препараты – Кальция глюконат, витаминные комплексы, Аскорутин;
- местные противовоспалительные и антибактериальные средства — Диоксидин, мазь Вишневского.
Повысить эффективность терапии можно с помощью сухих компрессов, однако самолечением заниматься не рекомендуется.
При тяжелом течении лимфаденита ребенка госпитализируют и проводят экстренное вскрытие лимфоузла. В него ставят искусственный дренаж и проводят санацию.
При своевременной терапии прогноз лимфаденита благоприятный. Чтобы избежать опасных осложнений, родителям рекомендуется не заниматься самолечением, а вызывать педиатра, который правильно осмотрит ребенка и точно определить причину основного заболевания.
Последствия и осложнения
Если вовремя не купировать воспалительный процесс, очень вероятна активизация бактериальной флоры, которая приведет к нагноению лимфоузла. При обширном скоплении гноя медикаментозное лечение может быть неэффективно и потребуется хирургическое вмешательство.
Увеличенные лимфоузлы, гнойный процесс и отек провоцируют распространение патологии на соседние ткани. Частым осложнением является тромбофлебит – воспаление венозных сосудов. Он, в свою очередь, ухудшает течение заболевания, так как вызывает другие проблемы – нарушение кровотока, образование тромбов, истончение сосудистых стенок и повышение их проницаемости.
Еще одним осложнением, которое опасно для жизни пациента, является закупорка кровеносных сосудов тромбом и гноем из очага поражения.
Источник
Наступили холода, злые инфекции кружат по улицам в поисках усталых взрослых и ослабленных детей. Во влажном, загрязненном воздухе улиц возбудители инфекций, вредные вещества, аллергены уличной пыли и продукты сгорания бензина проникают в каждого пешехода практически ежесекундно. Но есть в организме часовые – лимфатические узлы, которые непрерывно на посту, чтобы не пропустить врага. Шейные лимфоузлы, как правило, первыми встречают удар. Развивается шейный лимфаденит.
Характеристика заболевания
Лимфаденит вообще – это воспаление лимфоузлов в месте проникновения возбудителя инфекции или любого патогена, который, попадая в орган, далее током лимфы заносится в лимфоузел. Патоген может быть не чужим, реакция возникает и на собственные клетки, принятые за чужеродные: при аутоиммунных реакциях, опухолевых заболеваниях.
Происходит активация лейкоцитов, находящихся в свободном состоянии в крови и созревающих в лимфоузле. Из-за усиления работы этих иммунных клеток лимфоузел увеличивается, становится заметным, болезненным на ощупь, чего в нормальном состоянии не бывает, поскольку его размер не превышает 1-2 см.
Воспалительный процесс – по сути, война, в которой иммунные клетки бьются с врагом не на жизнь, а на смерть. Заметные внешне изменения в лимфоузлах – лишь ее последствия.
Причины возникновения
Шейный лимфаденит возникает при поступлении в организм патогенов:
- через верхние дыхательные пути (нос, глотка, гортань);
- верхние отделы пищеварительного тракта (ротовая полость, пищевод);
- при инфекционных, аутоиммунных или опухолевых поражениях органов, расположенных в области шеи, например, щитовидной железы;
- при поражениях кожи головы и шеи, в том числе раневой инфекции этих областей.
Классификация патологии
Классификации условны и используются для удобства. Шейный лимфаденит (код по МКБ-10: L04.0) характеризуют по локализации конкретных лимфоузлов, которые располагаются, как гроздья, по несколько штук в зонах между мышцами и органами, так же находящимися на шее.
Выделяют глубокий и поверхностный лимфаденит шеи.
Внешние изменения можно заметить в поверхностных лимфоузлах. Глубокие недоступны для обычного осмотра и пальпации.
К поверхностным лимфоузлам относят:
- передние шейные, отвечают за горло и щитовидную железу; расположены по передней поверхности шеи от подбородка до яремной ямки;
- заднешейные, расположены на затылке, по задней поверхности шеи; их воспаление может указывать на поражение бронхов;
- миндальные, расположены под нижней челюстью, отвечают за миндалины и заднюю стенку гортаноглотки;
- поднижнечелюстные, самые часто обнаруживаемые, поскольку воспаляются при распространенных болезнях ЛОР-органов (рините, гайморите, фарингите, отите), языка, слюнных желез, стоматологических инфекциях (стоматите, пародонтите); расположены вдоль нижней челюсти;
- заушные, их иногда относят к отдельной группе, а иногда – к шейным узлам; воспаляются при поражениях кожи в области затылка, темени;
- подбородочные, отвечают за состояние щек, нижней губы, зубов данной зоны;
- надключичные, собирают лимфу от легких, пищевода, сердца, в связи с чем, их воспаление говорит обычно о серьезном заболевании этих органов.
Существует классификация шейных лимфоузлов по уровням их расположения с выделением 6 групп:
- 1 уровень – подбородочные и подчелюстные;
- 2 уровень – верхние ярёмные;
- 3 уровень – средние ярёмные;
- 4 уровень – нижние ярёмные;
- 5 уровень – задняя группа;
- 6 уровень – передняя группа.
Такие анатомические классификации удобны для определения локализации органа, из которого в лимфатический узел проник патоген.
Существует деление на неодонтогенные и одонтогенные лимфадениты шеи, связанные с частой их причиной в виде поражения зубов у детей, как молочных, так и постоянных.
Для целей определения этиологии – непосредственной причины, вызвавшей шейный лимфаденит, полезна классификация по виду патогена.
Как любое воспаление, шейный лимфаденит может вызываться неспецифической бактериальной флорой, вирусами и специфическими микроорганизмами: туберкулезной палочкой, вирусом СПИДа, грибами-актиномицетами. Опухолевый и аутоиммунный лимфаденит также относят к специфическим.
По характеру воспаления лимфаденит шеи подразделяют:
- серозный (им бывает вирусный или неинфекционный лимфаденит);
- гнойный (вызывается бактериями);
- геморрагический (протекает с кровоизлияниями в ткани узла);
- фибринозный (происходит постепенный некроз лимфоидной ткани с замещением ее тканью, содержащей фибриноген).
По течению воспаление шейных лимфатических узлов бывает острым, на фоне острой инфекции, и хроническим, развивающимся постепенно, при вялотекущих заболеваниях.
При многократных повторных воспалениях заболевание называют рецидивирующим.
Мнение эксперта
Ирина Катыкова
Врач-педиатр, детский невропатолог
Задать вопрос
У вас остались вопросы о здоровье вашего ребенка? Задайте их прямо тут на сайте и мы обязательно ответим!
Симптомы и признаки
Симптомы инфекционных лимфаденитов у детей, как правило, неспецифичны. Лимфатический узел или узлы увеличиваются в размерах (до фасолины и более), становятся видимыми на шее, иногда с покраснением кожи в области их округлого выпирания. На ощупь кожа здесь более горяча, чем обычно, а сама выпирающая шишка плотная, по сравнению с соседними тканями (инфильтрат). Боль может наблюдаться как в покое, так и при ощупывании увеличенного узла, при движениях головы, если узел прилежит к соответствующей мышце. Например, при поражении подчелюстных узлов из-за боли дети могут ограничивать повороты и наклоны головы.
При гнойном лимфадените на шее все симптомы выражены сильнее, температура тела поднимается до лихорадочных цифр, страдает состояние ребенка – он апатичен или капризен, аппетит снижен.
Напротив, воспаление лимфоузлов шеи туберкулезной этиологии течет вяло и длительно. Ребенок худеет, наблюдается кашель, узлы спаиваются между собой.
При хроническом воспалении шейных лимфоузлов они долго остаются увеличенными, но малоболезненны, не спаяны между собой, подвижны при пальпации.
Диагностика
Опытный врач может предположить верную причину воспаления шейных лимфоузлов уже при расспросе родителей ребенка и его тщательном осмотре.
На это доктору укажут данные о том:
- чем незадолго перед развитием симптомов лимфаденита переболел ребенок или продолжает болеть в настоящее время, выезжал ли в страны, где встречаются необычные инфекции;
- чем болеет ближайшее окружение ребенка;
- как изменился в последнее время вес ребенка, его аппетит, настроение;
- какая у него температура;
- какова зона проекции лимфоузлов – состояние кожи, увеличение размеров узла, его плотность, болезненность или безболезненность, покраснение (гиперемия), подвижность, спаянность с окружающими тканями;
- имеется ли поражение других лимфоузлов (подмышечных, локтевых, паховых);
- нет ли нарушений глотания и дыхания, тембра голоса, что может свидетельствовать об увеличении глубоких лимфоузлов шеи и сдавлении ими верхних дыхательных путей.
Все это поможет предположить локализацию, специфический или неспецифический характер воспаления, его этиологию – вирусную, бактериальную, аутоиммунную, эндокринную или опухолевую.
В зависимости от этого врач далее назначит лабораторные и инструментальные методы обследования.
Обязательным является клинический анализ крови, который по количеству и соотношению фракций лейкоцитов позволит сказать, острое или хроническое текущее воспаление, вирусное или бактериальное.
В случае подозрений на патологию щитовидной железы назначают анализ крови для определения уровня гормонов, антител к ткани железы, чтобы подтвердить аутоиммунный характер воспаления.
Если доктор предположит туберкулезную этиологию лимфаденита, нужны данные о проведенных ребенку пробах Манту, диаскинтеста, вакцинации БЦЖ, рентгенографию.
В случае подозрений на опухолевый лимфаденит могут быть проведены ультразвуковое исследование лимфоузлов шеи и органа, подозрительного в качестве причины воспаления, магнитно-резонансная томография (МРТ) лимфоузлов и соответствующих органов. Два этих метода не сопровождаются радиоактивным излучением, поэтому безопасны для ребенка.
При подозрении на злокачественное новообразование назначают биопсию лимфоузла. Это инвазивный метод, при котором малую часть ткани узла забирают хирургическим путем или иглой, чтобы затем провести микроскопическое и гистологическое исследование.
Возможные осложнения и последствия
Острый инфекционный негнойный лимфаденит, сам развившийся как осложнение обычной респираторно-вирусной инфекции, как правило, пройдет по излечении основного заболевания.
При гнойных лимфаденитах на шее осложнениями могут явиться:
- периаденит или паралимфаденит – воспаление прилежащих тканей, когда узел спаивается с ними, боль усиливается, подвижность узла уменьшается;
- абсцесс, когда вокруг узла формируется капсула с гноем, течение тяжелое, с выраженной интоксикацией (лихорадка, боль, выраженный отек, нарушение движений), прорыв капсулы может привести к сепсису – заражению крови с общим тяжелым токсическим состоянием, требует длительного стационарного лечения;
- аденофлегмона – тяжелое воспаление в области шейного лимфоузла, когда гной находится не внутри капсулы, как при абсцессе, а растекается по свободным окружающим пространствам, например, подкожно, и тоже может вызвать сепсис;
- некроз ткани лимфоузла – его омертвение с необратимым нарушением специфической структуры и функции, последующим замещением соединительной тканью, образованием некрасивых рубцов;
- свищ – при прорыве гноя наружу образуется ход, соединяющий лимфоузел с внешней средой, по которому выделяется гной; течение долгое, свищ трудно заживает, часто лечится хирургическим путем.
Туберкулезный шейный лимфаденит у детей течет продолжительно, поражена большая группа лимфоузлов, иногда не только шейных, но и подмышечных. Возможные осложнения: свищи, некроз, рубцевание окружающих тканей.
Опухолевое поражение чревато распространением лимфогенных метастазов по организму ребенка, прогрессированием рака.
Показания к операции
К хирургическому вмешательству прибегают в случае тяжелых гнойных поражений шейных лимфоузлов, требующих дренирования, промывания антибиотиками, при флегмонах, абсцессах, свищах. Удаляют лимфатические узлы при опухолевых заболеваниях.
Лечение шейного лимфаденита
Терапевтическое воздействие, в первую очередь, должно быть направлено на причину лимфаденита.
Следует остерегаться активного самолечения: любимые родителями согревающие процедуры возможны лишь при серозных, вирусных поражениях, но противопоказаны ввиду опасности осложнений при любых гнойных и опухолевых заболеваниях.
Фармакотерапия
Препараты используют, в основном, для снятия симптомов болезни. При гнойных формах проводят антибиотикотерапию основного заболевания тем препаратом, к которому микроб чувствителен. Если возбудитель не установлен, проводят терапию антибиотиками широкого спектра действия. В тяжелых случаях антибиотики назначают внутримышечно и внутривенно. Грибковое поражение лечат системными противомикотическими средствами.
При установленном туберкулезном поражении специфические антибиотики может назначить только детский фтизиатр.
Наличие онкологии потребует противораковой химиотерапии, аутоиммунные поражения – назначения глюкокортикоидов, иммуносупрессоров.
Симптоматическое лечение
При острых негнойных формах шейного лимфаденита, для снятия неспецифических симптомов при других его формах назначают иммуномодуляторы, противовирусные, антигистаминные и противовоспалительные средства, чтобы снизить отек, температуру, уменьшить болевые ощущения.
Препараты должен назначать только специалист.
Хирургическое лечение лимфаденита
Оперативные вмешательства при тяжелом шейном лимфадените у детей в случае гнойной этиологии сводятся к дренированию узлов, при свищах, туберкулезном, опухолевом поражении – к их иссечению, промыванию соответствующими препаратами, удалению.
Физиотерапия
Нельзя применять физиотерапию при наличии опухолевого заболевания.
В остальных случаях при отсутствии острой интоксикации по показаниям врача могут использоваться противовоспалительные эффекты:
- облучения ультрафиолетом;
- УВЧ;
- флюктуоризации;
- терапии ультразвуком;
- магнито-лазерной терапии.
Другие способы
Применение растительных средств традиционной медицины или гомеопатии возможно на начальных этапах развития лимфаденита, в отсутствие гнойных форм, в составе комплексной терапии любого лимфаденита для улучшения состояния при интоксикации. Используют настои, экстракты, отвары трав с иммуномодулирующим, антисептическим, противовоспалительным эффектом (крапива, эхинацея, алоэ).
Меры профилактики
Предупредить развитие шейного лимфаденита помогает профилактика инфекций путем закаливания, рационального питания, соблюдения личной гигиены, травматизма (ран, микротравм). Нужно своевременно решать стоматологические проблемы ребенка, адекватно лечить гнойно-воспалительные, тяжелые аутоиммунные и опухолевые заболевания, проводить их специфичес?

