Воспаление лимфатических регионарных узлов
Лимфатическая система человека состоит из сосудов, капилляров и лимфатических узлов и защищает организм от воздействия патогенной и условно-патогенной микрофлоры. Испытывающая значительные нагрузки, она подвержена различным заболеваниям, и регионарный лимфаденит является одним из них.
Что такое регионарный лимфаденит?

Увеличение лимфоузлов происходит из-за укуса, царапины или попадания слюны животного в кровоток человека
Регионарный лимфаденит – это патология, сопровождающаяся воспалением и увеличением в размерах регионарных лимфатических узлов, собирающих лимфу из различных участков тела. Она может затрагивать такие лимфоузлы:
- нижних конечностей: паховые и подколенные;
- тазовые: прямокишечные, маточные, вагинальные;
- живота: поджелудочные, желудочные, нижние диафрагмальные, печеночные, брыжеечные;
- грудной клетки: верхние диафрагмальные, грудные, межреберные, легочные, пищеводные, трахейные;
- верхних конечностей: подмышечные, локтевые, глубокие, поверхностные;
- шеи и головы.
Причины
В подавляющем большинстве случаев регионарный лимфаденит является следствием первичного септического воспаления. Патогенные микроорганизмы и вырабатываемые ими токсины попадают в лимфатические узлы вместе с кровью или лимфой или же через травмированные кожные покровы и слизистые оболочки. Спровоцировать болезнь в данном случае могут:
- стрептококки;
- стафилококки;
- синегнойная палочка;
- палочка Коха;
- кишечная палочка;
- пневмококки;
- ВИЧ;
- грибковые и паразитарные инфекции;
- вирусный мононуклеоз.
Помимо инфекций, привести к развитию лимфаденита могут:
- лимфома;
- метастазы в лимфатических узлах;
- инородные тела.
Симптомы
Симптомы регионарного лимфаденита могут включать в себя:
- отек и покраснение кожных покровов, являющиеся следствием борьбы иммунной системы с патогенной микрофлорой;
- ухудшение аппетита, упадок сил и головную боль, сопровождающие интоксикацию организма продуктами жизнедеятельности грибков, вирусов или бактерий;
- нагноение лимфоузлов, их расплавление;
- тахикардию, являющуюся следствием вовлечения в патологический процесс сердечно-сосудистой системы;
- газовую крепитцию, сопровождающуюся легким похрустыванием при надавливании на лимфатический узел;
- ограниченность движений
Диагностика

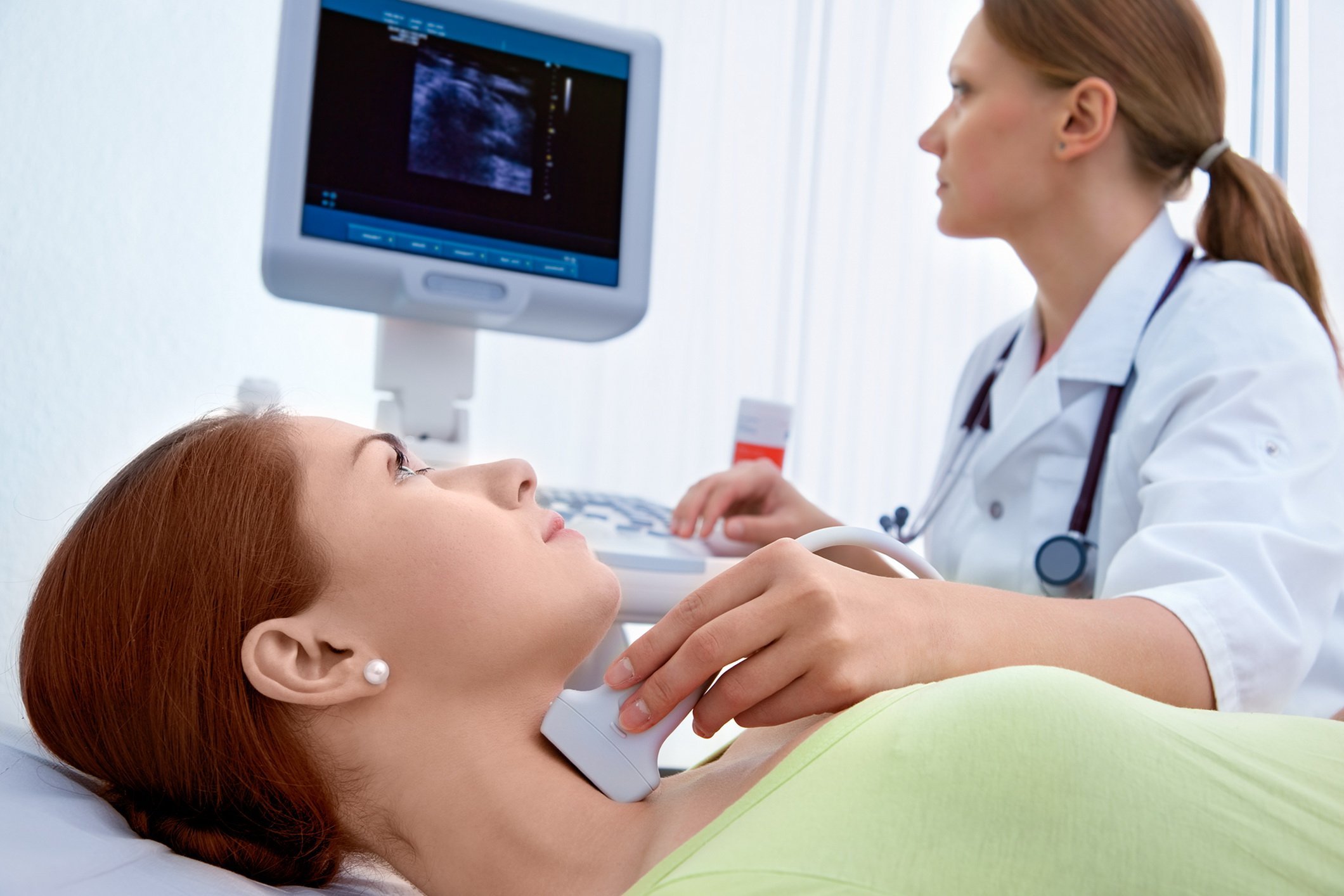
С помощью УЗИ можно определить структуру и размер воспаленного лимфатического узла
Как правило, диагностика регионарного лимфаденита не представляет никаких сложностей. Для постановки диагноза используют следующие способы исследования:
- осмотр и опрос пациента;
- УЗИ;
- КТ;
- биопсию узла.
Осмотр является обязательным методом диагностики, применяющимся во всех случаях и:
- позволяющим определить степень болезненности и увеличения лимфоузла, его структуру и спаянность с иными тканями;
- позволяющим обнаружить изменения цвета кожных покровов и температуры тела.
Ультразвуковое исследование и компьютерная томография позволяют оценить степень распространенности патологического процесса путем изучения структуры лимфоузлов и всех их характеристик, а также выявить сопутствующие заболевания.
Биопсия регионарных лимфатических узлов производится при подозрении на раковые заболевания или же тогда, когда консервативное лечение не приносит требуемого результата. В последнем случае процедура позволяет выявить возбудителя инфекции и подобрать наиболее эффективное медикаментозное средство.
Диагностика специфических форм патологии основывается на комплексе клинико-лабораторных исследований.
Для выявления туберкулеза используют:
- туберкулиновые пробы Пирке и Манту;
- микроскопическое исследование содержимого лимфоузлов (в нем обнаруживаются гигантские клетки Пирогова-Лангханса);
- рентгенологическое исследование грудной клетки, позволяющее выявить туберкулезные изменения в легких;
- исследование мягких тканей шеи, паховой, подмышечной и подчелюстной зон с целью выявления кальцинатов.
При сифилитическом регионарном лимфадените в содержимом лимфатических узлов обнаруживаются бледные трепонемы.
К диагностике специфических форм патологии могут быть привлечены венерологи, фтизиатры, инфекционисты. При необходимости больным назначаются:
- КТ и МРТ пораженных участков лимфатической системы;
- лимфосцинтиграфия;
- УЗДГ лимфатических сосудов;
- рентгеноконтрастная лимфография.
Классификация
В зависимости от скорости развития болезни регионарный лимфаденит подразделяется на острый и хронический; в зависимости от вида возбудителя инфекционного процесса – на специфический и неспецифический; в зависимости от клинической картины заболевания – на гнойный и негнойный.
Острый регионарный лимфаденит характеризуется острым началом и развивается, как правило, на фоне инфицирования раны, острого инфекционного заболевания или хирургического вмешательства.
В зависимости от клинической картины патология подразделяется на:
- катаральную (простую);
- гиперпластическую (сопровождающуюся активным ростом лимфоидных клеток);
- гнойную (сопровождающуюся нагноением лимфоузла и близрасположенных тканей).
Простые регионарные лимфадениты отличаются от остальных форм тем, что воспалительный процесс остается в пределах капсулы лимфоузла. При деструктивных формах патологии воспаление распространяется на окружающие ткани.
Хронический регионарный лимфаденит развивается на фоне раковых заболеваний или инфекционных процессов в организме, протекающих длительное время. Воспаление лимфатических узлов в данном случае отличается затяжным характером, однако практически никогда не переходит в гнойную форму.
Патология сопровождается:
- уплотнением и увеличением лимфатических узлов;
- незначительной болезненностью лимфоузлов при надавливании;
- расстройствами обращения лимфы, отеками (редко).
В зависимости от локализации регионарный лимфаденит подразделяется на:
- околоушный;
- подчелюстной;
- подмышечный;
- шейный;
- мезентериальный;
- паховый.
Осложнения
Если не начать своевременное лечение, это может привести к развитию более серьезных заболеваний
Наиболее частым осложнением регионарного лимфаденита является нагноение лимфатических узлов, способное привести к:
- абсцессам;
- некрозу тканей;
- сепсису;
- появлению свищей;
- тромбофлебитам;
- флегмонам;
- разрушению сосудистых стенок и кровотечению.
Именно поэтому лечить болезнь нужно обязательно.
Лечение лимфаденита
В подавляющем большинстве случаев лечение начальных стадий лимфаденита, равно как и его острых и катаральных форм, производится консервативно. Больным рекомендуются:
- создание условий покоя для воспаленной области;
- физиотерапия: гальванизация, УВЧ, электрофорез;
- антибактериальные препараты, подобранные с учетом чувствительности патогенной микрофлоры;
- витаминно-минеральные комплексы.
Лечение хронического неспецифического лимфаденита направлено, прежде всего, на устранение причин, приведших к развитию заболевания.
Специфические формы патологии лечатся с учетом инфекционного агента и первичного процесса (гонореи, туберкулеза, сифилиса, актиномикоза).
Больным могут быть назначены:
- нестероидные противовоспалительные средства;
- антигистаминные препараты;
- антибактериальные средства;
- противовирусные препараты;
- антимикозные средства;
- противотуберкулезные препараты.
В случае если и медикаментозное лечение не помогло и развились гнойные осложнения лимфаденита (аденофлегмоны или абсцессы), используют оперативное лечение, заключающееся во вскрытии гнойного очага под общим или местным наркозом, удалении гноя и отмерших тканей, обработке антисептическими средствами и ушивании и дренировании раны. Во время операции производится оценка степени распространенности гнойных процессов и поражения близрасположенных органов и тканей.
Регионарный лимфаденит – это болезнь иммунной системы, сигнализирующая о наличии патогенной микрофлоры в организме, а потому лечить нужно не только лимфатический узел, но и болезнь, приведшую к развитию патологии.
Лечение народными средствами
Лечение регионарного лимфаденита народными средствами используется в качестве дополнения к медикаментозному лечению. Как правило, с этой целью используются следующие рецепты:
- Травяной отвар. Тысячелистник, крапива двудомная, душица, шишки хмеля и хвощ полевой смешивают в пропорции 1:1:1:1:3. Столовую ложку смеси заливают 300 миллилитрами воды и ставят на водяную баню на 15 минут. По истечении указанного времени отвар снимают, настаивают на протяжении десяти минут, процеживают и пьют за полчаса до еды трижды в день по 100 миллилитров.
- Сок одуванчика. Свежие листья одуванчика измельчают и отжимают из них сок. Полученным соком смачивают марлю и прикладывают на два часа к воспаленному лимфоузлу. Процедуру проводят дважды в день на протяжении трех дней.
- Мазь на основе норичника. Двести граммов нутряного жира растапливают на водяной бане и смешивают с тремя столовыми ложками перемолотой травы норичника. Готовую смесь вновь ставят на водяную баню и оставляют на четыре часа. По прошествии указанного времени средство процеживают, помещают в стеклянную емкость, накрывают крышкой и ставят в холодильник. Готовую мазь наносят на воспаленные лимфоузлы трижды в день.
- Компресс на основе мятных листьев. Свежие листья мяты перечной измельчают до кашицеобразного состояния. Полученную массу прикладывают к пораженным лимфатическим узлам, накрывают бинтом и крепят пластырем. Компресс держат два часа. Процедуру проводят дважды в день.
- Компресс с листьями грецкого ореха. Свежие листья грецкого ореха измельчают до кашицеобразного состояния, заливают кипятком вровень с поверхностью измельченной массы и оставляют на 20 минут. Полученную массу заворачивают в марлю, прикладывают к воспаленным лимфатическим узлам, накрывают целлофаном и оставляют на два часа. Процедуру проводят дважды в день.
Внимание! Использование любых народных средств должно быть согласовано с лечащим врачом.
Профилактика

Вовремя назначенное лечение поможет избежать развитие более серьезного воспалительного процесса в лимфатических узлах
Профилактика регионарного лимфаденита включает в себя:
- предупреждение травмирования кожных покровов;
- санирование полученных ран, ссадин и иных повреждений кожи;
- своевременное лечение вирусных, грибковых и инфекционных заболеваний, а также вскрытие гнойных образований (фурункулов, панарициев и т. д.);
- своевременную диагностику и лечение заболеваний, способных привести к развитию специфических форм заболевания.
Прогноз
Своевременное и адекватное лечение регионарного лимфаденита позволяет предупредить генерализацию процесса и в подавляющем большинстве случаев полностью излечить заболевание. Исходом хронических форм патологий может стать рубцевание лимфатического узла, сопровождающееся замещением лимфоидной ткани соединительной. Изредка могут развиваться нарушения оттока лимфы и лимфедема.
Источник
13 июля 201636146 тыс.
Содержание:
Лишь в редких случаях лимфаденит представляет собой самостоятельное заболевание. Чаще всего это не что иное, как симптом, сигнализирующий о каких-то неполадках в организме. Обнаружив первые признаки лимфаденита, необходимо срочно обратиться к врачу – иногда причиной его возникновения являются весьма опасные состояния, способные привести к инвалидизации и даже летальному исходу.
Лимфаденит: что это такое?
Лимфаденит – воспалительный процесс в лимфатических узлах, часто сопровождающийся нагноением. Проявляется он через увеличение одного или нескольких лимфоузлов и может возникать сразу в нескольких регионах тела. Его симптомы могут быть различны – они определяются видом лимфаденита. К общим его признакам относятся местное повышение температуры и подъем температуры тела, сильные боли, покраснение (гиперемия) кожи, отек, зуд, озноб.
Как правило, лимфаденит – это ответная реакция на снижение иммунитета в результате прогрессирования какого-либо заболевания. Вот почему так важно найти и устранить причину возникновения опасного состояния.
Причины возникновения лимфаденита
Все причины, приводящие к возникновению лимфаденита, можно условно разделить на инфекционные и неинфекционные.
Инфекционные причины встречаются достаточно часто – инфекция из своих очагов распространяется по лимфатическим и кровеносным сосудам, вызывая воспалительный процесс. Наиболее типичными «виновниками» возникновения лимфаденита являются такие бактериальные и вирусные инфекции, как:
- стрептококк;
- стафилококк;
- ВИЧ;
- паразитарные и грибковые инфекции;
- туберкулез и т.д.
Среди обычно встречающихся неинфекционных причин лимфаденита можно выделить следующие:
- онкология лимфатических узлов (лимфома);
- метастатический (вторичный) рак, распространившийся из других зон тела;
- воспаление как ответ на внедрение инородного тела.
Лимфаденит: виды
Существует несколько критериев классификации лимфаденита.
- В зависимости от длительности и интенсивности воспалительного процесса выделяют:
- острый лимфаденит, который характеризуется внезапным началом и возникает вследствие инфицирования раны, развития острого инфекционного заболевания или после хирургического вмешательства;
- хронический лимфаденит, являющийся результатом длительного инфекционного процесса либо прогрессирования онкологического заболевания (иногда этот вид лимфаденита представляет собой отдаленное последствие хирургической операции);
- рецидивирующий лимфаденит, возникающий в результате хронической инфекции.
- По этиологии лимфаденит бывает:
- неспецифическим, причиной которого является грибковая и бактериальная флора, обычно присутствующая на коже и слизистых оболочках (если воспаление носит локальный характер, то этот вид лимфаденита очень хорошо поддается лечению);
- специфическим – в этом случае лимфаденит сигнализирует о распространении за пределы очага таких опасных специфических инфекций, как чума, туберкулез, токсоплазмоз, сифилис, туляремия, бруцеллез.
- Лимфаденит в зависимости от характера воспалительного процесса бывает:
- гнойным – сопровождающимся сильными болями, ухудшением самочувствия и грозящим при отсутствии своевременной помощи сепсисом;
- серозным – обычно возникает как следствие вирусной инфекции, раковых метастаз или лимфомы, протекает с неярко выраженной симптоматикой и часто является стадией, предшествующей гнойному лимфадениту.
- Наконец, виды лимфаденита выделяются и по месту локализации заболевания:
- подчелюстной лимфаденит – не слишком частое явление, вызываемое различными заболеваниями полости рта: тонзиллит, кариес и т.д.;
- шейный тип лимфаденита особенно распространен среди детей и людей, часто страдающих простудными и инфекционными заболеваниями, такими как гнойная ангина, тонзиллит, пневмония, грипп;
- паховый лимфаденит – этому состоянию всегда сопутствует первичное инфекционное заболевание, характеризующееся наличием воспалительного процесса – как правило, речь в этом случае идет именно о венерических болезнях, намного реже все дело в инфицировании раны в районе паховой области на фоне сниженного иммунитета;
- лимфаденит в подмышечных впадинах – в эти зоны лимфа поступает из шеи, лица, плечевого пояса, грудной клетки, соответственно, вместе с ее током «виновники» воспалительного процесса могут поступить из этих районов, пораженных такими заболеваниями, как, например, хроническое воспаление миндалин или кариес;
- околоушной лимфаденит является следствием воспалительных заболеваний ушной раковины, внутреннего уха либо прилежащих тканей, а так же гнойных травм – например, «неудачного» прокола уха или даже выдавливанием угрей.
Симптомы лимфаденита
Признаки лимфаденита в большой степени зависят от его вида и стадии. Так, например, если симптомы острого лимфаденита не заметить невозможно, то так называемый простой лимфаденит вообще часто протекает безболезненно и до поры до времени не вызывать беспокойства.
Как правило, все же лимфаденит сопровождается отеками и болезненностью кожи вокруг воспаленных лимфоузлов. Иногда даже наблюдается ее покраснение. В некоторых случаях увеличение лимфатических узлов (лимфаденопатия) заметно невооруженным взглядом без пальпации.
Если речь идет об острой форме заболевания, особенно сопровождающейся нагноением, то симптомы проявляются резко и внезапно: боль, уплотнение лимфоузлов и потеря ими подвижности, а так же явления общего плана в виде тошноты, лихорадки, сильной головной боли. При этом контуры узла размываются и теряют очертания, он будто бы сливается с окружающими тканями. Отмечается так же движение гноя внутри узла. В случае отсутствия своевременного лечения высока вероятность прорыва абсцесса в глубину тканей.
Когда же имеет место хронический лимфаденит, то отмечается достаточно вялое течение заболевания: лимфоузлы увеличены, но практически безболезненны, они уплотнены, однако достаточно подвижны при пальпации. В некоторых случаях возможен отек близлежащих тканей или конечностей из-за застоя лимфы вследствие нарушения функций узлов.
Отдельные симптомы лимфаденита свидетельствуют о развитии серьезных состояний, потенциально опасных для жизни. При их наличии необходимо как можно скорее обратиться за квалифицированной помощью, иногда счет идет буквально на часы и минуты. Речь идет о таких признаках, как:
- повышенная температура тела (выше 38,5С);
- затрудненное либо учащенное дыхание;
- сильная боль, отек, ярко выраженное покраснение;
- учащенное сердцебиение.
Диагностика лимфаденита
Первым делом специалист осмотрит лимфоузлы методом пальпации. У здоровых людей они достаточно мягкие, легко смещаемы относительно соседних тканей, абсолютно безболезненны и не увеличены – у пациентов нормального телосложения лимфоузлы вообще трудно прощупать, другое дело – худощавые пациенты, особенно дети и подростки. Далее в зависимости от результатов обследования будет принято решение о применении других диагностических мероприятий, в частности, может потребоваться:
- общий анализ крови, показывающий изменения ее состава. При этом может быть заподозрено наличие опухолевых процессов – и тогда придется провести биопсию узла, т.е. забор его ткани для гистологического исследования;
- анализ на ВИЧ;
- УЗИ периферических лимфоузлов и органов брюшной полости (особенно селезенки и печени);
- компьютерная томография;
- осмотр ЛОР-врача;
- диагностически-лечебная операция проводится в случае наличия хирургической патологии: вскрытие и дренирование получившейся полости, а так же осмотр прилежащих органов и тканей на предмет наличий гнойных рани абсцессов;
- у пациентов детского возраста первым делом исключается (либо подтверждается) отек Квинке – аллергическая реакция, угрожающая жизни, а так же весьма похожие на увеличенные лимфоузлы врожденные кисты и опухоли в районе шеи;
- кожно-аллергические пробы, микроскопические исследования мокроты и крови, рентген, учет контакта с больными туберкулезом – все эти манипуляции проводятся в случае обнаружения специфического лимфаденита;
- лимфаденит в паховой области требует исключения наличия паховой грыжи, а так же проведения ряда исследований для того, чтобы подтвердить (исключить) наличие венерических заболеваний.
Лечение лимфаденита
Так как лимфаденит чаще всего является сигналом о каких-то неполадках в организме, то его лечение сопровождается борьбой с заболеванием органа или системы, вызвавшего воспаление лимфоузлов. Так, в случае подчелюстного лимфаденита необходимо санирование полости рта и лечение хронического тонзиллита, а лечение шейного лимфаденита невозможно без устранения гнойной ангины или других ставших его причиной заболеваний. К тому же, стратегия действий медицинских работников зависит и от стадии развития лимфаденита.
Так, если имеют место начальные стадии лимфаденита, то лечение достаточно консервативно:
- создание условий покоя для пораженного участка;
- физиологическое лечение: электрофорез, ультразвуковая терапия, гальванизация;
- противовоспалительные мази и препараты.
В любом случае, если подтверждено наличие инфекционной причины лимфаденита, необходим прием антибиотиков той группы, к которой чувствителен возбудитель.
При подтверждении туберкулезной инфекции лечение возможно только в условиях стационара посредством специфической туберкулезной терапии.
В случае гнойного лимфаденита необходимо как можно скорее провести вскрытие и дренирование подвергшейся нагноению полости. После процедуры пациенту требуется регулярная обработка раны и перевязка.
Бывает, что вследствие биопсии подтверждается наличие опухолевого процесса – доброкачественного либо злокачественного. Лечение при этом может включать облучение и химиотерапию.
В частности, при лечении лимфаденита могут быть назначены следующие виды препаратов:
- антибиотики, ликвидирующие инфекцию;
- анальгетики, снижающие силу и интенсивность болевых ощущений;
- противовоспалительные препараты, уменьшающие отеки и воспаления.
В случае лимфаденита, как и при наличии любых других заболеваний, крайне опасно заниматься самолечением. Например, когда имеет место воспаление лимфатических узлов наше, сопровождающееся симптомами ОРВИ, многие пытаются справиться с проблемой посредством прикладывания к пораженным участкам сухого тепла. Однако в случае нагноения эта мера категорически запрещена – нагревание может вызвать серьезные осложнения.
Лимфаденит: возможные осложнения
В отдельных случаях лимфаденит может пройти и самостоятельно. Однако при первых же признаках заболевания гораздо правильнее будет перестраховаться и сразу обратиться к врачу. Ведь в отсутствии своевременной помощи лимфаденит может дать серьезные осложнения, такие как:
- кожный абсцесс;
- сепсис;
- энцефалит;
- остеомиелит;
- обширное распространение инфекции или онкологического заболевания;
- тромбофлебит;
- развитие слоновости конечностей.
Многие из перечисленных состояний способны сделать человека инвалидом или вообще явиться причиной летального исхода.
Лимфаденит: профилактика
Существует небольшой перечень профилактических мер, способных во много раз снизить риск возникновения лимфаденита:
- предупреждение микротравмирования кожи;
- предупреждение инфицирования полученных открытых ран: достаточно лишь вовремя обработать их антисептиком;
- своевременное и грамотное лечение ангины, синусита и ринита (исключает возникновение подчелюстного, околоушного и шейного лимфаденита);
- своевременное устранение очагов инфекций (лечение кариеса, вскрытие фурункулов и т.д.);
- диагностика и лечение заболеваний, вызывающих специфический лимфаденит: туберкулез, сифилис, гонорея и др.
Источник

