Воспаление легких при скв
Поражение легких
В 50—80% случаев при СКВ наблюдается сухой или выпотной плеврит. Больных беспокоят боль в грудной клетке, небольшой сухой кашель, одышка. При небольшом количестве выпота плеврит может протекать незаметно и лишь при рентгенологическом исследовании выявляют утолщение плевры или жидкость в плевральных полостях обычно с обеих сторон, приподнятость диафрагмы. Наблюдается и довольно массивный выпот, достигающий 1—2 л.
Описаны случаи СКВ, когда выпот с обеих сторон достигал III ребра и по жизненным показаниям приходилось проводить повторные пункции. Неадекватное лечение обычно приводит к образованию массивных спаек и облитерации плевральных полостей, что в дальнейшем резко снижает жизненную способность легких. Из-за массивных спаек диафрагма деформируется, снижается ее тонус, она подтягивается вверх с образованием высокого стояния с обеих сторон, но чаще справа.
Плеврит при волчанке — важный диагностический признак, так же как и подтянутая диафрагма. В выпоте можно обнаружить LE-клетки, низкий уровень комплемента и высокое содержание иммуноглобулинов. По составу выпот представляет собой экссудат, содержащий более 3% белка, 0,55% глюкозы. При патологоанатомическом исследовании практически у всех больных находят признаки спаечного плеврита, значительное утолщение плевры. Микроскопически в плевре выявляют скопления макрофагов и лимфоцитов. В отдельных случаях возможен периваскулярный фибриноидный некроз с нейтрофильной и мононуклеарной инфильтрацией.
Поражение легких при СКВ — проявление классического васкулита, хотя непосредственно легочный васкулит довольно редкая патология, встречается в небольшом проценте случаев. N. Rothfield (1983) наблюдала легочный васкулит у 2% больных и всегда в сочетании с артериитом почечных сосудов и сосудов желудочно-кишечного тракта.
Люпус-пневмонит развивается обычно в период обострения СКВ с вовлечением в процесс других органов и систем. Клиническая картина скудна, нередко ограничивается выраженной одышкой, болью в грудной клетке, сухим кашлем у 50% больных. Редко отмечается кровохарканье. Рентгенологически характерно диффузное усиление легочного рисунка. Образование инфильтратов в легких не столь часто. Высокое стояние диафрагмы, обусловленное наличием плевро-диафрагмальных сращений и собственно легочным процессом, составляет важный рентгенологический диагностический признак люпус-пневмонита (рис. 4.12). Жизненная емкость легких у таких больных значительно снижена, выявляются признаки гипоксемии.

Рис. 4.12. Волчаночный пневмонит, дисковидный ателектаз над правым куполом диафрагмы.
При сканировании иногда определяются кистевидные образования в нижних отделах легких. При высокой лихорадке, кашле с мокротой необходимо проводить дифференциальную диагностику с разнообразной вторичной инфекцией (бактериальной, вирусной, грибковой). Наиболее затруднительна диагностика с туберкулезом, особенно у больных, длительно леченных кортикостероидами.
В ряде случаев приходится проводить чрезбронхиальную биопсию. В диагностике может помочь также проведение кожных тестов, исследование полученного плеврального экссудата.
Поражение сердца и сосудов
Наиболее часто при СКВ наблюдается перикардит. Перикард, по данным разных авторов, вовлекается в процесс в 25—51% случаев [Насонова В. А., 1972;
Иванова М. М., 1985; Dubois E., 1964]. Характерен сухой перикардит, в отдельных случаях может наблюдаться значительный выпот вплоть до тампонады сердца. Сухой перикардит диагностируют на основании жалоб (боль за грудиной, сердцебиения, затруднение глубокого вдоха), объективных данных (тахикардия, приглушенность тонов, иногда шум трения перикарда). Вспомогательное значение имеют показатели ЭКГ и ФКГ (снижение вольтажа, отрицательный зубец Т, высокочастотный шум). Выявление небольшого выпота облегчает эхокардиографию.
Значительный выпот определяется клинически и рентгенологически (рис. 4.13).

Рис. 4.13. Выпотной перикардит в период одного из обострении у больной с хроническим течением системной красной волчанки.
Мы наблюдали случай выпотного перикардита у 18-летней девушки с поражением кожи по типу «бабочки», алопецией, высокой лихорадкой, резчайшей одышкой, тахикардией более 200 в 1 мин. Состояние было близким к тампонаде сердца. При пункции перикарда было получено почти 1,5—2 л густой жидкости желтого цвета, напоминающей гной. Однако выпот оказался асептическим, а гноеподобный вид жидкости был обусловлен большим количеством содержащегося в ней фибрина. В перикардиальной жидкости выявлены LE-клетки, низкий уровень комплемента. Состояние больной улучшилось только после назначения 60 мг преднизолона в день.
При длительном течении СКВ у больных с рецидивирующим (даже сухим) перикардитом развиваются массивные спайки.. Для этой группы больных характерна даже вне обострения СКВ стойкая боль за грудиной, в боку, усиливающаяся при смехе, чиханье, длительно может выявляться шум трения перикарда. В редких случаях отмечаются массивные перикардиальные наложения с облитерацией перикарда столь выраженной, что требуется хирургическое вмешательство.
Миокардит обычно наблюдается у больных с высокой степенью активности. Клиническая картина диффузного миокардита, данные ЭКГ и ФКГ не имеют специфических черт и соответствуют критериям этой патологии. Важно то обстоятельство, что эффективны лишь кортикостероиды, сердечная недостаточность не купируется препаратами дигиталиса, которые могут быть лишь вспомогательным средством в адекватной кортикостероидной терапии.
Нерезко выраженное поражение миокарда иногда не диагностируется из-за других более тяжелых проявлений СКВ (цереброваскулит, нефрит) и купируется терапией, адекватной общей активности болезни.
При патологоанатомическом исследовании поражение миокарда выявляют довольно часто: находят очаговые инфильтраты из лимфоцитов и плазматических клеток; могут быть даже очаговые некрозы, рубцовые изменения. В сосудах миокарда обнаруживают отложения фибрина. Поражается проводящая система сердца. Наблюдается атриовентрикулярная блокада.
Эндокардит в последние годы диагностируется при жизни довольно часто. Клинически эндокард изолированно не поражается. Как правило, вовлекаются все оболочки сердца и обязательно перикард.
При эндокардите выслушивается грубый систолический шум на верхушке и других проекционных точках сердца (чаще в точке Боткина), выявляют и диастолический шум, ослабление I тона на верхушке. Классический эндокардит Либмана—Сакса в основном патоморфологический признак СКВ, реже клинически выявляют пороки сердца. Бородавчатые изменения обнаруживают чаще при микроскопическом исследовании, но они могут быть видны и макроскопически. Чаще поражается митральный клапан. Сотрудниками Института ревматологии АМН СССР [Котельникова Г. П. и др., 1977] описано 4 случая митрального порока сердца у больных с достоверной СКВ. Имеются сообщения также о поражении аортального и трикуспидального клапана.
Из сосудов при СКВ поражаются в основном артерии среднего и мелкого калибра. Степень и выраженность поражения сосудов варьируют. Полагают, что антитела к ДНК, преципитирующие в контриммуноэлектрофорезе, ассоциируются с артериитом, а различия в клинической патологии сосудов обусловлены составом иммунных комплексов, в которые входят антитела с разной аффинностью.
Кожные васкулиты представлены эритематозными высыпаниями, дигитальными капилляритами, ишемическими некрозами кончиков пальцев кистей, а также сетчатым ливедо.
Поражается и венозное звено. Тромбофлебиты конечностей как проявление васкулита наблюдались нами у 25% больных, возникли, как правило, в период обострения СКВ и поддавались только лечению кортикостероидами.
Поражение крупных сосудов при СКВ требует дополнительного изучения.
К настоящему времени имеется небольшое число сообщений о вовлечении в процесс аорты и ее ветвей, подключичной артерии и коронарных сосудов, тромбозах магистральных сосудов конечностей с гангреной. В Институте ревматологии РАМН мы наблюдали двух больных с тромбозом глубоких вен плеча. В одном случае консервативное лечение было эффективным, в другом потребовалось извлечение тромба хирургическим путем. Нередко наблюдаются тромбофлебиты поверхностных вен плеча и передней поверхности груди.
Коронарные артерии вовлекаются в процесс не столь редко. В ранние сроки болезни коронарит связан с высокой активностью СКВ. Описаны случаи инфаркта миокарда у молодых женщин [Фоломеева О. М., Котельникова Г. П., 1979]. В поздние сроки коронарит связан с возможностью развития атеросклероза при длительной терапии кортикостероидами. Имеются’сообщения, что коронароатеросклероз возникает уже через год терапии кортикостероидами. Существует четкая корреляция поражения коронарных артерий с высоким АД. Инфаркт миокарда при большой давности СКВ является наиболее частой причиной смерти в описаниях последних 10 лет. В связи с этим рекомендуется интенсивное лечение гипертензии с момента ее выявления.
Сигидин Я.А.
Опубликовал Константин Моканов
Источник
Медицина / Диагностика / Диагностика (статья)
Рентгенография: Изменения в Легких при Аутоиммунных заболеваниях
|
26-12-2018, 17:08
|
 Рентген легкихСистемные заболевания соединительной ткани – группа аутоиммунных патологий неизвестной этиологии, поражающие разные ткани и органы человека, в том числе и легкие. При аутоиммунном поражении ткани легких на рентгенограмме могут обнаруживаться разные изменения, обусловленные как самим системным заболеванием, так и присоединенным инфекционным процессом, а также возникшим побочным действием лекарственных препаратов (см статью «Рентгенография: Лекарственные Поражения Легких»).
Рентген легкихСистемные заболевания соединительной ткани – группа аутоиммунных патологий неизвестной этиологии, поражающие разные ткани и органы человека, в том числе и легкие. При аутоиммунном поражении ткани легких на рентгенограмме могут обнаруживаться разные изменения, обусловленные как самим системным заболеванием, так и присоединенным инфекционным процессом, а также возникшим побочным действием лекарственных препаратов (см статью «Рентгенография: Лекарственные Поражения Легких»).
Рентгенологическая картина изменений в легких в рамках аутоиммунного заболевания характеризуется наличием изменений по типу пневмонита: определяется двусторонняя деформация и усиление легочного рисунка с образованием сетчатых (ретикулярных) теней, альвеолярная инфильтрация, интерстициальная инфильтрация по типу «матового стекла», фиброзные изменения с бронхоэктазами (см статью «Рентгенография: Бронхоэктах»), может определяться картина «сотового легкого».
Отметим, что рентгенологическая картина изменений в легких, развивающиеся при аутоиммунных заболеваниях, похожа на идиопатические интерстициальные пневмонии (см статью «Рентгенография: Идиопатические Интерстициальные Пневмонии»). Так, при проведении рентгеновской компьютерной томографии (РКТ) определяется картина неспецифической интерстициальной пневмонии или организующейся пневмонии. Ниже кратко рассмотрены характерные рентгенологические признаки, возникающие при наиболее распространенных системных заболеваниях соединительной ткани.
Системная красная волчанка
Системная красная волчанка проявляется эритемой на лице в виде «бабочки», артритом, нефритом, перикардитом, плевритом. Патология чаще развивается у женщин, чем у мужчин. Рентгенологическая картина легких при системной красной волчанке характеризуется увеличением сердечной тени и гидротораксом (как правило обнаруживается двусторонний гидроторакс) (см статью «Рентгенография: Гидроторакс»). Также к типичным рентгенологическим признакам относятся высокое положение куполов диафрагмы, обусловленное поражением диафрагмальных мышц (см статью: «Рентгенография: Патологические изменения диафрагмы»), и дисковидные ателектазы в легких (см статью «Рентгенография: Ателектаз»), что приводит к уменьшению объема легких – синдром «усадки» легких.
Волчаночный пневмонит (люпус-пневмонит) характеризуется одно- или двусторонними участками интерстициальной инфильтрации по типу «матового стекла», которые могут сочетаться с альвеолярной инфильтрацией. Эта патология встречается гораздо реже. Отметим, что при системной красной волчанке может возникать легочное кровотечение, при этом на рентгенограмме легких определяются распространенные инфильтраты (рисунок 1). Кроме этого, при системной красной волчанке в нижних отделах легких могут обнаруживаться фиброзные изменения, однако выраженный фиброз и «сотовое легкое» развиваются редко.
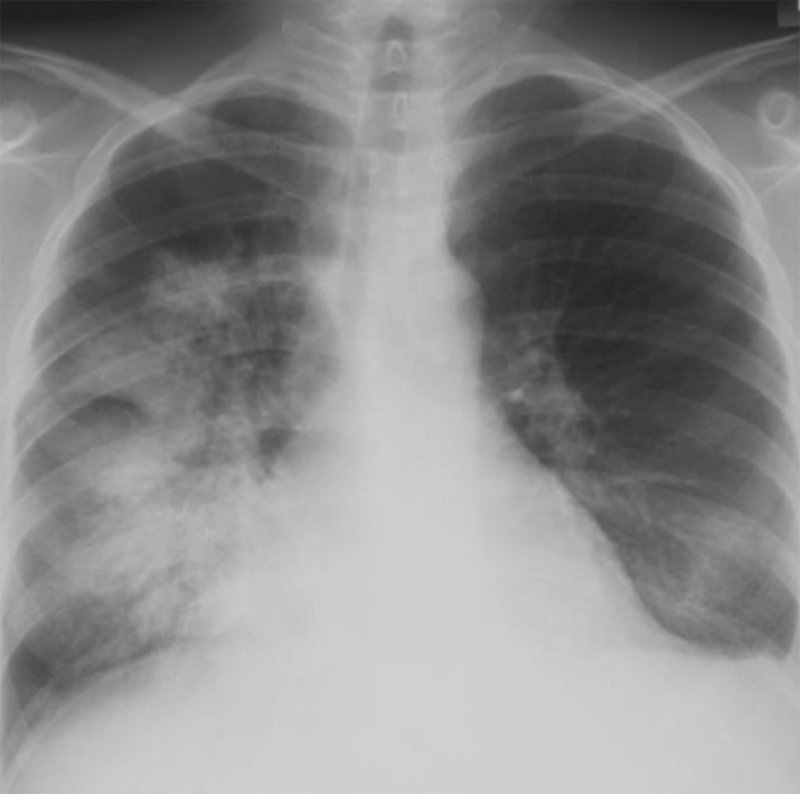 Системная красная волчанка
Системная красная волчанка
Рисунок 1. Поражение легких при системной красной волчанке. На рентгенограмме, выполненной у больного с кровохарканьем, обусловленного обширным легочным кровотечением, в прикорневой зоне и среднем легочном поле справа определяется высокоинтенсивная, нечетко ограниченная инфильтрация, также в нижней доле слева визуализируется начальная инфильтрация. Слева отмечается небольшой плевральный выпот
Антифосфолипидный синдром может сопровождаться развитием тромбоза глубоких вен нижних конечностей с последующим возникновением ТЭЛА (тромбоэмболии легочной артерии; см статью «Рентгенография: Тромбоэмболия легочной артерии»), эпизоды которой способны привести к легочной гипертензии (см статью «Рентгенография: Нарушения легочного кровообращения»). Системная красная волчанка сопровождается нарушениями функций иммунной системы, что сопровождается более частыми эпизодами возникновения пневмонии, причем эти пневмонии могут быть вызваны атипичными возбудителями, например, пневмоцистами.
Ревматоидный артрит
Характерными рентгенологическими признаками в легких при ревматоидном артрите являются плевральный выпот и ревматоидные узелки – множественные тени округлой формы в легких, размером от нескольких миллиметров до нескольких сантиметров, которые расположены субплеврально. Иногда в ревматоидных узелках могут формироваться полости распада. Отметим, что ревматоидные узелки в легких развиваются одновременно с подкожными ревматоидными узелками. Ревматоидный артрит может сопровождаться развитием «сотового легкого».
В терапии артрита могут применять Метотрексат (цитостатическое средство), что может стать причиной развития «метотрексатового легкого» (см статью «Рентгенография: Лекарственные Поражения Легких»).
Синдром Каплана на рентгенограмме определяется в виде ревматоидных узелков в легких и картиной пневмокониоза (пылевого заболевания легких) (см статью: «Рентгенография: Пневмокониоз»).
Системная склеродермия
Системной склеродермией больше страдают женщины. Патология характеризуется синдромом Рейно, изъязвлением и атрофией кожи, развитием микростомии, нефропатией, поражением суставов с образованием контрактур. При склеродермии часто возникают поражения пищевода – гипотония, расширение, зияние. Проведение рентгеноскопии позволяет выявить нарушения формирования эпифренальной ампулы (дивертикула) пищевода, гастроэзофагеальный рефлюкс с развитием рефлюкс-эзофагита, часто обнаруживаются грыжи пищеводного отверстия диафрагмы (см статью «Рентгенография: Патологические изменения диафрагмы»). В базальных отделах легких могут обнаруживаться фиброзные изменения, характерна облитерация плевральных синусов, утолщение костальной плевры. Иногда развивается «сотовое легкое» и легочная гипертензия.
Гранулематоз Вегенера
Гранулематоз Вегенера – системный некротизирующий васкулит, при котором происходит поражение верхних дыхательных путей с развитием изъязвлений (стоматит, трахеит, синусит, ринит), также возникает гломерулонефрит. На рентгенограмме легких могут обнаруживаться множественные инфильтраты неправильной округлой формы, размером до нескольких сантиметров. По мере развития заболевания в инфильтратах происходит распад – на их месте формируются тонкостенные полости (рисунок 2). При гранулематозе Вегенера могут возникать легочные кровотечения (на рентгенограмме в легких отмечаются инфильтративные изменения, как правило распространенные и двусторонние).
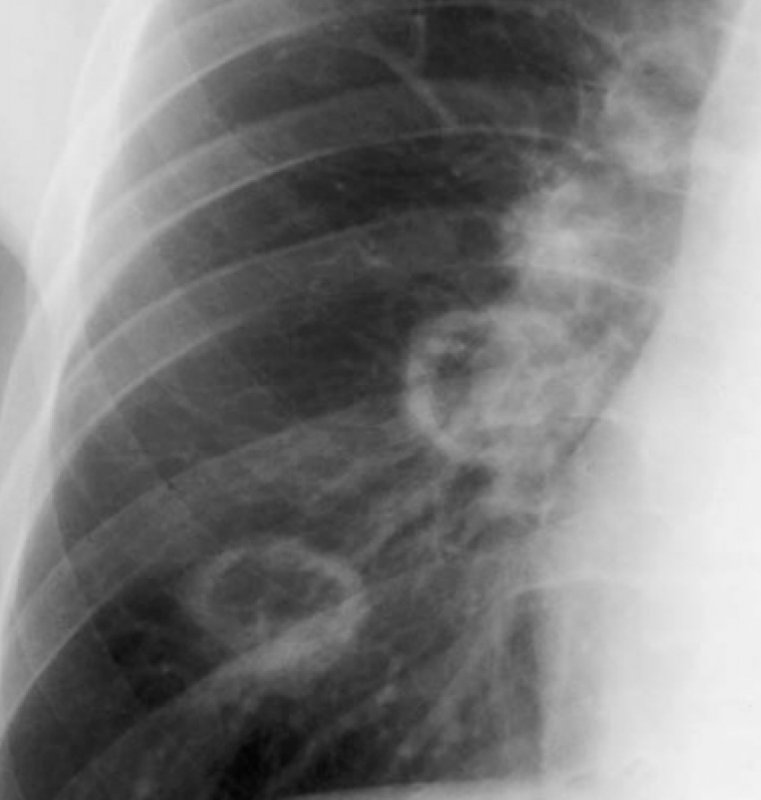 Гранулематоз Вегенера
Гранулематоз Вегенера
Рисунок 2. Гранулематоз Вегенера (увеличенный фрагмент рентгенограммы в прямой проекции – нижнее правое легочное поле). На фоне тени правого корня определяются 4 полостных образования в легком
Анкилозирующий спондилоартрит (Болезнь Бехтерева)
При анкилозирующем спондилоартрите в легких определяются фиброзные изменения и бронхоэктазы в верхних долях. Возможно развитие полостей в верхних долях легких, похожих на каверны – рентгенологическая картина напоминает фиброзно-кавернозный туберкулез (см статью «Рентгенография: Туберкулез легких»). также в этих полостях могут образовываться аспергилломы.
Синдром Чарга-Стросса
Синдром Чарга-Стросса – эозинофильное гранулематозное воспаление с поражением дыхательных путей. Рентгенологическая картина при этой патологии рассмотрена в статье «Рентгенография: Легочная Эозинофилия».
Синдром Гудпасчера
Синдром Гудпасчера – системный капиллярит, характеризующийся преимущественным поражением базальных мембран гломерулярного аппарата по типу гломерулонефрита (с гематурией) и альвеол легких по типу геморрагического пневмонита (с легочными кровотечениями). Рентгенологическая картина характеризуется появлением участков альвеолярной инфильтрации в легких. На рисунке 3 продемонстрированы интерстициальные изменения в легких, характерные для этой патологии.
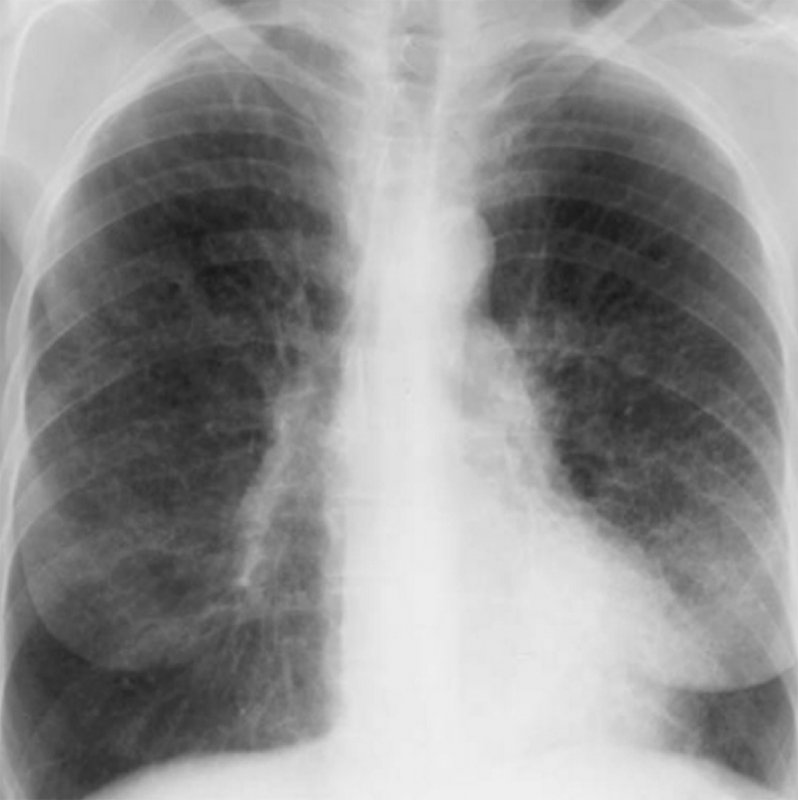 Синдром Гудпасчера
Синдром Гудпасчера
Рисунок 3. Синдром Гудпасчера: Интерстициальные изменения в легких. Усиление интерстициального компонента легочного рисунка с обеих сторон, определяются ретикулярные и множественные мелкоочаговые тени. Изменения наиболее выражены в нижних и средних отделах легочных полей
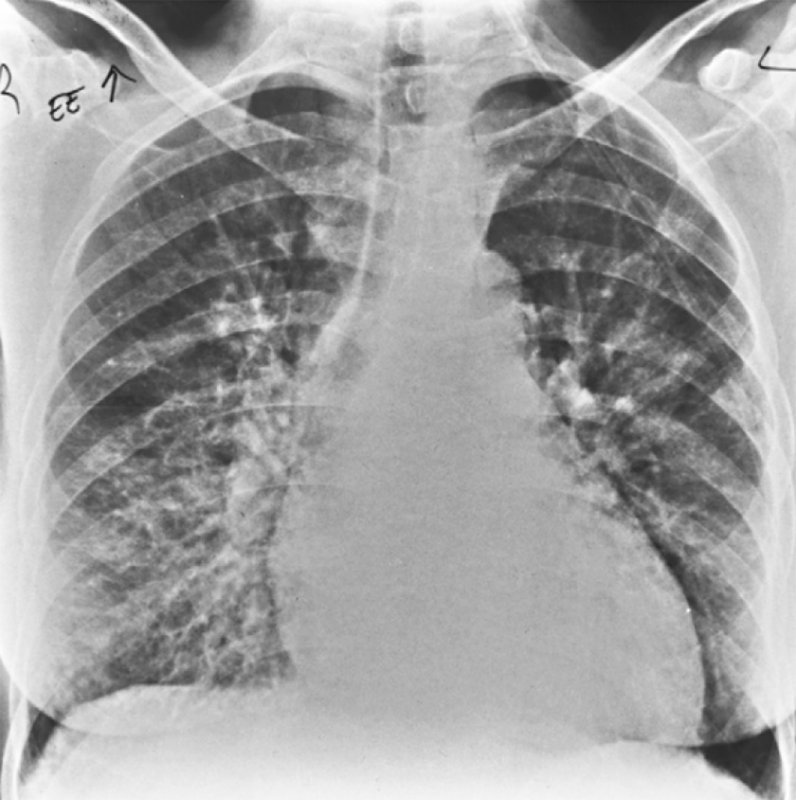 Острый пневмонит
Острый пневмонит
Рисунок 4. Острый пневмонит при системной красной волчанке. В нижнем и среднем отделе правого легкого определяется усиление рисунка с образованием ретикулярных теней и неоднородной инфильтрации. Гистологическое исследование биоптата показало васкулит и кровоизлияние
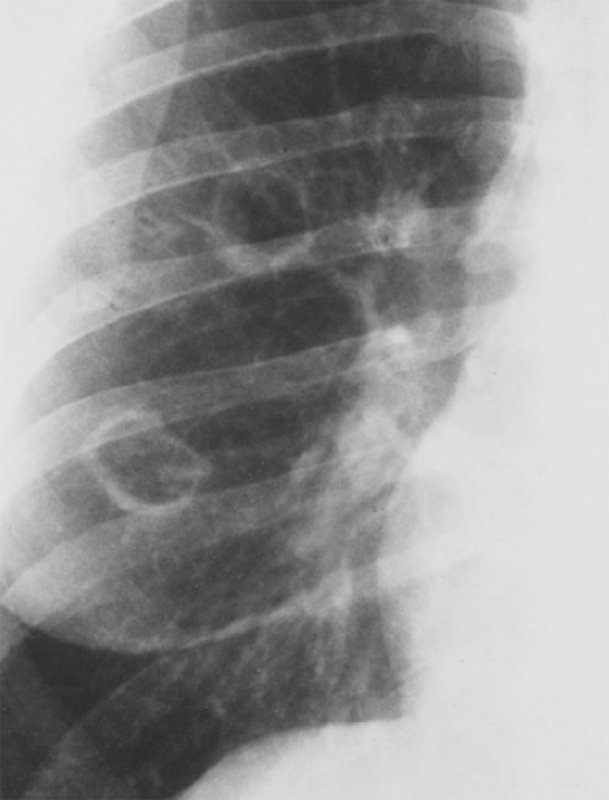 Ревматоидные узелки в легких
Ревматоидные узелки в легких
Рисунок 5. Ревматоидные узелки. Увеличенный фрагмент рентгенограммы в прямой проекции – правое легочное поле. На снимке определяются 2 полостных образования в легком
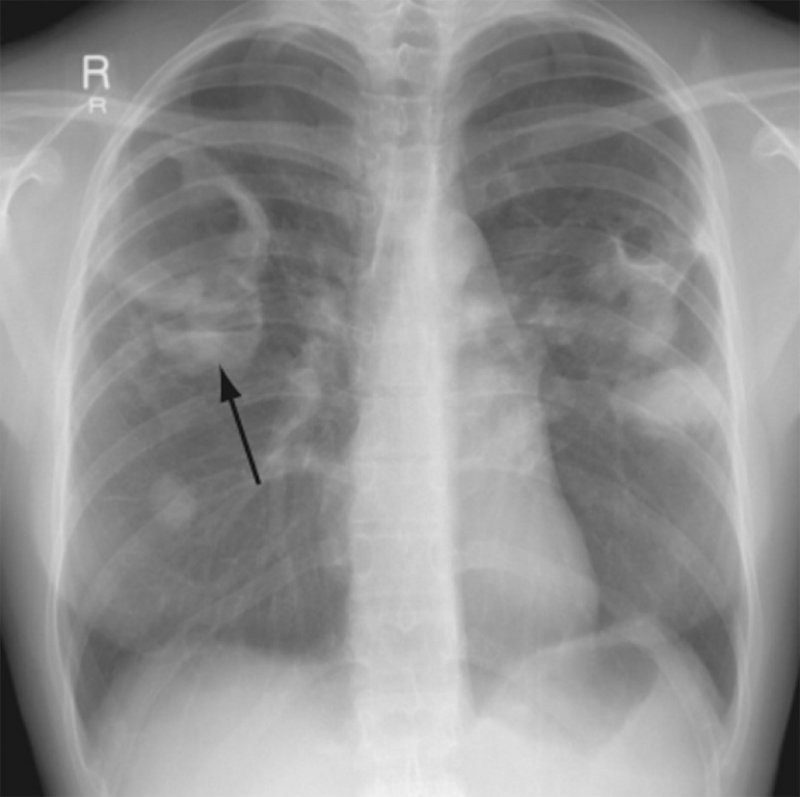 Гранулематоз Вегенера
Гранулематоз Вегенера
Рисунок 6. Гранулематоз Вегенера. В обоих легких определяются множественные новообразования. В наиболее крупных образованиях видны полости с утолщенными стенками, а в образованиях среднего размера визуализируется уровень содержимого жидкость/газ
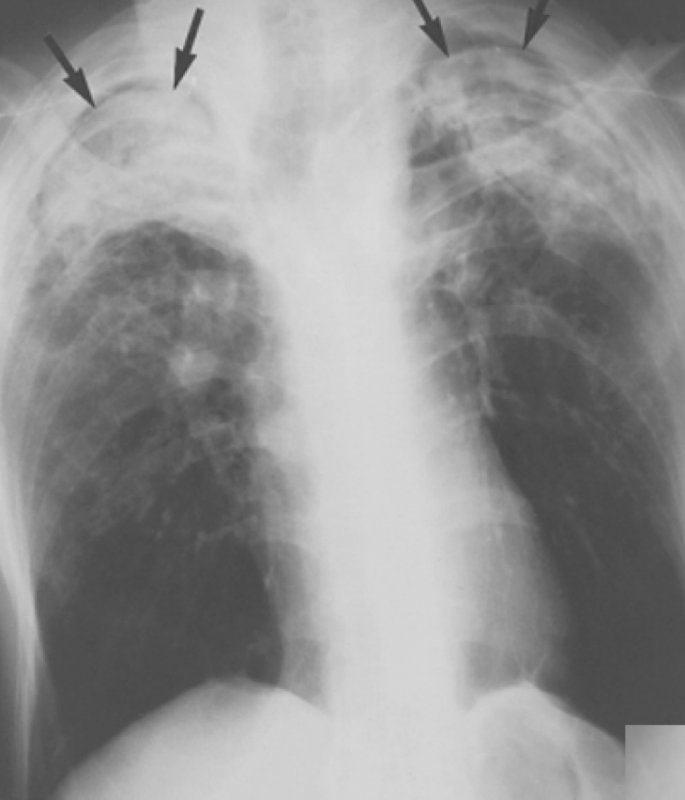 Полости в легких с мицетомами
Полости в легких с мицетомами
Рисунок 7. Изменения в легких у больного с болезнью Бехтерева. В обоих легких отмечается уменьшение объема верхних долей, что обусловлено фиброзом (корни легких «подтянуты» вверх). В верхних долях обоих легких видны полости с мицетомами (см стрелки)
Источник

