Воспаление легких от нервов

Всемирный день борьбы с пневмонией отмечают ежегодно 12 ноября. Больше других от этой болезни страдают дети, это первая причина смертности среди них во всем мире. Однако болезнь распространена среди совершенно разных социальных групп и возрастов: пневмонией болеют как ослабленные хроники, так и в целом здоровые и успешные молодые люди. Что это за болезнь и можно ли уменьшить риск столкнуться с ней? Об этом попросили рассказать заведующую отделением пульмонологии Боткинской больницы Светлану Николаевну Швайко.

Пневмония — это инфекционно-воспалительное заболевание легочной ткани, чаще всего поражаются альвеолы (дыхательные отделы в легком). В наше время, несмотря на то, что появились новейшие антибиотики и есть возможность вакцинации, количество пневмоний неуклонно растет. По данным статистики, пневмония является наиболее частой причиной смерти. Отмечу, кстати, что огромный вклад в изучение пневмоний внес Сергей Петрович Боткин, имя которого носит больница. Он еще в 19 веке занимался самой опасной — крупозной — пневмонией, когда смертность от этой болезни была очень высока.
Группы риска по пневмонии
Пневмонией болеют люди совершенно разного возраста и социального статуса. Однако есть группы риска — дети, пожилые люди, пациенты с другими хроническими заболеваниями, курильщики и злоупотребляющие алкоголем. Курение, например, поддерживает воспалительный процесс в бронхах, поэтому инфекция присоединяется гораздо чаще. Самые тяжелые пневмонии — у алкоголиков, у них просто молниеносное течение. И часто именно у пьющих людей воспаление легких заканчивается смертью.
Но пневмонией заболевают и молодые пациенты. Да, это уже не группа риска, однако даже при хорошем уровне жизни, питании, отсутствии вредных привычек человек «вдруг» получает пневмонию. Он всего лишь очень много работали и очень мало отдыхали. Но длительный стресс заметно снижает иммунитет. Переохлаждение при определенном стечении обстоятельств – тоже фактор риска.
Но важно отметить, что пневмония не возникает просто так. Как правило, это первый звоночек о том, что не все благополучно в организме и пора что-то менять в привычках и образе жизни. Да, чаще всего надо бросать пить и курить.
Диагностика, симптомы, лечение
По каким признакам в обычной простуде можно заподозрить воспаление легких? Во-первых, высокая температура держится дольше 3 дня, иногда даже после приема жаропонижающих, плюс тяжелая интоксикация, слабость, одышка, утомляемость, головная боли и кашель, боли в грудной клетке. Эти симптомы должны заставить немедленно обратиться к врачу. Рекомендуется провести рентген органов дыхания: диагноз «пневмония» определяется рентгенологически, можно сделать флюорографию. На самом деле, далеко не все случаи пневмонии диагностируются, многие проходят как вирусная инфекция. Бывает, терапевты сразу назначают антибиотики и быстро достигают эффекта.
Самое главное в успешном лечении пневмонии – как можно раньше обратиться к доктору. Вылечить пневмонию в настоящее время можно в большинстве случаев, но бывают и летальные исходы. Они связаны, как правило, с наличием иммунодефицита у больных. И это не только ВИЧ, но различные хронические заболевания, которые приводят к ослаблению иммунной системы – и заболевания органов дыхания, и гематологические, и онкологические очень часто, и сахарный диабет. Пневмония часто сопровождает многие болезни.

Тяжело протекают пневмонии на фоне хронических заболеваний легких: хроническая обструктивная болезнь легких (ХОБЛ), бронхоэктатическая болезнь. Все они характеризуются затяжным течением, и применения просто антибиотиков бывает недостаточно, необходимо эндоскопическое очищение легких, которое позволяет добиться хорошего эффекта.
Как передается?
Пневмония передается воздушно-капельным или контактно-бытовым путем. Чаще проветривать помещение. В холодное время года вирусные инфекции служат причиной присоединения бактериальной инфекции и как исход – пневмонии. Входными воротами инфекции бывают и вирусные инфекции. Инфекция может попасть в легкие и через лимфоток, когда в организме есть какой-то очаг хронической инфекции, например, кариозные зубы.
Вакцинация
Прививки от пневмонии существуют, однако они не дают полной гарантии, что вы никогда ей не заболеете. Дело в том, что пневмонию может вызвать множество различных микробов. Самый опасный из них – пневмококк, именно такая пневмония – крупозная, пневмококковая — чаще всего приводит к летальному исходу. Существующая вакцина – как раз от этого типа. Сейчас она содержит антитела к основным серотипам пневмококка. Добавлю, что эти прививки не входят в обязательный набор детских, однако если ребенок часто болеет, то такую прививку стоит сделать. Ее рекомендуют также пожилым людям старше 65 лет и страдающим хроническими заболеваниями.
Советы
Главный совет – соблюдать здоровый образ жизни, не курить и не злоупотреблять алкоголем, а также не перенапрягаться на работе, обязательно находить время для отдыха. Ведите подвижный образ жизни: полезны любые умеренные физические нагрузки. Ведь легкие не имеют мышечной массы, сами по себе они — меха, поэтому их нужно регулярно раздувать с помощью нашей грудной мускулатуры. Обычная зарядка на свежем воздухе хорошо проветрит легкие, в них не будет застоя.
Источник
Пневмония — первая из причин смертности от инфекций. Число её жертв исчисляется миллионами ежегодно. Сегодня всех в страхе держит коронавирусная пневмония. Как ей противостоять?
 Наш эксперт — главный пульмонолог Минздрава РФ, профессор, доктор медицинских наук,
Наш эксперт — главный пульмонолог Минздрава РФ, профессор, доктор медицинских наук,
член-корреспондент РАН Сергей Авдеев.
Микробы атакуют
Елена Нечаенко, «АиФ. Здоровье»: — Сергей Николаевич, почему, несмотря на технологический прогресс, медицине до сих пор не удаётся справиться с пневмонией?
Сергей Авдеев: — Причин этому очень много. Наверное, столько же, сколько и разновидностей у этого грозного заболевания. Например, различают пневмонию внебольничную и госпитальную, первичную и вторичную, типичную и атипичную, очаговую и тотальную, одно- и двустороннюю, интерстициальную и т. д. Виды пневмонии отличаются и в зависимости от возбудителей воспаления, которых тоже немало.
— Какая пневмония наиболее опасна: вирусная, бактериальная, грибковая?
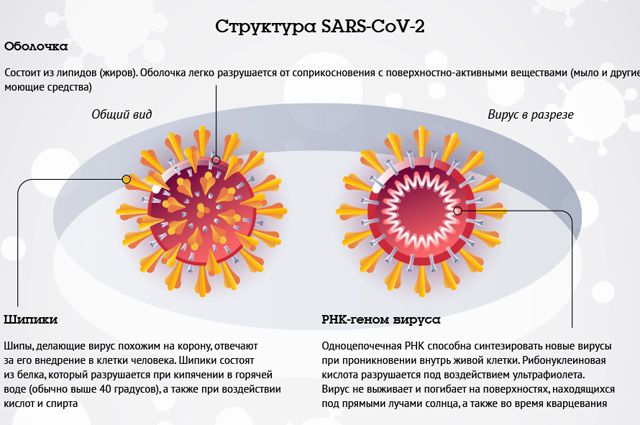
— Грибковые пневмонии бывают только у людей с иммунодефицитом. Это довольно редкое заболевание, хотя и важная проблема для здравоохранения. Чаще всего врачам приходится сталкиваться с вирусными и бактериальными воспалениями лёгких. Самый яркий пример первой разновидности — сегодняшняя коронавирусная инфекция, которая часто приводит к развитию пневмонии. Её течение очень тяжёлое, но опасность не только в этом. Сегодня врачи столкнулись с такой особенностью коронавирусной пневмонии, как бессимптомность. Поражение тканей лёгких и альвеол при этом заболевании зачастую происходит скрытно и обнаруживается порой лишь при случайно выполненной компьютерной томографии лёгких.
Если говорить о бактериальных пневмониях, то у врачей против этой инфекции имеется большой спектр этиотропных препаратов. Против каждого возбудителя — свой антибиотик. А вот лекарств от вирусных пневмоний практически нет. Та терапия, которая сегодня назначается при коронавирусе, по большому счёту не имеет доказательной базы.
— Заболевшие COVID‑19 говорят, что им назначают азитромицин. Но ведь это же антибиотик. Зачем же его назначают при вирусной инфекции?
— Этот препарат интересен тем, что помимо антибактериальных имеет ещё и противовоспалительные свойства. Благодаря этому он часто используется не как антибиотик, а по другим показаниям. Например, при муковисцидозе. А ещё он отличается противовирусной активностью, что и позволяет его назначать при COVID‑19.
Незаметная угроза
— Чем отличается пневмония при гриппе от коронавирусной? Почему её так боятся? Она действительно более опасна?
— И при гриппе, и при коронавирусе течение пневмонии может быть одинаково тяжёлым. В обоих случаях часто возникает двустороннее поражение лёгких с развитием острого респираторного дистресс-синдрома, острой дыхательной недостаточности. И в том и в другом вариантах больным требуется инвазивная респираторная поддержка (кислородотерапия, масочная вентиляция, подключение к аппарату ИВЛ). Летальность этих видов пневмоний примерно одинакова. Вообще, любая вирусная пневмония — это тяжелейшее заболевание.
Отличие же между гриппом и COVID‑19 состоит прежде всего в том, что от гриппа есть вакцина и достаточно эффективные препараты, в частности озельтамивир, занамивир. Помните, в 2009 году была эпидемия гриппа H1N1? Так вот, этот вирус и сегодня, хоть и не так активно, по-прежнему циркулирует в популяции и часто вызывает пневмонию. Но против этого заболевания есть препараты, а против нового коронавируса ещё нет ни вакцины, ни лекарств с доказанной эффективностью.
— Есть ли смысл принимать при коронавирусе лекарства от гриппа?
— Это абсолютно бессмысленно. От каждого вируса необходимо своё лекарство. Но у нас по-прежнему против большинства вирусов нет препаратов.
Хорошо быть молодым
— Пневмония в большей степени касается пожилых?
— Пневмонией болеют люди всех возрастов: от младенцев до глубоких старцев. Чаще всего инфекции подвержены дети младше пяти лет и люди старше 65. Но самая высокая летальность именно среди людей пожилых. Ведь чем старше человек, тем больше у него багаж сопутствующих заболеваний и ниже возможности иммунной системы.
— От чего ещё, помимо молодости и хорошего иммунитета, зависит положительный прогноз при пневмонии?
— Как и для любого другого заболевания, это зависит прежде всего от того, насколько быстро был поставлен верный диагноз и начато правильное лечение. Вопреки распространённому мифу, молниеносное развитие пневмонии при коронавирусе бывает редко. Поэтому у больного есть время, чтобы оперативно обратиться к врачу. Ни в коем случае нельзя заниматься самолечением, если появилась или усилилась одышка. В этом случае нужно немедленно вызывать врача. Он решит, где и как следует лечить пациента.
— Каковы симптомы, требующие обращения к врачу?
— Кашель, выделение мокроты, одышка, высокая температура. Хотя при коронавирусе пневмонии могут развиваться не только без повышения температуры, но и без любых других проявлений. Как я уже говорил, сегодня доказано существование полностью бессимптомных пневмоний при COVID‑19.
— А как же тогда быть? Самим при лёгком кашле на всякий случай делать КТ?
— Нет, конечно. Просто обратиться к врачу. Он уже решит, как поступать дальше. Сегодня у всех медиков имеется большая настороженность именно по поводу коронавирусных пневмоний. Лечение этого заболевания приобрело невиданный масштаб в нашей стране. Ведь такого ещё никогда не было, чтобы для лечения одного заболевания открывались целые новые клиники, под него переоборудовали другие больницы. Все врачи работают сегодня на пределе возможностей.

Всё пройдёт
— Говорят, что последствия пневмонии могут быть страшнее, чем сама болезнь. В частности, опасаются фиброза лёгких. Он и правда так страшен?
— Фиброз — это замещение ткани лёгких соединительной тканью. Такой процесс действительно может возникать после перенесённой пневмонии. Он опасен тем, что снижает ёмкость лёгких, ухудшает дыхательную функцию. Но насколько этот процесс может активно развиваться именно после COVID‑19, мы пока не знаем. Чтобы делать выводы, надо, чтобы прошло больше времени после выписки выздоровевших пациентов.
— Может ли облегчить течение коронавирусной пневмонии прививка от гриппа или пневмококка?
— Прививка защищает только от тех возбудителей, против которых она разработана. Тем не менее вакцинироваться против гриппа и пневмококка надо обязательно, особенно детям и людям старшего возраста. Ведь пневмококк — самая частая причина пневмоний в мире. Пандемия COVID‑19 обязательно рано или поздно пройдёт, но пневмонии никуда не денутся. А эти прививки будут и дальше защищать наши дыхательные пути и спасать наши жизни.
Источник
Будьте особенно внимательны, если ОРВИ возвращается, едва отступив.
Пневмония — это воспалительное заболевание лёгких. Как правило, его вызывают вирусы (например, вирус гриппа) или бактерии (в том числе представители нормальной микрофлоры верхних дыхательных путей человека). В лёгкие эти микроорганизмы проникают на фоне снижения иммунитета. Часто — сразу после ОРВИ .
Именно поэтому диагностировать воспаление лёгких бывает сложно: уж очень оно похоже на грипп или иную респираторную инфекцию, продолжением которой является.
Когда надо срочно вызывать скорую
Иногда инфицированная лёгочная ткань больше не может снабжать организм необходимым количеством кислорода. Из‑за этого серьёзно страдают и даже отказывают сердечно‑сосудистая система и другие жизненно важные органы, включая мозг. Такую пневмонию называют тяжёлой .
Срочно набирайте 103 или 112, если к обычной простуде добавились следующие симптомы :
- Дыхание участилось до 30 вдохов в минуту (один вдох в 2 секунды или чаще).
- Систолическое (верхнее) давление упало ниже 90 мм рт. ст.
- Диастолическое (нижнее) давление опустилось ниже 60 мм рт. ст.
- Появилась спутанность сознания: больной вяло реагирует на окружающую обстановку, медленно отвечает на вопросы, плохо ориентируется в пространстве.
Если угрожающих симптомов нет, но мысли о пневмонии остаются, сверьтесь с нашим чек‑листом .
Как отличить пневмонию от простуды
1. Ваше состояние сначала улучшилось, а потом ухудшилось
Мы уже упоминали, что пневмония часто развивается как осложнение после заболевания верхних дыхательных путей.
Сначала вы подхватываете грипп или другое ОРВИ. Пока организм борется с инфекцией, вирусы или бактерии, обитающие в носоглотке, проникают в лёгкие. Спустя несколько дней вы побеждаете исходное заболевание: его симптомы — температура, насморк, кашель, головная боль — уменьшаются, вам становится легче.
Но вирусы или бактерии в лёгких продолжают размножаться. Через несколько дней их становится столько, что уставшая иммунная система наконец‑то замечает воспаление. И бурно реагирует на него. Выглядит это так, будто простуда вернулась с новой силой — с более отчётливыми и неприятными симптомами.
2. Температура выше 40 °С
Лихорадка при воспалении лёгких гораздо сильнее, чем при обычной простуде. При ОРВИ температура поднимается примерно до 38 °С, при гриппе — до 38–39 °С. А вот пневмония часто даёт о себе знать угрожающими температурными значениями — до 40 °С и выше. Это состояние, как правило, сопровождается ознобом.
3. Вы много потеете
Если вы при этом мало двигаетесь и вокруг не сауна, у вас сильная лихорадка. Пот, испаряясь, помогает снизить экстремальную температуру.
4. У вас совсем пропал аппетит
Аппетит связан с тяжестью заболеваний. При лёгкой простуде пищеварительная система продолжает работать как обычно — человеку хочется есть. Но если речь идёт о более тяжёлых случаях, организм бросает все силы на борьбу с инфекцией. И временно «отключает» ЖКТ, чтобы не тратить энергию на пищеварительный процесс.
5. Вы часто кашляете
Кажется, даже чаще, чем в начале болезни. Кашель при пневмонии может быть как сухим, так и влажным. Он говорит о раздражении дыхательных путей и лёгких.
6. При кашле иногда появляется мокрота
При пневмонии альвеолы — маленькие пузырьки в лёгких, которые вбирают воздух при вдохе, — заполняются жидкостью или гноем.
Заставляя вас кашлять, организм пытается избавиться от этой «начинки». Если это удаётся, вы, прокашлявшись, можете заметить на платке слизь — желтоватую, зеленоватую или кровянистую.
7. Вы отмечаете колющую боль в груди
Чаще всего — когда кашляете или пытаетесь сделать глубокий вдох. Такая боль говорит об отёке лёгких — одного или обоих. Увеличившись в размерах из‑за отёчности, поражённый орган начинает давить на находящиеся вокруг него нервные окончания. Это и вызывает боль.
8. У вас легко возникает одышка
Одышка — признак того, что вашему организму не хватает кислорода. Если дыхание учащается, даже когда вы просто поднимаетесь с постели, чтобы сходить в туалет или налить себе чаю, это может быть признаком серьёзных проблем с лёгкими.
9. У вас участилось сердцебиение
В норме пульс у взрослых людей составляет 60–100 ударов в минуту. Впрочем, норма у каждого своя — и её стоило бы знать хотя бы приблизительно.
Например, если раньше ваш пульс в спокойном состоянии не превышал 80 ударов в минуту, а теперь вы отмечаете, что он прыгает за сотню, это очень опасный сигнал. Он означает, что сердце по каким‑то причинам вынуждено активнее перекачивать кровь по телу. Недостаток кислорода из‑за воспаления лёгких — один из факторов, способных провоцировать это.
10. Вы чувствуете себя уставшим и разбитым
Причина может быть всё та же — органам и тканям не хватает кислорода. Поэтому организм стремится ограничить вашу активность и посылает в мозг сигналы о том, что сил нет.
11. Губы и ногти приобрели синеватый оттенок
Это ещё один очевидный признак нехватки кислорода в крови.
Что делать, если вы обнаружили симптомы пневмонии
Если отмечаете у себя более половины перечисленных симптомов, как можно быстрее проконсультируйтесь с терапевтом или пульмонологом. Не факт, что это воспаление лёгких. Но риск велик.
Нельзя откладывать визит к врачу или его вызов на дом тем, кто входит в группы риска :
- людям старше 60 лет или младше 2 лет;
- людям с хроническими заболеваниями лёгких, астмой, сахарным диабетом, проблемами с печенью, почками, сердечно‑сосудистой системой;
- курильщикам;
- людям, у которых ослаблена иммунная система (такое бывает из‑за слишком строгих диет, истощения, ВИЧ, химиотерапии, а также приёма некоторых лекарств, угнетающих иммунитет).
Источник
Врачи говорят, что причина пневмонии – это инфекция. Однако, провоцировать поражение дыхательной системы могут и неинфекционные заболевания. Причины таких внутренних болезней как пневмония, бронхит, затяжной мучительный кашель может крыться в наличии неврологических и соматических состояниях.
Кроме того, на здоровье дыхательной системы сказываются особенности пребывания в стационаре и неблагоприятная атмосфера в семье. Если традиционное лечение пневмонии остается неэффективным, стоит поискать причину заболевания более детально.
Причины госпитального воспаления легких
Госпитальная пневмония входит в число опасных и очень распространенных заболеваний, которыми люди заболевают в стенах медицинских учреждений.
Важно! Статистика утверждает, что 1% пациентов, проходящих стационарное лечение, сталкиваются с данным недугом, но клинические наблюдения свидетельствуют о более высоком проценте.
Пациенты, проходящие лечение в реанимационном отделении, заболевают внутрибольничной пневмонией в 10 раз чаще, так как у них, как правило, слабый иммунитет. Кроме того, такая болезнь долго длится, что также способствует развитию воспалительного процесса в легочной системе.
 Часто причиной пневмонии выступает хирургическое вмешательство, в этом случае ее возникновение связано с:
Часто причиной пневмонии выступает хирургическое вмешательство, в этом случае ее возникновение связано с:
- тяжелым послеоперационным периодом,
- интубацией,
- бронхоскопией,
- существенной кровопотерей,
- токсическим шоком,
- искусственной вентиляцией легких,
- гипокинезией,
- сепсисом,
- пожилым возвратом.
Внутрибольничная пневмония распространена среди больных имеющих нервные и соматические заболевания, а также эндогенные интоксикации.
Чаще всего пневмония диагностируется при следующих патологиях:
- Менингит – возбудители поражают не только мозговые оболочки, но и дыхательные пути.
- Панкреонекроз – некротические изменения в тканях поджелудочной железы создают идеальные условия для гнойного некроза, который приводит к общей интоксикации, в результате чего патогенная флора попадает в легкие.
- Эпилепсия – развивается аспирационная форма пневмонии – в дыхательную систему попадают рвотные массы.
- Астма – восприимчивость астматиков к микробным инфекциям связана с воспалительными процессами, ослабляющими легкие, а также спецификой патогенного механизма иммунной системы.
Этиология внутрибольничной пневмонии достаточно специфична, и в большинстве случаев зависит от отделения:
- в реанимации это может быть синегнойная палочка, стафилококк, стрептококк, гемофильная палочка,
- в урологии – протей, энтерококки, кишечная палочка,
- в хирургии – синегнойная палочка, стафилококк,
- в гематологии – клебсиелла, кишечная палочка,
- в дерматовенерологическом отделении – все виды инфекций, способных провоцировать пневмонию.
Терапия антибиотиками существенно ослабляет работу иммунной системы, что приводит к недостаточной сопротивляемости организма.
Симптомы
Надо сказать, что чаще всего внутрибольничная пневмония протекает тяжело. Клинические проявления следующие:
- Со стороны дыхательной системы – продуктивный кашель, мокрота может быть слизистой или гнойной, болевые ощущения в области легких, поверхностное частое дыхание, одышка.
- Внелегочные проявления – температура, мигрень, гипергидроз, нарушение сознания и так далее.
Подробнее о госпитальной (внутрибольничной) пневмонии и её клинической картине >,>,
Лечение
Чаще всего пневмония протекает на фоне астмы. При этом перед медиками встает дилемма – увеличив дозу антибиотиков можно осложнить течение астмы, используя меньшие дозы можно спровоцировать осложнение пневмонии. Врачи стараются найти золотую середину.
Симптоматическое лечение направлено на:
- устранение причин заболевания,
- купирование клинических признаков.
Достаточно эффективным является сочетание антибактериальной терапии и муколитических препаратов, средств, повышающих иммунитет, также рекомендуется проведение прогреваний и ингаляций.

Поэтапное лечение госпитальной пневмонии:
- Антибактериальная терапия, воздействующая на грамотрицательные бактерии – цефпиром, цефтриаксон.
- Антибактериальная терапия после того, как получены результаты о типе инфекции – 3-4 день лечения – средства к которым бактерия не устойчива.
- Через неделю или 10 дней, после того, как состояние пациента стабилизировалось, назначаются пероральные антибиотики.
Если анализы не показали наличие возбудителя, назначаются лекарственные средства широкого спектра действия – сильные антибиотики:
- цефалоспорины 3 поколения,
- комбинации фторхинолонов и цефалоспоринов,
- комбинации цефалоспоринов и аминогликозидов,
- антибиотики бета-лактамной группы.
Если клиника заболевания отсутствует, но по результатам анализов прослеживается нейтропения, назначаются:
- эритромицин,
- аминогликозиды,
- цефалоспорины последнего поколения,
- карбапенемы.
 Для лечения септической пневмонии используются все доступные средства – не только терапевтические, но и хирургические в том числе. Поэтому лечение септической пневмонии первоначально осуществляется в отделении интенсивной терапии.
Для лечения септической пневмонии используются все доступные средства – не только терапевтические, но и хирургические в том числе. Поэтому лечение септической пневмонии первоначально осуществляется в отделении интенсивной терапии.
Основная задача терапии – купирование септического шока, стабилизация состояния больного и устранение осложнений, которые могут привести к летальному исходу.
Для этого используется:
- Антибактериальная терапия – возможно применение максимально допустимых доз антибиотиков.
- Дезинтоксикационные мероприятия – аминокислотные препараты, электролитные растворы, плазмаферез, гемосорбция, гемофильтрация, гемодиализ.
- Хирургическое вмешательство – назначается при развитии легочного кровотечения, пневмотораксе, эмпиеме плевры, кровохаркании и других клинических признаках септической пневмонии, которые после купирования сепсиса сохраняются несколько месяцев.
Важно! При промедлении оказания медицинской помощи больному с септической пневмонией возможен летальный исход.
При пневмонии, спровоцированной менингитом, используют антибактериальную терапию, для купирования общей интоксикации назначаются дезинтоксикационные растворы. Чтобы улучшить кровообращение рекомендуются трентал или кавинтон. Чтобы поддержать и восстановить тонус нервной системы назначаются ноотропные препараты.
Лечение пневмонии при панкреонекрозе заключается в антибактериальной терапии, а также используется базисное лечение:
- спазмолитики, анальгетики,
- новокаиновая блокада,
- ингибиторы протеаз,
- соматотропин,
- ИИП-терапия,
- электролиты и белковые препараты,
- антигистамины,
- диуретики,
- антиоксиданты.
Возможно потребуется хирургическое лечение. Больной с панкреонекрозом и пневмонией должен обязательно находиться в реанимационном отделении.
Лечение аспирационной пневмонии при эпилепсии проводится с помощью антибиотиков, противовоспалительных средств, а также при необходимости проводят санацию системы дыхания.
Осложнения
Осложнения пневмонии делятся на легочные и внелегочные.
Легочные осложнения:
- бронхообструктивный синдром,
- эмпиема плевры,
- абсцесс и гангрена легкого,
- деструкция легкого,
- отек легкого,
- острая дыхательная недостаточность.
Внелегочные осложнения:
- ДВС-синдром,
- инфекционно-токсический шок,
- сердечные патологии,
- психозы,
- острое легочное сердце,
- сепсис,
- кома.
При пневмонии может развиться масса заболеваний, затрагивающих центральную нервную систему. Взаимосвязь инфекционных и нервных заболеваний очень высока.
 Нарушения можно объединить следующим образом:
Нарушения можно объединить следующим образом:
- развитие острой энцефалопатии,
- астенический синдром,
- судорожный синдром,
- менингеальный синдром,
- церебральные сосудистые расстройства.
Наиболее часто встречается астенический синдром, он появляется по мере утихания воспаления и характеризуется слабостью, головной болью, нарушениями, касающимися вегетативной нервной системы.
Острая энцефалопатия возникает при тяжелом течении крупозной пневмонии.
Судорожный синдром развивается при острой пневмонии, возможно появление эпилептического припадка при отсутствии подобного заболевания в анамнезе пациента.
Сосудистые церебральные расстройства, как осложнение пневмонии развиваются у пациентов, имеющих в анамнезе гипертонию или церебральный атеросклероз.
Менингеальный синдром выражается в умеренных общемозговых и тонических симптомах. В большинстве случаев развивается гнойный пневмококковый менингит.
Чтобы не допустить развития осложнений пневмонии нужно выполнять следующие врачебные рекомендации:
- соблюдать постельный режим столько времени, сколько опередил врач,
- после выздоровления какое-то время соблюдать щадящий режим,
- не переохлаждаться,
- избавиться от вредных привычек,
- соблюдать психопрофилактику и психогигиену.
Полезно знать! Если пациент четко следует рекомендациям врача и адекватно поддерживает активность иммунной системы, риск развития осложнений пневмонии существенно сокращается.

Полезное видео
О психологических причинах пневмонии и способах лечения в этом видео:
Вас также может заинтересовать статья о роли психосоматике в развитии пневмонии >,>,
Заключение
Что касается прогноза неврологических расстройств, возникших на фоне воспалительного процесса в легких, он определяется тяжестью основной патологии и клинической формой. При адекватной терапии крупозная или очаговая пневмония через 3-4 недели отступает, в это же время наступает обратное развитие неврологических нарушений. Но в некоторых случаях общемозговые и очаговые неврологические признаки продолжают оставаться более длительное время.
Загрузка…
Источник
