Воспаление кровеносных сосудов кишечника

Что такое ишемия кишечника?
Ишемия кишечника (ишемическая болезнь кишечника) является серьезным состоянием, вызванным недостаточным кровоснабжением части кишечника. Неважно где произошла ишемия, в тонкой или толстой кишке, главным симптомом будет является боль. Боль может быть сильной и внезапной, или это может быть более умеренная и прерывистая боль, которая обычно возникает после еды.
Если кишечное кровоснабжение становится достаточно нарушенным, кишечная ишемия может привести к разрыву кишечника, сепсису (тяжелой инфекции) и смерти. По этой причине важно диагностировать и лечить ишемию кишечника как можно быстрее.
Симптомы ишемической болезни кишечника

Ишемия кишечника может быть острой или хронической, с симптомами каждого, немного отличающимися.
Острая ишемия кишечная
Боль, вызванная острой сосудистой окклюзией кишечника, обычно располагается в области пупка. Симптомы и признаки достаточно серьезны, так что люди, имеющие это состояние, практически всегда будут обращаться за немедленной медицинской помощью.
Острая кишечная ишемия является неотложной медицинской ситуацией. Если кровоснабжение кишечника внезапно блокируется, возникающая боль чаще всего бывает очень острой и очень сильной и часто сопровождается тошнотой и рвотой.
Кишечная ишемия иногда вызывает гибель части тонкой или толстой кишки — состояние, называемое инфарктом кишечника. Инфаркт кишечника позволяет содержимому кишечника проникать в брюшную полость, распространяя воспаление и инфекцию (состояние, называемое перитонит). Перитонит — опасное для жизни заболевание, сопровождающееся тошнотой, рвотой, жаром и очень болезненным состоянием в животе.
Хроническая ишемия кишечная
Ишемия кишечника также может быть более легким, более хроническим заболеванием. Эта более легкая форма вызвана частичными закупорками, в результате атеросклеротических бляшек, в артериях, снабжающих кишечник.
Люди с хронической ишемией кишечника часто испытывают периодические, тупые, неописуемые боли в животе после приема пищи. Боль возникает после еды, потому что кишечник требует большего кровотока во время пищеварения, а частично заблокированные артерии не могут снабдить его кровью.
Люди с этой более легкой формой кишечной ишемии часто не обращаются за медицинской помощью сразу же, вместо этого они могут подсознательно сократить прием пищи, чтобы избежать дискомфорта. У них часто наблюдается значительная потеря веса, прежде чем они, наконец, обратятся к своему врачу за помощью. К сожалению, многие из них никогда не проходят медицинское обследование до тех пор, пока у них не разовьется острая ишемия кишечника.
Причины ишемической болезни кишечника
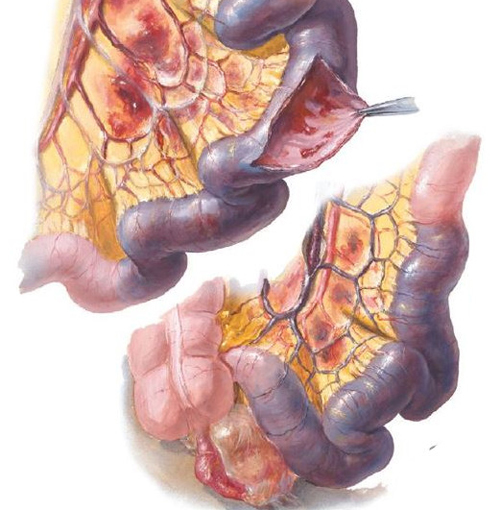
Ишемия кишечника обычно возникает, когда закупорена одна из двух основных артерий: верхняя брыжеечная артерия, которая снабжает большую часть тонкой кишки; или нижняя брыжеечная артерия, которая является основным снабженцем толстой кишки.
Иногда закупорка венозного оттока в кишечнике также может привести к ишемии кишечника.
Существует несколько общих сосудистых состояний, которые могут вызвать острую кишечную ишемию. Они включают:
- Артериальная эмболия: Эмболия — тромб, который открывается и перемещается через кровообращение, — может застрять в брыжеечной артерии, вызывая закупорку. Поскольку эмболия, как правило, возникает внезапно, симптомы обычно являются острыми и довольно тяжелыми. Эмболия, по оценкам, является причиной примерно половины случаев ишемии кишечника.
- Артериальный тромбоз: Тромб (тромб, который образуется в кровеносном сосуде), вероятно, составляет 25% случаев острой ишемии кишечника. Подобно тромбозу коронарной артерии, тромбоз брыжеечных артерий возникает, когда разрывается атеросклеротическая бляшка в слизистой оболочке артерии. Подобно тому, как люди с ишемической болезнью сердца часто испытывают перемежающуюся стенокардию при физической нагрузкой до того, как у них случится сердечный приступ, люди с тромбозом брыжеечной артерии часто описывают предшествующие симптомы перемежающейся болью в животе после еды — так называемая «кишечная стенокардия».
- Венозный тромбоз: Если одна из вен, дренирующих кровь из кишечника (брыжеечные вены), блокируется, кровоток через пораженную кишечную ткань заметно замедляется, что приводит к кишечной ишемии. Это состояние чаще всего наблюдается у людей, перенесших недавно операцию на брюшной полости или рак.
- Неокклюзионная ишемия кишечника. Иногда кровоток через брыжеечные артерии заметно падает без каких-либо локальных закупорок. Это состояние обычно наблюдается у людей, которые серьезно больны и находятся в шоке, чаще всего от тяжелой болезни сердца или сепсиса. В этих катастрофических условиях циркулирующая кровь отводится от «не жизненно важных» органов в пользу сердца и мозга, и в результате может возникнуть кишечная ишемия.
Факторы риска
Почти любая форма сердечной болезни, сосудистых заболеваний или нарушений свертываемости крови может увеличить риск развития ишемии в кишечнике.
В частности, риск кишечной ишемии увеличивается с:
- Заболеваниями сердца: Это могут быть заболевание клапана сердца, мерцательная аритмия или кардиомиопатия. Эти заболевания позволяют кровяным сгусткам развиваться в сердце, которое затем может эмболизировать. В то время как инсульт является основной проблемой врачей и пациентов, когда в сердце образуются тромбы, эмболия сердца также может вызвать острую кишечную ишемию.
- Заболевание периферических артерий (ЗПА): Если ЗПА затрагивает брыжеечные артерии, может возникнуть ишемия кишечника.
- Расстройства свертываемости крови: Унаследованные расстройства свертываемости крови, такие как фактор V Лейден, составляют большинство людей с кишечной ишемией без основного сосудистого заболевания.
- Гиповолемия или низкий объем крови. Уменьшение объема крови может быть вызвано чрезмерным кровотечением, сильным обезвоживанием организма или сердечно-сосудистым шоком и может привести к неокклюзивной кишечной ишемии.
- Воспаление кровеносных сосудов. Васкулит (воспаление кровеносных сосудов) может быть вызван инфекциями или аутоиммунными нарушениями, такими как красная волчанка. Воспаление сосудов может привести к тромбозу брыжеечных артерий и вызвать ишемию.
Диагностика
Ключом к диагностике острой кишечной ишемии является то, что врач подумает о диагнозе, на основании признаков, а затем проведет соответствующее обследование, чтобы подтвердить его или исключить.
Важно быстро поставить диагноз, чтобы можно было начать лечение до того, как кишечник нанесет катастрофический ущерб всему организму человека.
Ключевым симптомом кишечной ишемии является боль в животе. Тем не менее, существует множество медицинских состояний, которые вызывают боль в животе, поэтому, чтобы врач мог сосредоточиться на возможности кишечной ишемии, он должен быть всегда готов предположить о данном диагнозе.
Люди с кишечной ишемией часто имеют очень мало результатов при физикальном обследовании, и, фактически, молодых врачей учат думать об этом состоянии каждый раз, когда пациент жалуется на сильную боль, которая непропорциональна физическим результатам. Уровень беспокойства врача должно увеличиться при обследовании пациента с необъяснимой внезапной болью в животе, у которого также есть факторы риска кишечной ишемии, а также у пациентов, которые описывают боль в животе после еды.
Если ишемия кишечника считается разумной возможностью, следует немедленно провести специализированные визуализирующие исследования живота. Во многих случаях, КТ брюшной полости или МРТ может помочь поставить диагноз. КТ-ангиография (КТ в сочетании с введением красителя в вену) или обычная артериография (метод катетеризации, при котором краситель вводится в артерию и проводится рентген) часто необходимы для подтверждения диагноза.
Если подозрение на острую кишечную ишемию достаточно велико или есть признаки перитонита или сердечно-сосудистой нестабильности, может потребоваться немедленная предварительная операция, прежде чем будет поставлен окончательный диагноз.
Лечение ишемической болезни кишечника

При лечении острой ишемии кишечника важно максимально быстро стабилизировать состояние пациента, одновременно работая над восстановлением кровотока в его кишечнике.
Как правило, вводят жидкости для восстановления и поддержания кровообращения, с помощью опиоидов достигается обезболивание, чтобы попытаться предотвратить любую утечку кишечных бактерий в брюшную полость и предотвратить возникновения перитонита, вводят антибиотики и назначают антикоагулянтные препараты для предотвращения дальнейшего свертывания крови.
К сожалению, некоторая степень кишечного инфаркта часто возникает при острой ишемии.
При появлении признаков ухудшения состояния или перитонита необходимо немедленно выполнить операцию по удалению отмирающей части кишечника и хирургическому восстановлению кровотока через закупоренную верхнюю или нижнею брыжеечную артерию.
Если экстренная операция не требуется, варианты восстановления кровотока включают в себя применение антикоагулянтных препаратов, шунтирование, ангиопластику и стентирование или введение препаратов, разрушающих тромб. Оптимальный выбор может быть сложным и часто требует командного подхода с участием гастроэнтеролога, кардиолога и хирурга.
У человека, у которого диагностирована хроническая кишечная стенокардия, то есть частичная окклюзия верхней или нижней брыжеечной артерии, вызванная атеросклеротической бляшкой, лечение может быть выполнено либо с помощью шунтирования, либо с помощью ангиопластики и стентирования. Это лечение облегчит прием пищи без симптомов и поможет предотвратить возникновение острой ишемии кишечника.
Прогноз жизни
Острая кишечная ишемия является тяжелым заболеванием, которое может быть сложным для быстрой диагностики и трудно поддается лечению. К сожалению, риск умереть с этим заболеванием достаточно высок — приближен к 50%, но риск, по-видимому, значительно ниже у людей, у которых диагностируется быстро.
После того, как человек с острой кишечной ишемией лечится и стабилизируется, долгосрочный результат зависит в значительной степени от характера основной сердечно-сосудистой проблемы (или других заболеваний), которая в первую очередь привела к кишечной ишемии.
В любом случае, восстановление после острой ишемии кишечника может быть долгой и проблемой. Эти люди, как правило, старше, и обычно имеют серьезные сердечно-сосудистые заболевания. У них также может быть временная (или в некоторых случаях постоянная) колостома или илеостома, после проведения частичной кишечной резекции.
Во всех случаях врачам потребуется тщательное лечение любых основных сердечно-сосудистых заболеваний, которые способствовали ишемии. Им также потребуется полная оценка факторов риска, в том числе артериальной гипертензии (гипертонии), уровня холестерина, ожирения, курения и диабета, и они должны будут активно бороться с ними.
Заключение
Ишемическая болезнь кишечника является серьезным заболеванием, вызванным снижением кровотока в части кишечника. Хотя состояние может начинаться с легких симптомов, оно может привести к катастрофическим последствиям. Ранняя диагностика и лечение являются ключом к успешному результату.
Источник
Колит — это всеобъемлющая проблема, в которой есть несколько различных субъектов болезни с различными механизмами образования. Несмотря на разнообразие недугов, которые они вызывают, во многих случаях они похожи. Стоит выяснить, когда мы говорим о колите и каковы причины, симптомы и методы лечения этого состояния.
Колит — это широкий термин, определяющий патологический процесс этого органа, а не его причину. Поэтому они могут иметь инфекционное, аутоиммунное происхождение, а в некоторых случаях их причина неизвестна, что затрудняет постановку правильного диагноза. Лечение специфично для каждого типа воспаления, поэтому важно сделать правильный диагноз.
Воспаление толстой кишки: причины
Воспаление в толстой кишке может возникать из-за различных факторов: аутоиммунных процессов, заболеваний кровеносных сосудов, наличия патогенов. Есть несколько факторов, которые способствуют воспалительной реакции:
- повышенная проницаемость кровеносных сосудов, благодаря которой протеины плазмы проникают в продолжающееся воспаление — дополнение, цитокины и антитела;
- увеличение кровоснабжения органа;
- приток воспалительных клеток — лейкоцитов — преимущественно моноцитов, нейтрофилов и плазматических клеток.
Все эти компоненты воспалительной реакции являются выражением защиты организма, что приводит к удалению повреждающего фактора или, по крайней мере, к его ограничению.
Колит: симптомы
Каждое из заболеваний, вызывающих воспаление кишечника, имеет свои специфические симптомы, вызванные различными причинами этих заболеваний, и, следовательно, различную реакцию нашего организма. Тем не менее, существует группа заболеваний, связанных с расстройством толстой кишки, которая возникает в большинстве воспалений.
К ним относятся:
- боли в животе, обычно в нижней части;
- диарея;
- запор;
- иногда лихорадка;
- общее недомогание;
- менее частые кровотечения из нижнего пищеварительного тракта;
- потеря веса.
Во-вторых, может произойти анемия и обезвоживание.
К сожалению, эти симптомы не очень специфичны, и бывает, что они вызваны другими заболеваниями пищеварительной системы.
Воспаление кишечника: курс заболевания
Это заболевание может происходить двумя способами: как острое состояние, когда симптомы появляются внезапно и быстро, часто с болью, тяжелой диареей и кровотечением. Такая прогрессия характерна для инфекционных заболеваний.
Второе — хроническое воспаление, в свою очередь, занимает много времени в латентном состоянии без каких-либо симптомов или постепенно увеличивается, и в то же время часто ухудшается состояние кишечника и осложнения. Лечение обычно длительное и сложное.
Это развитие болезни чаще всего связано с язвенной болезнью и болезнью Крона.
Колит: типы
Наиболее распространенный колит:
- язвенный колит
- Левински-Крона
- ишемический колит
- микроскопический колит
- инфекционный колит, включая псевдомембранозный колит
Колит: профилактика
Иногда бывает трудно избежать колита — в случае болезни Левенского-Крона, язвенного колита или микроскопического воспаления нет конкретных методов профилактики, потому что причина этих заболеваний многофакторна и часто неизвестна.
Следует, однако, помнить, что эффект курения на возникновение первого из них был доказан.
Ишемическое воспаление можно избежать, соблюдая рекомендации по профилактике атеросклероза — поддержание здорового образа жизни с правильной диетой, правильным уровнем холестерина, регулярными физическими упражнениями и, прежде всего — это отказ от курения.
Когда дело доходит до инфекционных заболеваний, основой является гигиена — мытье рук перед приготовлением и едой, правильная термическая обработка, избегание пищи в местах неопределенного санитарного статуса, мытье фруктов и овощей и избегание контакта с больными людьми.
Колит: лечение
Как описано для каждого типа воспаления, лечение разнообразно, часто осложняется и зависит от причины заболевания. Чаще всего терапия начинается с так называемых не фармакологических методов — правильной диеты, прекращения курения и употребления алкоголя и ведения здорового образа жизни.
Если это неэффективно, применяются соответствующая фармакотерапия и, в конечном счете, хирургическое лечение. Следует помнить, что правильная диета — это легкая диета, состоящая из легко усваиваемых, приготовленных блюд, потребляемых в небольших количествах и часто.
Вы не должны есть сладости, жареную, жирную, пряную и фаст-фуд.
Давайте следить за тем как мы живём и что едим. Здоровья Вам, наши дорогие читатели.
Источник
 Наш эксперт – сердечно-сосудистый хирург ГБУЗ «Городская клиническая больница им. В. В. Вересаева», кандидат медицинских наук Татьяна Чалбанова.
Наш эксперт – сердечно-сосудистый хирург ГБУЗ «Городская клиническая больница им. В. В. Вересаева», кандидат медицинских наук Татьяна Чалбанова.
Осторожно, аневризма!
Самой грозной патологией, которая может проявляться болью в животе, является аневризма брюшного отдела аорты – заболевание, которое характеризуется локальным расширением сосуда, что чревато его разрывом.
Когда расширение достигает максимальных размеров (чаще всего 4,5–5 см), сосуд лопается подобно воздушному шарику. Это может иметь фатальные последствия – начинается массивное кровотечение. Спасти такого пациента удаётся в редких случаях.
Помимо боли в животе различной локализации аневризма брюшного отдела аорты может вызывать также диспептические расстройства, боли в пояснице.
Обычно мы связываем такие ощущения с расстройством желудочно-кишечного тракта или радикулитом, нередко пытаемся решить проблему самостоятельно – принимаем активированный уголь, мажем спину согревающими мазями. А когда становится совсем невмоготу, обращаемся в поликлинику по месту жительства, где в лучшем случае получаем направление на анализы и гастроскопию, которая сосудистую патологию выявить, увы, не может.
Между тем в случае аневризмы необходимо незамедлительно пройти УЗИ брюшной полости, которое покажет расширенный диаметр аорты. Если патология выявлена вовремя, ещё до разрыва или надрыва сосуда, эффективное лечение возможно – оперативная замена расширенного сосуда на синтетический сосудистый протез, после чего пациент может вести привычный образ жизни.
Ишемия – не только в сердце
Другое распространённое заболевание, которое диагностируют достаточно редко, – ишемия кишечника. Для его симптоматики характерны те же боли в животе, а также нарушения стула, метеоризм, отрыжка, нарушение прохождения пищи.
Ишемия кишечника происходит из-за нарушения кровообращения этого органа, когда формируется стеноз (сужение) жизненно важных сосудов, таких как чревный ствол, верхняя и нижняя брыжеечная артерии.
В этом случае необходимо пройти КТ-ангиографическое исследование сосудов, которые кровоснабжают органы брюшной полости. В крупных городах во всех диагностических центрах такое обследование проводится, хотя врачи назначают его далеко не всегда, даже если это необходимо. Все остальные обследования – гастроскопия, колоноскопия, УЗИ брюшной полости – данную патологию не покажут.
Если заболевание не выявить вовремя, усвоение пищи в кишечнике будет происходить всё хуже, что приведёт к развитию кишечной непроходимости, а в конечном счёте к опасному состоянию: некрозу тканей кишечника и инфаркту этого органа.
Если же болезнь не зашла слишком далеко, хирургам нередко удаётся восстановить проходимость артерий, и тогда результат лечения будет хорошим – при условии постоянного приёма препаратов, влияющих на свёртываемость крови и понижающих уровень холестерина в крови.

Как подстраховаться
Как правило, причина этих патологий – образование холестериновых бляшек и атеросклероз сосудов, который диагностируется сегодня даже в 40–45 лет и может проявиться в любом участке кровеносного русла, а не только в сосудах сердца и головного мозга, как принято считать.
Чтобы этого не произошло, надо вести здоровый образ жизни, правильно питаться, заниматься спортом, следить за уровнем холестерина в крови и после 45 лет раз в год проходить обследование, которое обязательно должно в себя включать УЗИ органов брюшной полости.
Не надо терпеть боли в животе, пытаться вылечить их самостоятельно. Если же причина болевых ощущений не выявлена при рутинных обследованиях, настаивайте на дополнительных. В первую очередь на КТ-ангиографии сосудов с контрастным усилением, позволяющей выявить, нет ли где-то препятствия кровотоку.
Смотрите также:
- Близко к сердцу. Как могут маскироваться болезни миокарда? →
- Роковой тромб: причины и симптомы закупорки сосудов →
- Редко, но метко. Чем опасна брадикардия →
Источник

