Воспаление крон что это такое
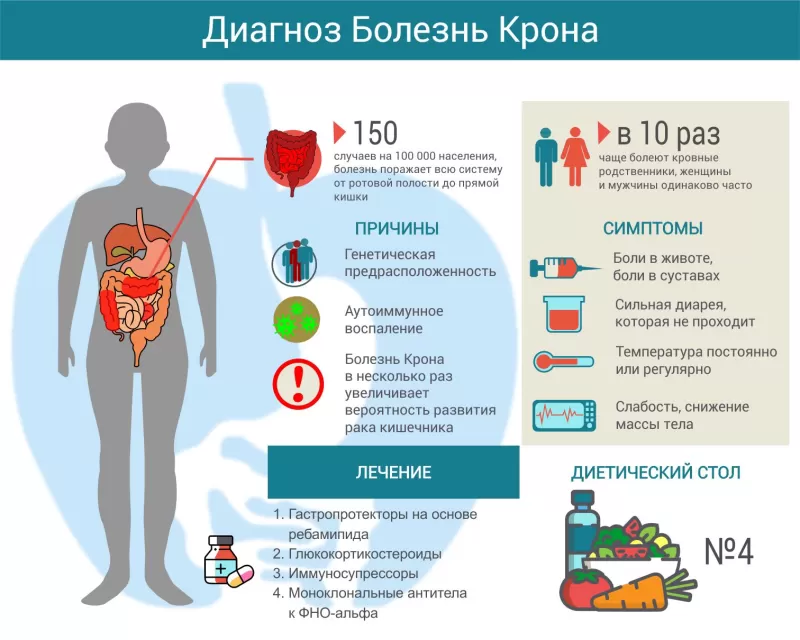
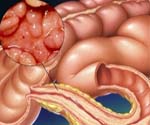
Болезнь Крона – это гранулематозное воспаление различных отделов пищеварительного тракта, характеризующееся хроническим рецидивирующим и прогрессирующим течением. Болезнь Крона сопровождается абдоминальными болями, диареей, кишечными кровотечениями. Системные проявления включают лихорадку, снижение массы тела, поражение опорно-двигательного аппарата (артропатии, сакроилеит), глаз (эписклерит, увеит), кожи (узловатая эритема, гангренозная пиодермия). Диагностику болезни Крона проводят с помощью колоноскопии, рентгенографии кишечника, КТ. Лечение включает диетотерапию, противовоспалительную, иммунодепрессивную, симптоматическую терапию; при осложнениях – хирургическое вмешательство.
Общие сведения
Болезнь Крона – хроническое заболевание желудочно-кишечного тракта воспалительного характера. При болезни Крона воспалительный процесс развивается во внутренней слизистой оболочке и подслизистых слоях стенки желудочно-кишечного тракта. Поражаться может слизистая на любых участках: от пищевода до прямой кишки, но наиболее часто встречается воспаление стенок конечных отделов тонкого кишечника (подвздошная кишка).
Заболевание протекает хронически, с чередованием острых приступов и ремиссий. Первые признаки болезни (первый приступ), как правило, возникают в молодом возрасте – у лиц 15-35 лет. Патология встречается одинаково часто как у мужчин, так и у женщин. Выявлена генетическая предрасположенность к болезни Крона — если родственники прямой линии страдают этим заболеванием, риск развития его возрастает в 10 раз. Если болезнь диагностирована у обоих родителей, заболевание у таких больных возникает ранее 20 лет в половине случаев. Риск развития болезни Крона повышается при курении (практически в 4 раза), отмечается связь заболевания с оральной контрацепцией.

Болезнь Крона
Причины
Причины развития болезни Крона окончательно не определены. Согласно самой распространенной теории, в возникновении заболевания основную роль играет патологическая реакция иммунитета на кишечную флору, пишу, поступающую в кишечник, другие субстанции. Иммунная система отмечает эти факторы как чужеродные и насыщает стенку кишечника лейкоцитами, в результате чего возникает воспалительная реакция, эрозия и язвенное поражение слизистой. Однако, достоверных доказательств эта теория не имеет.
Факторы, способствующие развитию болезни Крона:
- генетическая предрасположенность;
- склонность к аллергиям и аутоиммунным реакциям;
- курение, злоупотребление алкоголем, лекарственными средствами;
- экологические факторы.
Симптомы болезни Крона
Кишечные проявления заболевания: диарея (при тяжелом течении частота дефекаций может мешать нормальной деятельности и сну), боль в животе (выраженность в зависимости от степени тяжести заболевания), расстройство аппетита и снижение веса. При выраженном изъязвлении стенки кишечника возможно кровотечение и обнаружение крови в кале. В зависимости от локализации и интенсивности кровь может обнаруживаться ярко-алыми прожилками и темными сгустками. Нередко отмечается скрытое внутреннее кровотечение, при тяжелом течении потери крови могут быть весьма значительны.
При длительном течении возможно формирование абсцессов в стенке кишки и свищевых ходов в брюшную полость, в соседние органы (мочевой пузырь, влагалище), на поверхность кожи (в районе ануса). Острая фаза заболевания, как правило, сопровождается повышенной температурой, общей слабостью.
Внекишечные проявления болезни Крона: воспалительные заболевания суставов, глаз (эписклерит, увеит), кожи (пиодермия, узловатая эритема), печени и желчевыводящих путей. При раннем развитии болезни Крона у детей отмечают задержку в физическом и половом развитии.
Осложнения
Осложнениями болезни Крона могут быть следующие состояния.
- Изъязвление слизистой, прободение кишечной стенки, кровотечение, выход каловых масс в брюшную полость.
- Развитие свищей в соседние органы, брюшную полость, на поверхность кожи. Развитие абсцессов в стенке кишечника, просветах свищей.
- Анальная трещина.
- Рак толстой кишки.
- Похудание вплоть до истощения, нарушения обмена вследствие недостаточности всасывания питательных веществ. Дисбактериоз, гиповитаминозы.
Диагностика
 Диагностику болезни Крона осуществляют с помощью лабораторных и функциональных исследований. Максимально информативные методики – компьютерная томография и колоноскопия. На томограмме можно обнаружить свищи и абсцессы, а колоноскопия дает представление о состоянии слизистой (наличие воспаленных участков, эрозий, изъязвлений стенки кишечника) и позволяет при необходимости взять биопсию. Дополнительные методы диагностики – рентгенография кишечника с бариевой смесью. Можно получить снимки как тонкого, так и толстого кишечника – контрастная бариевая смесь заполняет полость кишки и выявляет сужения просвета и язвенные дефекты стенки, свищи.
Диагностику болезни Крона осуществляют с помощью лабораторных и функциональных исследований. Максимально информативные методики – компьютерная томография и колоноскопия. На томограмме можно обнаружить свищи и абсцессы, а колоноскопия дает представление о состоянии слизистой (наличие воспаленных участков, эрозий, изъязвлений стенки кишечника) и позволяет при необходимости взять биопсию. Дополнительные методы диагностики – рентгенография кишечника с бариевой смесью. Можно получить снимки как тонкого, так и толстого кишечника – контрастная бариевая смесь заполняет полость кишки и выявляет сужения просвета и язвенные дефекты стенки, свищи.
Лабораторные методы исследования: общий анализ крови, в котором отмечаются воспалительные изменения, возможна анемия, как следствие регулярных внутренних кровотечений; копрограмма, исследование кала на скрытую кровь. Иногда применяют капсульную эндоскопию пищеварительного тракта – пациент глотает капсулу с мини-видеокамерой и передатчиком. Камера фиксирует картину в пищеварительном тракте по мере продвижения.
Лечение болезни Крона
Поскольку причины заболевания неизвестны, патогенетическое лечение не разработано. Терапия направлена на уменьшение воспаления, приведение состояния пациента к продолжительной ремиссии, профилактика обострений и осложнений. Лечение болезни Крона – консервативное, проводится врачом-гастроэнтерологом или проктологом. К хирургическому вмешательству прибегают только в случае угрожающих жизни осложнений.
Всем больным прописана диетотерапия. Назначают диету №4 и ее модификации в зависимости от фазы заболевания. Диета помогает уменьшить выраженность симптоматики – диареи, болевого синдрома, а также корректирует пищеварительные процессы. У больных с хроническими воспалительными очагами в кишечнике присутствуют нарушения всасывания жирных кислот. Поэтому продукты с большим содержанием жиров способствуют усилению диареи и развитию стеатореи (жирный стул).
В диете ограничено употребление продуктов, оказывающих раздражающее действие на слизистую пищеварительного тракта (острые, копченые, жареные продукты, высокая кислотность пищи), алкоголя, газированных напитков, злоупотребления кофе. Рекомендован отказ от курения. Применяется дробное питание – частые приемы пищи небольшими порциями согласно режиму. При тяжелом течении переходят на парентеральное питание.
Фармакологическая терапия болезни Крона заключается в противовоспалительных мерах, нормализации иммунитета, восстановлении нормального пищеварения и симптоматической терапии. Основная группа препаратов – противовоспалительные средства. При болезни Крона применяют 5-аминосалицилаты (сульфазалин, месазалин) и препараты группы кортикостероидных гормонов (преднизолон, гидрокортизон). Кортикостероидные препараты используются для снятия острых симптомов и не назначаются для длительного применения.
Для подавления патологических иммунных реакций применяют иммунодепрессанты (азатиоприн, циклоспорин, метотрексат). Они уменьшают выраженность воспаления за счет снижения иммунного ответа, выработки лейкоцитов. В качестве антицитокинового средства при болезни Крона применяют инфликсимаб. Этот препарат нейтрализует белки-цитокины – факторы некроза опухоли, которые нередко способствует эрозии и язвам стенки кишечника. При развитии абсцессов применяют общую антибактериальную терапию – антибиотики широкого спектра действия (метронидазол, ципрофлоксацин).
Симптоматическое лечение осуществляют антидиарейными, слабительными, обезболивающими, кровоостанавливающими препаратами в зависимости от выраженности симптомов и степени их тяжести. Для коррекции обмена больным назначают витамины и минералы. Хирургическое лечение показано при развитии свищей и абсцессов (вскрытие абсцессов и их санация, ликвидация свищей), образовании глубоких дефектов стенки с продолжительными обильными кровотечениями, не поддающемся консервативной терапии тяжелом течении заболевания (резекция пораженного участка кишечника).
Прогноз и профилактика
Способов полного излечения болезни Крона на сегодняшний день не разработано вследствие того, что этиология и патогенез заболевания до конца не ясны. Однако, регулярная адекватная терапия обострений и соблюдения диеты и режима, врачебных рекомендаций и регулярное санаторно-курортное лечение способствуют снижению частоты обострений, уменьшению их тяжести и повышению качества жизни.
По мнению специалистов в сфере клинической гастроэнтерологии ключевыми моментами профилактики обострений являются диетотерапия, сбалансированность питания, применение витаминных комплексов и необходимых микроэлементов; избегание стрессов, развитие стрессоустойчивости, регулярный отдых и здоровый режим жизни; умеренная физическая активность; отказ от курения и злоупотребления алкоголем.
Источник
Это заболевание затрагивает всю пищеварительную трубку: от ротовой полости до анального отверстия. Обычно оно начинается в области подвздошной кишки и далее захватывает остальные отделы желудочно-кишечного тракта. Нередко дебют болезни Крона — острый илеит (воспаление подвздошной кишки) — принимают за аппендицит, так как их симптомы абсолютно идентичны.
Болеют, как правило, люди в возрасте 20–40 лет, но нередко заболевание начинается уже в детстве[1]. Мужчины и женщины сталкиваются с этой патологией одинаково часто.
При болезни Крона обычно чередуются периоды обострения и ремиссии, но нередко встречается и хроническое непрерывное течение. Тяжесть заболевания определяется не только тяжестью текущего положения (атаки), но и осложнениями, затрагивающими кишечник и другие органы.
Причины болезни Крона
Почему возникает болезнь и какие патогенетические механизмы лежат в ее основе, точно пока неизвестно. Специалисты не сомневаются, что первопричина болезни Крона — аутоиммунные изменения: состояние, при котором организм принимает собственные белки за чужеродные и начинает активно их уничтожать с помощью иммуноглобулинов и иммунокомпетентных клеток. Но собственно пусковые факторы остаются непонятными до сих пор. У кровных родственников пациентов, страдающих болезнью Крона, вероятность болезни Крона в 10 раз выше, чем в среднем по популяции[2]
Есть предположение, в развитии болезни имеет значение сниженное разнообразие кишечной микрофлоры (особенно анаэробных штаммов) у больных (дисбиоз).
Симптомы болезни Крона
В зависимости от того, насколько распространено и активно воспаление, комплексы симптомов могут быть разными.
Воспалительная (люминальная) форма болезни Крона довольно долго не формирует ярких симптомов. Сам процесс локализован в подслизистой оболочке кишечника, не слишком активен. Поначалу жалобы ограничиваются неясно выраженными болями в животе и общими проявлениями воспаления:
- повышенная температура (обычно около 37),
- головная боль,
- боль в суставах,
- в анализе крови – лейкоцитоз и повышение СОЭ.
На этом этапе болезнь обычно не диагностируется, и так может продолжаться много лет.
По мере того, как воспаление распространяется, присоединяются другие симптомы:
- приступообразные боли в животе,
- постоянные поносы,
- кровь в кале;
- признаки нарушения пищеварения: анемия, исхудание, уменьшение количества белка в плазме крови (гипопротеинемия), отеки.
Если в патологический процесс вовлекается слизистая оболочка желудка или двенадцатиперстной кишки, симптоматика начинает копировать язвенную болезнь, но стандартные методы лечения пептических язв оказываются неэффективны.
При поражении прямой кишки диагностируются длительно незаживающие трещины и рецидивирующие парапроктиты.
При стенозирующей форме на первый план выходят признаки рубцового сужения кишечника и кишечной непроходимости:
- приступообразные боли, обычно в правой подвздошной (над тазовой костью) области;
- рвота;
- вздутый, урчащий, переливающийся кишечник;
- задержка газов и стула;
- заметная при осмотре перистальтика живота.

У заболевания есть явная наследственная предрасположенность
Свищевая (экстралюминальная) форма – самая тяжелая. Образовавшиеся свищи между петлями кишечника, кишечником и соседними органами (мочевой пузырь, матка) нарушают проходимость кишечника и функции соседних органов. Если содержимое кишечника через сформировавшийся свищ попадает в брюшную полость, начинается перитонит.
Кроме кишечных симптомов, болезнь Крона имеет и внекишечные проявления:
- артриты,
- васкулиты,
- аутоиммунный гепатит,
- эписклерит,
- афтозный стоматит,
- узловая эритема,
- гангренозная пиодермия.
Из-за хронического недостатка питательных веществ и вызванных этим нарушений обмена возникают:
- остеопороз;
- мочекаменная болезнь;
- калькулезный холецистит;
- анемия;
- нарушения свертывающей системы крови;
- отеки.
Осложнения болезни Крона
К осложнениям болезни Крона относят:
- рубцовый стеноз (сужение) кишечника;
- наружные свищи (кишечно-кожные);
- внутренние свищи (межкишечные, кишечно-пузырные, ректовагинальные);
- инфильтрат брюшной полости;
- межкишечные абсцессы;
- анальные трещины;
- парапроктит;
- кишечное кровотечение;
- перфорацию кишки.
Кроме того, болезнь Крона в несколько раз увеличивает вероятность развития рака кишечника.
Диагностика

Болезнь Крона — причины, симптомы, лечение, диетический стол
Основной диагностический критерий — характерные микроскопические изменения в биоптате (образце тканей), взятых из стенки кишечника при эндоскопии или во время экстренной операции.
Кроме того, диагноз можно считать подтвержденным при наличии любых трёх из семи критериев болезни Крона:
- поражена вся пищеварительная трубка от полости рта до ануса;
- прерывистый характер поражения (измененные участки соседствуют с нормальными);
- трансмуральное поражение (на всю глубину стенки кишки): глубокие язвы, абсцессы, трещины, свищи;
- рубцовые сужения;
- гистологически (под микроскопом) обнаруживаются изменения структуры лимфоидной ткани кишечника;
- нормальное содержание муцина в зоне активного воспаления (определяется при гистологии);
- гистологические признаки саркоидной гранулемы — особой формы воспаления.
При эндоскопии слизистая оболочка изменена в виде «булыжной мостовой»: сочетания продольных и поперечных щелевидных язв на отечной поверхности; измененные участки расположены на интактной с виду слизистой.
Полную картину состояния кишечника — наличие сужений, инфильтратов, свищей — может дать МРТ с контрастированием. Если есть техническая возможность, делают капсульную эндоскопию (пациент проглатывает капсулу с видеокамерой). В случае, если высокотехнологические методы недоступны, для подтверждения диагноза проводят рентгенографию брюшной полости с бариевым контрастом.
Чтобы определить общее состояние организма, делают клинический и биохимический анализы крови, мочи. При анализе кала проводят тест на фекальный кальпротектин — маркер активного воспалительного процесса в кишечнике.
Лечение болезни Крона
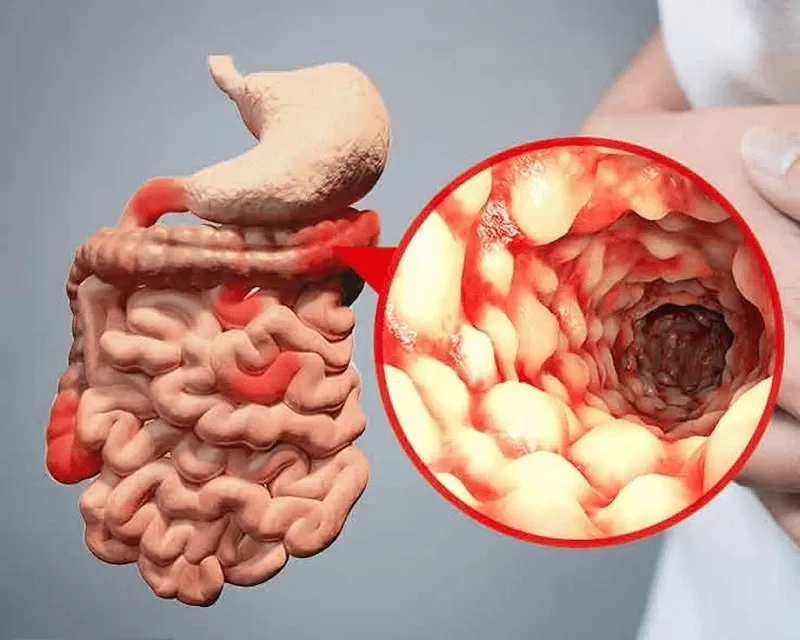
Характерный вид слизистой оболочки кишечника и самые частые места активного патологического процесса
Если при язвенном колите возможно полное выздоровление, то при болезни Крона бОльшее, что может сделать для пациента врач, — помочь достичь ремиссии и продлить её. Спонтанная (самопроизвольная) ремиссия случается примерно в 30% случаев[3], но продолжительность ее непредсказуема.
Чтобы прервать обострение, назначают:
- системные местные глюкокортикостероиды (гормональные противовоспалительные препараты): преднизолон, метилпреднизолон, будесонид;
- иммуносупрессоры (поскольку болезнь вызвана чрезмерной активностью иммунитета): азатиоприн, 6-меркаптопурин, метотрексат;
- моноклональные антитела к ФНО-альфа (блокируют особое биологически активное вещество, провоцирующее иммунное воспаление): инфликсимаб, адалимумаб, цертолизумаба пэгол.
Все это время пациент придерживается диетического стола №4.
После того, как пациент выйдет в ремиссию, для ее продления рекомендуют уже упомянутые иммуносупрессоры в виде повторяющихся курсов либо препараты 5-аминосалициловой кислоты (сульфасалазин, месалазин). Кроме того, назначают гастропротекторы (ребамипид) — они уменьшают проницаемость слизистой оболочки, активность воспаления и ускоряют восстановление поврежденной слизистой.
В качестве вспомогательной терапии рекомендуют средства, корректирующие общие изменения в организме: препараты железа при анемии, кальция — при остеопорозе, средства, корректирующие свертываемость крови, противодиарейные, обезболивающие и так далее.
Вызванные болезнью кровотечения, свищи, абсцессы, парапроктиты, анальные трещины требуют немедленного хирургического лечения. Большинство пациентов, страдающих болезнью Крона, вынуждены перенести хотя бы одну операцию, связанную с этим заболеванием.
Прогноз и профилактика
Лечение болезни Крона пожизненное
В отличие от язвенного колита, болезнь Крона невозможно полностью излечить ни с помощью терапевтических, ни с помощью хирургических методов [4]. Возможны длительные ремиссии, но заболевание неуклонно прогрессирует. В течение 10 лет после постановки диагноза осложнения развиваются у более чем 90% пациентов [5]. Терапия при болезни Крона остается пожизненной. Специфической профилактики заболевания не существует.
[1] П. В. Главнов, Н. Н. Лебедева, В. А. Кащенко, С. А. Варзин. Язвенный колит и болезнь Крона. Современное состояние проблемы этиологии, ранней диагностики и лечения. Вестник СПбГУ. 2015.
[2] там же
[3] А. И Парфенов. Болезнь Крона: к 80-летию описания. Терапевтический архив, 2013.
[4] Болезнь Крона у взрослых. Клинические рекомендации. Ассоциация колопроктологов России Российская гастроэнтерологическая ассоциация. 2016.
[5] там же.
Источник
