Воспаление крестцово маточных связок

Репродуктивная система. Матка.
Связки матки.
Крестцово-маточная связка и маточно-прямокишечная связка.
Собственно связки которые соединяют матку с крестцом и прямой кишкой.
Ещё один нюанс – это связка, которая соединяет прямую кишку с копчиком.
Но о ней потом. Сначала маточно-крестцовые связки –
Они противостоят перемещению шейки матки к симфизу. Часто бывает, что, если матка перемещается, она влечет за собой мочевой пузырь и крестец.
Мы уже знаем, что любая тяга создаёт напряжение, а любое напряжение приводит к постоянным болям. И когда мы говорим о напряжении в крестце, то мы сразу обращаем внимание на Затылочную кость черепа. Почти всегда боли в затылке являются следствием напряжением на крестце.
Соответственно – боли и напряжение в затылочной кости передаются на шейный отдел позвоночника и далее по цепи.
Точно также при травмах крестца происходит изменение нормального положения матки и «перекос» по связкам.
Маточно-прямокишечная и прямокишечно-копчиковая связки. Практически всегда «играют» в паре. Если есть загиб копчика, а в наличии он практически всегда, то положение матки уже не будет нормальным. Недавно встретился с очередным «шедевральным» разводом от врачей – это удаление копчика. Просто потому что он так загнут, что например, может помешать прохождению дитёныша через родовой канал. И эти операции ставят на поток.
Кстати о «птичках» — получить деформацию прямой кишки и матки можно очень легко за 2 минуты – достаточно посидеть на чём-нибудь холодном. Земля, камень, металл…да что угодно. Посидели – процесс пошёл. Причём наружу видимые последствия скорее вылезут циститом (воспаление мочевого пузыря).
Матка, притянутая к прямой кишке деформированными связками, тупо придавит мочевой пузырь. Про энурез слышали? Нет? Ну вот и хорошо.
Количество обращений по данному поводу явно «зашкаливает».
Немного о притягивании матки к прямой кишке – сама кишка, это очень интересная и капризная «барыня». Она не просто деформируется – она скручивается в спираль. И скручивает она вокруг себя абсолютно всё – все связки, мышцы, фасции/соединительную ткань. Да так замечательно скручивает, что меняет даже форма ног у человека, делая их Х-образными.
Матку же, прямая кишка не просто притягивает, но ещё и вдавливает в себя «любимую». Вот такая вот интимная связь получается.
Дальше – запоры, геморрои, бесплодие и всё такое.
К чему я это всё написал и «как дальше жить и что со всем этим делать»?
Самое простое, что может сделать любой человек – это правка «золотника». По одним из источников это матка, по другим это пуп, по третьим – сухожильный центр промежности. На самом деле не это важно. Важно правильно провести процесс. Сухожильный центр промежности такой «пятачок» между анусом и влагалищем.
Всего 100 лет назад сие мероприятие умела делать каждая женщина. И проводилось оно постоянно-периодически всем без исключения женщинам. Особенно беременным и в послеродовой период. Что позволяло относительно безболезненно перенести беременность и максимально быстро «вернуться в строй» после родов. И не просто вернуться, но и восстановить фигуру.
Выполнялось мероприятие очень просто – женщину укладывали на спину, большой палец руки упирался в «золотник», создавалось преднапряжение и … а дальше организм сам начинал работать. Ладонь второй руки обычно ложилась на живот чуть ниже пупа. Во время процедуры в области таза и животе такие «гоцки» происходят, что только и слышишь слова типа «ОГО» и «ВАУ».
Что мешает научиться подобным манипуляциям сегодня? Ответ сами придумаете)))) А применять всегда есть на ком.
Всем Любви и Здоровья!
Продолжение следует………..
«Решаем вопросы» с репродуктивной системой, мышцами, связками и сосудами тазового дна, положением тазовых костей и даже формой ног…- правка Золотника
Источник
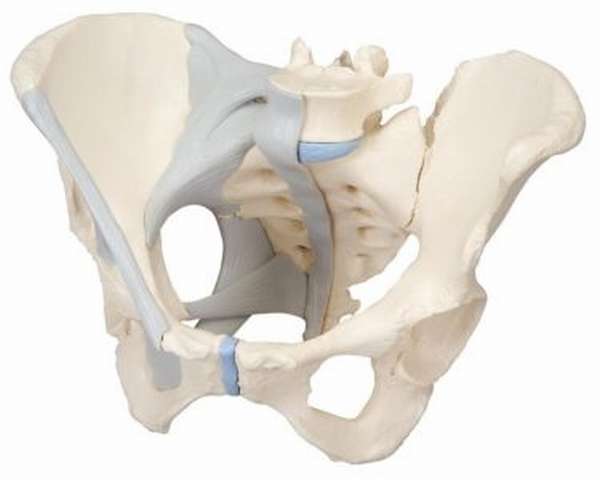
Опорно-двигательная система человека сложный многоуровневый механизм, в котором задействованы разные структуры: кости, мышцы, связки, сухожилия. Проблемы и нарушения в любом из элементов структуры приводят к болям, снижению комфорта, ограничению свободного движения. Основой системы служит позвоночный столб. Верхние отделы позвоночника более подвижны. Позвонки в них связанны между собой дисками, мышечной тканью, связками, сухожилиями. Для обеспечения дополнительной прочности в копчиковом, крестцовом отделах позвонки срастаются, образуя цельные элементы, в которых важную роль играют крестцово-бугорная и другие связки подвздошной области.
Анатомия
В крестцовой области выполняется соединение с ногами, так называемый пояс нижних конечностей. Соединение позвоночника с подвздошными костями выполняется связками крестцово-подвздошного сустава. Благодаря ему возможно поддержание человеческого тела в вертикальном положении. Эта сцепка малоподвижна, достаточно крепка, чтобы выдерживать высокие физические нагрузки.
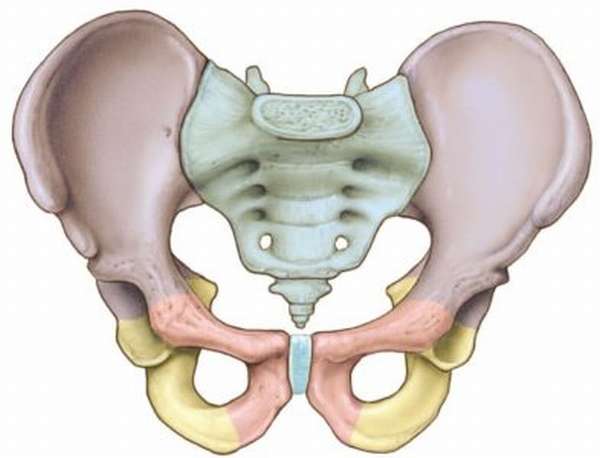
Функции удержания костных элементов в физиологическом положении выполняют:
- подвздошно-люмбальная связка: крепится к пятому поясничному позвонку и подвздошному гребню, укрепляет сустав,
- межкостные КПС: крепкие и длинные, выполняют фиксацию костей, обеспечивают ось вращения, место расположения от крестца до бугристости подвздошной кости,
- дорсальные КПС включают в себя задние длинные и короткие элементы связок,
- вентральные или передние, в комплексе с дорсальными КПС позволяют совершать вращательные движения, укрепляют физиологическое соединение.
Соединение костей таза с крестцовым отделом позвоночного столба выполняют связки:
- крестцово-бугорная (КБС),
- крестцово-остистая (КОС).
Обе одной стороной крепятся к крестцу. КБС другим концом прикреплена к седалищному бугру (на что также указывает ее название), КОС, более короткая, другой стороной крепится к подвздошной кости. Ограничивают большое и малое седалищные отверстия, по которым проходят нервные и сосудистые пучки, выходящие из малого таза. Иннервация суставной капсулы возможна благодаря ветвям сплетений, происходит в поясничном и крестцовом отделах позвоночника.
В кровоснабжении участвуют артерии:
- поясничная,
- подвздошно-поясничная,
- наружная крестцовая.
Отток крови выполняют венозные сосуды с одноименными названиями.
Причины болевых ощущений
Воспалительный процесс, затрагивающий крестцово-подвздошный сустав (КПС) в медицинской терминологии называется сакроилеитом. Он характеризуется болями различной интенсивности в нижних отделах позвоночного столба. К сожалению, этот процесс не проявление отдельного заболевания, он является лишь симптомом, развивающимся на фоне других, более серьезных патологий организма.

Провоцирующие факторы можно разделить на:
- механические, включающие в себя последствия травм, ушибов,
- инфекционные поражения нервных волокон и следствие действия токсинов,
- метаболические нарушения в организме, возможны при неправильном образе жизни (алкоголизм, наркомания и т.п.), также могут возникать по причине тяжелых заболеваний, ведущих к нарушению обмена веществ (сахарный диабет, болезни желез внутренней секреции, аутоиммунные заболевания),
- дегенеративные процессы, в этой области проявляются обызвествлением связочного аппарата – лигаментозом,
- воспалительные процессы органов, расположенных в малом тазу (болезни прямой кишки, гинекологические проблемы у женщин, урологические заболевания мужчин),
- невралгии волокон и их структур, ответвлений, расположенных в пояснично-крестцовом отделе (в патологическом процессе могут страдать передние крестцово-подвздошные, другие элементы суставного аппарата),
- заболевания позвоночника, приводящие к изменению плотности позвонков, дегенеративные заболевания межпозвоночных дисков, грыжи, остеохондроз,
- анкилозирующие спондилоартриты, к ним относят заболевания, разрушающие ткань межпозвоночных дисков, возможно поражение других суставов, выполняющих осевые функции,
- ревматологические болезни.
Боли в области крестца врачи называют сакродинией. При ее возникновении требуется обращение к медикам, это необходимо для определения области локализации воспалительного процесса. Также важно определить, задета ли межкостная, дорсальная крестцово-подвздошная связка или поражены другие элементы КПС. Вовремя не диагностированное заболевание ведет к ограничению подвижности позвоночника, в дальнейшем, возможна инвалидизация пациента.
Симптомы

При травмах, растяжениях связок крестцово-подвздошного сустава пострадавший ощущает боль, более интенсивную при обширном повреждении мягких тканей, переломах, нарастающую в движении из-за трения отдельных частей поверхностей сустава, пострадавших в результате травматического повреждения. Видимыми симптомами выступают покраснения, отеки, гематомы. Результатом непрямого повреждения КПС могут быть нарушения органов малого таза, брюшной и грудной полости, переломы костей (тазовых, бедренных, больших берцовых).
При поражении связок крестцово-подвздошного и других элементов сустава в результате инфекционных процессов, токсического воздействия продуктами жизнедеятельности и распада патогенов, вызвавших заболевание, клиническая картина мультисимптомна.
Процесс быстро распространяется, воспаляется суставная сумка, происходит изменение структуры хрящевой ткани, отложение нитей фибрина, раздражение нервных окончаний продуктами распада. Боль, которую ощущает пациент, усиливается при пальпации или попытке двигать нижними конечностями. Результатом интоксикации также становится повышение температуры тела больного. Возникают абсцессы.
Картина заболевания может меняться в зависимости от патогенного агента, вызвавшего заболевание.
Методы диагностики
При поступлении пациента в медицинское учреждение врач приемного отделения проводит опрос. Сбор анамнеза необходим для установления этиологии заболевания, определения психического здоровья обратившегося для исключения психологических нарушений.

Врачу важно знать, как давно заболел человек, имеется ли дискомфорт при мочеиспускании, затруднения, болезненность во время дефекации, сексуальная дисфункция, проблемы гинекологического или урологического характера, боли в области грудной клетки. Визуальный осмотр и пальпация помогают уточнить локализацию болезни.
Диагностировать боль в подвздошно-поясничной и других связках возможно при пассивном движении сустава. При проведении такого теста мышцы не напряжены либо находятся в минимальном тонусе. Для определения боли в крестцово-бугорной связке доктор сгибает колено пациента под углом 90 градусов и доводит коленную чашку к одноименному с согнутой ногой плечу больного. Данный тест позволяет исключить воспаление в мышцах, идентифицировать заболевания суставов. В случае нарушений в КБС ощущается боль, распространяющаяся по задней поверхности бедра. Проведение всего комплекса связочных тестов необходимо, чтобы уточнить, какая из структур КПС поражена, возможно, одновременное повреждение нескольких связок подвздошного сустава.
Для инструментальной диагностики используется рентгенография. Проведение этого исследования является обязательным для пациентов с сакроилеитом.
Лечение
Грамотное лечение возможно только после постановки диагноза. Определяющим фактором в направлении консервативной терапии, назначении хирургических процедур служит причина, вызвавшая боли в крестце, связках поясницы, повлекшая за собой сбой в работе связочного аппарата.
Переломы тазовых костей, сопровождающиеся нарушением КПС, ее элементов, передней, дорсальных крестцово-подвздошных связок, требуют госпитализации, длительного стационарного лечения.
После определения инфекционной природы болезни назначается специфическая антибиотикотерапия. Дополнительно оказывают симптоматическую медикаментозную помощь, по показаниям возможно применение различных фармакологических групп препаратов (анальгетики, антигистаминные, противовоспалительные и др.). Применяется введение препаратов в полость сустава, суставной сумки.
Рекомендован постельный режим либо режим строгого ограничения физических нагрузок, ношение бандажа, применяется мануальная терапия.
В случаях абсцессов рекомендовано проведение хирургических вмешательств (вскрытие, очищение гнойников в ягодичной области). По показаниям применяется инструментальная стабилизация осколков костей, выполняется костная трансплантация.
Источник
Одной из стадий ретроцервикального эндометриоза является распространение процесса с поражением крестцово–маточных связок. Эндометриоз данной локализации по данным статистических исследований встречается редко, и чаще всего в комбинации с другой локализацией очагов. То есть в изолированной форме данная локализация эндометриоза практически не встречается, но все же имеет место быть.
Поражение крестцово – маточных связок эндометриоидными разрастаниями встречается в двух морфологических формах: мелкоузловой и инфильтративной.
Причины
Точных причин развития данного патологического процесса нет, но есть предположения, что это может быть обусловлено:
- Забросом элементов эндометриоидной ткани при оперативных вмешательствах, тяжелых родах, ретроградном забросе менструальной крови и избыточных физических нагрузках.
- Генетической предрасположенностью, когда в семье регистрировались, подобны случаи заболевания.
- Нарушением процессов закладки и дифференцировки эмбриональных структур.
Классификация
Для систематизации форм ретроцервикального эндометриоза была предложена классификация, которая включает четыре последовательных стадии, куда входит и эндометриоз крестцово – маточных связок.
- При первой стадии очаги эндометриоидного разрастания находятся в пределах ректовагинальной (прямокишечно – влагалищной) клетчатки.
- При второй стадии происходит врастание патологической ткани в стенку влагалища, а также в серозную оболочку ректосигмоидного отдела толстого кишечника и в прямую кишку.
- Третья стадия характеризуется вовлечением крестцово – маточных связок, а также серозного и мышечного слоя прямой кишки.
- Четвертая стадия характеризуется вовлечением слизистой оболочки прямой кишки, поражение брюшины и формирование спаек.
Симптомы
При эндометриозе крестцов маточных связок симптомы, в отличие от другой локализации эндометриоза, имеют более яркое проявление:
- Резкий болевой синдром, который при 3 – 4 стадии принимает постоянный характер;
Иррадиация боли во влагалище, прямую кишку, бедра, промежность; - Усиление болей в положении сидя и во –время акта дефекации (дисхезия);
- Болезненное мочеиспускание (дизурия);
- Боли появляющиеся в середине менструального цикла;
- Нарушения в работе нервных сплетений малого таза и воспалительные изменения, что приводят к люмбаго и радикулитам.
Диагностика
Диагностика данной локализации эндометриоза приводит к некоторым трудностям, в результате чего диагноз может быть неверным. Но для того чтобы правильно и своевременно выставить диагноз, должен быть выполнен необходимый комплекс диагностических мероприятий, который включает:
- Осмотр гинеколога с проведением ректовагинальной техники и кольпоскопии;
- Ультразвуковое исследование с использованием трансвагинального и транабдоминального датчиков;
- МРТ для оценки степени распространения эндометриоидного роста;
- Эндоскопическая техника (колоноскопия и ректороманоскопия) — оценить степень поражения слизистой кишечника.
Лечение
Подход к лечению женщин с эндометриозом крестцово – маточных связок должен быть комбинированным и включать как медикаментозные, так и хирургические методы.
Консервативная терапия включает:
- Гормональные средства – комбинированные гетаген — эстрогенные препараты, прогестины, агонисты гонадотропного рилизинг — гормона. Основная цель снизить локальную гиперэстрогению в очагах эндометриоза;
- Патогенетические средства – иммуномодуляторы, для увеличения защитных сил организма;
- Симптоматические средства — анальгетики и спазмолитики.
Оперативное лечение включает:
- Оперативный доступ – лапароскопия;
- Удаление эндометриоидных гетеротопий;
- Использование специальных противоспаечных гелей.
- Послеоперационное восстановление.
Профилактика
Для того чтобы снизить вероятность развития эндометриоза крестцово – маточных связок необходимо придерживаться таких рекомендаций:
- Обоснованное назначение любым инвазивных лечебных или диагностических манипуляций на органах малого таза;
- Защита от травмирования родовых путей в родах, грамотное наложение швов в случае разрывов стенок влагалища, промежности;
- Своевременное лечение воспалительных заболеваний половой сферы;
- Обоснованное назначение КОК.
Женское здоровье зависит непосредственно от отношения женщины к состоянию своей половой сферы. Уважительное отношение к себе и своему здоровью залог здоровой жизни.
Поделиться:
Автор: Дьяченко Елена Владимировна
Здравствуйте, дорогие читатели! Меня зовут Елена Дьяченко. Я отвечаю за контент на этом сайте.
Я мама замечательного сыночка, интересуюсь вопросами послеродового восстановления, здоровья, материнства и воспитания.
Больше про меня читайте «моей страничке»
Просмотр архива →
Источник
Параметрит – это воспаление околоматочной клетчатки, вызванное бактериальной микрофлорой. Чаще всего оно является осложнением тяжелых родов, гинекологических операций, особенно если они проводились на дому. Патология развивается и при гнойных заболеваниях органов живота, пневмонии, септическом процессе или активном туберкулезе.
Основное лечение параметрита – консервативное. Оно проводится в стационаре с помощью нескольких подобранных антибиотиков и физиопроцедур. Операция выполняется только при формировании гнойной полости или патологических ходов (свищей) между околоматочной клетчаткой и рядом лежащими органами.

Основными микробами, являющимися причиной заболевания, являются бактерии стрептококк, стафилококк, кишечная палочка и их сочетание. Они отличаются своей способностью привлекать в очаг своего скопления множество особых лейкоцитов – нейтрофилов, и с помощью их ферментов распространять воспаление на окружающую жировую клетчатку.
Говоря «параметрит», мы всегда подразумеваем гнойный процесс. Заполненная гноем полость в клетчатке около матки, требующая хирургического вмешательства, конечно, формируется не сразу, а только на стадии абсцедирования, которая при наличии мощных современных антибиотиков широкого спектра развивается крайне редко. Тем не менее, словосочетание «гнойный параметрит» не правомочно.
Немного анатомии и патологической физиологии
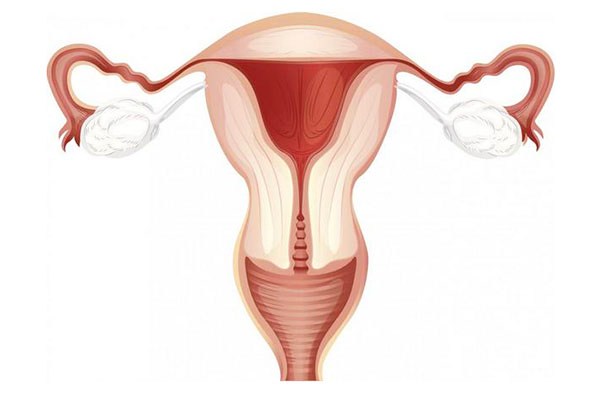
Матка женщины сформирована из трех слоев:
- Внутренний, эндометрий, постоянно подвергается изменениям под воздействием гормонального фона: то отслаивается при менструации, то разрастается после нее.
- Мышечный – самый развитый, ведь основная задача матки – растянуться во время беременности, дав возможность малышу расти, а потом, сократившись, помочь ему родиться.
- Наружная оболочка – представлена пленкой из серозной ткани.
Матка является как бы продолжением влагалища внутрь полости малого таза. Ее размеры при отсутствии беременности – примерно с кулак женщины, и от нее в каждую сторону отходят маточные трубы, к которым спереди связками крепятся яичники.
Чтоб такая «конструкция» стала устойчивее, ее укрепляет связочный аппарат, который соединяет матку с придатками и крепит их к костям таза. Между листками одной из основных связок – широкой связки матки, расположена жировая клетчатка, служащая амортизатором для матки. Среди этих жировых клеток проходит множество кровеносных и лимфатических сосудов, идущих к внутренним половым органам; клетчатка и их предохраняет от сдавлений и травм.
По этим сосудам к околоматочной клетчатке и приходит инфекция, вызывая параметрит. Чаще всего это происходит по лимфатическим капиллярам, общим для рядом лежащих петель кишечника, влагалища и мочевого пузыря. Иногда бактерии переходят «напрямую», при соприкосновении клетчатки с органом, в котором «обосновались» гноеродные бактерии. Так параметрит может возникать при аппендиците, гнойном воспалении шейки матки или мочевого пузыря. Есть и третий путь заражения – через кровь. Так в околоматочную клетчатку может попасть микрофлора из любого очага воспаления в организме.
Любая жировая клетчатка, и параметральная, в частности, отличается тем, что она «не умеет» отграничивать воспалительный процесс. Поэтому при его развитии с одной стороны матки он легко может перейти в соседнюю локализацию. А переходить есть куда – в малом тазу есть еще 2 отдела жировой ткани:
- передний – окружающий мочевой пузырь;
- задний – лежащий вокруг прямой кишки. С помощью крестцово-маточной связки он делится на верхний (между прямой кишкой и крестцом) и нижний (вокруг прямой кишки) отделы. Нижний сегмент образует перегородку между влагалищем и прямой кишкой, поэтому при воспалении в одном из этих органов инфекция может переходить по этой «тропке».
Околоматочная клетчатка также имеет свое разделение:
- Верхний отдел. Он узкий, так как здесь передний и задний листок широкой маточной связки прилегают друг к другу близко. Сюда патогенная микрофлора попадает из матки, обычно – из того места на стенке матки, к которому прикрепляется плацента.
- Нижний, лежащий близко к шейке матки, откуда чаще всего и попадает инфекция, вызывающая параметрит.
Воспалительный процесс локализуется в отдельном участке клетчатки только в начале болезни или при своевременном начале адекватной антибактериальной терапии. В остальных случаях гноеродный процесс «ползет» вдоль пучков соединительной ткани, обязательно присутствующих в любой жировой ткани.
При попадании микробов в клетчатку вокруг матки возникает воспаление, при котором жировая ткань пропитывается воспалительной жидкостью – экссудатом, содержащим и бактерии, и множество иммунных клеток, попавших сюда из крови. Через время сюда выпадает и белок фибрин, участвующий в свертывании крови, в результате воспаленная клетчатка становится плотнее, как губка, пропитанная вязкой жидкостью.
Далее организм будет пытаться отграничить очаг инфекции от здоровых тканей, создав по периметру оболочку соединительной ткани. При этом в клетчатке может или развиваться нагноение, или она может рассасываться.
Также могут развиваться следующие осложнения:
- пельвиоцеллюлит – воспаление жировой ткани, выстилающей тазовое дно, где имеются выходные отверстия мочевыводящей системы и желудочно-кишечного тракта;
- воспаление яичников и труб – аднексит;
- нагноение клетчатки вокруг слепой кишки – паратифлит;
- проникновение гноеродной флоры в околопочечную клетчатку – паранефрит;
- нагноение висцерального жира, расположенного между листками брюшины;
- воспаление наружных гениталий.
Из-за чего развивается патология?
Острый параметрит
Можно назвать следующие причины развития параметрита, когда гноеродная микрофлора попадает в клетчатку из:
- Воспалённых тела, шейки матки или её придатков, а также влагалища или клетчатки вкруг органов малого таза.
- Инструментария, которым проводились аборты, особенно те, которые были проведены на дому.
- Инструментов, которыми выполняли операции на матке, шейке или внутри маточных связок. Это может быть диагностическое выскабливание, биопсия или удаление опухоли (миомы, фибромы, липомы). При этом, как и в предыдущем случае, сами инструменты могут быть стерильными, но послужить переносчиками бактерий из не прошедшего санацию влагалища или шейки матки.
- Внутриматочной спирали, которую установили с травматизацией шейки матки или при наличии в этот момент инфекции в этой локализации.
- Травматизированных половых органов.
- Органов вне репродуктивной системы, которые страдают острыми бактериальными заболеваниями: пневмонией, ангиной, аппендицитом, тифом, энтеритом, туберкулёзом любой локализации, не только лёгочной.
Наиболее же частая причина – это послеродовой параметрит, так как после родов матка представляет собой большую по площади зияющую рану, которая заживает в течение 4-6 недель. Способствуют развитию параметрита в этом случае:
- роды, произошедшие при наличии воспаления в матке, шейке или придатках;
- разрывы стенки шейки матки, которые или не заметили, или неправильно ушили;
- если в результате родов между листками широкой связки скопилась кровь;
- развившийся послеродовый эндометрит (воспаление слизистой оболочки матки);
- гнойное расплавление тромбов, образовавшихся в родах в венах околоматочной клетчатки.
Хронический параметрит
Мы рассмотрели причины острого параметрита, но данная патология может быть хронической, протекающей со сменами периодов ремиссий (когда женщина не ощущает признаков заболевания) и обострений.
Хронический параметрит может развиваться, если микробы не были до конца уничтожены антибиотиками во время острого процесса (если женщина лечилась сама или самостоятельно отменила антибиотики или уменьшила их дозы). Способствуют хронизации процесса:
- Несвоевременная смена внутриматочных контрацептивов или их самостоятельная установка.
- Наличие источников постоянной инфекции (зубы, миндалины) в организме.
- Частая (более одного раза в три месяца) смена половых партнеров.
Возбудителями, провоцирующими развитие параметрита, являются:
- стафилококки;
- стрептококки;
- протей;
- клебсиелла;
- анаэробные неспорообразующие бактерии;
- кишечная палочка;
- сочетание стрептококков, стафилококков и кишечной палочки.
Классификация патологии

Параметрит классифицируется в зависимости от локализации очага гнойного воспаления:
- Задний параметрит: воспалена клетчатка между листками связки сзади, ближе к прямой кишке, может сдавливать последнюю.
- Боковой: между широкой связкой сверху, кардинальными – снизу, спереди – стенкой малого таза.
- Передний – спереди матки, может переходить на клетчатку вокруг мочевого пузыря и даже передней стенки живота.
Как распознать болезнь самостоятельно?
В своем развитии острая патология проходит три стадии:
- инфильтративную;
- экссудативную;
- уплотнения и рассасывания экссудата – в лучшем случае, или нагноения (абсцедирования) – в худшем.
Симптомы параметрита появляются через 7-12 суток после родов, аборта, выскабливания, гинекологической или брюшнополостной операции. Если параметрит развивается как осложнение заболевания внутреннего органа, четких сроков нет.
Заподозрить развитие воспаления околоматочной клетчатки можно по появлению боли внизу живота – колющей, режущей, отдающей в крестец и поясницу. При этом отмечается повышение температуры – до 39°C, слабость, ознобы. Если меры своевременно не принимаются и выпот в клетчатке нагнаивается, температура повышается еще выше, женщина чувствует выраженную слабость, жажду, головные боли, тошноту. Также она ощущает учащенное сердцебиение или перебои в работе сердца.
Если параметрит передний – могут появляться признаки цистита: постоянные императивные позывы к мочеиспусканию, боль при мочеиспускании, кровь в моче. При воспалении клетчатки сзади матки – отмечаются активные позывы к дефекации, которые нельзя терпеть. После начала лечения антибиотиками данные проявления должны стихнуть. В случае осложненного течения о формировании свищевого хода можно догадаться по появлению гноя в кале или моче.
Как ставится диагноз?

Диагностика параметрита заключается в проведении таких исследований:
- Осмотр на гинекологическом кресле. Проводящий его гинеколог может прощупать уплотнение клетчатки вокруг матки, смещение последней в ту или иную сторону, а также болезненность матки.
- УЗИ интравагинальным или трансабдоминальным способом, которое позволяет визуализировать эхопозитвные образования неправильной формы (это и есть инфильтраты) вокруг матки.
- Компьютерной томографии области малого таза, которая визуализирует даже небольшие уплотнения околоматочной клетчатки.
- Цистоскопии. Это исследование позволяет диагностировать прорыв абсцесса в мочевой пузырь.
- Ректороманоскопии, которая дает возможность увидеть прорыв гнойника в прямую кишку.
- Экскреторной урографии, если подозревается паранефрит, сужение мочеточника или другие осложнения со стороны мочевыводящих путей, признаки которых есть на УЗИ.
Терапия заболевания
Лечение параметрита зависит от стадии. Так, до сформирования абсцесса проводятся только консервативные мероприятия, обязательно – в условиях стационара. Это лед на область живота, внутривенное или внутримышечное введение антибиотиков широкого спектра, внутривенное введение полиионных растворов, а также противоаллергических препаратов (например, хлористого кальция).
В стадии разрешения антибиотикотерапию продолжают, к лечению добавляют физитерапевтические процедуры, ускоряющие рассасывание инфильтрата (ультразвук, диадинамические токи, электрофорез, магнтотерапия, УФО по Желоховцеву). Также применяют внутримышечное введение препаратов, которые будут улучшать регенерацию тканей (энзимы, витамины).
Только при нагноении экссудата необходима оперативная тактика, заключающаяся в проведении разреза через влагалище или через переднюю стенку живота, удаление гнойных масс и введении дренажа в полость бывшего абсцесса. Оперативно также лечатся такие осложнения, как свищи и воспаление соседней клетчатки на стадии абсцедирования.
Источник

