Воспаление кожи во время беременности
Во время беременности в организме женщины происходит так много изменений. Неудивительно, если они проявятся и снаружи, что касается не только растущего живота.
Вы можете обнаружить, что у вас появляются:
- растяжки;
- изменения цвета кожи (пигментация);
- прыщи (акне);
- сосудистые сеточки;
- чувствительность, сухость или кожный зуд.
Изменения в уровнях гормонов в вашем организме, а также в кровообращении и иммунной системе, все это может повлиять на состояние вашей кожи. Считается, что некоторые изменения, в частности растяжки и пигментация, передаются по наследству. Поэтому если они были у вашей мамы или сестры во время беременности, то и у вас, скорее всего, тоже появятся.
Хорошей новостью является то, что большинство этих проблем постепенно исчезают после родов.1
Могут ли изменения кожи во время беременности быть опасными?
Чаще всего встречаемые основные кожные изменения не вредны для вас или вашего ребенка. Тем не менее поговорите со своим лечащим врачом, если ваша кожа воспалена или покрылась волдырями, или если у вас появилась сыпь, болезненность, раздражение или зуд, который длятся более двух дней или наблюдаются признаки ухудшения состояния. У вас может быть осложнение беременности под названием внутрипеченочный холестаз беременных (ВХБ). Это может означать, что вам нужно использовать специальные кремы или принимать антигистаминные препараты во время беременности. Женщины, у которых наблюдается холестаз беременных, чаще сталкиваются с преждевременными родами2. Поговорите с вашим врачом, возможно, вам понадобятся дополнительные анализы и обследование.
Помните, что некоторые изменения в цвете кожи могут быть вызваны состояниями, не связанными с вашей беременностью. Поэтому обязательно проконсультируйтесь со своим наблюдающим врачом или дерматологом, если вы заметили какие-либо образования на коже, или пигментация (изменение цвета) сопровождается болью, чувствительностью или покраснением.
Потемнение кожи
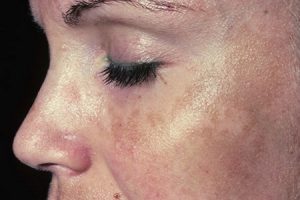 Мелазма
Мелазма
Одним из первых признаков беременности у многих женщин, является потемнение некоторых участков кожи, что более заметно у смуглых женщин. Вы можете заметить, что ваши соски и окружающая часть (ареолы) становятся темнее.
Другие пигментированные области, такие как родинки и веснушки, также могут потемнеть. Если у вас смуглая кожа, то потемнеть может область пупка, а также подмышки и внутренняя поверхность бедер. После рождения эти участки кожи снова станут светлее, хотя соски могут оставаться немного темнее, чем были раньше.
Коричневые пигментные пятна на лбу, щеках и шее известны как хлоазма, мелазма, меланодермия или «маска беременности». Это вызвано тем, что ваш организм вырабатывает дополнительный меланин – гормон, ответственный за загар, который защищает вашу кожу от ультрафиолетовых лучей. Считается, что у 50-70% будущих мам проявляется хлоазма во время беременности3.
От пребывания на солнце ваши пигментные пятна могут стать еще темнее и заметнее. Чтобы защитить свою кожу, наносите солнцезащитный крем (SPF 15 или выше) или надевайте шляпу всякий раз, когда вы выходите на улицу.
Понятно, что вы можете стесняться своих пятен, но хорошая новость заключается в том, что они должны исчезнуть примерно через три месяца после рождения вашего ребенка.4 В то же время, специальный увлажняющий крем, тоник и консилер могут помочь спрятать любые неровности цвета кожи до этого времени.
Тем не менее одна из 10 мам обнаруживает, что ее пятна сохраняются или даже ухудшаются (при использовании гормональных контрацептивов) после беременности. Если это так, дерматолог может назначить отбеливающие кремы, гели или лосьоны.
Темная линия на животе
 Linea nigra
Linea nigra
Вертикальная полоска светло- или темно-коричневого цвета, которая появляется посередине вашего живота, называется «линия нигра» (лат. linea nigra). Она может быть шириной до 1 см и иногда пересекает пупок. Заметной чаще всего становится на 5-ом месяце5 и затрагивает до 80% беременностей.6
Хотя линия появляется над мышцами живота, которые растягиваются и слегка расходятся, чтобы дать вашему ребенку больше места, она не связана с этим растяжением. Потемнение происходит из-за пигментации кожи, опять же по причине гормональных изменений.
Темная линия на животе должна исчезнуть через несколько месяцев после родов. Однако у некоторых женщин, однако, он может никогда полностью не пройти. И если вы снова забеременеете, ожидайте, что эта линия появится снова.7
Действительно ли лицо может стать красивее?
 Изменения лица во время беременности
Изменения лица во время беременности
В английском языке даже есть термин для этого явления – «pregnancy glow», что переводится как свечение или сияние беременности. И это не просто слова. Кожа сохраняет больше влаги во время беременности, что делает ее более упругой, разглаживая любые тонкие линии и морщины.
Это вызвано изменениями уровня гормонов и дополнительной кровью, циркулирующей по вашему организму и приливающей к лицу. По этой причине также может появляться чувство тепла и румянец на лице.
Но не всегда это выглядит красиво. Недостатком данного эффекта является то, что вы можете выглядеть опухшим из-за задержки жидкости и отека. Кроме того, любые красные пятна на лице, шее или груди могут стать более заметными. Все придёт в норму через несколько месяцев после родов.
Состояние кожи улучшится, если вы будете пить много воды и постараетесь не забывать хорошо ее увлажнять.1
Сосудистые сеточки
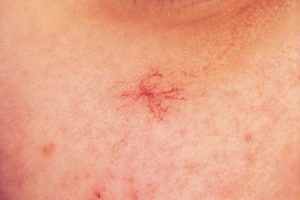 Сосудистая звездочка / сеточка (телеангиэктазия)
Сосудистая звездочка / сеточка (телеангиэктазия)
Крошечные поврежденные кровеносные сосуды (капилляры), которые заметны под кожей, известны как телеангиэктазия в медицине, или сосудистые звездочки в просторечии. Они безопасны и распространены во время беременности, особенно при наличии к ним склонности.
Дополнительная кровь, циркулирующая в вашем организме и повышенный уровень гормона эстрогена, являются двумя причинами, которые оказывают влияние на ваши капилляры.
Сеточки обычно исчезают в течение нескольких месяцев после родов, как только уровень гормонов снизится, если их не было до беременности. А пока постарайтесь защитить свое лицо от резких перемен температуры, так как сильная жара или холод плохо воздействуют на кожу.1
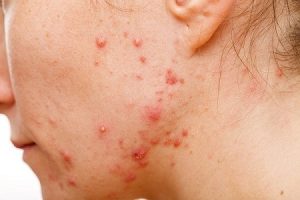
Прыщи
 Акне
Акне
Вы можете обнаружить у себя пятна или прыщи, даже если никогда не имели с ними проблем. Или женщины, страдающие от угрей, могут заметить, что их стало меньше в течение первого триместра, а в третьем – стало еще хуже, чем было.
Повышенный уровень гормонов стимулирует выработку кожного сала, которое поддерживает вашу кожу упругой. Чрезмерное его количество вызывает закупорку пор, что приводит к жирной коже и пятнам.
Чтобы предотвратить вспышки акне, мойте лицо не более двух раз в день мягкими очищающими средствами для лица. Если ваша кожа сухая, используйте смягчающее средство на водной основе без отдушек (спросите своего врача, если вы не уверены, какой продукт выбрать) и безжировой увлажняющий крем.
Старайтесь меньше пользоваться косметикой и подбирать гипоаллергенные средства, по максимуму содержащие натуральные составляющие, и полностью удалите макияж перед сном.
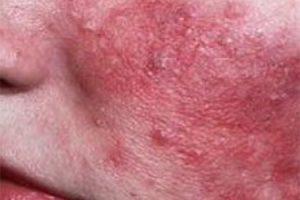 Розацеа
Розацеа
Во время беременности может также обостриться розацеа. Наряду с пятнами, она может вызвать гиперемию лица и постоянное покраснение кожи, особенно на щеках, носу и подбородке. Предполагается, что возможные причины обострения включают экстремальные погодные условия, солнечный свет, острую пищу и алкоголь. Ваш врач может назначить крем и небольшую дозу пероральных лекарств, которые можно использовать при беременности.
Не применяйте никаких лекарственных препаратов от прыщей без консультации вашего лечащего врача. Некоторые из них являются небезопасными для беременных женщин. Большинство таких дерматологических проблем постепенно исчезают через несколько недель после родов.
Растяжки
 Растяжки (стрии)
Растяжки (стрии)
Вы можете заметить растяжки вокруг вашей груди, живота или бедер, так как ваш ребенок становится больше, и вы прибавляете в весе. Беременность заставляет вашу кожу быстро растягиваться, к чему она не успевает приспосабливаться.
Вы практически ничего не можете сделать, чтобы предотвратить появление растяжек, но можете попытаться свести их к минимуму, избегая слишком быстрого набора веса (это непросто, когда вы беременны!).
После беременности растяжки должны постепенно становиться менее заметными, превращаясь в серебристо-белые или коричневые линии. Это может занять около шести месяцев. Попробуйте посмотреть на свои растяжки с положительной стороны. В конце концов, вы растете вместе с ребенком!
Почему кожа раздражается больше чем обычно?
Повышенный уровень гормонов, увеличение количества крови и тот факт, что ваша кожа становится более натянутой и чувствительно, могут усилить ее раздражительность. Мыло, моющие средства и средства по уходу за кожей, которые вы использовали в течение нескольких месяцев или даже лет, могут внезапно вызвать раздражение вашей кожи.
Дерматологические проблемы, которое вы имели до беременности, могут улучшиться или ухудшиться из-за изменений в работе вашей иммунной системы. Если у вас псориаз, вы можете обнаружить, что он проходит. Это потому что иммунные клетки, которые вызывают данное заболевание, имеют тенденцию уменьшаться во время беременности. Тем не менее некоторые женщины отмечают, что их псориаз сильно усиливается в течение этого времени и нуждается в более интенсивном лечении.8
Количество других типов иммунных клеток растет во время беременности. Таким образом, вызывая иногда обострение заболеваний, таких как экзема или волчанка.8
Вы можете обнаружить, что ваша кожа краснеет или ощущается покалывание после пребывания на солнце. Используйте солнцезащитный крем с солнцезащитным фактором (SPF) 15 или выше, и не оставайтесь на солнце слишком долго. Носите свободную хлопчатую одежду и держите кожу хорошо увлажненной.1
Зуд
Обычно зуд и сыпь появляются и исчезают во время беременности, иногда без какой-либо очевидной причины. Но если кожа очень сильно чешется, то иногда это может быть симптомом более серьезных проблем со здоровьем.
Нормальный зуд тела
 Зуд кожи
Зуд кожи
Хотя иногда это может быть признаком определенного состояния, зуд на теле, скорее всего, будет безвредным. Обычно он вызван повышенным уровнем определенных химических веществ в крови, таких как гормоны. Позже, по мере роста вашего живота, кожа растягивается, и это способно вызывать зуд.9
Вы можете обнаружить, что вы более чувствительны к веществам, которые обычно не влияют на вас, таким как хлор в бассейне. Помочь может нанесение увлажняющего крема или лосьона на зудящие участки или использование смягчающего средства в ванне. Если ваша сыпь или раздражение длится дольше, чем пару дней или начинает становиться более серьезной, посоветуйтесь с вашим лечащим врачом.
Сильный зуд
Существует относительно редкое (0.1-1.5% в Европе10 среди всех беременностей) упомянутое выше осложнение, называемое холестазом беременных (БХ), которое вызывает сильный зуд по всему телу. Особенно сильно могут чесаться ладони и ступни. Обратитесь к врачу, если у вас возникли эти симптомы.
Крапивница
Крапивница
Часто крапивница (уртикария), от которой женщина страдала раньше, даже улучшается во время беременности.11 Но не всегда. Поэтому она хотя и встречается реже других изменений на коже, описанных выше, но все равно достаточно распространена.12
Такая сыпь приподнята, участки на ней опухшие и очень зудят. Они вызваны тем, что ваш организм вырабатывает гистамин в ответ на некоторые факторы, такие как изменение температуры, вещество, на которое у вас аллергия, или инфекция. Крапивница может появиться на любой части вашего тела, и способна возникать и исчезать в течение всего от нескольких часов до нескольких дней. Она легко поддается лечению пероральным антигистаминным.
Уртикарные папулы и бляшки беременных
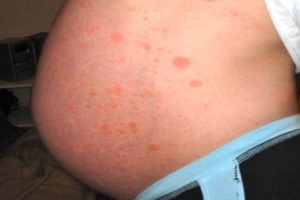 Уртикарные папулы и бляшки беременных
Уртикарные папулы и бляшки беременных
Уртикарные папулы и бляшки беременных (полиморфный дерматоз беременных) обычно начинаются в третьем триместре и чаще всего встречаются при первой беременности или при первой многоплодной беременности. Сразу появляется зуд, крапивница и бляшки на животе и бедрах (на растяжках), а затем сыпь распространяется на все туловище и конечности.
Лечение проводится с помощью увлажняющих и смягчающих средств, антигистаминных препаратов, мазей и кремов с кортикостероидами и иногда, в тяжелых случаях, пероральных стероидов. Эти высыпания обычно проходят в течение нескольких дней после родов и не повторяется. Также они не оказывают вредного воздействия на плод.11
Другие высыпания, которые могут произойти во время беременности, включают:
- Атопический дерматит беременных – красная и зудящая сыпь, напоминающая экзему.
- Гестационный пемфигоид – чрезвычайно редкая, зудящая и пузырчатая сыпь, которая обычно появляется на животе, в основном вокруг пупка.1
Всегда советуйтесь с вашим врачом при появлении любых изменений на коже во время беременности.
Загрузка…
Источник
Авторы: European Academy of Dermatology and Venereology
Что такое атопический дерматит беременности?
Атопия — этот термин характеризует предрасположенность к развитию атопического дерматита, бронхиальной астмы и / или аллергического ринита.
Атопическая экзема — это воспаление кожи, которое вызывает сухость и зуд кожи. Поражает любые участки кожи, включая лицо, но самыми распространенными местами являются локти, колени, запястья и шея. Встречается с одинаковой частотой как у женщин, так и у мужчин, и обычно начинается в первые недели или месяцы жизни. Наиболее часто встречается у детей, поражая, по меньше й мере, 10% детей грудного возраста. Может сохраняться и у взрослых или после асимптомного периода может вернуться в подростковом и во взрослом возрасте. Многие факторы окружающей среды ухудшают состояние кожи при экземе. К ним относятся повышенная температура, пыль, контакт с раздражающими средствами (например , мыло или моющие средства), стресс и инфекции. Также ухудшается состояние кожи при экземе во время беременности (см. ниже).
Атопический дерматит беременных возникает у женщин, которые уже страдают экземой, и вызывает обострение болезни (примерно у 20% больных атопическим дерматитом беременных). Помимо этого, существует группа женщин, у которых первое проявление этого заболевания началось в период беременности (к ним относится оставшиеся 80% случаев). Зачастую они имеют более чувствительную кожу с тенденцией к сухости и раздражению (так называемый атопический диатез), а также возможно, что кто-то из их родственников страдает атопическими заболеваниями (астма, аллергический ринит, атопический дерматит).
Атопический дерматит беременных развивается обычно в течение первой половины периода беременности (у 75% — до третьего триместра). АДБ ранее был известен как «почесуха беременных», но в это определение не входят все виды изменений кожи, которые могут наблюдаться при этом виде заболевания. Поэтому это название уже не употребляется.
Какова причина атопического дерматита беременных? Причина полностью не ясна. Атопия — заболевание, которое носит наследственный характер (см. ниже) и проявляется на генетическом уровне. Люди-атопики имеют сверхактивную иммунную систему и склонность к воспалению кожного покрова (покраснение и эрозии). Защитный барьер кожи у таких людей не работает как надо, и поэтому кожа склонна к сухости и развитию инфекций . Во время беременности иммунная система значительно изменяется, что может привести к ухудшению существующего дерматита или проявлению первых признаков развития атопического дерматита. Эти изменения обычно проходят после родов; хотя рецидив заболевания может проявиться у некоторых женщин во время повторной беременности.
Носит ли атопический дерматит семейный характер? Да. Атопическая экзема (также как и астма или сенная лихорадка), как правило, встречается в семьях людей, страдающих этими заболеваниями. Если один или оба родителя поражены экземой, астмой или поллинозом, вероятнее всего, что их дети будут склонны к этим видам заболеваний. Также, из-за наследственности, у вашей сестры или матери тоже мог возникнуть атопический дерматит во время беременности. Существует высокая вероятность появления атопического дерматита во время последующих беременностей.
Каковы симптомы атопического дерматита беременных и как он выглядит? Главным симптомом является сильный зуд, который может доставлять дискомфорт во время сна. Важность кожной сыпи зависит от типа АДБ. Если вы страдаете ухудшением уже существующей экземы, вероятно, что ваша кожа будет красной и сухой. Если экзема активная (во время обострения), у вас могут образоваться небольшие пузырьки с прозрачным содержимым на кистях и стопах или на коже может возникнуть мокнутие. На участках кожи, которые подвергаются постоянным расчесам, кожа может огрубеть, возникает так называемая лихенификация. Если у вас впервые появился атопический дерматит во время беременности, то сыпь проявляется в более легкой форме. Две трети пациентов страдают от красных, зудящих, шелушащихся пятен (так называемый экзематозный тип АДБ ). Очагом поражения, также как и при атопической экземе, является шея, грудь, локтевые сгибы и подколенные ямки. Еще треть пациентов имеет мелкие узелки (1 — 2 мм), или несколько большие бляшки (5 — 10 мм), иногда с наличием небольших открытых ран (экскориаций, которые появляются в результате расчесов кожи) на животе, спине и конечностях (так называемая «почесуха»).
Как поставить диагноз атопического дерматита беременных? Обычно легко установить диагноз при обострении уже существующей экземы на основании характерной клинической картины, и учитывая историю болезни. Однако при первом проявлении атопического дерматита диагноз установить труднее. Его можно спутать с таким заболеванием кожи, как чесотка или с кожной сыпью, вызванной аллергией на медицинские препараты, и другими специфическими кожными заболеваниями, возникающими во время беременности. Лучше всего рассказать вашему семейному врачу об атопическом дерматите у вас или у членов вашей семьи, а также о предрасположенности к другим атопическим заболеваниям (так называемый атопический диатез, см. выше).
Может ли повлиять атопический дерматит беременной женщины на будущего ребенка? Нет, проявление сыпи у матери не причиняет никакого вреда ребенку. Однако на фоне атопического дерматита у ребенка может развиться генетическая предрасположенность к атопическим заболеваниям (экзема, астма или сенная лихорадка).
Можно ли вылечить атопический дерматит беременных? Не полностью; из — за генетической предрасположенности к этому заболеванию. Но есть много способов контролировать его. В особенности первые проявления атопического дерматита хорошо поддаются лечению и легко контролируются.
Как лечить атопический дерматит при беременности? Основной целью лечения является облегчить зуд и уменьшить воспаление и покраснение кожи. Важно, чтобы во время беременности использовались лечебные препараты, которые являются полностью безопасными для здоровья матери и ребенка. Чаще всего используют увлажняющие средства, стероидные кремы или мази.
Увлажняющие (смягчающие кремы и мази) могут применяться несколько раз в день для предотвращения сухости кожи. Их много, поэтому важно выбрать именно то средство, которое вам подходит. Увлажняющие средства для ванн и использование заменителей мыла во многих случаях приносят облегчение. Не рекомендуется слишком часто принимать ванну или душ, это пересушивает кожу.
Стероидные кремы или жирные мази, содержащие стероиды часто необходимы для уменьшения симптомов. Их следует наносить только на пораженные участки кожи. Следует использовать самые слабые (например, гидрокортизон) или средней силы стероидные кремы. Количество крема должно быть минимальным. В идеальном случае 1 — 2 маленьких тюбика (15 — 30 гр.) будет достаточно. Тем не менее, в более тяжелых случаях, использование более сильного стероидного крема или мази в больших количества всегда предпочтительнее приема стероидов в виде таблеток.
Назначение стероидных таблеток является последним шагом для контролирования состояния, они должны приниматься только в небольших дозах и в течение короткого периода времени. Преднизолон является препаратом, который назначают во время беременности в случае серьезных обострений экземы.
Некоторые пациентки могут также воспользоваться дополнительными методами лечения, например, ультрафиолетовыми лучами (УФ типа B), которые считаются безопасными во время беременности.
Антибиотики могут оказаться необходимыми при мокнутии. Это может означать, что экзема инфицирована бактериями.
Следует избегать использования крема или мази, которые подавляют иммунную систему, такие как такролимус (Protopic ®) и пимекролимус (Elidel ®), поскольку они не получили лицензию на применение во время беременности. Хотя считается, что неофициальное использование этих препаратов на ограниченных областях кожи не причиняет вреда будущему ребенку, но серьезные исследования в этой области не проводились.
Кроме этого, зуд кожи могут облегчить антигистаминные препараты. Безопасными лекарствами в период беременности считаются:
- Седативные (успокоительные): клемастин, диметинден, хлорфенирамин.
- Неседативные: лоратадин, цетиризин.
Насколько это лечение является безопасным для здоровья матери и ребенка? Необходимо ли специальное наблюдение? Применение самых слабых или средней активности стероидных кремов или мазей в умеренных количествах является безопасным во время беременности. Сильные стероидные кремы или мази могут повлиять на развитие плода. Дети в этих случаях могут родиться с недостаточным весом, особенно при применении стероидных кремов или мазей в больших дозах (более, чем 50 г — 1/2 большого тюбика в месяц, или больше 200 — 300 г — 2 — 3 — больших тюбика в течение всего периода беременности). Короткие курсы (около 2 — х недель) преднизолона (стероиднoй таблетки), который является препаратом выбора среди таблетированных стероидных гормонов во время беременности, обычно не причиняeт вред ребенку. Однако оральное применение больших доз (более 10 мг в день) преднизолона в течение более длительного периода (более 2 — х недель) в течение первых 12 недель беременности может привести к развитию «заячьей губы» или «волчьей пасти» у ребенка. Продолжительное лечение стероидными таблетками (в котором обычно нет необходимости при АДБ) может также повлиять на развитие ребенка в целом, в частности на рост плода.
При применении стероидных таблеток у матери существует риск развития диабета (высокий уровень сахара) и гипертонии (высокое артериальное давление). Поэтому в дородовых клиниках должны проводиться постоянные измерения кровяного давления и анализы мочи, в то время как УЗИ может определить отклонения в развитии ребенка.
Возможны ли нормальные роды? Да.
Могут ли женщины с атопическим дерматитом беременности кормить грудью? Да. Даже при лечении стероидными таблетками женщина может кормить ребенка грудью, так как только незначительное количество стероидов попадает в грудное молоко. Однако эти женщины подвергаются риску развития экземы сосков из-за повышенной чувствительности кожи. Поэтому рекомендуется применение увлажняющих кремов для этой части тела. Если это стероидные кремы, то перед кормлением грудью ее нужно тщательно вымыть, чтобы предотвратить попадание в рот ребенка.
Несмотря на все усилия, которые были предприняты для того, чтобы информация, приведенная в данной информационной брошюре, являлась точной, не каждый из описанных способов лечения подходит или является достаточно эффективным для всех пациентов. Ваш лечащий врач сможет предоставить вам более подробную информацию.
Общая информация данной брошюры была заимствована из информационной брошюры для пациента (BAD). Эта брошюра была подготовлена рабочей группой «Kожные заболевания во время беременности», Европейской академии дерматологии и венерологии (ЕАДВ) и может не отражать официальной точки зрения Академии.
Источник
опубликовано 16/03/2015 12:04
обновлено 23/09/2017
— Беременность, Акушерство, гинекология, маммология, Дерматология
Источник
