Воспаление кожи подушечек пальцев

Виды и формы панариция, способы его лечения в зависимости от локализации процесса и стадии заболевания. Официальные и народные методы лечения, последствия при выборе неадекватных мер.
Что такое панариций?
Почему появляется панариций?
Классификация
Симптомы
Диагностика
Методы лечения
Оперативное вмешательство
Нетрадиционные методы лечения
Что такое панариций?
Панариций – гнойное воспаление пальца, в народе принято называть «волосень». Столь странное и непривычное для официальных медиков название прекрасно отражает природу заболевания: расположенные вдоль пальцев тонкие сухожильные волокна формируют сеточку, а затем и вовсе сливаются в один ствол – «волос», по которому воспалительный процесс способен достаточно быстро добраться до суставов и костей.
Ошибки в лечении простого с виду гнойничка могут быть печальными – вплоть до тотального воспаления трех фаланг пальца с расплавлением кости и ампутацией. Поэтому, почувствовав такие симптомы, как повышение температуры тела свыше 38 градусов, общая слабость и головокружение, лучше оставить самодеятельность и обратиться к специалисту.
Почему появляется панариций?
Непосредственными виновниками образования нагноений на пальцах рук и ног являются условно-патогенные микробы – стрепто- и стафилококки. Чаще всего они попадают в ткани через повреждения кожи – занозы и заусенцы, забытые ушибы и банальные царапинки. Значительно реже панариций развивается, как вторичная болезнь, в результате заноса инфекции из дремлющих абсцессов во внутренних органах.
Гноеродная микрофлора, обитающая повсеместно, способна стать причиной инфекционного процесса лишь при ослаблении собственной защиты организма – повреждении и снижении резистентности кожи, иммунодефиците и некоторых гормональных дисфункциях, таких как сахарный диабет. Поэтому гнойные воспаления пальцев нередко сопутствуют простудным заболеваниям и эндокринным расстройствам.
Нагноения на пальцах взывают микробы
Классификация
Для удобства выбора схемы лечения все заболевания принято классифицировать на виды по характеру воспаления, вовлеченности тканей в процесс и прочим признакам. Основу систематизации панарициев составляет глубина охвата тканей:
— кожный – на тыльной стороне пальцев;
— околоногтевой панариций часто является следствием чрезмерного усердия при маникюре и располагается вдоль кутикулы;
— подкожный , который способен в разы увеличить подушечку пальцев;
— подногтевой;
— гнойный артрит – ничто иное как суставной панариций – одна из опаснейших форм, способная привести к деформации пальца и потере подвижности его фаланг;
— сухожильный – форма заболевания, опасность которой заключается в быстром распространении вдоль сухожилий на всю кисть. Лечение сухожильного панариция без антибактериальной терапии не обходится.
— пандактилит – крайняя степень развития панариция, при которой гнойным воспалением охвачены все ткани пальца. Костный остов нередко под воздействием микрофлоры подвергается гнойному расплавлению. Лечение пандактелита заключается в ампутации пальца для предотвращения вовлечения в воспалительный процесс кисти.
Согласно классификации по месту расположения, выделяют панариций первой, второй и третей фаланги.
Существует несколько видов панариция
Симптомы
Клиническая картина панариция напрямую связана с глубиной распространения патологического процесса и местом его расположения.
— Внутрикожные нагноения в подушечках пальцев вызывают отек, распухание и чувство напряженности кожи, боль при этом умеренная, пульсирующая или ноющая.
— Околоногтевой панариций , спровоцированный погрешностями в маникюре, на первых этапа проявляется покраснением кутикулы и резкой болью. Через несколько дней появляется отечность и пузырек с гноем.
— Сухожильный панариций отличается сильной болезненностью каждого движения и быстрым распространением отечности на кисть и запястье. Сгибание и разгибание пальца приносит настолько мучительную боль, что большинство больных рефлекторно удерживают его в полусогнутом состоянии.
- При костном и суставном панариции боль не имеет четкой локализации – она пульсирующая, интенсивная, а порой просто невыносимая. Отечность быстро распространяется по всему пальцу, в виду чего движения становятся невозможными. При отсутствии адекватных мер лечения и запущенности процесса со временем образуются свищи, через которые гной вытекает наружу.
Одним из неотъемлемых признаков воспаления пальца является повышение местной температуры – кожа в месте локализации становится багряно-красной и горячей, что легко можно проверить, прикоснувшись одновременно к больному и здоровому пальцу. Но, повышение общей температуры тела свидетельствует о глубоком расположении процесса, поэтому обращаться к специалисту нужно незамедлительно.
Диагностика
Резкая пульсирующая боль, покраснение и отечность при поверхностных формах панариция позволяют незамедлительно поставить диагноз и начать лечение. При вовлечении в патологический процесс глубоких тканей – костей, суставов и сухожилий диагностика затрудняется размытостью клинической картины и отсутствием характерных симптомов. Для уточнения диагноза и получения достоверных данных о локализации болезни используют рентгенографию.
Интенсивные боли и отечность, появившиеся в самом начале болезни не имеют четкого отражения на рентгеновских снимках – бездушный аппарат регистрирует лишь явные изменения твердого остова пальца. Поэтому зачастую проходить процедуру приходится повторно с интервалом в 1-2 недели.
Методы лечения
Консервативное лечение, начатое в первые дни, может быть весьма эффективным. В ряде случаев удается остановить формирования абсцесса вполне простыми методами:
Ванночки с отварами трав, которые обладают противовоспалительным действием – череда, ромашка, календула.
Гипертонические растворы соды и соли также снижают признаки воспаления и способствуют уменьшению выделения воспалительной жидкости, которая является прекрасной средой для размножения гноеродной микрофлоры.
Повязки с линиментом по Вишневскому или левомеколем. Накладывать их полагается на ночь, даже в стадию формирования абсцесса.
Электрофорез с хлоридом натрия и некоторые другие физиопроцедуры.
Почти все эти способы лечения легко воспроизвести в домашних условиях, но важно знать, что температура воды в ванночках должна соответствовать 20-22 градусам. Облегчить боль и снизить отечность на ранних стадиях воспаления можно также приложением холода, теплые же ванночки в этот период будут лишь способствовать дальнейшему развитию процесса.
Оперативное вмешательство
«Поболит и перестанет» — основной принцип русского человека, благодаря которому многие заболевания остаются без лечения до самых поздних стадий. Так и с панарицием – активные меры чаще всего начинают принимать на 3-4 день после бессонной ночи. К этому времени образуется вполне устойчивая полость с гноем, единственным вариантом избавления от которой становится оперативное вмешательство.
Подкожный и околоногтевой панариций легко вскрыть и дома, для чего необходимо подготовить ножницы или острый нож – достаточно выдержать инструмент в спирте или водке 10-15 минут.
При локализации гнойного процесса под ногтем или глубоко в подушечке пальца, лучше обратиться за помощью к хирургу – лечение будет проведено в амбулаторных условиях. Гнойник вскрывают с двух сторон, потягивая насквозь турунду из марли. Оставить ее необходимо на несколько дней: она обеспечит сток гнойного экссудата и убережет от повторного развития панариция.
Сухожильный, костный и суставной панариций требуют серьезной терапии в отделении гнойной хирургии – вскрытие гнойных полостей и обработка антисептиками может проводиться неоднократно. Кроме того, в лечении используют стероидные противовоспалительные препараты, антибиотики, витамины и иммуномодуляторы.
Неотъемлемой частью лечения панариция является и антибиотикотерапия, для которой выбирают препараты широкого спектра действия, чаще всего из группы пенициллинов – амоксиклав, бициллин, реже цефалоспорины – цефотоксим, цефалопирин.
При повышении температуры тела свыше 38 градусов назначают и жаропонижающие, противовоспалительные препараты – диклофенак, парацетамол и другие.
Нетрадиционные методы лечения
В народной медицине скопилась масса рецептов лечения панариция, многие из которых вполне оправданы:
Прикладывание повязок с кашицей из листьев алоэ на ночь – растение действительно обладает уникальными противовоспалительными и регенерирующими свойствами.
Прикладывание кашицы из чеснока – мощное средство, обладающее антибактериальным эффектом.
Повязки с отварным луком также могут оказать помощь в борьбе с недугом.
Компресс с настойкой прополиса – уникального продукта, в составе которого присутствуют и антибактериальные, и противовоспалительные вещества.
Нетрадиционная медицина способна вылечить панариций
Чем бы вы ни решили лечить панариций, при выборе народных методов важно руководствоваться здравым смыслом и рекомендациями современной хирургии. Горячие ванночки и компрессы противопоказаны при гнойном воспалении, поскольку способствуют разрушению демаркационного вала, оберегающего окружающие ткани от патологии.
Раннее начало лечения, и принятие адекватных мер помогают избавиться от поверхностных форм панариция достаточно быстро. Если же пульсирующая боль не дает покоя, а позитивных тенденций не видно, не стесняйтесь обратиться к специалисту – осложнения, ведущие к нарушению подвижности пальца и даже его ампутации, не являются редкостью.
Источник
Подкожный панариций – это одна из разновидностей гнойного воспаления тканей пальцев верхних и нижних конечностей. При этом заболевании гной скапливается в подкожной (жировой) клетчатке фалангов пальца.
Болезнь может возникать у взрослых и детей. Воспаление чаще развивается у лиц физического труда, у мужчин несколько реже, чем у женщин. Преобладают пациенты зрелого возраста. До 90% случаев процесс локализуется в области ладонной поверхности и ногтевого валика концевой фаланги пальцев. Преимущественно панариций поражает I-й и II-й пальцы на правой руке.
Причины подкожного панариция
 Cтрепто-стафилококковая инфекцияПодкожный панариций развивается вследствие попадания инфекции в ткани пальцев через повреждения – бытовые или производственные травмы (порез, укол, ссадины, трещины). Даже небольшой укол в концевую фалангу может служить входными воротами для микроорганизмов.
Cтрепто-стафилококковая инфекцияПодкожный панариций развивается вследствие попадания инфекции в ткани пальцев через повреждения – бытовые или производственные травмы (порез, укол, ссадины, трещины). Даже небольшой укол в концевую фалангу может служить входными воротами для микроорганизмов.
Возбудителями могут быть:
- стафилококки (чаще всего);
- стрептококки;
- кишечная палочка;
- бактерии гнилостной инфекции.
Факторами, способствующими проникновению патогенных микроорганизмов в ткани и последующему развитию гнойного воспаления, являются:
- длительное действие на ткани рук раздражающих веществ;
- загрязнение поврежденного участка;
- нарушение микроциркуляции в тканях при постоянном переохлаждении, вибрации, повышенной влажности;
- действие токсических химических веществ и металлов;
- некачественно проведенный маникюр;
- попадание инородных тел под ноготь;
- мацерация кожи (разрыхление кожи под действием воды или влаги).
У ребенка кожа более нежная и тонкая, чаще подвергается травмированию. Факторами, провоцирующими развитие панариция у детей, являются:
- несовершенство или сбой в иммунной системе;
- нарушение обменных процессов;
- недостаток витаминов в организме;
- эндокринная патология;
- привычка грызть ногти;
- неаккуратная стрижка ногтей.
Симптомы панариция
Подкожный панариций имеет весьма характерные клинические проявления:
- постоянные сильные пульсирующие боли в области пораженной фаланги; боль усиливается при опускании кисти вниз;
- покраснение участка кожи над гнойником разной степени выраженности;
- для панариция проксимальной (расположенной ближе к кисти) и средней фаланги пальцев на руках покраснение может вначале появиться на тыльной поверхности (или боковых), а на ладонной стороне кожа имеет синюшный оттенок;
- отек и припухлость тканей в области поражения;
- ограничение подвижности из-за отека и боли;
- вынужденное (полусогнутое) положение пальца;
- лихорадка;
- ухудшение общего самочувствия пациента.
Возможные осложнения
 Подкожный панарицийПод достаточно прочной кожей ладонной поверхности кистей находится толстая прослойка жировой клетчатки, через которую проходят волокна соединительной ткани от надкостницы и сухожилий. В области концевых (дистальных) фаланг эти волокна образуют своеобразные ячейки, заполненные жировыми дольками. Часть волокон соединительной ткани срослись с надкостницей костей фаланг.
Подкожный панарицийПод достаточно прочной кожей ладонной поверхности кистей находится толстая прослойка жировой клетчатки, через которую проходят волокна соединительной ткани от надкостницы и сухожилий. В области концевых (дистальных) фаланг эти волокна образуют своеобразные ячейки, заполненные жировыми дольками. Часть волокон соединительной ткани срослись с надкостницей костей фаланг.
Эти структурные особенности строения позволяют воспалительному процессу быть ограниченным в течение продолжительного периода и иметь возможность распространения в глубину. Подкожный панариций – наиболее распространенная патология (из числа острых гнойных инфекций кисти), способная привести к тяжелым осложнениям.
Инфекция при этом может распространяться разными путями:
- на другие участки под кожей;
- по ходу волокон соединительной ткани на кость;
- в сустав;
- на сухожилия;
- через кровь;
- по лимфатическим сосудам.
Виды осложненных форм панариция: сухожильный, костный, ногтевой. Глубокие ткани поражаются в запущенных случаях болезни, при неправильном самостоятельном лечении в домашних условиях. У ребенка осложнения развиваются значительно быстрее, чем у взрослого. Поражение сухожилий чревато потерей подвижности. При костном панариции существует опасность тугоподвижности.
Диагностика
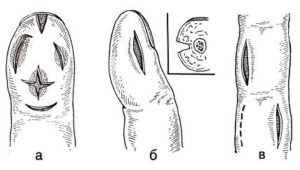 Подкожный панариций при разрезеПодкожный панариций особой сложности в диагностике не представляет. Хирург проводит опрос пациента и анализирует результаты осмотра. При позднем обращении, в запущенных тяжелых случаях может назначаться рентгенография стопы или кисти для уточнения степени тяжести процесса и развития осложнений.
Подкожный панариций при разрезеПодкожный панариций особой сложности в диагностике не представляет. Хирург проводит опрос пациента и анализирует результаты осмотра. При позднем обращении, в запущенных тяжелых случаях может назначаться рентгенография стопы или кисти для уточнения степени тяжести процесса и развития осложнений.
При осмотре врач использует ощупывание зоны поражения пуговчатым зондом: выявляя максимально болезненный участок для определения локализации гнойного очага. Хирург проводит в процессе осмотра дифференциальную диагностику различных форм панариция.
В первую очередь подкожный панариций следует отличить от костного, для которого характерно:
- более медленное развитие болезни;
- менее выраженный болевой синдром;
- припухлость фаланги колбообразной формы;
- другая локализация боли;
- формирование свища (канала для выделения гноя из очага поражения наружу).
При воспалении сухожильного влагалища (тендовагините) отмечаются:
- припухлость по всему полусогнутоиу пальцу;
- резко выраженная боль при его разгибании;
- отек, краснота, переходящие на кисть;
- ограниченная функция соседних пальцев.
Ногтевой панариций бывает 2-х видов: подногтевой и околоногтевой (паронихия). Для околоногтевого процесса на руке (который может быть профессиональным заболеванием) характерны: покраснение, припухлость и резкая болезненность ногтевого валика, через приподнятую кожу вокруг ногтя просвечивает гной.
Лечение
Подкожный панариций лечится консервативным и оперативным методом. Способ лечения зависит от серозной или гнойной фазы воспалительного процесса.
Симптомы серозной фазы воспаления
- распирающая боль;
- яркое покраснение;
- разлитая припухлость;
- нарушение функции в зоне очага;
- температура в пределах 37,50С;
- анализ крови без изменений;
- разлитая болезненность при обследовании зондом.
Симптомы гнойной фазы воспаления
- рука в вынужденном положении;
- пульсирующий характер боли;
- неравномерная краснота (бледнее в центре);
- припухлость ограниченная;
- функция нарушена не только в области очага, а и в соседних;
- увеличенные, болезненные лимфоузлы;
- в анализе крови характерные для воспаления изменения;
- локальная боль при обследовании зондом.
Современные методы лечения
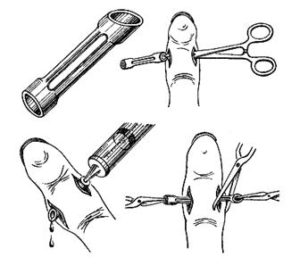 Лечение подкожного панарицияПри своевременном обращении лечение проводят в домашних условиях по назначению хирурга: теплые ванночки с розовым р-ром перманганата калия, соле-содовым р-ром (по 1ст.л. питьевой соды и соли на стакан теплой воды), примочки с Димексидом (разведенным водой в соотношении 1:4) и аппликации с антибактериальными мазями.
Лечение подкожного панарицияПри своевременном обращении лечение проводят в домашних условиях по назначению хирурга: теплые ванночки с розовым р-ром перманганата калия, соле-содовым р-ром (по 1ст.л. питьевой соды и соли на стакан теплой воды), примочки с Димексидом (разведенным водой в соотношении 1:4) и аппликации с антибактериальными мазями.
В лечении ребенка используют также травяные примочки и ванночки из настоя чистотела, календулы, ромашки (1 ст.л. на 200 мл кипятка).
Чтобы оборвать дальнейшее прогрессирование болезни, могут использоваться по назначению хирурга:
- холод;
- УВЧ;
- УФО;
- рентгенотерапия;
- антибиотики с широким спектром действия;
- иммобилизация и др.
При своевременном обращении за помощью до 70% пациентов удается пролечить в домашних условиях без операции. Если вылечить пациента консервативным путем не удалось, симптомы болезни нарастают, применяют оперативное лечение. Оно применяется только в фазе гнойного воспаления и возможности четкого определения локализации скопления гноя. Операция проводится под местной анестезией. Гнойный очаг вскрывают при помощи различного типа разреза, производят иссечение некротизированных тканей. При подногтевом скоплении гноя отслоившуюся часть ногтя удаляют.
В зависимости от локализации гнойника для наилучшего доступа к очагу разрезы могут быть:
- поперечные;
- овальные;
- щелевидные;
- боковые;
- дуговообразные;
- крестообразные.
После операции крестообразную рану лечат открытым путем, и она заживает быстрее, чем боковые разрезы с дренированием. Осложненные формы болезни необходимо лечить в условиях стационара. Обычно это длительный процесс. Долечивание может проводиться уже в домашних условиях.
В зависимости от локализации процесса и вида панариция после операции могут назначаться антибиотики с широким спектром действия. Они могут вводиться внутримышечно, внутривенно, внутрикостно. Их могут применять также для промывания раны. После очищения раны края разрезов сближают вторичными швами.
Мазевые повязки на рану с отделяемым не накладывают после вскрытия гнойника, так как это мешало бы оттоку гнойного отделяемого. На рану кладут сухую стерильную повязку, которая меняется ежедневно.
В настоящее время лечить гнойную рану могут с помощью мази, содержащей антибиотики на водорастворимой основе. Но вылечить пациента можно и без применения антибиотиков.
Гимнастические упражнения начинают делать еще до заживления раны, чтобы не допустить нарушения функции конечностей. Постепенно такие занятия расширяются.
Профилактика
Профилактика панарициев включает:
- соблюдение правил техники безопасности:
- правильную обработку микротравм антисептиками;
- соблюдение личной гигиены.
Источник
Беря в дом собаку, нужно быть готовым к большому количеству хлопот, как приятных, так и не очень. Как и люди, животные подвержены множеству заболеваний, но в отличие от человека, который может четко описать свое самочувствие, собака будет страдать молча.
Пододерматит – довольно распространенная болезнь, характеризующаяся воспалительным процессом в межпальцевом пространстве и на подушечках лап у собаки. Сильная болезненность, возникающая при движении, заставляет животное меньше двигаться. Внимательный и ответственный владелец без труда определит изменения в поведении своей собаки и сразу же покажет ее ветеринару.
Причины заболевания
Пододерматит у собак всегда является вторичным заболеванием, развивающимся на фоне какой-либо главной болезни. Ветеринарные специалисты считают, что пододерматит возникает у животных, имеющих слабый иммунитет. Перед тем как начать лечение дерматита, важно сначала выяснить истинную причину его развития, в противном случае терапия будет малоэффективной.
Основными причинами, вызывающими пододерматит, являются:
- грибковые поражения кожи;
- нарушения в работе гормональной системы, эндокринные болезни;
- наличие в организме животного паразитов (блох, клещей, гельминтов);
- аллергические дерматиты (контактные или пищевые);
- раковые новообразования;
- бактериальные инфекции, вызываемые стафилококком, протеем, синегнойной палочкой и др.;
- аутоиммунные болезни (васкулит, системная красная волчанка);
- различные травмы и трещинки на подушечках лап и пальцев;
- попадание под кожу лап стекол, острых предметов и колючек;
- раздражающий фактор (асфальтовое покрытие, реагенты, добавляемые при возникновении наледи зимой).
Некоторые породы собак (лабрадоры, немецкие овчарки, таксы и пекинесы) особо чувствительны к возникновению пододерматита. Именно у этих пород заболевание диагностируется чаще чем у других животных.
Симптомы пододерматита у собак
В зависимости от причины, спровоцировавшей пододерматит, симптомы заболевания будут существенно различаться, но существуют также и общие признаки болезни, характерные для всех форм пододерматита:
- Конечности собаки отекают, наблюдается их припухлость.
- Животное начинает хромать, а при особо тяжелом течении болезни собака может и вовсе утратить двигательную функцию.
- Питомец постоянно лижет лапы, выглядит беспокойным.
- В межпальцевом пространстве и на подушечках лап кожа, как правило, сильно краснеет, воспаляется, животное ощущает болезненность. Нередко происходит образование свищей, ран, нарывов.
Развитие пододерматита вследствие грибка или бактериальной микрофлоры сопровождается покраснением, воспалением и опуханием участков между пальцами и подушечек лап. Часто на пораженных местах образуются гнойники и язвы. Повышается местная температура тела.
Аллергия, появившаяся после контакта с различными реагентами, вызывает такие симптомы пододерматита, как:
- покраснение и воспаление кожи;
- очень сильный зуд на лапах, пальцев из-за расчесов практически не различить (настолько разодрана кожа);
- облысение лап (шерсть стремительно редеет и выпадает).
Общая аллергия имеет схожие симптомы с контактной, но зоны поражения сконцентрированы не только на конечностях собаки, а также на других участках туловища животного (чаще всего страдает морда).
Пододерматит, появляющийся на фоне аутоиммунных болезней, поддается диагностике труднее всех остальных форм заболевания. Чтобы выявить эту разновидность дерматита, потребуется пройти множество анализов. Симптоматика схожа с аллергическим пододерматитом, но все же имеются некоторые различия: кожа подушечек лап сильно уплотняется и темнеет.
Эндокринный фактор пододерматита проявляется сильным покраснением и воспалением кожи межпальцевого пространства.
Пододерматит онкологического характера считается самым опасным и характеризуется появлением на теле питомца различных новообразований, наростов и язв.
Узнайте также о других кожных заболеваниях у собак >>>
Диагностика
При появлении признаков пододерматита, животное как можно быстрее следует показать ветеринару. Доктор обязательно расспросит владельца собаки о таких особенностях, как:
- сезонности заболевания;
- контакте четвероного любимца с другими сородичами;
- введении в рацион питания животного новых продуктов;
- попытках хозяина самостоятельно вылечить болезнь.
Для постановки точного диагноза используются следующие методы:
- общий и биохимический анализ крови;
- анализ мочи;
- пробы на аллергены;
- цитология;
- биопсия;
- проба на восприимчивость к противомикробным препаратам.
Дифференциальная диагностика исключает наличие таких заболеваний, как грибковая инфекция кожи и демодекоз.
Лечение пододерматита у собак
Способы лечения напрямую зависят от причины, вызвавшей заболевание. Общей тактики терапии нет, для каждого больного животного лечение подбирается индивидуально. В основном назначаются следующие методы:
- применение противомикробных препаратов;
- использование противогрибковых средств;
- антигистаминная терапия;
- обработка пораженной кожи антисептиками;
- пожизненное применение некоторых лекарственных препаратов;
- специальная диета;
- хирургическое вмешательство.
Ветеринарный врач назначает лечение в зависимости от вида пододерматита, выявленного у больной собаки:
- Асептический вид характеризуется стойким воспалением и сильной болезненностью. Поражение тканей обычно не сопровождается гнойным процессом. Лечение в домашних условиях и направлено на ежедневную обработку ран антисептическими средствами.
- Гнойный вид пододерматита протекает с присоединением гнойной инфекции. Симптомы гнойного дерматита настолько яркие (сильная боль, высокая температура), что сомневаться в диагнозе не приходится. Лечить эту форму болезни нужно только с помощью противомикробных препаратов. В особо тяжелых случаях назначается оперативное вмешательство с целью удаления пораженных тканей.
Лечение пододерматита очень долгое, но даже после положительного исхода терапии нередко наблюдаются рецидивы заболевания (особенно в зимний и осенний периоды).
Профилактика
Чтобы предотвратить развитие заболевания, необходимо соблюдать несложные правила по уходу за домашним питомцем:
- Содержать в чистоте место собаки (регулярно вытряхивать и чистить лежанку).
- Следить за чистотой мисок для кормления животного.
- Вовремя подстригать собаке когти, не допускать их сильного отрастания.
- Стричь шерсть между пальцев лап.
- Кормить собаку только качественной и сбалансированной пищей.
- После посещения улицы мыть животному лапы.
- Своевременно проводить обработку собаки от паразитов.
- Исключить контакты питомца с больными собаками.
При появлении первых признаков пододерматита нужно как можно быстрее обращаться к ветеринару, не допуская запущенности заболевания. Прекращать назначенное врачом лечение нельзя, даже при явном улучшении состояния собаки, курс терапии необходимо завершить полностью.
Собаки очень ориентированы на человека и полностью доверяют своему хозяину. Заботливый владелец, увидев, что его питомец заболел пододерматитом, не станет надеяться на самостоятельное исцеление четвероногого любимца, а в самое ближайшее время покажет больного врачу.
Источник
