Воспаление костного мозга плеча

К числу болезней с осложненным течением относится воспаление костного мозга. При данном заболевании происходит поражение костей. Оно встречается в 6,65% случаев у пациентов с патологиями опорно-двигательного аппарата. Существует несколько видов остеомиелита, которые отличаются друг от друга клинической картиной и методом лечения.
Причины воспаления костного мозга

Затяжные депрессии и постоянные стрессы могут спровоцировать развитие воспалительного процесса в костном мозге
Привести к развитию патологии может заражение инфекционными возбудителями. Чаще всего в этом процессе участвуют стрептококки. Также провоцируют заболевание кишечные палочки, грибки, микобактерии и риккетсии. Любой из этих микроорганизмов вызывает воспаление, которое поражает структуру костей.
В международной классификации болезней воспаление костной ткани можно найти под кодом M86.
Привести к развитию воспалительного процесса могут следующие неблагоприятные факторы:
- Сбои в работе иммунной системы;
- Инфекционные патологии скрытого течения;
- Аллергия;
- Дефицит питательных компонентов из-за длительного отказа от пищи;
- Подверженность серьезным физическим нагрузкам;
- Патологии нервной системы и периферических сосудов;
- Зависимость от наркотических веществ;
- Авитаминоз;
- Перепады температурных режимов.
Воспаление провоцируется заболеваниями, которые отрицательно отражаются на работе иммунной системы. В результате этого ее функция угнетается. К такому исходу приводит СПИД, сахарный диабет, почечная и печеночная недостаточность, а также пересадка органов.
Кость коленного сустава или другой части тела человека поражается по причине получения механического повреждения, ожога, простудного заболевания или обморожения. В качестве провоцирующего фактора выступают стрессы и затяжные депрессии.
Классификация
Специалисты выделяют несколько форм воспаления костного мозга. Заболевание классифицируется по характеру течения патологического процесса. Выделяют следующие виды:
- Острый. Симптоматика болезни характеризуется стремительным течением. У пациента возникает яркая реакция воспалительного типа, которая сопровождается интоксикацией всего организма;
- Хронический. В эту форму перетекает острое воспаление. О развитии хронического остеомиелита говорит образование некрозных зон и свищей в костях.
Выделяют и другие виды воспалительного процесса в костном мозге, которые отличаются механизмом появления патологии. Болезнь может быть таких форм:
- Первичная. Это гематогенный или эндогенный тип остеомиелита. Патология вызывается гноеродными возбудителями. Они оказываются в кости, проникая в нее через кровь из очага поражения. Чаще всего это фурункулы, инфицированные ранки, синуситы, абсцессы или отиты. Больше всего подвержены первичной форме остеомиелита дети и подростки;
- Вторичная. Заболевание еще называют посттравматическим или экзогенным. Оно приводит к повреждению костных тканей. Причинами патологии являются хирургические вмешательства, пулевые ранения и переломы;
- Контактно-компрессионная. Еще одна форма остеомиелита, которая вызывается гнойной инфекцией, поразившей соседние участки. Это могут быть панариции, глубокие свищи или пролежни.
Только специалист может правильно определить форму патологии, от которой страдает пациент. После тщательной диагностики он подберет больному адекватное лечение, способствующее улучшению его общего состояния здоровья.
Симптоматика

Симптоматика воспаления костного мозга сопровождается сильными головными болями и возможной потерей сознания
Асептическое воспаление, из-за которого происходит поражение костного мозга, характеризуется соответствующей симптоматикой. Выраженность клинических признаков зависит от вида патологии и сложности ее течения.
Болезнь начинается с появления гнойного образования. Обычно пациенты обнаруживают его спустя 2-3 дня. К этому моменту возникает отечность тканей и явная припухлость. Пациент ощущает боль в момент прощупывания сустава.
Кожа, которая покрывает место, где локализуется инфекция, краснеет. Под пальцами прощупывается полость с гнойным содержимым. При остром течении остеомиелита клинические признаки сохраняются в течение 3 недель. В это время пациента тревожат следующие симптомы недомогания:
- Болевой синдром в месте инфицирования;
- Увеличение местной и общей температуры тела;
- Осложнения на внутренние органы;
- Головные боли;
- Потеря сознания;
- Повышенная потливость.
Больные начинают жаловаться на сильные боли ноющего характера в области пораженного позвонка. При помощи анальгетиков им не удается справиться с приступом. Боль начинает усиливаться в момент совершения движения. В состоянии покоя она не утихает.
Сложнее всего больным переносить симптомы спинномозгового расстройства неврологического характера. Появившийся в пораженной зоне абсцесс начинает давить на нервные окончания. Воспаление данных элементов отрицательно сказывается на функционировании внутренних органов. Без адекватного лечения ситуация продолжит ухудшаться, из-за чего человек может умереть.
Осложнения без лечения
Отсутствие лечения приводит к прогрессированию воспалительного процесса в костном мозге. В итоге у человека развиваются осложнения, нарушающие работу внутренних систем.
Без адекватной терапии остеомиелит приводит к следующим осложнениям:
- Абсцессы, которые сопровождаются гнойными скоплениями за пределами костной ткани;
- Артриты, которые приводят к выделению гноя в очаге воспаления и за его пределами;
- Остановка роста костной ткани и ее деформация (осложнение встречается у детей и подростков);
- Самопроизвольные переломы из-за низкой прочности костей;
- Полное обездвиживание суставов;
- Нарушенная подвижность из-за повреждения мышц;
- Появление злокачественных новообразований;
- Заражение системы кроветворения;
- Острые воспалительные процессы в почках;
- Анемия, вызванная продолжительным течением воспаления.
Каждое из осложнений требует дополнительной терапии, которая направлена на устранение патологического процесса.
Диагностика и нормы
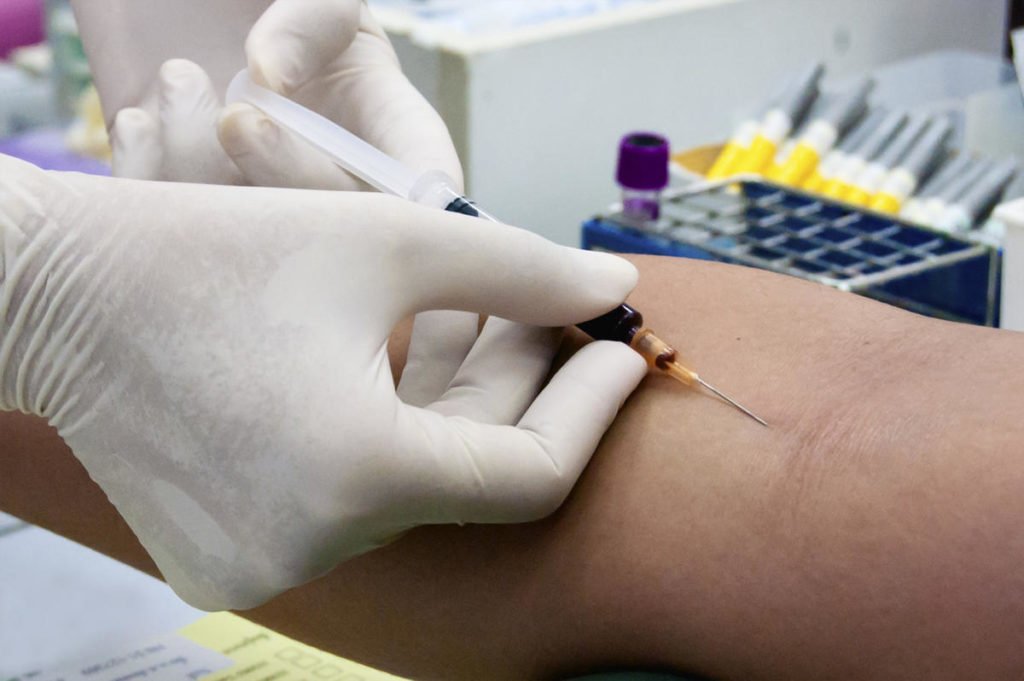
Общий анализ крови обязателен для данного вида заболевания
Ни один специалист не может поставить правильный диагноз пациенту без проведения полноценного обследования. Медицинский осмотр позволяет определить очаг поражения. Точную информацию о состоянии больного дают результаты лабораторных и инструментальных методов диагностики.
При подозрении на воспаление в костных тканях требуется проведение следующих диагностических мероприятий:
- Общий анализ крови. С его помощью определяется наличие воспаления костного мозга. У здорового человека количество лейкоцитов не превышает отметки в 4-9, нейтрофилы находятся на уровне 2-5, а СОЭ – 5-10. Превышение данных показателей говорит о патологии;
- Биохимический анализ крови. На воспаление указывает уровень белка менее 60, реактивного белка больше 5, а альбуминов меньше 30;
- Общий анализ мочи. Основным признаком патологии является увеличенное количество эритроцитов, превышающее отметку в 10. Лейкоциты при этом достигают 7 и более единиц. Также в анализе будут присутствовать цилиндры.
Дополнительно проводится инструментальная диагностика, в которую включены:
- Ультразвуковое исследование (УЗИ);
- Рентгенография;
- Инфракрасное сканирование;
- Компьютерная томография (КТ).
В ходе постановки диагноза учитываются не только результаты анализов, но и текущее состояние пациента.
В обязательном порядке проводится дифференциальная диагностика. С ее помощью можно отличить воспаление от аллергического артрита, сильного ушиба, межмышечной флегмоны, костных опухолей, остеохондроза, сифилиса, гематомы с нагноениями, ревматизма и прочими патологиями с похожей симптоматикой
.
Виды лечения
Воспаление костного мозга в отделах позвоночника проводится строго в медицинском учреждении. Только под контролем специалиста можно рассчитывать на достижение выздоровления. Больным в зависимости от тяжести течения остеомиелита назначается медикаментозная или радикальная терапия. Лечение подбирается в соответствии с индивидуальными особенностями организма человека.
Медикаментозное
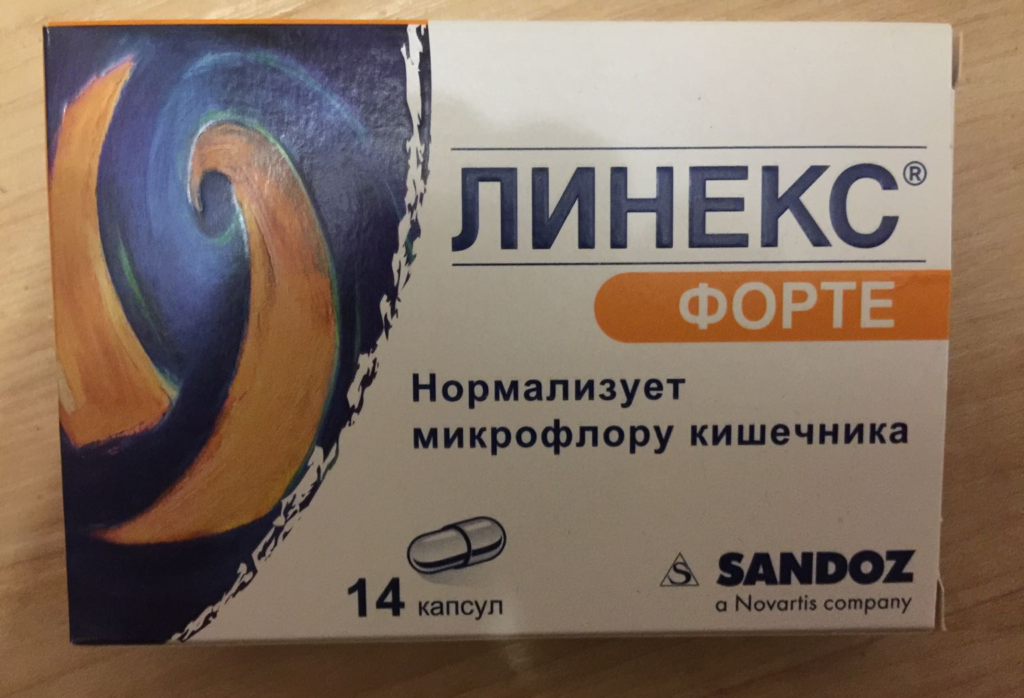
Взрослым внутрь по 2 капсулы 3 раза в день, запивая небольшим количеством жидкости; грудным детям и детям до 2 лет – по 1 капсуле 3 раза в сутки; детям от 2 до 12 лет – по 1-2 капсулы 3 раза в сутки вместе с чаем
Костную ткань, которая воспаляется, медики предлагают лечить медикаментозно. На выбор схемы терапии влияют результаты пройденных пациентом анализов. При остеомиелите принято назначать следующие препараты:
- Медикаменты для устранения гемодинамических и электролитных сбоев («Альбумин», «Плазма»);
- Препараты для выведения из организма токсических веществ («Нормо Соль», хлорид натрия);
- Антибиотики широкого спектра действия («Мефоксин», Гентамицин»);
- Иммуномодуляторы («Тимоген», «Амиксин»).
Медикаментозная терапия направлена на подавление активности возбудителя воспалительного процесса и повышение защитных сил организма больного. Во время приема антибиотика пациенту назначается препарат, который позволяет защитить микрофлору кишечника от отрицательного влияния сильнодействующих медикаментов. В таком случае принято давать «Бифиформ» или «Линекс».
Хирургическое вмешательство
Оперативное вмешательство должно быть назначено при наличии у пациента соответствующих показаний. Решение о необходимости проведения радикальной терапии с целью устранения воспаления костного мозга принимает лечащий врач.
Выделяют несколько видов хирургического вмешательства, направленных на устранение очага поражения в костной ткани:
- Операция в сопровождении с первичной обработкой пораженного места. В данном случае проводится удаление воспаленной ткани;
- Остеоперфорация. Лечение предусматривает процедуру дренирования очага поражения. Данная операция показана пациентам, у которых диагностировано острое течение остеомиелита. Дополнительно проводится терапия антибиотиками и обработка пораженного места антисептиками;
- Радикальное хирургическое лечение. Терапия показана больным, которые страдают от хронической формы воспаления костного мозга.
В отдельных случаях медики назначают больным восстановительную операцию.
В качестве вспомогательных мер пациентам предлагается посещение физиотерапевтических процедур. ЛФК (лечебная физкультура) благоприятно сказывается на улучшении функционирования пораженного болезнью опорно-двигательного аппарата и состояние мышц. К гимнастике можно приступать после снижения интенсивности болевого синдрома. Обязательно нужно получить перед этим разрешение на ЛФК у своего лечащего врача.
Физиотерапевтическое лечение рекомендуется сочетать с правильным питанием. Сбалансированная диета позволяет насытить организм ценными микроэлементами, которые положительно сказываются на костной ткани.
Народные средства
Нередко пациенты пытаются справиться с воспалением костного мозга при помощи средств, которые предложены народной медициной.
Нельзя рассматривать народную терапию как основной способ борьбы с патологией костной ткани. Ее применяют исключительно в качестве вспомогательного лечения только после получения на это разрешения со стороны лечащего врача.
Действие народной терапии при воспалении костного мозга направлено на улучшение общего состояния пациента, устранения приступов лихорадки, укрепления иммунной системы и снижения болевого синдрома.
Алоэ
Лекарственное растение отличается выраженным регенерирующим действием. Именно из-за этого действия народная медицина рекомендует использовать алоэ при воспалении костных тканей.
В чистую посудину необходимо положить сырье, после чего обдать его горячей водой. Обработанными руками требуется выжать из растения сок, процедить его через стерильный кусок марли. Готовым продуктом на основе алоэ необходимо смазывать пораженные места рядом с очагами поражения около 4 раз в день.
Грецкий орех

Большинство орехов, в том числе и грецкий, являются источником кальция, фосфора и калия – питательных веществ, необходимых для прочности и здоровья костей
Перегородки грецких орехов (200 г) необходимо залить 0,5 л самогона или качественной водки. Средство нужно настаивать в течение 14 суток. Лучше всего держать состав в темном прохладном месте.
Готовую настойку следует принимать по 15 мл 3 раза в день. Терапию продолжают до тех пор, пока не наступит заметное улучшение состояния здоровья больного.
Береста
Для приготовления рецепта потребуется вещество, которое находится в корнях березы. С их помощью можно бороться с токсинами и болевым синдромом. Корни дерева следует хорошо промыть и той частью, из которой выделяется целебная жидкость, приложить к месту поражения. Таким способом можно лечить даже маленьких детей, так как он не имеет серьезных противопоказаний.
Сирень
Цветки и почки сирены нужно залить водкой в соотношении 1:2. Банку требуется плотно закрыть и поставить в темное место сроком на 2 недели. После полученный состав нужно процедить через марлю. Готовую настойку используют в процессе наложения лечебных компрессов на больные места с целью купирования болей.
Барбарис
Для приготовления народного средства понадобится корень барбариса. Его промывают и измельчают. Далее требуется поместить сырье в чистую кастрюлю и залить холодной водой. Средство необходимо кипятить на огне в течение 30 минут. После его настаивают на протяжении 6-8 часов.
Готовый отвар рекомендуется пить по 10 мл перед приемом пищи в течение 3 месяцев. Разрешается хранить лекарство в холодильнике не дольше 5 суток.
Тысячелистник

Народная медицина утверждает, что полезные свойства тысячелистника таковы, что он может избавить человека от болезней вообще, даже если болезни мучили его годы
1 ст. л. травы тысячелистника необходимо тщательно измельчить и залить 200 мл воды, доведенной до кипения. Народное средство нужно накрыть крышкой и настаивать в течение получаса. Далее лекарство на основе натурального сырья процеживают и дают больному около 4 раз в день. Курс такого лечения необходимо продолжать в течение 7 суток. После обязательно нужно сделать недельный перерыв.
Еще одним эффективным вспомогательным методом является наложение на пораженные области компрессы с линиментом Вишневского. Аптечная мазь хорошо справляется с нагноениями, поэтому такая терапия при воспалении костного мозга является целесообразной. Терапию можно продолжать на протяжении 10 суток. Процедуру выполняют перед сном. Утром остатки средства нужно смыть теплой водой.
Прогноз
Врачи не всегда могут правильно спрогнозировать исход лечения воспаления костного мозга. Прогноз будет зависеть от степени развития патологического процесса, возраста пациента, наличия сопутствующих заболеваний и своевременности проведения терапии.
Пациент имеет возможность справиться с воспалением костного мозга, которое характеризуется хроническим течением. Чем раньше он приступит к терапии, тем выше его шансы на благоприятный прогноз. При застарелых формах заболевания могут быть проблемы с достижением ремиссии. Все потому, что пораженные места во время прогрессирования патологии деформируются. Не исключается появление дистрофии костей.
Источник
Остеомиелит – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). В зависимости от этиологии остеомиелита он подразделяется на неспецифический и специфический (туберкулезный, сифилитический, бруцеллезный и т. п.); посттравматический, гематогеный, послеоперационный, контактный. Клиническая картина зависит от вида остеомиелита и его формы (острая или хроническая). Основу лечения острого остеомиелита составляет вскрытие и санация всех гнойников, при хроническом остеомиелите — удаление полостей, свищей и секвестров.
Общие сведения
Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые – чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже – грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
- посттравматический (после открытых переломов);
- огнестрельный (после огнестрельных переломов);
- послеоперационный (после проведения спиц или операций на костях);
- контактный (при переходе воспаления с окружающих тканей).
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных – переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Острый остеомиелит
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно – в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Через 1-2 недели в центре поражения формируется очаг флюктуации (жидкость в мягких тканях). Гной проникает в мышцы, образуется межмышечная флегмона. Если флегмону не вскрыть, она может вскрыться самостоятельно с образованием свища или прогрессировать, приводя к развитию параартикулярной флегмоны, вторичного гнойного артрита или сепсиса.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение – значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
Хронический остеомиелит
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация – образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Лечение
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Источник

