Воспаление яичников у кормящей мамы
В период беременности организм женщины переживает огромные нагрузки. Нередко молодые мамы жалуются на то, что болят яичники после родов. Это свидетельствует о течении восстановительного процесса, возникновении патологий придатков или их обострении.
Продолжительность восстановительного послеродового периода
Срок восстановления организма индивидуален. Возвращение органов и систем к функциональности в привычном дородовом режиме происходит за 40–60 дней. Полное восстановление, включая нормализацию гормонального фона и менструального цикла, состояния кожи, волос и ногтей происходит в срок 6–12 месяцев. Вероятность нового зачатия достигает пика после окончания грудного вскармливания.
Срок перестройки организма возрастает при течении хронических болезней, осложнений в течение беременности и родов, проведении кесарева сечения.
Инволюция матки происходит за 8–10 недель. Этот период сопровождается болями.  Дискомфорт усиливается во время прикладывания младенца к груди. Это объясняется ростом гормона окситоцина при каждом кормлении, стимулирующего маточные сокращения. Повышение мышечного тонуса после родов требуется для скорейшего уменьшения органа, выхода лохий – сгустков крови и эндометрия. Женщины путают маточные боли с болями в яичнике, однако на ранних сроках дискомфорт обычно присутствует в матке.
Дискомфорт усиливается во время прикладывания младенца к груди. Это объясняется ростом гормона окситоцина при каждом кормлении, стимулирующего маточные сокращения. Повышение мышечного тонуса после родов требуется для скорейшего уменьшения органа, выхода лохий – сгустков крови и эндометрия. Женщины путают маточные боли с болями в яичнике, однако на ранних сроках дискомфорт обычно присутствует в матке.
Функциональность придатков при отсутствии лактации возобновляется через 1,5 месяца после родов. На фоне грудного вскармливания они находятся в «спящем» режиме, не продуцируя яйцеклетки. 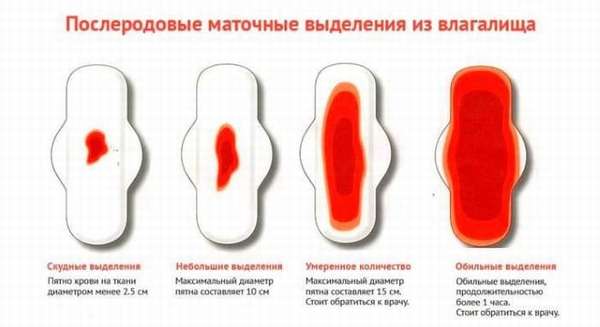 Первые менструации при лактации приходят через 6–8 месяцев, их отсутствие в течение года считается нормой. Чаще всего они начинаются в период введения малышу взрослой пищи – это уменьшает выработку молока и снижает уровень гормона пролактина. Последний препятствует возобновлению работы яичников в период грудного вскармливания, приостанавливая развитие яйцеклеток.
Первые менструации при лактации приходят через 6–8 месяцев, их отсутствие в течение года считается нормой. Чаще всего они начинаются в период введения малышу взрослой пищи – это уменьшает выработку молока и снижает уровень гормона пролактина. Последний препятствует возобновлению работы яичников в период грудного вскармливания, приостанавливая развитие яйцеклеток.
В период лактации существует вероятность зачатия даже при отсутствии менструаций, поэтому кормящим мамам необходимо использовать средства контрацепции.
Причины болей
Яичники могут болеть после родов по физиологическим причинам. Их функциональность приостанавливается на весь период беременности и лактации. Возобновление их работоспособности сопровождается болевыми ощущениями низкой интенсивности. Это свидетельствует о следующем:
- рост фолликулов – тянущие несильные боли в первой фазе менструального цикла, проявляются на 9–13 дни,
- период овуляции – 14–15 день цикла, острая боль низкой интенсивности возникает по достижению фолликулом 18–22 мм в диаметре и при его разрыве, дискомфорт присутствует от 2–3 часов до 1–2 дней,
- приближение менструации – непосредственно перед началом кровотечения могут присутствовать тянущие боли внизу живота, обычно локализующиеся в матке.
Существует и ложная боль в яичниках. Пациентки часто путают дискомфорт с другими процессами и заболеваниями организма. После родов боли возникают при инволюции матки, восстановлении положения органов и связок. Вероятна психогенная причина симптома – пациентки ощущают несуществующую боль в связи с послеродовыми особенностями ЦНС, после тяжёлого родоразрешения или при наличии страхов, например, боязни материнства.

При патологическом процессе левый или правый яичники после родов болят с разной интенсивностью – боль варьируется от ноющей до острой. Симптом не зависит от фазы менструального цикла. Болезни придатков в послеродовом периоде:
- Аднексит. Воспаление матки, её труб и яичников. Способен возникать в результате инфицирования матки во время родов или в период восстановления. Другая причина развития патологии – переохлаждение организма.
- Оофорит. Воспалительный процесс в придатках. Возникает при инфекционном процессе, протекающем длительное время без лечения.
- Киста или опухоль. Крупные новообразования сдавливают соседние органы, в результате чего болят яичники, нарушается работа кишечника, учащаются позывы к мочеиспусканию. После родов часто отмечается рост патологии в связи с гормональным сбоем.
- Разрыв яичника или его кисты. Сопровождается резкой, острой болью, ухудшением самочувствия, слабостью, повышением температуры тела. Апоплексия требует немедленного обращения за медицинской помощью.
Вероятность развития заболеваний придатков увеличивается при тяжёлых родах, наличии хронических патологий, несоблюдении правил восстановления после родов, отказа планового посещения врача. Всем молодым мамам в качестве профилактики рекомендуется посетить гинеколога через неделю и через 30 дней после выписки из роддома.
Когда необходима помощь врача
Если болит яичник через месяц или два после родов, это не является признаком патологии. Так проявляется восстановление организма. Дискомфорт не должен снижать работоспособность женщины и негативно сказываться на её самочувствии. Подобные боли почти неощутимы, но присутствуют постоянно.

Непроходящий болевой синдром, его усиление, отсутствие уменьшения интенсивности в ходе восстановления организма требуют посещения врача. Это признак того, что яичники болят после родов в связи с развитием в них патологического процесса.
Симптомы, требующие посещения врача:
- интенсивные боли в яичниках острого, тупого или ноющего характера,
- наличие патологических выделений из влагалища,
- повышение температуры тела,
- межменструальные маточные кровотечения,
- возникновение боли позже, чем через 2 месяца после родов, длящейся более недели,
- длительное присутствие лохий.
Рост температуры тела в первые недели после родов свидетельствует о наличии острого воспалительного процесса в матке или яичниках.
Болит один из яичников
Если болит правый или левый яичник после родов по отдельности, стоит дифференцировать возможную патологию с другими болезнями органов малого таза.  Данный симптом возникает и при течении естественных физиологических процессов. Боли в одном из яичников – следствие роста фолликулов и возникновения овуляции. У большинства женщин яйцеклетка выходит только из одного придатка, возможна поочерёдная работа органов в течение хода менструальных циклов.
Данный симптом возникает и при течении естественных физиологических процессов. Боли в одном из яичников – следствие роста фолликулов и возникновения овуляции. У большинства женщин яйцеклетка выходит только из одного придатка, возможна поочерёдная работа органов в течение хода менструальных циклов.
Правый яичник считается наиболее активным, в результате этого он чаще, чем левый, подвергается различным патологиям.
После родов может болеть как один, так и сразу оба яичника. Локализация дискомфорта определяется активностью придатков в течение менструальных циклов. Обычно боли присутствуют с правой стороны. Доминантный орган более чувствителен в связи с развитостью кровеносной системы в его области. В результате ослабленности организма после родов дискомфорт ощущается сильнее. Это относится и к физиологическим, и к патологическим болям.
Заболевания яичников не всегда затрагивают оба органа. Воспалению или инфицированию может подвергаться только один из придатков. Боли слева или справа внизу живота вероятны при течении одностороннего оофорита или поражении только одного яичника при аднексите. Кисты и опухоли обычно возникают на одном из органов, что также вызывает дискомфорт только с одной из сторон.
Болевые ощущения от воспалительного процесса, вызванного родоразрешением, возникают не позднее, чем через 30-44 дня после родов, тогда как симптомы новообразований развиваются с началом восстановления менструального цикла.
Обращаться к врачу следует при непроходящих болях. Дискомфорт, возникающий в определённые дни цикла или в первые 1-2 месяца после родов, не снижающий работоспособность, может иметь физиологический характер. Если один из яичников болит сильно, диагностика назначается независимо от времени возникновения симптома.
Методы диагностики боли в придатках
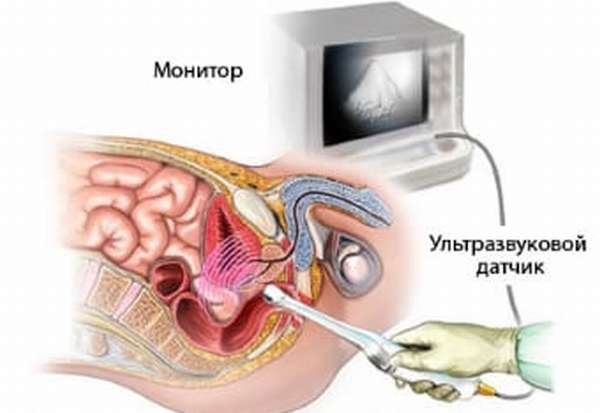
Обследование на наличие отклонений в здоровье половой сферы молодые мамы в плановом порядке проходят ещё до выписки из роддома.  Первоначально врач осведомляется о самочувствии женщины, наличии болей или других симптомов, которые требуют устранения. Назначается УЗИ матки для выявления воспалений и обнаружения возможных остатков плаценты, общие анализы крови и мочи для контроля состояния организма. На этих этапах болезни придатков возникают редко, поэтому дополнительная диагностика назначается через 30 дней после родов. Женщине следует пройти исследования:
Первоначально врач осведомляется о самочувствии женщины, наличии болей или других симптомов, которые требуют устранения. Назначается УЗИ матки для выявления воспалений и обнаружения возможных остатков плаценты, общие анализы крови и мочи для контроля состояния организма. На этих этапах болезни придатков возникают редко, поэтому дополнительная диагностика назначается через 30 дней после родов. Женщине следует пройти исследования:
- УЗИ малого таза. Выявление размеров органов, наличия воспалительного процесса, новообразований. Осмотр матки на наличие оставшихся сгустков крови.
- Фолликулометрия. Исследование придатков, определяющее функциональность их репродуктивной функции. Заключается в контроле созревания фолликулов и осуществления овуляции.
- Мазок из влагалища. Оценка местной микрофлоры. Исключение течения инфекционных и воспалительных процессов.
- Гинекологический осмотр. Пальпация внутренних органов. Оценка их размеров, структуры, интенсивности болей, процесса восстановления.
Для поддержания функциональности щитовидной железы и яичников молодым мамам назначают препараты йода и фолиевой кислоты.
Спустя 3-6 месяцев после родов женщине необходимо сдать анализы на уровень гормонов. 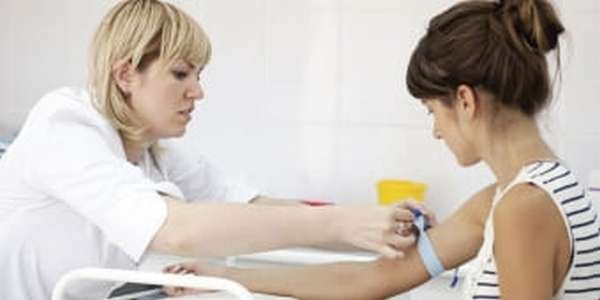 В более раннее время исследование малоинформативно в связи с неустоявшейся эндокринной функцией организма. По результатам анализа определяется работоспособность яичников. Отклонения в их значении свидетельствуют о незаконченном восстановлении или наличии заболеваний половых органов, что может сопровождаться болями. Для профилактики повторно проводятся все этапы диагностики.
В более раннее время исследование малоинформативно в связи с неустоявшейся эндокринной функцией организма. По результатам анализа определяется работоспособность яичников. Отклонения в их значении свидетельствуют о незаконченном восстановлении или наличии заболеваний половых органов, что может сопровождаться болями. Для профилактики повторно проводятся все этапы диагностики.
Осложнения при отсутствии обследования
При отказе от проведения исследований женщина подвергает себя риску развития заболеваний. Патологии яичников и матки после родов, вызывающие боль, возникают нередко, так как половые органы в период беременности претерпевают огромные нагрузки. Возможные осложнения:
- воспаление придатков и/или матки,
- инфекции половых путей,
- нагноение швов – при их наличии,
- скопление жидкости в полости матки,
- кистозное поражение яичников,
- непроходящие интенсивные боли внизу живота,
- нерегулярность менструального цикла или полное его отсутствие,
- гормональный дисбаланс,
- эндометриоз.
 При обнаружении заболеваний яичников или матки после родов женщине рекомендуется незамедлительно начинать лечение для устранения болей. Без терапии на фоне ослабленного иммунитета они способны перейти в тяжёлую стадию или хроническую форму. В период лактации назначаются препараты, не приносящие вреда ребёнку. При необходимости применения сильных средств грудное вскармливание прекращается.
При обнаружении заболеваний яичников или матки после родов женщине рекомендуется незамедлительно начинать лечение для устранения болей. Без терапии на фоне ослабленного иммунитета они способны перейти в тяжёлую стадию или хроническую форму. В период лактации назначаются препараты, не приносящие вреда ребёнку. При необходимости применения сильных средств грудное вскармливание прекращается.
В норме яичники после родов могут болеть не дольше 40-60 дней. Подобный симптом свидетельствует о восстановлении организма. Для исключения течения заболеваний необходимо проходить плановые обследования. Боли низкой интенсивности в определённые дни цикла спустя 2–3 месяца после родов чаще всего носят физиологический характер и не требуют лечения. Длительные ноющие боли – признак болезни придатков.
Загрузка…
Источник
Рождение ребенка и период после родов – настоящее испытание для организма матери. Вместе с ощущением счастья от появления на свет ребенка, в ранний послеродовой период женщина может чувствовать сильную усталость, опустошенность, боль, слабость, разбитость. Могут возникнуть сложности с секрецией молочных желез и налаживанием вскармливания. После родов происходит инволюция, которая затрагивает все системы организма. Наиболее активно восстановление происходит в половых органах.
Матка после родов – обширная раневая поверхность. В период заживления выделяется особый секрет – лохии. Матка сокращается, уменьшается в размерах и в массе. Формируется ее шейка и зев. Влагалище восстанавливает тонус мышц, происходит заживление трещин и разрывов. Период после родов опасен тем, что могут развиться различные патологические состояния у кормящих матерей. Одним из распространенных заболеваний является аднексит – воспалительный процесс в маточных трубах и яичниках.
Важно! Молодая мать должна внимательно относиться ко всем изменениям и болезненным ощущениям в своем организме, выявление и лечение патологии на ранних стадиях позволяет сохранить грудное вскармливание.
Аднексит после родов: этиология и патогенез
Роды и секреция грудного молока ослабляют состояние гуморального и клеточного иммунитета. Аднексит может являться следствием первичного инфицирования или обострения хронического воспалительного процесса в яичниках и маточных трубах на фоне снижения защитных реакций. В первом случае, патологические микроорганизмы проникают в придатки с лимфатической жидкостью из полости матки и влагалища. Процесс запускают патогенные, условно-патогенные бактерии и простейшие: гонококки, трихомонады, хламидии, кишечные палочки, стрептококки и стафилококки.
В начале процесса маточные трубы приобретают отечный вид, в слизистой оболочке и слое мышц скапливается инфильтрат из круглых клеток эпителиальной ткани, сосуды резко расширены. Далее происходит отмирание и слущивание пластов плоского эпителия со слизистой оболочки трубы матки, просвет ее уменьшается из-за серозных и фиброзных инфильтратов. Труба меняет форму, вид. В ней может скапливаться серозное (гидросальпинкс) или гнойное содержимое (пиосальпинкс), часто она спаивается с соседними органами. Процесс распространяется на яичники: они увеличиваются, отекают и болят.
Симптомы и осложнения аднексита при грудном вскармливании
Первые признаки аднексита развиваются обычно на 8-10 сутки после родов.
Молодая мать может страдать от следующих симптомов:
- озноба и жара с резким повышением температуры;
- выраженных болевых ощущений в районе паха чаще с одной стороны;
- слабости;
- учащенного мочеиспускания с частыми ложными позывами;
- расстройств пищеварительной функции: вздутия живота, тошноты, рвоты, неустойчивого стула.
Особенности протекания аднексита после родов: изменение лохий, они становятся обильными и приобретают белый цвет, могут иметь гнойный либо гнилостный характер. Швы на промежности могут заживать медленнее и загнаиваться. Грудное вскармливание стимулирует сокращение матки и может провоцировать усиление болезненных ощущений. Миграция инфекции в организме может спровоцировать мастит.
Важно знать! Самое опасное осложнение аднексита – разрыв маточной трубы с выходом ее гнойного содержимого в брюшную полость. Это состояние называется перитонит, оно угрожает жизни молодой матери. Патология требует срочной госпитализации и оперативного вмешательства, даже, несмотря на грудное вскармливание.
Симптомы перитонита:
- резкие острые боли внизу живота;
- напряжение брюшной стенки;
- высокая температура;
- тошнота, рвота.
Врач скорой помощи выявляет резкую выраженность симптома Щеткина-Блюмберга: при пальпации брюшной полости боль становится нестерпимой для пациентки в момент отрыва руки. Мать экстренно госпитализируют, грудное вскармливание замещают на искусственное.
Важно! Будущая мать должна пролечить хронический аднексит еще на этапе планирования беременности, чтобы не страдать от болезни после родов и не ставить под сомнение сам факт рождения здорового ребенка и естественного вскармливания.
Аднексит может стать причиной выкидыша, преждевременных родов и внутриутробного инфицирования ребенка. Из воспаленных яичников и труб патогенные микроорганизмы могут мигрировать в матку, проникать через плаценту и заражать плод. Грудное вскармливание – стимул для матери, чтобы внимательно относится к своему состоянию ради здоровья ребенка.
Диагностика аднексита при грудном вскармливании
При постановке диагноза руководствуются данными гинекологического осмотра, результатами анализов и аппаратных методов исследования. В качестве вспомогательного метода применяется лапароскопия.
Бимануальный осмотр выявляет:
- чувствительность при пальпации за шейку матки;
- болезненность в области яичников;
- нависание сводов влагалища;
- отсутствие признаков формирования шейки матки.
В общем анализе крови повышается уровень лейкоцитов и СОЭ, что указывает на воспалительный процесс. Влагалищный мазок на степень чистоты имеет слабо щелочную реакцию. В нем обнаруживают большое количество лейкоцитов, бактерий, отсутствие палочек Дедерлейна. Результат микроскопического исследования мазка из влагалища показывает 3 или 4 степень чистоты.
Лечение аднексита в домашних условиях
Если аднексит хронический и не имеет острых болезненных проявлений, то после консультации с врачом лечить его можно в домашних условиях и продолжать кормить ребенка.
Чаще всего используются:
- компрессы;
- аппликации;
- спринцевания;
- ванны;
- тампоны.
Тампоны пропитывают соком чеснока или жидким медом. Это местное лечение, активные компоненты не всасываются в кровоток и его можно применять матерям при грудном вскармливании. Тампоны скручивают самостоятельно из ваты и марли. Аптечные средства гигиены не подойдут, так как они обладают большой впитывающей способностью. После родов тампоны можно применять после полного прекращения отхождения лохий и заживления стенок влагалища.
Способ изготовления: отжимают сок чеснока, 4 капли смешивают с 20 мл кипяченой воды. Пропитывают тампон и вводят его во влагалище на ночь. Лечебный курс составляет 2 недели. Мед растапливают на водяной бане и добавляют прополис. Далее действуют по аналогии с лечением чесноком.
Компрессы применяются местно и могут использоваться молодой матерью при грудном вскармливании. Необходимо лечь, расслабиться, приложить теплый компресс (можно грелку) на низ живота.
Важно помнить! Данным методом нельзя пользоваться сразу после родов, он может спровоцировать дополнительную кровопотерю.
Противовоспалительным, обезболивающим и регенерирующим действием обладает компресс с лапчаткой гусиной или декоративной калиной. 3 столовые ложки сухого сырья заваривают кружкой крутого кипятка, настаивают 1-2 часа. Смачивают мягкую ткань или марлю настоем и прикладывают к болезненному месту, покрывают полиэтиленовым пакетом и утепляют, держат 2 часа. Курс лечения составляет 14 дней.
Аппликации из парафина могут применяться через 6-8 недель после родов. Они способствуют снятию всех проявлений воспалительного процесса и не влияют на грудное вскармливание. Аптечный парафин в количестве 350 гр. топят на водяной бане и выливают слоем в 4 см на пищевую пленку в подходящую посуду. Теплый парафин прикладывают на низ живота до его полного остывания.
При грудном вскармливании через 6-8 недель после родов для лечения хронического аднексита можно применять лечебные ванны и спринцевание. 500 гр. капусты режут на крупные куски и варят в 2 литрах молока. Делают сидячие ванночки с полученным отваром на протяжении 4 недель.
Спринцевание проводят с лекарственными травами и их смесями. При аднексите эффективны: ромашка, зверобой, календула, матка боровая. Готовят свежий настой: 1 ложку сырья заливают стаканом кипятка и настаивают около часа, фильтруют. Жидкость набирают в дезинфицированную спринцовку и медленным надавливанием промывают влагалище. Извлекают наконечник и лежат несколько минут.
Важно знать! При грудном вскармливании лекарственные травы употребляют с осторожностью, внимательно следя за пищеварением ребенка и состоянием кожных покровов. В первые 3 месяца после родов организм ребенка особенно чувствителен к составу грудного молока, позже рацион матери меньше отражается на здоровье малыша.
При аднексите результативно лечение маткой боровой. Трава содержит высокие концентрации фитогормонов, витаминов, минеральных, дубильных и противовоспалительных веществ (гидрохинона и арбутина). При грудном вскармливании можно применять только водную настойку матки боровой, использование спирта даже в малых концентрациях противопоказано.
Полезное видео: Причины аднексита при грудном вскармливании
Лечение аднексита в стационаре
Острый аднексит после родов требует комплексного лечения в условиях стационара. Если мать хочет сохранить грудное вскармливание, она должна регулярно сцеживать вырабатывающееся молоко, иначе оно перегорит. Полноценное сцеживание – процесс длительный, он может занять 30 – 40 минут времени. Удобно использовать автоматический молокоотсос. Сообщите о своем желании лечащему врачу при назначении медикаментозной терапии. Если будет возможность, он заменит препараты, которые противопоказаны при грудном вскармливании, на более безопасные.
Препарат «Бромокриптин» позволяет приостановить лактацию на время госпитализации. Когда мать выпишется из стационара, она может восстановить грудное вскармливание путем отмены препарата в течение 1 – 3 недель.
Если лечение аднексита у кормящей матери требует сильнодействующих препаратов, которые обладают системным действием и медленно выводятся из организма или женщина сильно ослаблена, то назначаются лекарства для подавления лактации. Это полусинтетические вещества, которые снижают концентрацию пролактина в сыворотке крови.
Острый аднексит после родов лечится антибактериальными, иммуномодулирующими и противовоспалительными препаратами. Бактериологическое исследование по выделению патогенной флоры и определению чувствительности к антибиотикам позволяет подобрать действенный препарат. Часто назначают «Метронидазол» и внутривенные вливания с «Метрогилом».
Применяются противовоспалительные свечи:
- «Мовалис»;
- «Флуомизин»;
- «Гексикон»;
- «Полижинакс».
Ставят капельницу с солевыми растворами и декстранами. После снятия острых симптомов применяют физиопроцедуры.
Если аднексит после родов имеет гнойную форму, то может понадобиться оперативное вмешательство. Лапароскопия позволяет избежать разреза мягких тканей, гной удаляется через проколы. В сложных или запущенных ситуациях применяется полостная операция и удаление придатков матки.
Аднексит после родов в результате первичного инфицирования маточных труб и придатков возникает очень редко. Чаще патология — следствие воспалительного процесса, который перешел в хроническую форму до наступления беременности и обострился в условиях сниженного иммунитета. Все хронические инфекции необходимо пролечивать на этапе планирования беременности, чтобы впоследствии родить здорового ребенка и кормить его грудью.
Загрузка…
Источник
