Воспаление губчатой ткани член


Кавернит – воспалительный процесс, возникающий в кавернозных (пещеристых) телах полового члена. Кавернит сопровождается появлением болезненного уплотнения полового члена, его отечностью, гиперемией кожи, спонтанной эрекцией, повышением температуры тела, интоксикационным синдромом. Возможно формирование абсцесса кавернозного тела с последующим прорывом гнойника в мочеиспускательный канал. Диагностика кавернита включает проведение УЗИ полового члена, ПЦР исследование и бактериологический посев отделяемого из уретры, при необходимости — уретроскопию. В лечении острого кавернита используется антибиотикотерапия, физиотерапия. При нагноении показано вскрытие абсцесса; при фиброзной деформации полового члена – фаллопротезирование.
Общие сведения
Кавернит – инфекционно-воспалительное заболевание полового члена, характеризующиеся поражением пещеристых (кавернозных) тел. В урологии и андрологии кавернит встречается значительно реже, чем другие воспалительные заболевания мужской половой сферы (уретрит, простатит, орхит, эпидидимит, баланопостит и др.). Тем не менее, кавернит является весьма опасной патологией, последствия которой могут отразиться на качестве половой жизни и мужской фертильности. Поэтому каждый мужчина должен быть осведомлен о возможных причинах, признаках и осложнениях кавернита.
Половой член образован двумя кавернозными (пещеристыми) телами и одним губчатым (спонгиозным) телом, которые сверху покрыты легко смещаемой кожей. Правое и левое кавернозное тело имеют цилиндрическую форму; в их структуре выделяют дистальную часть (верхушку, апекс), среднюю часть и проксимальную часть (ножку). Параллельно вентральной поверхности пещеристых тел располагается губчатое тело полового члена, в толще которого проходит мочеиспускательный канал. При каверните в воспалительный процесс могут вовлекаться не только пещеристые тела, но и губчатое тело полового члена. Основным функциональным назначением пещеристых тел является обеспечение и поддержание эрекции. Поэтому опасность кавернита заключается в том, что заболевание может способствовать развитию эректильной дисфункции.

Кавернит
Причины кавернита
Кавернит может являться следствием непосредственной травматизации или распространения инфекции на кавернозные тела полового члена. В первом случае развитию кавернита предшествуют травмы полового члена или хирургические операции, сопровождающиеся повреждением кавернозных тел. Постинъекционный кавернит возникает в результате интракавернозного введения лекарственных препаратов или других химических веществ. Двусторонний кавернит может являться осложнением длительной катетеризации мочевого пузыря постоянным катетером Фолея.
Инфекционный кавернит в большинстве случаев служит осложнением острого неспецифического или специфического уретрита (обычно гонорейной этиологии). При этом возбудители могут проникать в кавернозные тела, как гематогенным путем, так и при микротравматизации слизистой оболочки уретры при заборе мазка. Лимфогенное распространение инфекции на кавернозные тела наблюдается при наличии общих гнойно-воспалительных заболеваний (карбункула, ангины, кариеса, синусита, остеомиелита, сепсиса и др.). Особой формой воспаления кавернозных тел служит сифилитический кавернит.
Классификация
В зависимости от течения воспалительного процесса кавернит может быть острым и хроническим (спонгиозит). При этом острое воспаление кавернозных тел может носить ограниченный либо разлитой, одно- или двусторонний характер.
С учетом происхождения выделяют две формы кавернита — перелойную и сифилитическую. При перелойном каверните воспалительный процесс со слизистой уретры распространяется на подслизистую ткань, а затем на губчатое и пещеристое тело. Следствием этих процессов служит образование болезненных узелков, которые под влиянием лечения могут бесследно рассасываться либо оставаться на месте, приводя к запустеванию пещеристых тел и деформации полового члена. Также возможно абсцедирование узла с последующим прорывом гноя внутрь мочеиспускательного канала или наружу.
Сифилитический кавернит наблюдается у больных в третичном периоде сифилиса. Воспалительные узелки (гуммы) первично возникают в пещеристых телах полового члена, с трудом поддаются лечению, но обычно совсем не исчезают.
Симптомы кавернита
Клиника острого кавернита носит ярко выраженный характер; при этом симптомы воспаления возникают внезапно и развиваются молниеносно. Острый кавернит обычно манифестирует с фебрильной лихорадки (38-39°С), озноба, слабости, головной боли, пахового лимфаденита. Возникает резкая боль в половом члене; длительная, практически не спадающая спонтанная эрекция вызывает затруднения мочеиспускания, иногда – острую задержку мочи. При одностороннем воспалении кавернозного тела половой член искривляется в сторону поражения. Даже при уменьшении эрекции сохраняется отечность и утолщение полового члена, гиперемия кожного покрова. При пальпации полового члена, по ходу кавернозных тел прощупывается плотный инфильтрат, прикосновение к которому вызывает резкую болезненность.
Следующим этапом развития острого кавернита служит формирование абсцесса, который чаще всего вскрывается в просвет уретры. Прорыв гнойника сопровождается улучшением общего самочувствия, уменьшением боли и отечности пениса, выделением из уретры большого количества зловонного гноя. Вместе с гноем происходит отторжение некротизированных соединительнотканных перегородок пещеристых тел, что в дальнейшем сопровождается нарушением кровенаполнения каверн и приводит к эректильной дисфункции.
Вслед за вскрытием абсцесса наступает стадия склерозирования: на месте опорожнившегося гнойника формируется рубцовая ткань, вызывающая искривление полового члена при эрекции (болезнь Пейрони). Это также существенно затрудняет половой акт или делает его проведение невозможным. Хронический кавернит протекает со стертой симптоматикой – слабыми болями в половом члене, болезненными эрекциями, образованием очагов уплотнения в половом члене различной формы и протяженности, эректильной дисфункцией.
Диагностика кавернита
При появлении болезненного уплотнения в области полового члена необходимо незамедлительно обратиться к урологу или андрологу. После выяснения жалоб и обстоятельств заболевания, осмотра и пальпации наружных половых органов специалист направляет пациента на дополнительные исследования, необходимые для правильной постановки диагноза.
Лабораторный этап диагностики кавернита включает обзорную микроскопию мазка, бактериологический посев мочи и отделяемого уретры; ПЦР и РИФ соскобов из урогенитального тракта, посев на наличие гонореи, RPR-тест и другие анализы. Пациент с гонорейным или сифилитическим кавернитом должен быть проконсультирован венерологом. Важнейшим методом инструментальной диагностики кавернита выступает УЗИ полового члена. При хроническом каверните может быть показано проведение уретроскопии, кавернозографии.
Лечение кавернита
Пациенты с диагностированным кавернитом должны лечиться и наблюдаться в условиях урологического стационара. В начальной (инфильтративной) стадии острого кавернита назначается консервативная терапия, включающая антибактериальные препараты (макролиды, аминогликозиды, пенициллины, нитрофураны), иммуностимуляторы, противовоспалительные средства. Проводятся инстилляции антисептических растворов в уретру, физиотерапевтические процедуры (магнитотерапия, лазеротерапия, ультразвуковая терапия, УВЧ, электрофорез). При хроническом каверните назначается противовоспалительная, иммуностимулирующая терапия и местное физиотерапевтическое лечение.
В стадии абсцедирования показано проведение хирургического вмешательства — глубокого продольного рассечения пещеристых тел и дренирования гнойной полости. В случае развития гангрены показана экстренная операция ампутации полового органа. При формировании фиброзной деформации проводится хирургическая коррекция искривления полового члена; при эректильной дисфункции может потребоваться эндопротезирование полового члена (фаллопротезирование).
Прогноз и профилактика
Своевременное обращение к урологу-андрологу и адекватная терапия, предпринятая на начальной стадии, позволяют излечить кавернит без отдаленных последствий. В случае осложненного течения кавернит может привести к органической импотенции и мужскому бесплодию. Восстановление половой функции в этом случае будет возможно только с помощью методов фаллопротезирования.
Профилактика кавернита заключается в предупреждении травм полового члена, своевременном лечении уретритов, а также воспалительно-инфекционных процессов другой локализации. Важную роль играет профилактика ИППП, отказ от случайных половых связей, использование барьерной контрацепции.
Источник
Что такое кавернит? Клинические признаки
Кавернит — называют воспаление, поражающее пещеристые (кавернозные) тела полового члена. Анатомически он состоит из двух таких тел, покрытых эластичной соединительной тканью, и губчатого (спонгиозного) тела, которое также может иногда вовлекаться в воспалительный процесс. Это относительно редкое заболевание — в практике врача-уролога оно встречается заметно реже, чем, скажем, уретрит или простатит.
Тем не менее, степень опасности такой патологии, как кавернит, ни в коем случае нельзя недооценивать. Дело в том, что роль пещеристых тел в организме мужчины — формировать и поддерживать эрекцию, так что невылеченное воспаление может обернуться большими проблемами в интимной сфере, вплоть до полной утраты потенции без возможности эффективного лечения. Более того, в некоторых случаях воспаление влечёт за собой острую интоксикацию, способную угрожать жизни больного. Не исключено и развитие некроза (гангрены) полового члена.
Причины развития кавернита
Зачастую кавернит развивается как осложнение приапизма. Более чем у 70% пациентов с этой патологией он наблюдается как сопутствующее негативное явление. Нарушенное кровообращение, являющееся главной причиной приапизма, ведёт к быстрому развитию воспалительного процесса. Однако если пациент обратился за врачебной помощью в течение первых суток с момента возникновения болезненной эрекции, шансы избежать воспаления и развития кавернита у него значительно выше.
Бывают и случаи, когда кавернит развивается без связи с приапизмом — например, как результат химического ожога после уколов, производимых в пещеристые тела пениса. Это могут быть инъекции препаратов, обещающих усиление потенции (в последнее время возрастает их популярность на рынке, а вместе с ней — частота тяжёлых побочных эффектов), или наркотические вещества, вводимые через шприц. Вероятно, в таких случаях приапизм просто не успевает развиться — воспаление предшествует ему. Также подобная картина может наблюдаться как осложнение после хирургического вмешательства.
К сожалению, риск развития кавернита высок у пациентов с иммунными нарушениями — в первую очередь, тех кто страдает сахарным диабетом или ВИЧ-инфекцией. Кроме того, воспаление может развиваться как следствие открытой травмы полового члена.
Непосредственными возбудителями инфекции, как правило, являются стрептококки и стафилококки — от того, какими конкретно микроорганизмами вызван воспалительный процесс, зависит правильный подбор антибиотиков в процессе лечения кавернита.
Виды кавернита
До начала 90-х годов в медицинской литературе часто говорилось об уретрогенном типе кавернита, когда пещеристые тела воспаляются вследствие попадания микроорганизмов через мочеиспускательный канал. Считалось, что такой кавернит является менее «острым», по сравнению с непосредственным инфицированием в результате инъекции какого-либо вещества, травмы, или воспалением, возникшим на фоне приступа приапизма. Однако, согласно данным сегодняшних исследований, случаи уретрального инфицирования не встречаются в непосредственной медицинской практике, и под кавернитом всегда стоит иметь в виду состояние, требующее неотложной медицинской помощи.
Рис. 1. Кавернозные тела
Диагностика кавернита
Обычно при подозрении на кавернит врач проводит мануальное обследование с пальпацией полового члена, чтобы определить степень выраженности патологического процесса и уточнить локализацию воспаления. Иногда боль при каверните настолько сильна, что серьёзно затрудняет осмотр пациента.
Также большую роль играет сбор анамнеза: доктор может спросить о присутствующих хронических заболеваниях — в первую очередь, таких серьёзных, как ВИЧ/СПИД и сахарный диабет — перенесённом лечении, о наличии травм, полученных в недавнее время, а также фактах приёма алкоголя или наркотических веществ. При выборе тактики лечения важно то, является ли кавернит осложнением приапизма или развился сам по себе в силу тех или иных причин.
Важно, что при любом подозрении на кавернит необходимо обратиться к врачу как можно скорее. У пациентов, которые поступают за медицинской помощью на вторые-третьи сутки, гораздо выше риск развития постоянной эректильной дисфункции, чем у тех, кто спохватывается раньше. Кроме того, в некоторых случаях бактериальный шок, сопутствующий острому воспалению, может стать причиной тяжелейшего вреда здоровью и даже смерти пациента.
Диагностировав кавернит, врач приступает к лечебным мероприятиям. Как правило, требуется хирургическое вмешательство, сопровождаемое курсом антибиотиков, чтобы до конца справиться с инфекцией.
Воспаление полового члена: клинические проявления
Симптомы кавернита, которые должны настораживать любого мужчину, — уплотнение и отек пениса, болезненные ощущения в области промежности, покраснение полового органа и кожи вокруг него. Всё это может сопровождаться повышением температуры тела, жаром или ознобом, слабостью и головной болью, а также затруднением мочеиспускания вплоть до острой задержки мочи. Если не приступить к лечению как можно скорее, в результате воспаления может развиться гнойный абсцесс, существенно осложняющий терапию.
Если коротко:
- Резкая боль в половом члене, усиливающаяся при эрекции.
- Покраснение и отек полового члена
- Затруднение мочеиспускания
- Повышенная температура тела
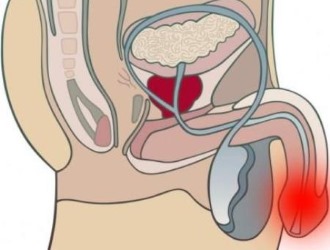
Рис. 2. Локализация болей
Что делать при каверните? Экстренная помощь
Главное для пациента — понимать, что кавернит сам по себе не пройдёт и самостоятельному лечению не поддаётся. Если откладывать обращение к врачу — будет становиться только хуже, причём стремительно. В качестве экстренных мер для облегчения своего состояния можно выпить спазмолитическое или жаропонижающее средство (при сильно повышенной температуре) и принять сидячую ванну прохладной (!) температуры.
Все последующие манипуляции должны проводиться врачом: любое самостоятельное вмешательство при воспалении пещеристых тел опасно ещё большим ухудшением состояния пациента. При каверните, развившемся на фоне приапизма, урологом также предпринимаются стандартные для приапизма экстренные манипуляции: отсасывание крови из пещеристых тел пениса и введение препаратов, купирующих патологическую эрекцию.
Лечение кавернита
Начиная лечение с диагнозом «кавернит», лучше морально подготовиться к операции. Обойтись назначением антибиотиков удаётся лишь в единичных случаях, у пациентов с лёгким воспалением, рано обратившихся за помощью. Гораздо чаще врачам приходится вскрывать и дренировать очаги воспаления, в которых, как правило, успевает собраться гной. Иногда в ходе операции приходится удалять ткани, в которых уже начался некроз.
В качестве дополнительной терапевтической меры всем пациентам с кавернитом назначается приём антибактериальных препаратов. Антибиотик, который будет эффективен в отношении возбудителя инфекции, подбирается врачом для конкретного пациента — пить таблетки «наугад» тут совершенно бесполезно. Также больным могут выписываться анальгетики и препараты, облегчающие последствия интоксикации организма из-за воспаления. Исход лечения, опять же, в очень большой степени зависит от того, как скоро больной обратился за медицинской помощью. Зачастую у пациентов, поступивших к врачу на первые сутки от начала воспаления, удаётся сохранить способность к поддержанию нормальной эрекции.
Статья носит информационный характер. При любых проблемах со здоровьем – не занимайтесь самодиагностикой и обратитесь к врачу!
Автор:
В.А. Шадеркина — врач уролог, онколог, научный редактор Uroweb.ru. Председатель Ассоциации медицинских журналистов.
Источник
 Воспаление крайней плоти — процесс, протекающий в области внутреннего слоя кожных слоев, находящихся в области головки полового члена, вызывающий воспаление эпителия.
Воспаление крайней плоти — процесс, протекающий в области внутреннего слоя кожных слоев, находящихся в области головки полового члена, вызывающий воспаление эпителия.
Воспалительный процесс такого рода называется постит.
Воспаление крайней плоти у мужчин — довольно распространенное явление, которое способно поражать головку полового органа или ткань вокруг нее.
При отсутствии лечения возможны осложнения в виде фимоза, импотенции, снижения чувствительности головки полового члена и онкологии.
Причины воспаления крайней плоти
Чаще всего причинами возникновения воспалительного процесса, протекающего в области крайней плоти у мужчины могут служить заболевания, протекающие в органах мочевыделительной системы: уретрит, воспаление яичка, баланит. Изолированное воспаление протекает довольно редко.
Кроме того, причинами возникновения постита могут быть:
- несоблюдение личной гигиены;
- аллергические реакции;
- чрезмерное мытье половых органов с агрессивными моющими средствами, которые способствуют уничтожению противомикробной природной защиты;
- использование узкого, натирающего белья из синтетических тканей;
- ослабление иммунитета;
- воспалительные заболевания органов мочевой системы или половой сферы;
- патология полового члена врожденного или приобретенного характера (баланит, фимоз, стриктуры);
- частое переохлаждение;
- сахарный диабет;
- регулярный секс с разными женщинами без применения средств защиты (презервативов), что может привести к развитию заболеваний половых органов (герпеса, трихомонады);
- травмы полового органа.
Когда начинается воспалительный процесс крайней плоти, мужчина начинает чувствовать раздражающие ощущения в тканях головки полового члена. Процесс воспаления сопровождается рядом симптомов.
Симптомы воспаления

Симптомы наличия воспалительного процесса в чувствительных тканях крайней плоти зачастую могут быть обнаружены при визуальном осмотре, которые выражаются в покраснении тканей, а могут ощущаться на начальном этапе воспалительного процесса.
Симптомами воспаления могут быть:
- жжение в области кожных складок крайней плоти, зуд, сопровождающийся болевым синдромом;
- болезненное мочеиспускание;
- отечность тканей, составляющих крайнюю плоть;
- болезненные и крайне неприятные ощущения в процессе полового акта;
- при наличии фимоза возможны гнойные выделения.
В зависимости от формы воспаления симптомы могут быть выражены следующим образом:
- при простом постите — покраснения, зуд;
- при эрозийной форме — отечность, язвы в области воспаления;
- при гангренозном отеке — глубокие язвы, лихорадочное состояние, слабость, сильная отечность крайней плоти.
Кроме того, при воспалении появляется постоянное раздражение чувствительных окончаний головки полового органа, которое вызывает его возбудимость.
Важно! При наличии неприятных ощущений и появления покраснения в области эпителия крайней плоти или раздражение тканей головки полового члена следует незамедлительно обратиться к врачу.
Своевременное обращение к врачу способствует быстрому вылечиванию заболевания с минимальными осложнениями.
Последствия
В случае, когда мужчина отказывается от лечения при постите, осложнения могут носить тяжелые последствия, вплоть до ракового образования.
 Еще при постите могут возникать такие явления, как:
Еще при постите могут возникать такие явления, как:
- снижение потенции;
- возникновение язв и трещин на половом члене;
- увеличение лимфатических узлов в паху;
- снижение чувствительности нервных окончаний в тканях головки полового члена;
- при язвах и сухости возникает сужение кольца крайней плоти;
- воспалительный процесс может стать причиной развития уретрита, цистита, воспаления сосудов полового члена.
Отказ от лечения постита приводит к гангрене полового органа и к развитию онкологии. Однако, лечение может иметь благоприятный результат.
Видео: «Что такое баланопостит и как он появляется?»
Лечение
Лечение воспалительного процесса крайней плоти необходимо производить в обязательном порядке. На начальных этапах протекания воспалительного процесса можно обойтись без применения антибактериальных препаратов или более серьезных мер — операбельного вмешательства. Врач назначает регулярное мытье полового члена водой и ванночки с применением растворов лекарственных средств.
Важно! Значимым показателем при применении ванночек для промывания или применения компрессов для полового члена является регулярность.
Пропуск процедур способствует затягиванию процесса выздоровления, а иногда — отсутствию терапевтического эффекта.
Препараты
Иногда рекомендуется использовать крема, мази после водных процедур:
- Цинковую (содержит оксид цинка, способствует заживлению и регенерации тканей);
- Левомеколь (антибактериальное средство, ускоряющее заживление);
- Тетрациклиновую (противомикробный препарат, ранозаживляющее средство);
- Синтомициновую (содержит антибиотик — левомицетин, обладает заживляющим и противовспалительным свойством);
- Ламизил (обладает фунгицидным и противогрибковым свойством);
- Тридерм (содержит гентамицин, дипропионат бетаметазона, клотримазол, обладает антибактериальным, противовоспалительным действием);
- Кандид (противогрибковое средство, содержащее клотримазол).
Растворы для компрессов и ванночек изготавливают с использованием:
- Мирамистина;
- Сангвиритрина.
Кроме того, при наличии воспалительного течения в крайней плоти врач назначает препараты антибактериального противогрибкового действия: Флуконазол.
При наличии сахарного диабета назначаются препараты, которые стабилизируют наличие сахара в крови. Когда причиной воспалительного процессы является аллергия, назначают противоаллергические препараты. Иногда необходимо провести курс витаминной терапии.
Хирургическое лечение
Чаще всего, когда постит является следствием наличия фимоза, прибегают к хирургическому вмешательству. При этом проводят обрезание, при котором головка полового члена оголяется, а благоприятная среда для размножения бактерий ликвидируется.
Полную ампутацию полового члена проводят, когда заболевание имеет запущенную стадию и его невозможно вылечить препаратами.
Лечение народными средствами
 В домашних условиях терапия постита возможна на первых этапах развития воспалительного процесса. Ванночки или отвары с использованием лекарственных трав или компрессы для местного применения могут дать положительный результат при неоднократном их использовании.
В домашних условиях терапия постита возможна на первых этапах развития воспалительного процесса. Ванночки или отвары с использованием лекарственных трав или компрессы для местного применения могут дать положительный результат при неоднократном их использовании.
Однако, если в течение первых дней самостоятельного лечения возникает увеличение зоны воспаления или появление неприятных симптомов, следует сразу обратиться в урологу.
Лекарственные отвары, компрессы или ванночки из натуральных компонентов чаще всего не вызывают аллергической реакции и обладают антисептическим и противомикробным действием.
Травы, которые применяют при их приготовлении: ромашка, шалфей, кора дуба.
Важно! Чаще всего лекарственные отвары применяют в целях антибактериальной терапии. Выявить и полностью устранить причину воспаления поможет квалифицированный специалист.
Самолечение может негативно отразиться на течении воспалительного процесса и привести к осложнениям, поэтому лечение народными отварами может иметь положительную динамику в составе комплексной терапии и при одобрении врача.
Диета
Когда у мужчины обнаруживается постит, важное внимание необходимо обратить внимание на питание. Следует включить в рацион продукты, богатые рутином, йодом, цианином, витаминами А, В, С, Е. Эти элементы помогают восстанавливать эпителий ткани крайней плоти и бороться с причиной заболевания.
| Продукты, которые необходимо включить в рацион | Следует исключить при постите |
|
|
Таким образом, следует исключить продукты, способствующие распространению грибковой инфекции и вирусов в организме.
Профилактика
 Главной профилактической мерой против воспаления крайней плоти у мужчин являются регулярные гигиенические процедуры.
Главной профилактической мерой против воспаления крайней плоти у мужчин являются регулярные гигиенические процедуры.
Их необходимо проводить с применением мягких гигиенических средств.
В целях профилактики воспаления следует вести половую жизнь с одной партнершей.
Не пренебрегать посещать уролога при наличии любых симптомов заболевания.
Заключение
Таким образом, воспаление крайней плоти — весьма распространенное мужское заболевание, которое может быть спровоцировано в большинстве случаев недостаточной гигиеной полового члена.
Воспалительное заболевание крайней плоти надо лечить. Отказ от лечения постита может привести к серьезным последствиям как в области половой системы организма, так и в области мочевыделительной сферы.
Лечение на ранних этапах дает хороший результат без последствий. В целях профилактики постита необходимо следить за гигиеной полового члена и не пренебрегать посещением уролога при появлении любых покраснений.
Комментарии для сайта Cackle
Источник
