Воспаление цервикального канала и планирование беременности

Воспаление слизистой оболочки шейки матки в гинекологии именуют цервицитом. Патология может протекать скрыто и быстро переходить в хроническую форму, ухудшая женское здоровье. При беременности болезнь может возникать на любом сроке, часто нарушая ее течение. Опасно ли это заболевание и как лечить цервицит при беременности?
Что такое цервицит при беременности
Цервицит ― появление очага воспаления на шейки матки, провоцирующего характерный комплекс симптомов: патологические выделения, дискомфорт во влагалище, болезненность в лобковой области, проблемами с мочеиспусканием.
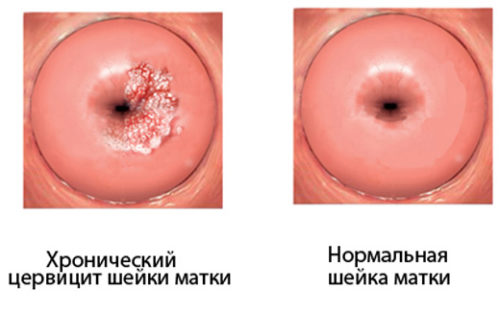
Если острая стадия остается незамеченной или проводится неполноценное лечение, цервицит переходит в хроническую форму. Это состояние более опасное, ведь вызывает появление эрозий, утолщение тканей шейки матки, распространение инфекции вверх по репродуктивной системе женщины.
Интересно! Цервицит встречается довольно часто, поскольку шейка матки является своего рода барьером, который сдерживает проникновение инфекции в матку. Поэтому при попадании любой патогенной флоры во влагалище создаются все условия для цервицита, чтобы инфекция не пошла выше.
Болезнь характерна для женщин детородного возраста (18-45 лет), поскольку они ведут активную половую жизнь, что способствует заражению инфекционными заболеваниями. Но наибольшая опасность заключается в том, что цервицит может быть только вторичным заболеванием и часто протекает бессимптомно.
При беременности случается первичное развитие цервицита на фоне падения иммунитета. В этой ситуации воспаление вызывается нарушением микрофлоры влагалища, в котором превышается количество кокковой флоры и грибков, при этом патогенного возбудителя в мазке нет, например, гонококка или хламидий. Но не исключается и развитие цервицита шейки матки при беременности специфического характера, то есть, вызванного возбудителями венерических болезней или вирусами.
На заметку! Неспецифическая флора, вызывающая цервицит, проникает во влагалище из прямой кишки при помощи лимфы, через кровоток, а специфическая флора ― исключительно половым путем.
Цервицит при беременности: причины развития
Беременные женщины более склонны к появлению любой формы цервицита, что объясняется их пониженным иммунным статусом. Причиной появления этой гинекологической патологии служит проникновение условно-патогенной или патогенной флоры и ее размножение при благоприятных для этого условиях.
Основными провоцирующими факторами цервицита при беременности являются:
- Травмы шейки матки в ходе гинекологических манипуляций.
- Рубцовые деформации шейки.
- Беспорядочные половые связи.
- Новообразования на шейке матки доброкачественного характера.
- Наличие эктропиона (выворота оболочки шеечного канала).
Важно! Цервицит чаще протекает в паре с другими заболеваниями ― вульвовагинитом, эрозиями, полипами, бартолинитом, ЗППП.

Как проявляется цервицит при беременности
Особенности клинической картины могут отличаться у каждой женщины, поскольку зависят и от возбудителя болезни, и от общего состояния женского здоровья, и от сопутствующих заболеваний.
К общим симптомам цервицита относят:
- Обильные влагалищные выделения в виде густой слизи или гноя. Также выделения могут быть просто желтоватыми или полностью отсутствовать.
- Резкая или ноющая боль в самом низу живота, часто отдающая в прямую кишку.
- Жжение во влагалище (если цервицит вызван грибками).
- Боль при мочеиспускании (если инфекция уже распространилась на уретру).
- При осмотре заметно покраснение и отечность слизистой оболочки, могут быть кровоподтеки.
- Общее самочувствие женщины остается неизменным.
Важно! Иногда цервицит диагностируется только при постановке на учет, поскольку ранее протекал в скрытой форме.

Диагностика цервицита при беременности
Цервицит определяют не только с помощью визуального осмотра шейки матки, но и проведения инструментальных и лабораторных тестов.
- Бактериальный посев. Позволяет обнаружить и точно идентифицировать возбудителя цервицита. Анализ отображает степень воспалительного процесса, устанавливает чувствительность бактерии к антибиотику.
- Анализ мочи. Исследование позволяет оценить степень распространения инфекции.
- Кольпоскопия. Обследование проводит гинеколог для определения степени поражения шейки.

Цервициты при беременности: лечение патологии
Терапия цервицита в гестационном периоде имеет ряд особенностей. Лекарства подбирают с учетом их влияния на беременность, чтобы они не вызвали осложнений. Немаловажную роль в выборе тактики лечения играет возбудитель болезни, срок беременности и форма цервицита. По этой причине лечение всегда проводится по индивидуально составленной схеме.
Основные группы лекарств для лечения цервицита:
- Антибиотик Сумамед для лечения кокковой инфекции, или антибактериальные средства из группы макролидов, если цервицит вызван хламидиями.
- Нестероидные противовоспалительные средства, например, таблетки Индометацин (снимают воспаление и отек).
- Антисептики (Хлорофиллипт, Цитеал, Хлоргексидин).
- Иммуномодуляторы (свечи Генферон).
- Противогрибковые препараты (Флюкостат, Клотримазол).
- Вагинальные антибактериальные свечи (Бетадин, Тержинан);
- Пробиотики для нормализации микрофлоры влагалища.
Важно! Цервицит, вызванный половыми инфекциями, лечится у обоих половых партнеров независимо от результатов анализов мужчины.

Цервицит во время беременности: осложнения у женщины
Цервицит при беременности нельзя оставлять без внимания. Этот недуг плохо сказывается как на самой беременности, так и на родах и дальнейшем восстановлении женщины в послеродовом периоде.
К факторам риска относят:
- Внутриутробное заражение плода вредоносными бактериями. Это грозит септическим поражением слизистых оболочек, кожи и органов малыша.
- На ранних сроках может возникать неполноценность цервикального канала, что провоцирует прерывание беременности.
- Проникновение патогенов, вызывающих венерические болезни, в амниотические воды провоцирует фитоплацентарную недостаточность, уродства плода, мертворождение.
- Острое воспаление может запускать процесс преждевременного родового процесса.
- У женщины повышается риск серьезных родовых осложнений (разрывы, рубцевание и эрозирование) и развитие эндометрита.
Важно! Такой перечень возможных осложнений чаще возникает у женщин с длительным течением цервицита, который не вылечен до конца. Это свидетельствует о том, что хронический цервицит и беременность совмещать нежелательно, а если это случилось ― сразу же проходить полноценное лечение.

Возможна ли беременность после цервицита
Воспаление шейки не оказывает пагубного влияния и не нарушает проходимость шеечного канала. Поэтому при своевременном лечении цервицит не препятствует полноценному оплодотворению.
В то же время нужно понимать, что хронический цервицит или воспаление, вызванное в результате венерических болезней, может распространяться на остальные репродуктивные органы, вызывая выкидыши, непроходимость фаллопиевых труб и прочите патологии. Поэтому женщине с осложненным цервицитом вряд ли удастся забеременеть естественным путем и выносить малыша. Ей придется хирургическим путем избавляться от спаек и рубцов, а в некоторых случаях единственным способом забеременеть остается ЭКО.

Беременность при цервиците: отзывы
Цервицит довольно часто возникает у беременных женщин, поэтому есть множество отзывов о течение недуга в этом периоде. В большинстве случаев цервицит вызывается грибками и простыми кокками по причине снижения иммунитета. Это состояние корректируется приемом пробиотиков и местных антисептиков в виде свечей. После прохождения лечения анализы улучшаются, и воспаление проходит. Грозные осложнения не встречаются.
Есть и другие отзывы, в которых идет речь о цервиците специфической природы, когда воспаление вызывают половые инфекции. Тут все намного серьезнее, ведь большинству женщин приходится принимать антибиотики, чтобы они смогли родить здорового малыша.
Цервицит ― болезнь, которую нужно лечить еще до момента зачатия. Так вы избавитесь от возможных последствий и без проблем выносите малыша. Если же болезнь застала вас врасплох, не отказывайтесь от лечения, иначе вас ждет немало опасных последствий!
Видео: Признаки и лечение цервицита
Источник
Что такое цервицит?
Цервицит – это воспаление шейки матки, делится на 2 типа. Экзоцервицит — воспаление наружной (влагалищной) части шейки матки. Эндоцервицит – воспаление цервикального канала (внутренней части) шейки матки. Заболевание вызывается действием болезнетворных микроорганизмов и инфекций
Цервицит почти никогда не возникает как самостоятельная болезнь. В большинстве случаев, ему предшествует вульвит (воспаление наружных половых органов) и иные воспаления в репродуктивной системе. Цервицитом страдают чаще всего женщины детородного возраста. Если не заниматься лечением этого заболевания, то разовьются эрозии слизистой оболочки матки, самопроизвольные выкидыши на ранних сроках беременности.
Что вызывает цервицит?
Заболевание возникает из-за воспалений, которые вызываются болезнетворными микроорганизмами (вирусы, хламидии, бактерии и т. д.)
Основные факторы риска
- Иммунные сбои.
- Травмы органов малого таза во время родов.
- Длительное использование КОК.
- Рубцы на слизистой оболочке.
- Диагностическое выскабливание либо аборты.
- Различные новообразования.
Симптомы и клиническая картина при цервиците
Клиника заболевания может протекать по-разному, в зависимости от причины, возбудителя, состояния организма женщины в целом.
Симптомы цервицита
- боли в области малого таза либо при мочеиспускании,
- неприятные ощущения при интимной близости,
- жжение или зуд в вагине,
- субфебрильная температура без видимых причин,
- выделения с кровью вне менструации,
- гнойные выделения.
Диагностика цервицита
Необходимо выявить возбудителя, причину заболевания и факторы, способствующие возникновению заболевания.
Методы диагностики цервицита
Для уточнения диагноза женщину обследуют комплексно. Врач-гинеколог назначит: ультразвуковое обследование органов мочеполовой системы, кольпоскопию, анализ полимеразной цепной реакции, бактериоскопию, развернутый анализ мочи, цитологию, если болезнь хроническая – биопсию патологического очага.
Схема лечения цервицита
После того, как гинеколог получит все результаты обследования пациентки, он назначит соответствующее лечение. Его целью является устранение причины заболевания, а также факторов, которые усугубляют течение цервицита.
Основные методы лечения и противопоказания
Выбор схемы лечения зависит от причины цервицита.
Если заболевание вызвали возбудители ИППП, используются антибактериальные препараты следующих групп: азалиды (азитромицин), тетрациклины (мономицин), фторхинолоны (таривид), макролиды (кларитромицин).
Если причиной цервицита являются грибки, то назначают противогрибковые средства (флуканазол).
Применяется и местное лечение: после того, как купирована острая стадия, влагалище обрабатывается димексидом низкой концентрации, при атрофических формах цервицита используют лекарственные средства на основе эстрогена.
Тетрациклины нельзя использовать, если пациентка беременна, страдает почечной недостаточностью или грибковыми болезнями, при нейтропении.
Возможные осложнения
В процессе лечения, а также в том случае, если пациентка не лечится, могут возникать такие осложнения, как: воспалительный процесс в железах преддверия влагалища,, венерический перигепатит, вовлечение в воспаление близлежащих органов, переход цервицита в хроническую либо атипичную формы.
Хронический цервицит
Такой диагноз выставляют, если имеется хроническое воспаление, которое локализуется на слизистой оболочке шейки матки. Симптомы заболевания при хроническом течении почти отсутствую, первые проявления возникают при обострении болезни.
Переход в эту форму может произойти при: неправильном использовании контрацепции; ЗППП; гормональных сбоях; использовании кислотных растворов для спринцевания; хронических формах таких болезней, как вагинит, цистит, уретрит.
Для успешного лечения необходимо устранить первопричину заболевания, а также использовать радикальные методы (к примеру, криодеструкцию), травмы матки в процессе родовой деятельности либо абортах.
Меры профилактики цервицита
Регулярный гинекологический осмотр (не реже, чем раз в 6 месяцев), эффективное лечение инфекций и воспалений, исключение беспорядочных половых связей, контролирование содержания половых гормонов, исключение абортов.
Лечение цервицита методом ФДТ
Фотодинамическая терапия (ФДТ) — современный метод лечения цервицита.
Терапия основана на действии светового излучения низкой интенсивности и специального препарата-проводника — фотодитазина.
Фотодитазин накапливается в поврежденных тканях шейки матки, а затем под воздействием света разрушает больные клетки и вирусы. Здоровые клетки при этом остаются нетронутыми.
Помимо этого, ФД-терапия стимулирует выработку иммунитета и почти полностью уничтожает вирусы и болезнетворные организмы, что снижает вероятность повторного развития болезни.
ФДТ проводится в амбулаторных условиях и не требует хирургического вмешательства, полностью сохраняет целостность и работоспособность шейки матки. Таким образом, ФД-терапия сегодня является наиболее щадящим и бережным методом лечения цервицита шейки матки, абсолютно безопасным для женского репродуктивного здоровья.
Сравнение методов лечения
Классическое хирургическое вмешательство (конизация шейки матки) | Радиоволновая хирургия (Сургитрон) | Фотодинамическая терапия |
Высокий травматизм — удаление большого участка шейки матки | Минимальный травматизм — поражение как больных, так и здоровых клеток шейки матки | Отсутствие травматизма — разрушение больных клеток шейки матки «изнутри». Здоровые клетки нетронуты. |
Возможность осложнений в ходе операции (например, кровотечений) | Возможность небольших осложнений в ходе операции (например, кровотечений) | Исключена возможность осложнений |
Болезненный метод, требуется наркоз | Минимально болезненный метод | Безболезненный метод |
Остаются серьезные рубцы, могут возникнуть проблемы с зачатием | Остаются рубцы, есть риск возникновения проблем в зачатием | Рубцы не остаются |
Небезопасно для женщин, планирующих беременность, есть высокий риск развития бесплодия | Небезопасно для женщин, планирующих беременность, есть риск развития бесплодия | Безопасно для нерожавших женщин |
Есть риск повторного развития болезни, так как причина — ВПЧ — остается и требуется дополнительное лечение | Есть риск повторного развития болезни, так как причина — ВПЧ — остается и требуется дополнительное лечение | Нет риска повторного развития болезни, так как вирус ВПЧ разрушается под действием фотодинамической терапии |
70 дней — средний период восстановления и заживления. Необходимо отложить зачатие. | 70 дней — средний период восстановления и заживления. Необходимо отложить зачатие. | 35 дней — средний период восстановления и заживления. Возможность самостоятельного зачатия в следующем цикле или с помощью ЭКО |
Процедура занимает несколько часов | Процедура занимает несколько часов | Процедура занимает 15-30 минут |
Классическое хирургическое вмешательство (конизация шейки матки)
| Высокий травматизм — удаление большого участка шейки матки |
| Возможность осложнений в ходе операции (например, кровотечений) |
| Болезненный метод, требуется наркоз |
| Остаются серьезные рубцы, могут возникнуть проблемы с зачатием |
| Небезопасно для женщин, планирующих беременность, есть высокий риск развития бесплодия |
| Есть риск повторного развития болезни, так как причина — ВПЧ — остается и требуется дополнительное лечение |
| Долгий период восстановления и заживления. Необходимо отложить зачатие |
| Процедура занимает несколько часов |
Радиоволновая хирургия (Сургитрон)
Минимальный травматизм — поражение как больных, так и здоровых клеток шейки матки |
Возможность небольших осложнений в ходе операции (например, кровотечений) |
Минимально болезненный метод |
Остаются рубцы, есть риск возникновения проблем в зачатием |
Небезопасно для женщин, планирующих беременность, есть риск развития бесплодия |
Есть риск повторного развития болезни, так как причина — ВПЧ — остается и требуется дополнительное лечение |
Умеренный период восстановления и заживления. Необходимо отложить зачатие. |
Процедура занимает несколько часов |
Фотодинамическая терапия
Отсутствие травматизма — разрушение больных клеток шейки матки «изнутри». Здоровые клетки нетронуты. |
Исключена возможность осложнений |
Безболезненный метод |
Рубцы не остаются |
Безопасно для нерожавших женщин |
Нет риска повторного развития болезни, так как вирус ВПЧ разрушается под действием фотодинамической терапии |
Быстрое восстановление. Возможность самостоятельного зачатия в следующем цикле или с помощью ЭКО |
Процедура занимает 15-30 минут |
Источник
