Воспаление без инфекции бывают
Рассматриваем общее понятие воспаления и инфекции.
Воспаление
Воспаление — это иммунологический ответ организма на повреждение тканей, вызванное инвазией инородных тел, микроорганизмов или вредных химических веществ. Это вторжение может быть результатом:
- травмы;
- физических агентов (например, экстремальные температуры, излучение)
- химических агентов (например, яды, яды);
- аллергенов;
- продуцирующих болезни, или патогенных организмов (например, бактерии, вирусы, грибы).
Воспаление возникает, когда микроорганизмы проникают в организм, скорее всего, через отверстие в коже. Насколько хорошо организм реагирует на воспаление, зависит от:
- общего состояния здоровья,
- питания;
- возраста человека;
- тканевых факторов;
- типа физического раздражителя.
Воспаление может быть острым или хроническим. В его острой фазе появляются покраснение, отек, боль, жара и, возможно, даже потеря функции. На участке травмы имеется большое количество полиморфноядерных лейкоцитов, которые являются лейкоцитами (WBC), которые обладают ядром, состоящим из 200 или более долей или частей. Примеры острого воспаления включают укусы насекомых, умеренные ожоги и незначительные ссадины и порезы. Воспламенение может сохраняться, распространяться на соседнюю или удаленную ткань и становиться хроническим. При хроническом воспалении наблюдается увеличение количества лимфоцитов, моноцитов и плазматических клеток.
Когда микроорганизмы проникают в организм, они выделяют токсин, который заставляет капилляры хозяина становиться проницаемыми и позволять доступ к WBC — следовательно, покраснение, набухание, тепло и боль. Факторы, которые помогают в борьбе с воспалительным ответом, включают местное применение пакетов льда, адекватную гидратацию и питание, отдых и хорошее кровоснабжение. NSAIDs, такие как ибупрофен (например, Aleve, Advil), полезны при лечении воспаления.
Воспаление является полезным биологическим ответом в большинстве случаев; Однако, если он становится хроническим, воспаление может быть изнурительным, как в случае с ревматоидным артритом. Какова бы ни была причина воспаления, это защитный ответ организма.
Инфекция
Инфекция — это вторжение и размножение патогенных или болезнетворных микроорганизмов в организме. Большинство микроорганизмов в организме непатогенны и часто необходимы для поддержания гомеостаза, состояния стабильности, которое организм пытается поддерживать, даже если он подвергается постоянному изменению внешних сил. Когда присутствует один или несколько необходимых факторов в инфекционном процессе, микроорганизм может стать потенциальным возбудителем. Люди, а также животные служат хозяевами организмов. Хозяин не обязательно должен быть «больным» или «больным», а просто служит резервуаром для микроорганизмов. Передача может быть вызвана кашлем или чиханием хозяина, касаясь того, что заражено зараженным хозяином, или путем прямого контакта с микроорганизмом. Если принимающий хозяин не восприимчив, то у микроорганизма мало шансов стать патогенным. Однако восприимчивый хозяин может иметь низкую резистентность или обеспечивать микроорганизм необычным способом проникновения, таким как открытая рана.
Микроорганизмы
Всякий раз, когда патогенный микроорганизм находит подходящую среду для роста у соответствующего хозяина, может возникнуть заболевание. Факторы роста для микроорганизмов изменяются и включают наличие или отсутствие кислорода, готовый источник пищи, оптимальную температуру, влажность и темноту.
Наиболее распространенные микроорганизмы, вызывающие болезнь, можно классифицировать как грибы, простейшие, вирусы, бактерии и паразиты.

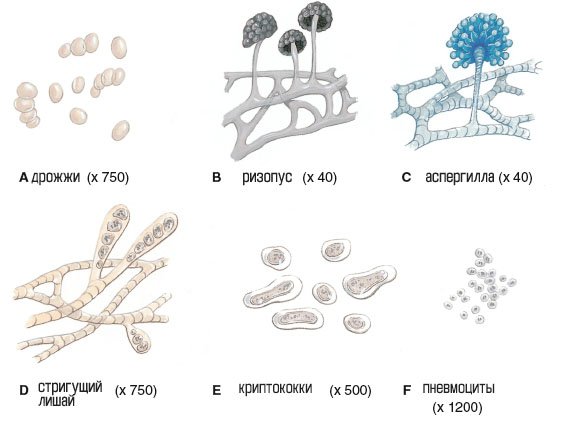
Грибки
Грибы
Эта группа включает дрожжи и плесени, которые могут присутствовать в почве, воздухе и воде. Только несколько видов вызывают заболевание. Грибковые заболевания, называемые микозами, обычно развиваются медленно, устойчивы к лечению и редко смертельны. Более распространенные микозы включают гистоплазмоз, кокцидиоидомикоз и молочницу; Tinea corporis или стригущий лишай; опоясывающий лишай.
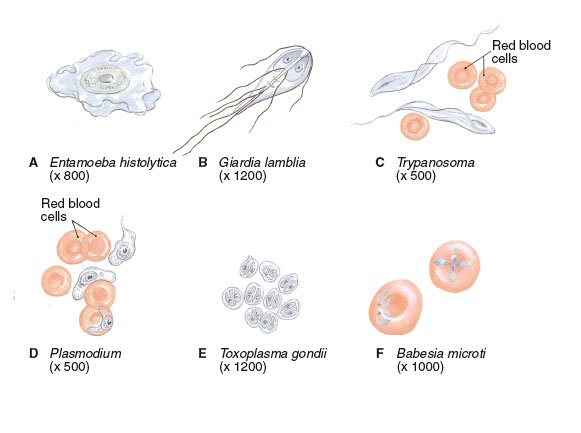
Простейшие
Простейшие организмы
Эти одноклеточные организмы обладают сходными с животными характеристиками. Малярия (ICD-10: B50.9 или B50.8), амебная дизентерия (ICD-10: A06.0) и африканская сонная болезнь (ICD-10: B56.9) являются примерами простейших заболеваний. Trichomonas vaginalis является протозоном, который вызывает трихомониаз или вагинит, заболевание, довольно распространенное среди женщин.
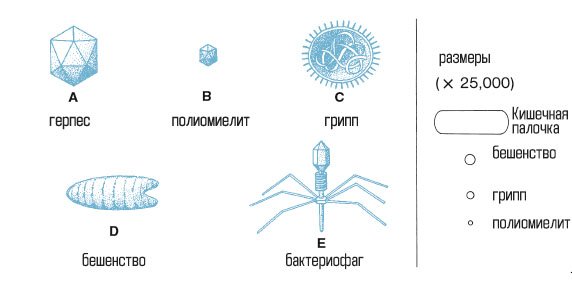
Вирусы
Вирусы
Это самые маленькие микроорганизмы, видимые только с помощью электронной микроскопии. Рисунок иллюстрирует распространенные вирусы и сравнивает размер трех вирусов с размером бациллы Escherichia coli. Вирусы не зависят от клеток-хозяев, их трудно выделить, и мало кто реагирует на лекарственную терапию. Вирусы могут оставаться бездействующими в хосте в течение длительного времени, прежде чем стать активными. Вирусные инфекции включают простуду, вирус Западного Нила, кори, эпидемический паротит, бешенство (ICD-10: A82.9), ветряную оспу, герпесвирусы, полиомиелит, гепатит, грипп и некоторые виды пневмонии и энцефалита.
Бактерии, увеличено x2000
Бактерии
Существует много разновидностей этих одноклеточных организмов. Большинство из них являются непатогенными и полезными. Бактерии, включая те, которые вызывают заболевание, классифицируются по их форме.
- Бациллы — это стержнеобразные бактерии. Заболевания, вызванные бациллами, включают туберкулез, коклюш, столбняк, брюшной тиф и дифтерию.
- Спирилла — это спиральные бактерии. Заболевания, вызванные спириллами, включают сифилис и холеру (ICD-10: A00.0).
- Кокки — это точечные бактерии. Заболевания, вызванные кокками, включают гонорею, менингит, тонзиллит (ICD-10: J03.90), бактериальную пневмонию, кипения (ICD-10: L02), скарлатину (ICD-10: A38.9), боль в горле (ICD-10 : J02.9), и некоторые инфекции кожи и мочевыводящих путей.
Гельминты
Паразиты
Это группа организмов, требующих хозяина, которые включают внешние и внутренние паразиты. Внешние паразиты включают вши и клещи (насекомые). Гельминты (ICD-10: B83.9) представляют собой червеобразные внутренние паразиты, которые обычно передаются от человека к человеку через фекальное загрязнение пищи, воды или почвы. Три класса гельминтов могут заражать людей:
- Острицы (ICD-10: B80) являются наиболее распространенной инфекцией червя в Соединенных Штатах. Они выглядят как маленькие нити размером с основной продукт и часто живут в толстой кишке и прямой кишке. Во время сна человека женские острицы оставляют кишечник через анус, чтобы отложить яйца на окружающую ткань кожи, вызывая зуд и беспокойство.
- Солитеры (ICD-10: B68) являются длинными и узкими, как указывает их название, и они зависят от двух хозяев, одного человека и одного животного, от развития яйца до личинки для взрослых. Самый простой способ запомнить их имена — это имя животного, которое действует как второй хозяин: говяжий ленточный червь (ICD-10: B68.1), свиной ленточный червь (ICD-10: B68.0), ленточный червь (ICD- 10: B70.0) и собачий ленточный червь (ICD-10: B71.8 или B71.1). Кишечная инфекция возникает при употреблении сырого или зараженного мяса или рыбы.
- Трематоды (ICD-10: B66.0) представляют собой небольшие листовидные, плоские, несегментированные черви. Инфекция трематодов происходит от употребления в пищу сырой рыбы, растений или животных из зараженной воды.
Источник
Инфекции
Видео: Нормальные выделения из влагалища. Воспаление влагалища.

Лечение различных инфекций в гинекологии – это «хлеб» современной коммерческой гинекологии. В своей практике я просто использую американские и европейские стандарты лечения и диагностики – и, как ни странно, есть эффект. В этой публикации я хотел бы просто и коротко рассказать о том, что и как диагностируется и как в большинстве случаев это лечится.
Прежде чем внести ясность в этот вопрос, я хотел бы развеять несколько мифов:
- не бывает диагноза «гарднереллез» – сейчас это состояние называется «бактериальный вагиноз»
- не бывает «программ лечения – хламидиоза, микоплазмоза, уреаплазмоза, трихомониаза, гарднереллеза и т.д.» по 17-30 тысяч за заболевание
- вирус папилломы человека 16,18 типа – не означает, что у вас обязательно будет рак шейки матки
- в схему лечения инфекций не может входить 5-7-10 препаратов
Давайте разбираться!
Итак, согласно ВОЗ (Всемирная Организация Здравоохранения) существует всего 5 инфекций, передающихся половым путем:
- Сифилис
- Гонорея
- Хламидиоз
- Трихомониаз
- ВИЧ
Другие возбудители, такие как герпес и вирус папилломы человек – относятся с заболеваниям, преимущественно передающимся половым путем.
Для таких возбудителей как: уреаплазма и микоплазма – до сих пор место не нашлось, о них мы поговорим ниже.
Возбудители инфекций бывают специфическими (все перечисленные выше) и неспецифическими (флора кишечника, кожи)
Далее, воспалительные заболевания женских половых органов делятся на:
- Вульвовагиниты (воспаление влагалища и наружных половых органов)
- Цервициты (воспаление шейки матки)
- Воспалительные заболевания органов малого таза (ВЗОМТ) к ним относятся: эндометрит (воспаление слизистой оболочки матки), сальпингит (воспаление труб), сальпингооофорит (воспаление труб и яичников), эндомиометрит (воспаление слизистой и мышечной оболочки матки) панметрит (воспаление всей матки) и как осложнение тазовый перитонит (воспаление брюшины малого таза)
Теперь разберемся, какие бывают вагиниты – то есть если у вас есть плохие выделения из влагалища, то это (за исключением редких случаев) может быть:
- Трихомониаз
- Бактериальный вагиноз (другими словами нарушение флоры)
- Кандилозный вульвовагинит (молочница)
Редко:
- Атрофический вагинит (у пожилых женщин на фоне дефицита гормонов)
- Химический или аллергический (раздражение)
И все!!! Больше мировая медицина не классифицирует ничего. Только эти причины (повторюсь за исключением редких случаев) могут приводить к воспалению влагалища.
Однако, выделения из половых путей могут быть обусловлены воспалением шейки матки и органов малого таза.
Воспаление шейки матки вызывают наиболее часто:
- Гонококки (возбудители гонореи)
- Хламидии (возбудители хламидиоза)
Вирусы папилломы человека и др. могут вызывать воспаление шейки матки, но несколько с другми проявлениями.
При воспалении органов малого таза, также могут быть выделения из половых путей, но при этом будут и другие симптомы.
Подводим итог:
Если у вас есть необычные выделения из половых путей, то это может быть только: бактериальный вагиноз, трихомониаз, кандидозный вульвовагинит (молочница), гонорея, хламидиоз, или проявления воспаления органов малого таза. Редкие состояния не рассматриваем.
Теперь о методах диагностики… (больше всего обманов именно здесь)
В обычной гинекологической практике необходимо только 4 метода диагностики инфекций.
- Бактериоскопия мазка (это обычный мазок на флору)
- Бактериологический посев (при этом высевают полученный материал на специальные среды и определяют чувствительность к антибиотикам)
- ПЦР – (метод полимеразной цепной реакции) – позволяет определить ДНК возбудителя
- Серологические методы – позволяют по специфической реакции организма на инфекцию подтвердить ее наличие, определить стадию (острая, хроническая)
Все, этого арсенала вполне достаточно, чтобы диагностировать все необходимые инфекции.
Теперь подробнее о каждом методе.
Бактериоскопия мазка
Этот метод показывает только:
- Наличие или отсутствие воспаления (по количеству лейкоцитов) – ВНИМАНИЕ! много лейкоцитов при отсутствие воспаления может быть следствием попадания в мазок крови.
- Диагностировать следующие заболевания (гонорея, трихомониаз, молочница, бактериальный вагиноз)
- Обнаружить неспецифическую флору (при воспалении, вызванном неспецифическими микроорганизмами)
- Описать состояние нормальной флоры влагалища
Таким образом, с помощью обычного мазка вам должны поставить или исключить следующие диагнозы:
- Гонорея
- Бактериальный вагиноз (хотя и существует 4 критерия постановки этого диагноза в клинической практике достаточно характерного цвета выделений, рыбного запаха и наличия ключевых клеток в мазке)
- Кандидозный вульвовагинит (молочница)
- Заподозрить наличие воспалительного процесса в органах малого таза (лейкоцитоз, неспецифическая флора)
- Трихомониаз (сложный диагноз: в высохшем мазке у трихомонад отпадают жгутики и они становятся не отличимые от макрофагов (обычных клеток крови), поэтому диагноз можно не поставить, про трихомониаз см. ниже)
Бактериологический посев
Этот метод позволяет определить состав флоры и количество возбудителя (то есть много его или мало), и кроме этого, установить, к каким антибиотикам в наибольшей степени он чувствителен.
Бак.посев чаще всего берут из влагалища, канала шейки матки и полости матки.
Когда целесообразно брать бак.посев:
- Если в мазке обнаружено много лейкоцитов и неспецифическая флора
- В программе лечения бесплодия или перед плановой беременностью (посев берется из цервикального канала и полости матки)
- При выявлении в ПЦР уреаплазмы (посев проводится на специальной среде)
- При лечении всех видов ВЗОМТ
В целом это все, больше распространенных показаний нет. Назначать бак.посев в других случаях, или просто так – не целесообразно.
ПЦР
Это самый распространенный метод диагностики в настоящий момент и именно с ним связано большинство недоумений.
Этот метод диагностики позволяет определить ДНК возбудителя, то есть при использовании этого метода мы отвечаем только на один вопрос – если в материале хотя бы несколько специфических фрагментов микроорганизма.
О чем это говорит – положительный результат может быть даже в случае если микроорганизмов крайне мало и если микроорганизм уже погиб (но ДНК осталась).
Когда это имеет значение – если контроль после лечения проведен слишком рано (остались погибшие микроорганизмы) – можно решить, что лечение оказалось не эффективным. В другом случае поставить диагноз, при том что возбудителя заболевания крайне мало (это имеет значение при вопросе о необходимости лечения уреаплазмоза).
Какие инфекции имеет смыл диагностировать с помощью ПЦР:
- Хламидии (в мазке они не определяются)
- Вирус папилломы человека
- Вирус простого герпеса
- Цитомегаловирус (имеет значение преимущественно перед плановой беременностью или во время нее)
- Уреаплазма (только Parva, T960 – нет)
- Микоплазма ?
Все, другие возбудители диагностируются в обычном мазке или вообще не имеют значения. И нет никакого смысла определять методом ПЦР (гонорею, бактериальный вагиноз или молочницу) Крайне редко, в спорных случаях это возможно, но всем подряд – крайне не целесообразно. Поэтому когда вам предлагают сдать анализ ПЦР на 10-15, то 20 возбудителей – помните – это не целесообразно!!!
Серологические методы
При использовании этого метода определяется был ли когда-нибудь или имеется ли в настоящее время контакт организма с конкретным возбудителем заболевания. При этом оценивается количество специальных белков крови (иммунноглобулинов), которые бывают нескольких классов. Как правило определяют три класса M,G и A. О чем говорит наличие каждого из этих классов иммунноглобулинов?
- Иммуноглобулины класса М (IgM) – появляются в крови первыми, сразу же после контакта организма с возбудителем заболевания постепенно нарастают, а потом исчезают. То есть наличие IgM говорит о том, что заболевание находится в острой стадии и протекает в вашем организме в настоящий момент.
- Иммунноглобулины класса G (IgG) – по сути отражают память иммунной системы о контакте с возбудителем – это значит, что их наличие указывает на то, что вы когда-то болели этим заболеванием, заболевание прошло острую фазу (IgM уже пропали), что у вам была сделана прививка или у вас есть иммуннитет к этому возбудителю. Неважно, наслаждаетесь ли вы слотами для мобильных казино или лучшими онлайн-слотами на своем рабочем столе, мы предлагаем лучшие онлайн-слоты РВ казино которые игроки ищут каждый день. Так что, если вы любите играть в лучшие онлайн-слоты для развлечения или ищете серьезные онлайн-слоты на реальные деньги, у нас есть все, что вам нужно, в том числе лучшие приветственные бонусы и другие отличные акции, быстрые выплаты и безопасное банковское обслуживание на вашем счету. компьютер или в дороге через мобильный телефон, круглосуточная поддержка клиентов и многое другое!. Концентрация (титр) этого иммунноглобулина пр контакте с возбудителем нарастает совместно с IgM, затем IgM исчезает, а титр IgG сохраняется на высоком уровне и постепенно уменьшается.
- Иммунноглобулин класса А (IgA) – этот иммунноглобулин в основном ответственен за обеспечение местного иммунитета слизистых оболочек, но его растворимая форма имеет значение при повышении его титра в крови при диагностике хламидиоза.
Титры (концентрации) описанных выше иммунноглобулинов бывают разными и трактовать эти показатели можно по-разному. Бывает, что титр иммунноглобулина бывает сомнительным и сделать заключение по такому анализу трудно.
Итак, с помощью серологического метода можно определить:
- наличие острой стадии заболевания (присутствие IgM)
- наличие иммунитета к конкретному возбудителю (наличие Ig G; например к краснухе, гепатиту и.т.д.)
- установить факт недавно перенесенного заболевания (высокие показатели IgG)
- факт носительства (к примеру, для герпеса – наличие IgG)
Теперь разберемся, как это работает на практике – самые распространенне случаи.
Кандидозный вульвовагинит (молочница)
Симитомы: зуд, белые творожистые выделения
Анализы: достаточно осмотра и общего мазка
Лечение: обычно хватает 1-2 приемов флюконазола (по 150 мг – дифлюкан, дифланзон и.т. д.) или свечи – диапазон большой. Дополнительно ничего не требуется.
Бактериальный вагиноз
Симптомы: белые сливкообразные выделения, запах “рыбы”
Анализы: достаточно осмотра и общего мазка (в мазках – гарднереллы и ключевые клетки), пцр и др. исследования избыточны.
Лечение: 2 варианта: трихопол (метронидазол) или орнидазол (орнидазол) по 500 мг 2 раза в день после еды или свечи далацин (клиндамицин) – 3-5 дней. Все.
Трихомониаз
Симптомы: водянистые пенистые выделения из половых путей
Анализы: осмотр, мазок (в мазке часто не обнаруживаются), ПЦР (может не показать), есть достоверный метод – смотреть мазок сразу же после забора в капл, но его практически никто не делает.
Лечение: всего два препарата: метронидазол (Трихопол) и орнидазол (Тиберал) – принимаются одинаково по 500 мг два раза в день после еду – 5 дней. В 90% случаев этого достаточно.
Трихомониаз – видео версия:

Гонорея
Симптомы: зеленовато-желтоватые выделения, могут быть просто мутноваты
Анализы: осмотр, мазок, можно дополнить ПЦР
Лечение: обычно досточно 1-2 уколов (к примеру, Роцефин 1 гр. внутримышечно 1 раз в день 2 дня)
Обычно гонорея сочетается с хламидиозом иили трихомониазом, поэтому к лечению добавляют трихопол или тиберал на 5 дней и берут ПЦР на хламидии – при выявлении хламидий лечение дополняют.
Хламидиоз
Симптомы: как правило, сомптомов нет, или просто имеются более обильне выделения измененного цвета
Анализы: ПЦР, можно дополнить анализом крови на IgG и Ig A к хламидиям
Лечение: несколько вариантов: азитромицин (Сумамед) по 1 гр. на 1й-3й-7й и 14 день лечения однократно; вильпрофен (джозомицин) по 1т 2 раза в день 10-14 дней (или 1 таб. 3 раза в день 10 дней) – много разных схем. Есть и другие схемы с другими антибиотиками, но они используются реже. Важно – никаких иммунномодуляторов, ферментов и пр.
Герпес
Симптомы: болезненные пузырьки, которые лопаются и на их месте образуются эрозии.
Анализы: осмотр, ПЦР, кровь на IgG и Ig M к герпесу.
Лечение: ацикловир, валтрекс – схемы и дозы разные
Важно: за несколько дней до появления пузырьков и после полного заживления, можно заражать герпесом партнера.
Несколько слов про уреаплазмы и микоплазмы. Сначала небольшой обзор.
Уреаплазмы и микоплазмы
Видео: Уреаплазма

Роль этих возбудителей в гинекологической и урологической практике довольно неоднозначна. Так получилось, что в нашей стране с приходом ПЦР диагностики эти возбудитетли стали в один ряд с инфекциями, передаваемыми половым путем, и стали разрабатываться самые разнообраные схемы их лечения.
При этом отношение запада к этим возбудителям сохранялось спокойным.
До сих пор в Америке и Европейских странах рутинного скрининга пациентов на аналичие этих возбудителей не проводится. Выявление уреаплазм и микоплазм признано трудоемким, и в основном проводится в научно орентированных лабораториях. Все же внимание к этим возбудителям на западе есть.
Уреплазмы и микоплазмы считаются комменсалами (живут в норме) в половых путях как мужчин, так и женщин. По различным данным более чем у 60% сексуально активных женщин выявялется уреаплазма.
Большое внимание уреаплазменной инфекции уделяется в отношении ее роли в акушерской патологии. Отдельные исследования показывают значение этого возбудителя в формировании таких состояний как: хорионамнионит, преждевременный разрыв плодных оболочек, преждевренные роды, гипотрофия плода. Важно отметить, что уреплама во всех этих случаях выявлялась в околоплодной жидкости, а не в цервикальном канале.
Роль уреплазменной инфекции была выявлена в формировании пневмонии у новорожденных и хронических заболеваний легких, не зависимо от вида родоразрешения. Этот возбудитель выявляется в трахее новорожденных, в большей степени у рожденных до 34 недель. Так у новорожденных весом менее 2500 гр. уреплазма выделется в 34% случаев.
В то же время у доношенных детей уреаплазменная инфекция легких – редкость. В частности это объясняется тем, что частота уреплазменных хорионамнианитов (воспаление околоплодных оболочек) выше до 32 недель. Наличие хорионамнионита сказывается на трансплацентарном пассаже иммуноглобулинов, что приводит к более высокой инфицированности новорожденных, родившихся раньше срока.
Вы заметили, что ни в одной схеме лечения я не использую иммунномодуляторы и другие препараты.
Не секрет, что западная медицина не использует иммуномодуляторы в схемах лечения воспалительных заболеваний. Все иммуномодулирующие и иммуностимулирующие препараты, предстваленные на нашем рынке, исключительно отечественного производства. Ни один из этих препаратов не прошел клиничские исследования по формату GCP, а именно этот формат исследований, принятый во всем мире, предполагает доказательство эффективности препаратов и определяет полный спектр возможных побочных эффектов. Дизайн таких исследований очень сложный и требования к препаратам повышенные. Такие исследования, как правило, международные, мультицентровые и плацебо-конролируемыме.
Сама идея иммуномодулятора неплохая, однако, реализована она слишком примитивно. «Подстегивание» иммунной системы с целью активизации естественных механизмов борьбы с инфекцией – так регламентируется основная задача этих препаратов. Однако, иммунная система намного сложнее, чем это представляется на первый взгляд.
Когда в организм вводится раздражающий фактор, никто не знает, в каком состоянии находится иммунная система. Активизация неспецифического ответа на раздражитель теоритически должна способствовать улучшению лечебного эффекта антибактериальных препаратов, за счет перевода всей иммунной системы в активирвоанное положение.
Но проблема заключается в том, что не возможно изучить в какой степени у каждого конкретного пациента активизируется иммунная система, как долго длится этот ответ, какие механизмы активизируются паралелльно, как быстро эта система истощается и какой обратный эффект у этого «экстренного подстегивания» будет.
Легко можно предположить, что быстрый клинический эффект от такого допинга может обратиться большей частотой рецидивов заболевания за счет истощения иммунной системы. Кроме этого, возможна активизация аутоиммунных процессов, ну и самое неприятное – отсроченные эффекты – риск развития злокачественных заболеваний иммунной системы.
Пусть все перечисленные возможные последствия лечения никогда не случатся, но особенность введения на рынок лекарственного препарата предполагает его длительное изучение и доказательство его безопасности. Такого в отношении иммуномодуляторов сделано не было. Препараты слишком быстро выскочили на рынок, а система учета побочных эффектов лекарственных препаратов у нас практически не работает. Именно поэтому мы до сих пор не знаем, какой процент уже случившихся осложнений существует.
Таким образом, хочется еще раз обратиться к зравому смыслу и обычной логике. У нас в стране есть все препараты, которыми западная общественность лечит своих пациентов, без использования иммуномодуляторов и других вспомогательных средств, и их пациенты вылечиваются. Так зачем рисковать и испытвать на себе препарты, не имеющие достоверных сертификатов безопасности, признанных во всем мире.
Нужные и не нужные анализы (видео)

Источник

