Воспаление бедра симптомы и

Костно-мышечная система подвержена не только дистрофическим изменениям. Зачастую боли в крупных суставах вызывают острые или хронические воспалительные процессы. Проблемы с тазобедренным суставом переносятся особенно тяжело. Отчасти ситуация усугубляется тем, что он крупный и играет незаменимую роль в двигательной активности человека. Однако в отличие от дегенеративно-дистрофических изменений воспаление тазобедренного сустава эффективно лечится. Важно лишь знать особенности заболевания ТБС и своевременно обращаться к врачу.
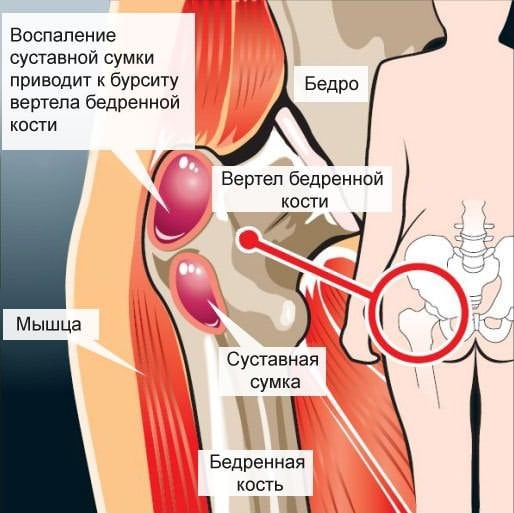
Почему воспаляется тазобедренный сустав
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Существует 2 большие этиологические группы, вызывающие болезненный процесс — это асептические факторы и микроорганизмы. В первом случае механизм формирования болезни – иммуноаллергический или травматический, а во втором – гнойный. Деструкция и дегенерация сустава, которые неизбежно возникают без адекватного лечения, носят сугубо вторичный характер, связанный с непрекращающимся воздействием этиологического агента. В итоге возникает коксит – острое или хроническое воспаление тазобедренного сустава.
Одна из причин болезни — микроорганизмы, вызывающие инфекционное воспаление в полости сочленения. К ним относятся:
- неспецифические микробные агенты – стрептококки, стафилококки, эшерихии, клебсиеллы и прочие;
- туберкулезная палочка – возникает специфический творожистый воспалительный некроз в полости сустава;
- хламидии, трихомонады – инфекции, передающиеся половым путем;
- бледная трепонема – сифилитический коксит;
- микс-артрит – смешанная флора.
 Микроорганизмы попадают в полость сустава чаще гематогенным путем из источника, расположенного в другом органе. Чаще всего коксит является вторичным осложнением мочеполовых инфекций, болезней кожи и дыхательной системы. Намного реже возможен лимфогенный путь — непосредственное попадание в полость сустава после открытой травмы или медицинского вмешательства.
Микроорганизмы попадают в полость сустава чаще гематогенным путем из источника, расположенного в другом органе. Чаще всего коксит является вторичным осложнением мочеполовых инфекций, болезней кожи и дыхательной системы. Намного реже возможен лимфогенный путь — непосредственное попадание в полость сустава после открытой травмы или медицинского вмешательства.
Иммуноаллергические (асептические) этиологические факторы имеют разный генез. Все они обладают только одним общим свойством: полость тазобедренного сустава остается стерильной. Различают следующие причины асептического воспаления тазобедренного сустава:
- подагра – в полости сочленения откладываются кристаллы мочевой кислоты из-за нарушения обмена пуринов в организме;
- ревматоидный артрит – наиболее частый системный процесс, поражающий тазобедренное сочленение;
- болезнь Бехтерева;
- псориаз;
- травмы – растяжение связочного аппарата, внутрисуставные гематомы.
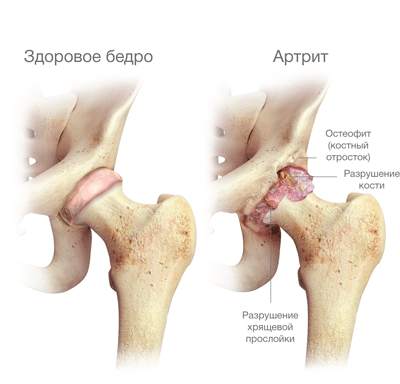
Возможно еще и реактивное воспаление тазобедренного сустава. Но в этом случае состояние полости может быть как стерильным (процесс носит только иммунный характер), так и бактериально обсемененным. Отдельной группой стоит идиопатический коксит: в крайне редких случаях причину болезни установить не удается.
Симптомы и клинические различия
Так как причины болезни существенно различаются, то возникают отличия в проявлениях заболевания. Но для всех этиологических факторов характерны следующие симптомы:
- боль в суставе;
- скованность движений по утрам;
- отек области поражения;
- реактивные изменения мышечно-связочного аппарата;
- общая реакция организма.
Однако клиническое разнообразие проявлений довольно велико. Для гнойных кокситов характерны следующие признаки:
- острое начало;
- сильнейшие боли;
- резкий отек;
- гиперемия кожи над тазобедренным суставом;
- лихорадка до фебрильных и гектических цифр;
- общее тяжелое состояние больного.
Острый гнойный коксит угрожает жизни человека: из-за массивного кровообращения в зоне тазобедренного сустава микроорганизмы легко попадают в другие органы, что ведет к сепсису. Интоксикация и резкие боли крайне тяжело переносятся пациентами, поэтому необходимо немедленное начало лечения для успешной помощи человеку и облегчения страданий.
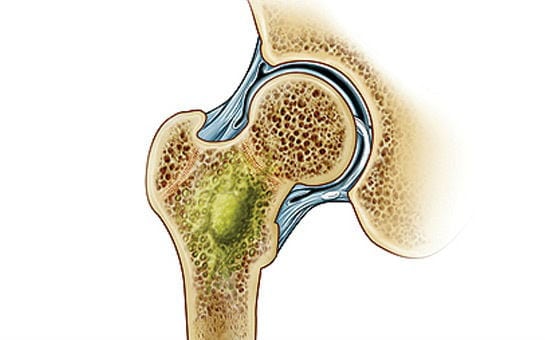
При туберкулезе и других специфических процессах интоксикация выражена в меньшей степени. Отек и болезненные проявления сглажены, но деструкция костной ткани происходит очень быстрыми темпами, что приводит к резкому нарушению двигательной функции сочленения. Температура — чаще субфебрильная, гиперемия кожи не наблюдается, но отчетливая клиническая картина неуклонно нарастает, приводя к серьезным функциональным расстройствам.
Асептическое воспаление тазобедренного сустава протекает несколько иначе. Это всегда хронический процесс с периодами обострения и ремиссии. При подагре острые клинические проявления выражены только во время формирования кристаллов в синовиальной полости. В этом случае симптомы напоминают гнойный артрит, но интоксикация выражена в меньшей степени:
- резкие боли в суставе, чаще возникающие ночью;
- четкая связь с употреблением накануне алкоголя или мясных продуктов, богатых пуринами;
- сильный отек;
- полное нарушение функции сустава;
- температура субфебрильная или нормальная.
Несмотря на тяжесть клинических симптомов, состояние больного остается на удовлетворительном уровне. Однако во время ремиссии вокруг сустава формируются подагрические массы, что приводит к обездвиживанию и обезображиванию пораженного сочленения.
Ревматоидный артрит и другие системные заболевания протекают хронически. В период обострения отмечается небольшая болезненность в суставе, но значительная скованность движений. Функция сочленения серьезно страдает, что быстро приводит к атрофии мышц и дегенеративно-дистрофическим процессам в синовиальной полости. Без лечебных мероприятий, направленных на подавление иммунного воспаления, возникает анкилоз, что потребует эндопротезирования.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
При травматических воздействиях или в результате системного поражения возникает воспаление сухожилий тазобедренного сустава, симптомы которого несколько отличаются. Для этой патологии характерны следующие проявления:
- иррадиирующая в пах боль;
- невозможность отводящих движений;
- болезненные и плотные образования в зоне тазобедренного сустава, пальпируемые под кожей;
- четкая связь с травмой;
- слабый и умеренный характер боли;
- отсутствие интоксикации.
Если полость сустава интактна, а поражение затрагивает только связочный аппарат, то вовремя начатое лечение полностью нормализует функцию сочленения. Однако разрывы сухожилий могут потребовать применения оперативной тактики. Процесс всегда кратковременный, хотя болезненные ощущения в паховой области при отводящих движениях в тазобедренном суставе могут сохраняться стойко на протяжении длительного времени.
Как установить точный диагноз
Если клинические симптомы развиваются бурно, а анамнестические сведения не противоречивы, установить диагноз и начать лечение воспаления тазобедренного сустава не составляет трудностей. Однако необходимо минимальное обследование, позволяющее дифференцировать этиологические агенты коксита. Диагностический поиск включает следующие исследования:
- стандартные анализы крови и мочи;
- расширенная биохимия с включением острофазовых показателей, мочевой кислоты и системных реакций;
- ревматологическая панель;
- исследование мочеполового тракта на инфекции;
- рентгенография легких;
- диаскин-тест при подозрении на туберкулезный характер болезни;
- рентгенография или томография (КТ или МРТ) сустава;
- диагностическая пункция при скоплении экссудата в синовиальной полости;
- при необходимости – артроскопия и лечебно-диагностические мероприятия во время малоинвазивной оперативной процедуры.
Проводить все диагностические тесты каждому пациенту необязательно. Как только причина заболевания будет установлена, все силы необходимо направить на лечебные мероприятия, позволяющие максимально быстро помочь больному. Однако в сложных ситуациях, когда этиологию установить сложно, важно закончить весь диагностический процесс, так как только точно выявленная проблема может быть излечена быстро.
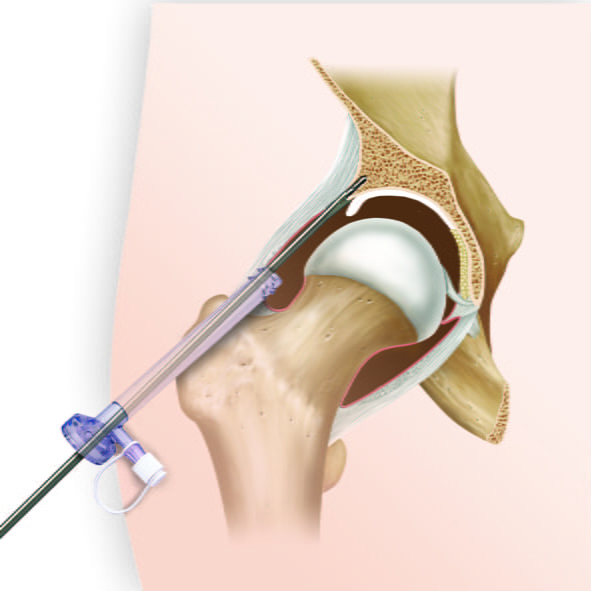
Артроскопия.
Лечение воспаления
Эффективность терапевтических мероприятий зависит от того, насколько точно установлен этиологический фактор. Общие принципы лечения включают следующие мероприятия:
- снятие боли;
- дезинтоксикация;
- борьба с причиной болезни;
- улучшение кровообращения в зоне сустава;
- активизация движений;
- противорецидивная терапия.
Принципы лечения могут быть реализованы посредством следующих действий:
- использование медикаментов;
- физиопроцедуры;
- лечебная гимнастика;
- санаторно-курортное лечение;
- диетическое питание;
- оперативная коррекция.
Тактика лечебных мероприятий обычно консервативная. Операция может понадобиться только в случае критических дегенеративных изменений, на которые невозможно влиять остальными способами. Стандартная хирургическая тактика – эндопротезирование при наличии клинических и рентгенологических показаний.
Применение медикаментов при различных типах воспаления неодинаково. Ниже в таблице рассмотрены основные виды кокситов и типичные препараты для их терапии.
| Препарат/заболевание | Гнойный артрит | Системный процесс | Подагра | Туберкулез и смешанные артриты |
| НПВС | Кратковременно, для снятия боли. Используется диклофенак в дозе 150 мг в стуки | Постоянно. Обычно препараты с минимальным воздействием на ЖКТ – ацеклофенак, нимесулид | При болях – в максимально переносимых дозах, наиболее эффективен индометацин – 200 мг в сутки | Используют по потребности в низких дозах, так как болевой синдром нерезко выражен |
| Антибиотики | Применяются всегда. Обычно широкого спектра действия – цефалоспорины, гликопептиды в высоких дозах и сочетаниях. Курс лечения — не менее 10 дней, а обычно со сменой препарата — до 3 недель | Не применяются | Не применяются | Обычно назначаются, так как микс-артриты сложно поддаются диагностике. Дозы высокие, так как никогда нельзя полностью исключить микробное поражение |
| Цитостатики | Запрещены | Используются всегда, постоянно, внутрь или в мышцу. Популярны Метотрексат и Лефлуномид | Применяются редко, при наличии клинических показаний и рекомендации ревматолога | Обычно не используются |
| Гормоны | Только коротким курсом для борьбы с интоксикацией, строго внутривенно | Постоянно, для подавления иммунного воспаления. Обычно преднизолон внутрь | Не применяются | Не применяются |
| Иные препараты | Иммуностимуляторы, витамины, дезинтоксикация | Хондропротекторы | Противоподагрические препараты (Аллопуринол). Для снятия болей — колхицин | Противотуберкулезные средства, хондропротекторы |
Лечение тазобедренного сустава с купированием воспаления проводится по индивидуальной программе под наблюдением ревматолога или травматолога. При гнойных кокситах основу лечения составляют антибиотики, которые вводятся обычно внутривенно. Если процесс носит асептический характер, то терапевтические мероприятия направлены на подавление иммунного воспаления. В этом случае основу лечения составляют гормоны и цитостатики. При подагре в межприступный период показаны урикозурические средства, помогающие вывести излишки мочевой кислоты из организма. При всех этиологических факторах помогают хондропротекторы, так как они замедляют дегенерацию сустава.
При кокситах любой этиологии используется физиолечение. В острых ситуациях оно помогает усилить кровообращение, что облегчает доставку антибиотиков к месту поражения. При хроническом воспалении физиопроцедуры снимают болезненные проявления. Обычно используется лазер, диадинамические токи или УВЧ. Лечение можно дополнить ЛФК и санаториями по профилю «болезни опорно-двигательного аппарата».
Заключение и прогноз
При воспалении тазобедренного сустава важно решить две главных задачи – снять активность процесса и восстановить функцию сочленения. Прогноз будет зависеть от следующих факторов:
- своевременность обращения за медицинской помощью;
- этиологический характер воспаления;
- точность диагностики;
- высокая комплаентность пациента;
- активное и целенаправленное комплексное лечение.
От самого больного также зависит, как быстро он выздоровеет. При появлении самых первых симптомов следует сразу обращаться к врачу. Назначенное лечение важно закончить, поэтому приверженность терапевтическим мероприятиям оказывает решающее влияние на прогноз.
Острые кокситы при отсутствии септических осложнений хорошо поддаются лечению. На фоне массивной антибиотикотерапии удается нивелировать влияние патогенной флоры, что позволяет добиться полного клинического выздоровления. Хроническое воспаление сложнее поддается терапевтическим мероприятиям. В подобной ситуации прогноз будет зависеть от скорости нарастания дегенеративно-дистрофических изменений. Если активное воспаление удается остановить на фоне постоянного поддерживающего приема базисных медикаментов, то функция сустава ухудшается медленно. Это позволяет оптимистично взглянуть на уровень качества жизни таких пациентов. В случаях, когда иммуноаллергический процесс неуклонно прогрессирует даже на фоне комбинированного приема базисных препаратов, прогноз сомнительный. В этом случае проблема решается оперативным путем с помощью эндопротезирования.
Травматические повреждения связок довольно быстро поддаются лечению, но в отдельных индивидуальных ситуациях также требуется помощь хирурга. Специфическое воспаление хорошо поддается лечению, но туберкулезные кокситы склонны к рецидивирующему течению.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Воспаление или фурункул — это инфекция кожи, вызванная бактериями (лат. Staphylococcus aureus) в переводе золотистый стафилококк. Вирус, как правило, процветает в теплых, влажных областях кожи, это чаще всего ноздри, подмышки, складка между ягодицами и между бедрами.
Воспаление также может распространяться под кожей и кластером. Если это происходит, кластеры образуют более глубокие абсцессы, называемые карбункулами, которые могут ранить кожу.
Размер и цвет воспаления могут варьироваться в зависимости от того, насколько это тяжело, или количества кожи. Однако большинство кипения имеют тенденцию иметь похожий вид.
Быстрые факты о воспаления на внутренней части бедра:
- Как правило, воспаления не являются поводом для беспокойства и не требуют медицинской помощи.
- Обычно небезопасно сливать воду в домашних условиях.
- Существует множество способов предотвратить образование воспаления между бедер.
Симптомы
Кипение представляет собой округлый опухший рельеф, который может быть заполнен светлым гноем.
Хотя симптомы могут различаться по степени тяжести, большинство просто воспаляются:
- круглые, красные, опухшие шишки, которые растут постепенно
- нежные и чувствительные, иногда даже воздушные
- в конечном счете , разряжать беловато-цветной гной , составленный из мертвых тканей и клеток крови
- длится около 10 дней
Воспаление может появляться отдельно или как группой на теле. Воспаления, которые образуют группу или кластер, называются карбункулом.
Воспаления могут появляться в любом месте тела, включая внутреннее бедро.
Причины и факторы риска
Воспаления возникают, когда бактерии Staphyloccus auerus вторгаются в стенки поврежденного или обнаженного волосяного фолликула и колонизируют его, вызывая инфекцию.
Некоторые 10 до 20 процентов населения являются носителями Staphyloccus auerus . Будучи носителем, бактерии обычно живут на поверхности кожи человека.
Перевозчики и люди с фурункулами могут распространять бактерии через контакт кожи с кожей. Бактерии могут также распространяться через контакт с зараженными предметами, такими как полотенца и листы. У большинства людей инфекции происходят только тогда, когда естественный барьер кожи разрушается или скомпрометирован такими факторами, как травма или трение.
Любой человек любого возраста может развиться фурункулы. Они обычно появляются в областях тела, склонных к трению, особенно между бедер.
Известно, что некоторые факторы повышают вероятность развития состояния.
Общие факторы риска для воспаления включают:
- контакт с кем-то, инфицированным Staphyloccus aureus
- ники или порезы на коже
- жить или работать в переполненном районе
- ожирение
- иммунные условия
- старше 65 лет
- диабет
- плохая гигиена
- животные царапины или укусы
- курение
- анемия
- недостатки железа
- плохое питание или диета
- недостаток упражнений
- предварительное использование антибиотиков , особенно многократное или ненадлежащее использование за последние 6 месяцев
- других кожных инфекций или состояний, таких как псориаз и экзема
- долгосрочное использование стероидов или кортикостероидов
- внутривенное употребление наркотиков
- экстремальный или хронический стресс
Конкретные факторы могут способствовать высокому риску развития кипения на внутреннем бедре. К ним относятся:
- носить свободную или плохо облегающую одежду во время занятий
- играть в спортивные состязания или делать упражнения, которые вызывают натирание внутренних бедер, таких как бег, прогулки на дальние расстояния, походы или велосипед
- ношение грязной одежды, особенно при осуществлении или участии в деятельности, которая включает в себя трение во внутреннем беге или потоотделение
- ходить или бегать в теплом, влажном климате
- бритье, вощение и другие средства удаления волос, которые ломают поверхность кожи
Когда нужно обратиться к врачу
Обратитесь к врачу, если кипение имеет более одной головы или точки, как показано выше.
Некоторые воспаления требуют медицинской помощи. Обратитесь к врачу о том, что:
- появляются на лице или верхней части шеи
- не разрываются в течение примерно 10 дней после формования
- не будет полностью сливаться
- не полностью заживают в течение 1-3 недель разрыва
- очень болезненны и не реагируют на внебиржевые противовоспалительные или обезболивающие препараты
- становятся более болезненными и опухшими после разрыва
- похоже, распространяются на новые ткани
- чувствовать себя мягким и губчатым
- утечка гной из более чем одного места
- больше 5 миллиметров
- включают более одной головы или точки
- сгруппированы или вздуваются
- есть дренаж или жидкость, которая не является белой или прозрачной
- окружены участком кожи, который является болезненным, ненормальным по цвету или иным образом выглядит нездоровым
Человек должен также видеть врача, если кипение появляется одновременно с любым из следующих симптомов:
- тошнота, рвота, потеря аппетита или необъяснимая потеря веса
- лихорадка , озноб или другие симптомы гриппа
- необъяснимые или аномальные синяки
Некоторые люди имеют более высокий риск осложнений от кипит и более склонны к медицинской помощи.
Людям, у которых есть следующие условия, следует подумать о разговоре с врачом об их кипениях:
- иммунные условия
- диабет
- люди с риском развития эндокардита , например, с врожденными или развитыми сердечными заболеваниями
- анемия
- условия, требующие управления, ослабляющие иммунную систему, такие как химиотерапия
Лечение и домашние средства
В большинстве случаев первая линия лечения заключается в очистке абсцесса и окружающей кожи теплой мыльной водой. Не прикасайтесь, не протирайте или не надавите на кипячение, которое только что было очищено.
Есть способы нанести гной на поверхность кипения. Это увеличивает давление при абсцессе, что приводит к разрыву кипения.
Домашние средства
Один из самых простых способов безопасного обезвоживания кипения дома — окунуть чистую обложку или полотенце в очень теплую воду и аккуратно удержать его от кипения.
В идеале, этот компресс должен быть как можно более теплым, не сжигая кожу. Полотенце или ткань следует держать на месте, пока она не станет холодной или комнатной. Это часто будет занимать несколько сеансов для взбалтывания.
Следующие советы могут помочь при работе с кипениями дома:
- Никогда не заставляйте кипение разрываться, сжимая или пробивая его.
- Держите исцеляющую кипятить.
- Избегайте прикасаться, собирать или размещать ненужное давление на кипение.
- Аккуратно наносите антисептические и антибиотические кремы и жидкости без рецепта.
- Накройте исцеляющий кипение марлей или стерильную повязку.
- Избегайте действий, которые вызывают трение между внутренними бедрами.
- Возьмите внебиржевые противовоспалительные средства.
- Вымойте руки с мылом и водой или используйте дезинфицирующее средство после касания кипячения.
- Протрите окружающую кожу ежедневно в течение 1 недели смесью 70% изопропилового спирта и 30% воды.
- Поощряйте других в домашнем хозяйстве применять аналогичные меры предосторожности.
- Регулярно заменяйте средства личной гигиены, которые могут вызывать порезы и царапины, особенно лезвия бритвы.
- При хронических или тяжелых инфекциях вымывайте каждый продукт, ежедневно вступающий в контакт с организмом.
Лечебные процедуры
Доктору, возможно, потребуется выпить до кипения, чтобы слить его. Это может быть необходимо, если кипение является серьезным, очень большим, или если оно не будет сливаться само по себе. Выкалывание также может потребоваться в случаях хронических кипения.
Врач может также назначить пероральные антибиотики для очистки инфекции. Когда кипения являются хроническими или не отвечают только на пероральное лекарство, врач может назначить актуальные антибиотические кремы или антибиотические назальные спреи.
Как можно снизить риск?
Регулярное мытье рук может помочь предотвратить образование кипения.
Следующие советы могут снизить риск развития кипения:
- Используйте продукты, предназначенные для предотвращения натирания при занятиях спортом или занятия спортом.
- Измените эти действия, чтобы уменьшить износ.
- Ежедневно мыть все тело мылом и водой.
- Регулярно мыть руки.
- Избегайте выбора носа.
- Регулярно меняйте и стирайте белье.
- Изнашивание правильно подгоняйте, чистите одежду во время тренировки.
- Не разделяйте полотенца, нижнее белье или простыни с другими людьми, включая членов семьи.
- Ешьте сбалансированную, питательную диету.
- Регулярно делайте физические упражнения.
- Избегайте или прекращайте курить.
- Поддерживайте здоровый вес тела .
- Потребляйте здоровое количество железа, через диету или добавки.
- Ежедневно витамин C приема 1000 мкг.
- Никогда не используйте средства личной гигиены, особенно те, которые способны разрушать поверхность кожи, например бритвы.
- Будьте осторожны, чтобы не срезать кожу.
- Отшелушивающая кожа, которая удалялась волосами каждые несколько дней.
Прогноз
Воспаления или фурункулы являются распространенным типом абсцесса кожи. Большинство разрывов в течение 10 дней после образования, а после кипения стекает, как правило, излечивается в течение 1-3 недель.
В некоторых случаях кипения могут приводить к осложнениям, включая рубцы и болезненную кластеризацию глубоко под поверхностью кожи. Эти кластеры кипения называются карбункулами.
Если их не лечить, тяжелые фурункулы или карбункулы могут привести к опасным для жизни условиям. Они могут включать системные инфекции, которые могут нарушить кровообращение или весь организм.
Поговорите с врачом о воспалениях, которые не излечиваются сами по себе, очень велики или осложнены дополнительными симптомами или условиями.
Здравствуйте, Уважаемы и Дорогие мои Читатели ставьте пальцы вверх(лайки), а также подписываться на канал:)
Источник
