Воспаление бдс дпк симптомы
Заболевания органов системы пищеварения – достаточно распространенные патологии, которые встречаются у подавляющего большинства жителей планеты. Однако далеко не каждый знает, что многие болезни ЖКТ возникают вследствие патологических состояний большого дуоденального сосочка. Из материалов нашей статьи читатель узнает о том, что такое БДС, какие разновидности болезней этой структуры известны медицине, как диагностируют патологические состояния и какую терапию при этом проводят.
Понятие БДС
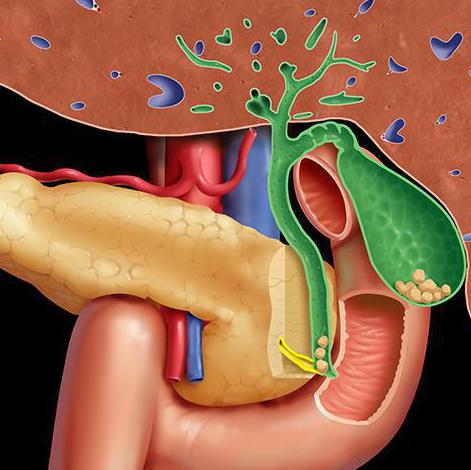
Большой дуоденальный сосочек (БДС) представляет собой анатомическую структуру полусферической формы, которая расположена на слизистой оболочке нисходящей части двенадцатиперстной кишки. В медицинской литературе БДС может встречаться под другими названиями – большой сосочек двенадцатиперстной кишки, или фатеров сосочек. И все же, что такое БДС? Это структура размером от 2 мм до 2 см, которая выполняет очень важную функцию – соединяет общий желчный проток, главный панкреатический проток и двенадцатиперстную кишку. БДС регулирует поступление желчи и панкреатического сока в отделы тонкой кишки и предотвращает попадание содержимого кишечника в протоки.
В структуре БДС могут происходить патологические изменения под воздействием различных факторов – разнообразной патогенной микрофлоры, колебаний давления и изменения кислотно-щелочного баланса, застойных явлений в полости и пр. Кроме того, строение органа может быть нарушено миграцией по желчному протоку камней или иных плотных структур.
Патологии БДС
Заболевания большого дуоденального сосочка очень разнообразны. С развитием современных методов диагностики заключения о функциональных нарушениях в этой структуре встречаются гораздо чаще, чем это считалось ранее. Однако по причине несвоевременной и достаточно непростой диагностики медицинская практика часто сталкивается с огромным количеством неудовлетворительных результатов в лечении больных с желчнокаменной болезнью или панкреатитом, развившихся на фоне нарушений в структуре БДС.
Распространенной патологией БДС считаются опухолевидные новообразования – гиперпластические полипы составляют до 87 % в числе доброкачественных новообразований. Полипы, как правило, не перерождаются в злокачественные ткани. Аденомы – боле редкое заболевание, рак БДС составляет до 25 % всех злокачественных новообразований. Стеноз БДС диагностируется у 4-40 % больных. Как правило, патологии БДС взаимосвязаны с желчнокаменной болезнью (ЖКБ), которая встречается у каждого десятого жителя.
Классификация болезней БДС
Заболевания большого дуоденального сосочка классифицируют на две большие группы:
- первичные,
- вторичные.
К первичным заболеваниям относятся те нарушения, которые происходят и локализуются внутри структуры БДС – папиллит (воспалительное заболевание); спастический стеноз БДС, который позже может трансформироваться в папиллосклероз; возрастные изменения БДС; врожденные аномалии; доброкачественные и злокачественные новообразования – липомы, меланомы, фибромы, аденомы, полипы, папилломы.
Вторичные заболевания БДС – это стенозы, вызванные желчнокаменной болезнью. Симптомы заболевания напрямую связаны с причиной, его вызвавшей. Так, если патологический процесс является следствием болезни желчевыводящей системы, течение болезни будет схоже с признаками ЖКБ – патологии, для которой характерно образованием камней в желчном пузыре или желчных протоках, сопровождающееся чувством тяжести в подреберье, метеоризмом, изжогой, неустойчивым стулом.
Существует понятие комбинированных стенозов – нарушения функции БДС, которые возникли на фоне язвы двенадцатиперстной кишки. В данном случае имеет место недостаток БДС.
Панкреатит
Если же патологические процессы в структуре БДС вызваны воспалением поджелудочной железы, проявления болезни будут схожи с признаками панкреатита.
Панкреатит – это воспалительный процесс в поджелудочной железе. Примечательно, что картина течения болезни может быть различна – патология способна развиваться стремительно, принимая острую форму, или же не проявлять себя долгое время, что характерно для хронической формы течения.

Основным симптом острого панкреатита является очень сильная режущая боль в верхней области живота – правом или левом подреберье. Боль может носить опоясывающий характер и не прекращаться даже после приема спазмолитических средств или анальгетиков. Вот что такое БДС и вот к каким последствиям приводит нарушение его функций.
Помимо боли при панкреатите возникает рвотный рефлекс, мышечная слабость, головокружение. Основными признаками панкреатита при ультразвуковом исследовании являются изменение формы и неровность краев поджелудочной железы. При диагностике в органе могут быть обнаружены кисты. Надо сказать, что болезнь протекает тяжело. И при несвоевременном вмешательстве может привести к летальному исходу.
Спастический стеноз БДС
Стеноз БДС – патология с доброкачественным течением, которая обусловлена непроходимостью желчного и панкреатического протоков вследствие воспалительных изменений и рубцовых сужений папиллы. Как все происходит? Прохождение камня вызывает ранение сосочка, а активный инфекционный процесс в складках приводит к развитию фиброзной ткани и стенозированию областей ампулы БДС.
Как известно, на структуру БДС оказывает непосредственное влияние возраст человека. Люди преклонных лет при желчнокаменной болезни страдают атрофическо-склеротической формой хронического папиллита. Контингент, возраст которого не достиг шестидесятилетнего рубежа, подвержен гиперпластическим изменениям БДС (аденоматозные, аденомиоматозные).
Последние годы, благодаря тому что в диагностике заболеваний БДС используются эндоскопы, появилась возможность четко разграничивать стенозирующий и катаральный (нестенозирующий) папиллит. Первая форма патологии связана с желчнокаменной болезнью. Если же в организме не образуются камни, то развитие заболевания вызывает хроническая инфекция, распространяющаяся с током лимфы.
Формы стеноза БДС
В зависимости от морфологических признаков различают три формы стеноза:
- воспалительно-склеротический стеноз – патология, для которой характерны различные степени фиброза;
- фиброкистозный стеноз – нарушение, при котором вместе с формированием фиброза образуются мелкие кисты – резко расширенные железки вследствие сдавливания мышечными волокнами;
- аденомиоматозный стеноз – патология, при которой происходит аденоматозная гиперплазия желез, а также гипертрофия волокон гладкой мускулатуры и разрастание фиброзных волокон, нарушение очень часто возникает у пожилых людей.
Помимо этого рубцовый стеноз БДС классифицируют:
- на первичный,
- вторичный.
Первичный стеноз не вызывает изменений в желчных протоках. Патология обусловлена дегенеративными изменениями самого сосочка, которые проявляются в атрофии мышечного слоя. Иногда первичный стеноз является врожденной патологией.
Вторичный стеноз является следствием уже имеющихся изменений в структуре по причине травмирования папиллы миграцией камней или оперативного вмешательства.
В зависимости от масштабов распространения болезни стеноз БДС делится:
- на изолированный,
- распространенный.
Диагностика
На сегодняшний день в медицине применяется несколько довольно эффективных методов диагностики заболеваний БДС. Рассмотрим подробнее некоторые из них.
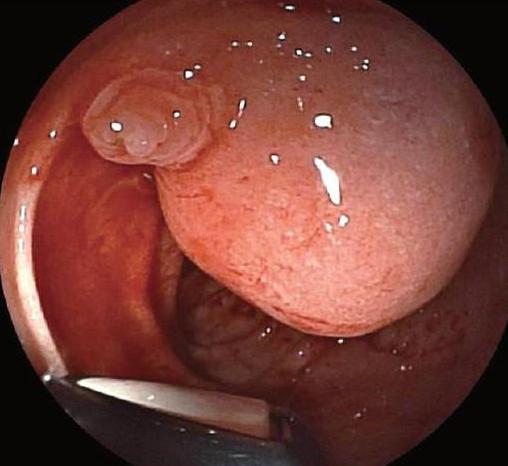
Эндоскопическая ультрасонография – методика, при которой с помощью оптического прибора – эндоскопа – проводят исследование структуры БДС. Фото сосочка, сделанное при подобном исследовании, приведено выше.
Трансабдоминальная ультрасонография – скрининговый метод обследования с использованием ультразвука, который позволяет весьма точно выявить структурные изменения желчного пузыря, печени, поджелудочной железы, а также протоков. Помимо этого, методика определяет гомогенность полости желчного пузыря и его сократительную способность, наличие/отсутствие внутриполостных включений.
Следующий метод диагностики патологий БДС – ультразвуковая холецистография– манипуляция, с помощью которой исследуют моторно-эвакуаторную функцию желчного пузыря в течение двух часов с момента приема желчегонного завтрака.
Динамическая гепатобилисцинтиграфия – процедура, в основе которой – оценка поглотительно-выделительной функции печени. Фракционное хроматическое дуоденальное зондирование позволяет определить тонус желчного пузыря; коллоидную стабильность печеночной фракции желчи и ее бактериологический состав. При гастродуоденоскопии проводится оценка состояния БДС, а также наблюдение за характером поступления желчи. Помимо указанных методов существует компьютерная томография и лабораторная диагностика.
БДС: лечение
В основе терапии стеноза БДС лежит задача восстановить нормальный отток желчи и панкреатического сока в двенадцатиперстную кишку. В соответствии с указанной задачей существует ряд принципов, следование которым поможет достичь успехов в лечении:
- психотерапия, лечение неврозов, стабилизация гормонального фона, минимизация стрессов, отдых, правильный режим питания;
- лечение патологий органов брюшной полости,
- устранение диспептических факторов.
Для того чтобы ликвидировать невротические расстройства, используются седативные препараты, настои или отвары различных трав. Кроме этого пациенту показаны сеансы психотерапии.
Важной составляющей успешного лечения является диета:

- дробный прием пищи;
- отказ от алкоголя и газированных напитков, а также копченой и жареной пищи;
- ограничение в приеме яичных желтков, сдобы, кремов, крепкого кофе и чая;
- частое употребление в пищу капусты, пшеничных отрубей и гречневой каши;
- прием спазмолитиков, которые снимают болевые приступы.
Часто стеноз БДС лечится хирургическими методами. Различают корригирующие и некорригирующие операции. К первой группе относятся эндоскопическая ПСТ, бужирование БДС.
В период ремиссии больным помимо режима питания рекомендуют поддерживающую терапию – пользу приносит ежедневная ходьба, утренняя гимнастика, плавание.

Подводя итог вышесказанному, можно резюмировать, что многие заболевания ЖКТ возникают на фоне сбоя в работе одной маленькой структуры. Подобные нарушения приводят к серьезным проблемам в организме и зачастую поддаются коррекции лишь хирургическим путем. Вот что такое БДС.
Источник
Большой дуоденальный (фатеров) сосочек – это анатомическое образование, которое располагается в полости кишечника. В него открывается проток от желчного протока, через который в двенадцатиперстную кишку поступают желчные кислоты и пищеварительные ферменты поджелудочной железы.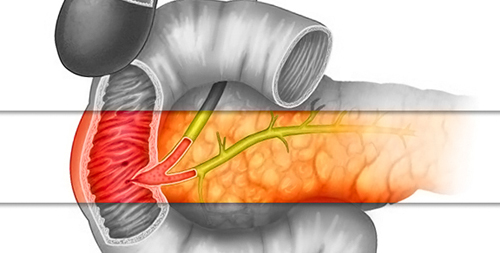
Расположение и строение анатомической структуры
Фатеров сосочек располагается в стенке двенадцатиперстной кишки, в ее нисходящей части. Среднее расстояние между привратником желудка и дуоденальным сосочком составляет 13-14 см. Он находится рядом с продольной складкой на стенке органа.
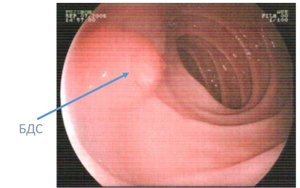 Внешне фатеров сосочек представляет собой небольшое возвышение размером от 3 мм до 1,5-2 см. Форма образования вариабельна, оно может иметь вид полусферы, уплощенной площадки или конуса. В области большого дуоденального сосочка заканчивается общий желчный проток, который объединен с протоком поджелудочной железы. В некоторых случаях (примерно у 20% пациентов) эти протоки открываются в двенадцатиперстную кишку отдельными отверстиями. Такая анатомическая вариация считается не признаком патологии, а вариантом нормы, так как раздельные потоки никак не влияют на активность пищеварения.
Внешне фатеров сосочек представляет собой небольшое возвышение размером от 3 мм до 1,5-2 см. Форма образования вариабельна, оно может иметь вид полусферы, уплощенной площадки или конуса. В области большого дуоденального сосочка заканчивается общий желчный проток, который объединен с протоком поджелудочной железы. В некоторых случаях (примерно у 20% пациентов) эти протоки открываются в двенадцатиперстную кишку отдельными отверстиями. Такая анатомическая вариация считается не признаком патологии, а вариантом нормы, так как раздельные потоки никак не влияют на активность пищеварения.
Фатеров сосок образует печеночно-поджелудочную ампулу, в которой скапливаются секреты желез. Поступление сока из протоков контролируется с помощью сфинктера Одди. Он представляет собой круговую мышцу, которая может регулировать просвет дуоденального сосочка в соответствии со стадиями пищеварения. При необходимости поступления секрета в кишечник сфинктер расслабляется, и полость сосочка расширяется. В период покоя, когда человек не переваривает пищу, круговая мышца сокращается и плотно сжимается, что препятствует выходу пищеварительных ферментов и желчи в кишечник.
Функции
- отделение желчевыводящей системы от кишечника;
- контроль поступления ферментов в двенадцатиперстную кишку;
- предотвращение заброса пищевых масс в желчную систему.
Заболевания большого дуоденального сосочка
Рак
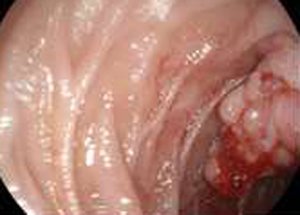 Рак фатерова сосочка – это злокачественное новообразование в ткани сосочка, которое возникает первично или развивается при метастазировании из других органов. Для опухоли характерен сравнительно медленный рост. Первоначально симптомы заболевания могут не проявляться. Позже присоединяются признаки механической желтухи, возникающие из-за перекрывания опухолью желчных протоков.
Рак фатерова сосочка – это злокачественное новообразование в ткани сосочка, которое возникает первично или развивается при метастазировании из других органов. Для опухоли характерен сравнительно медленный рост. Первоначально симптомы заболевания могут не проявляться. Позже присоединяются признаки механической желтухи, возникающие из-за перекрывания опухолью желчных протоков.
Клиническая картина заболевания включает:
- пожелтение кожи и склер;
- озноб, повышенная потливость;
- диарея, изменение характера кала (зловонные фекалии с капельками жира);
- боли в верхней части живота справа;
- кожный зуд;
- повышенная температура тела.
Прогноз для жизни пациента относительно неблагоприятный. При длительном течении заболевания возможно появление тяжелых осложнений. Рак сосочка может вызвать кишечные кровотечения, нарушения кровообращения, кахексию. Патологический процесс может распространяться на другие органы, что приводит к появлению метастаз.
Стеноз
Стеноз большого дуоденального сосочка – это патология, которая характеризуется сужением просвета сосочка и нарушением оттока секретов поджелудочной железы и желчного пузыря. Стеноз сосочка часто путают с желчнокаменной болезнью, так как механизм развития данных состояний очень похож. Для обоих состояний характерны следующие симптомы:
- острые, внезапно возникающие боли в правой части живота;
- желтушность кожи и слизистых;
- лихорадка;
- повышенная потливость.
В отличие от желчнокаменной болезни, стеноз фатерова сосочка никогда не приводит к полному прекращению тока желчи и ферментов, поэтому периоды выраженной желтухи при данной патологии чередуются с промежутками полной ремиссии.
Дискинезия
Дискинезия большого дуоденального сосочка – это функциональное расстройство, которое возникает из-за нарушения нервной регуляции сокращений сфинктера Одди. Данное состояние имеет две основных формы:
- Атония фатерова сосочка приводит к тому, что нарушается регуляция выделения желчи, она бесконтрольно поступает в двенадцатиперстную кишку даже вне пищеварительного процесса.
- Вторая форма характеризуется гиперфункцией сфинктера Одди, что приводит к сужению просвета сосочка и замедленному выходу секрета в кишечник.
Клиническая картина заболевания характеризуется возникновением следующих симптомов:
- острая боль в верхней части живота справа, которая отдает в лопатку;
- связь неприятных ощущений с приемом пищи;
- возникновение ночных болей;
- Тошнота и рвота.
Заболевание имеет хроническое течение. Диагноз дисфункции большого дуоденального сосочка ставится только в том случае, если симптомы патологии сохраняются как минимум 3 месяца. Патология требует комплексного лечения, которое помимо медикаментов включает и психотерапию для коррекции нарушений со стороны нервной системы.
Методы диагностики состояния анатомической структуры
- Холецистография. Исследование относится к ультразвуковым методикам с контрастным усилением. В желчную систему вводится специальное вещество, которое хорошо визуализируется при проведении диагностики. По интенсивности его распределения оценивается функциональная активность большого дуоденального сосочка. При замедлении выхода контраста в кишечник можно сделать вывод о стенозе или спазме сфинктера Одди.
- Ультрасонография. Методика предполагает оценку состояния желчной системы, что косвенно свидетельствует об активности фатерова соска. Расширение протоков, деформации желчного пузыря при условии отсутствия камней свидетельствует о нарушении проходимости сфинктера Одди.
- Эндоскопическая ретроградная холангиогепатография (ЭРХПГ). Исследование относится к эндоскопическим способам диагностики. Она предполагает введение специального аппарата в двенадцатиперстную кишку и его подведение к отверстию фатерова соска. Затем через эндоскоп в желчные пути нагнетается контрастное вещество и делается рентгеновский снимок. Эндоскопическая методика – это основной способ диагностики рака фатерова соска. При наличии злокачественного новообразования в области стенки двенадцатиперстной кишки его можно обнаружить при осмотре органа. В процессе эндоскопии берется образец ткани опухоли, по которому проводится дифференциальная диагностика между доброкачественными и злокачественными процессами.
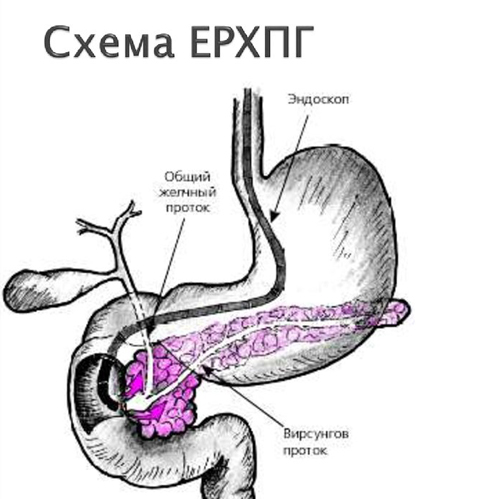
- МРТ и КТ. Методики послойной визуализации используются в качестве дополнительных способов диагностики. С их помощью можно обнаружить изменения в ткани фатерова соска, установить их точную локализацию.
- Дуоденальное зондирование. Исследование предполагает забор содержимого из двенадцатиперстной кишки с помощью специального зонда. По характеру секрета в просвете органа можно судить о функциональной активности фатерова соска.
Источник
Дисфункции большого дуоденального сосочка (БДС) — функциональные заболевания, проявляющиеся нарушением механизмов расслабления и сокращения сфинктера Одди с преобладанием повышения тонуса и спазма (гипермоторная, гиперкинетическая) или расслабления и атонии (гипомоторная, гипокинетическая), без органических и воспалительных изменений, вызывающие нарушение поступления желчи и панкреатического сока в двенадцатиперстную кишку.
Дискинезия желчных протоков обычно возникает в результате нарушения нейрогуморальной регуляции механизмов расслабления и сокращения сфинктеров Одди, Мартынова–Люткенса и Мирицци. В одних случаях преобладают атония общего желчного протока и спазм сфинктера Одди вследствие повышения тонуса симпатического отдела вегетативной нервной системы, в других — гипертония и гиперкинезия общего желчного протока при расслаблении упомянутого выше сфинктера, что связано с возбуждением блуждающего нерва. В клинической практике чаще встречается гипермоторная дискинезия. Причина — психогенное воздействие (эмоциональные перенапряжения, стрессы), нейроэндокринные расстройства, воспалительные заболевания желчного пузыря, поджелудочной железы, двенадцатиперстной кишки. Дисфункции БДС часто сочетаются с гипермоторными и гипомоторными дискинезиями желчного пузыря.
Классификация:
1. Дисфункция по гипертоническому типу:
- с гипермоторной, гиперкинетической дискинезией желчного пузыря;
- с гипомоторной, гипокинетической дискинезией желчного пузыря.
2. Дисфункция по гипотоническому типу (недостаточность сфинктера Одди):
- с гипермоторной, гиперкинетической дискинезией желчного пузыря;
- с гипомоторной, гипокинетической дискинезией желчного пузыря.
Клиника:
- тупая или острая, выраженная, устойчивая боль в эпигастральной области или правом подреберье с иррадиацией в правую лопатку, левое подреберье, может носить опоясывающий характер с иррадиацией в спину;
- не сопровождается повышением температуры, ознобом, увеличением печени или селезенки;
- боль связана с приемом пищи, но может появляться ночью;
- может сопровождаться тошнотой и рвотой;
- наличие идиопатического рецидивирующего панкреатита;
- исключение органической патологии органов гепатопанкреатической области;
- клинический критерий: рецидивирующие приступы сильных или умеренных болей продолжительностью более 20 минут, чередующиеся с безболевыми интервалами, повторяющиеся на протяжении не менее 3 месяцев, нарушающие трудовую деятельность.
Клинические типы дисфункции БДС:
1. Билиарный (встречается чаще): характерны боли в эпигастрии и правом подреберье, иррадиирующие в спину, правую лопатку:
- вариант 1 — болевой синдром в сочетании со следующими лабораторно-инструментальными признаками:
- повышение аспартатаминотрансферазы (АСТ) и/или щелочной фосфатазы (ЩФ) в 2 и более раз при 2-кратном исследовании;
- замедленное выведение контрастного вещества из желчных протоков при эндоскопической ретроградной панкреатохолангиографии (ЭРПХГ) более 45 мин;
- расширение общего желчного протока более 12 мм;
- вариант 2 — боль в сочетании с 1–2 вышеперечисленными лабораторно-инструментальными признаками;
- вариант 3 — приступ боли «билиарного» типа.
2. Панкреатический — боли в левом подреберье, иррадиируют в спину, уменьшаются при наклоне вперед, не отличаются от болей при остром панкреатите, могут сопровождаться повышением активности панкреатических ферментов при отсутствии причин (алкоголь, желчнокаменная болезнь):
- вариант 1 — болевой синдром в сочетании со следующими лабораторно-инструментальными признаками:
- повышение активности сывороточной амилазы и/или липазы в 1,5–2 раза выше нормы;
- расширение панкреатического протока при ЭРПХГ в головке поджелудочной железы свыше 6 мм, в теле — 5 мм;
- превышение времени выведения контрастного вещества из протоковой системы в положении лежа на спине на 9 мин по сравнению с нормой;
- вариант 2 — боль в сочетании с 1–2 вышеперечисленными лабораторно-инструментальными признаками;
- вариант 3 — приступ болей по «панкреатическому» типу.
3. Смешанный — боли в эпигастрии или опоясывающие, могут сочетаться с признаками как билиарного, так и панкреатического типа дисфункции.
Диагноз «гипертония сфинктера Одди» ставят в случаях, когда фаза закрытого сфинктера длится дольше 6 мин, а выделение желчи из общего желчного протока замедлено, прерывисто, иногда сопровождается сильной коликообразной болью в правом подреберье.
Недостаточность БДС — чаще всего бывает вторичной, у больных желчнокаменной болезнью, хроническим калькулезным холециститом, вследствие прохождения конкремента, воспаления поджелудочной железы, слизистой двенадцатиперстной кишки, при дуоденальной непроходимости. При дуоденальном зондировании сокращается фаза закрытого сфинктера Одди менее 1 мин или отмечается отсутствие фазы закрытия сфинктера, отсутствие тени желчного пузыря и протоков при холецистохолангиографии, заброс контрастного вещества в желчные протоки при рентгеноскопии желудка, наличие газа в желчных протоках, снижение показателей остаточного давления при холангиоманометрии, уменьшение времени поступления радиофармпрепарата в кишку менее 15–20 мин при гепатобилисцинтиграфии.
Диагностика
1. Трансабдоминальная ультрасонография. Ультразвуковой скрининговый метод обследования занимает ведущее место в диагностике дискинезий (табл.), позволяет с высокой точностью выявить:
- особенности структурных изменений желчного пузыря и желчных протоков, а также печени, поджелудочной железы (форму, расположение, размеры желчного пузыря, толщину, структуру и плотность стенок, деформации, наличие перетяжек);
- характер гомогенности полости желчного пузыря;
- характер внутрипросветного содержимого, наличие внутриполостных включений;
- изменение эхогенности паренхимы печени, окружающей желчный пузырь;
- сократительную способность желчного пузыря.
Ультразвуковые признаки дискинезий:
- увеличение или уменьшение объема;
- неоднородность полости (гиперэхогенная взвесь);
- снижение сократительной функции;
- при деформации желчного пузыря (перегибы, перетяжки, перегородки), которые могут быть следствием воспаления, дискинезии встречаются значительно чаще;
- остальные признаки свидетельствуют о воспалительном процессе, перенесенном воспалении, желчнокаменной болезни, служат для дифференциальной диагностики.
2. Ультразвуковая холецистография. Дает возможность исследовать моторно-эвакуаторную функцию желчного пузыря в течение 1,5–2 часов от момента приема желчегонного завтрака до достижения первоначального объема. В норме через 30–40 мин после стимуляции желчный пузырь должен сократиться на 1/3–1/2 объема. Удлинение латентной фазы более 6 мин свидетельствует об усилении тонуса сфинктера Одди.
3. Динамическая гепатобилисцинтиграфия. Основана на регистрации временных показателей пассажа короткоживущих радионуклидов по билиарному тракту. Позволяет оценить поглотительно-выделительную функцию печени, накопительно-эвакуаторную функцию желчного пузыря (гипермоторная, гипомоторная), проходимость терминального отдела общего желчного протока, выявить обструкцию желчных путей, недостаточность, гипертонус, спазм сфинктера Одди, стеноз БДС, дифференцировать органические и функциональные нарушения при помощи пробы с Нитроглицерином или Церукалом. При гипертонусе сфинктера Одди отмечается замедление поступления препарата в двенадцатиперстную кишку после желчегонного завтрака. Этот метод наиболее точно позволяет установить тип дискинезии и степень функциональных нарушений.
4. Фракционное хроматическое дуоденальное зондирование. Дает информацию о:
- тонусе и моторике желчного пузыря;
- тонусе сфинктера Одди и Люткенса;
- коллоидной стабильности пузырной и печеночной фракции желчи;
- бактериологическом составе желчи;
- секреторной функции печени.
5. Гастродуоденоскопия. Позволяет исключить органические поражения верхних отделов желудочно-кишечного тракта, оценить состояние БДС, поступление желчи.
6. Эндоскопическая ультрасонография. Позволяет более четко визуализировать терминальный отдел общего желчного протока, БДС, головку поджелудочной железы, место впадения вирсунгова протока с целью диагностики конкрементов, дифференциальной диагностики органических поражений БДС и гипертонуса.
7. Эндоскопическая ретроградная холангиопанкреатография. Метод прямого контрастирования желчных путей, позволяет выявить наличие конкрементов, стеноз БДС, расширение желчных путей, произвести прямую манометрию сфинктера Одди, играет большое значение в дифференциальной диагностике органических и функциональных заболеваний.
8. Компьютерная томография. Позволяет выявить органическое поражение печени и поджелудочной железы.
9. Лабораторная диагностика. При первичных дисфункциях лабораторные анализы не имеют отклонений от нормы, что имеет значение для дифференциальной диагностики. Транзиторное повышение уровня трансаминаз и панкреатических ферментов может отмечаться после приступа при дисфункции сфинктера Одди.
Лечение
Основная цель — восстановление нормального оттока желчи и панкреатического сока в двенадцатиперстную кишку.
Основные принципы лечения:
1) нормализация процессов нейрогуморальной регуляции механизмов желчевыделения — лечение неврозов, психотерапия, устранение гормональных расстройств, конфликтных ситуаций, отдых, правильный режим питания;
2) лечение заболеваний органов брюшной полости, которые являются источником патологических рефлексов на мускулатуру желчного пузыря и желчных протоков;
3) лечение дискинезии, которое определяется ее формой;
4) устранение диспептических проявлений.
Лечение при гипертонической форме дискинезии
1. Устранение невротических расстройств, коррекция вегетативных нарушений:
- седативные препараты: настои трав валерианы и пустырника, Корвалол, Ново-пассит — оказывают седативный эффект, нормализуют сон, расслабляют гладкую мускулатуру;
- транквилизаторы: Рудотель (медазепам) — утром и днем по 5 мг, вечером — 5–10 мг; Грандаксин — 50 мг 1–3 раза в сутки;
- психотерапия.
2. Диетотерапия:
- режим питания с частыми (5–6 раз в сутки), дробными приемами пищи;
- исключают алкогольные и газированные напитки, копченые, жареные, жирные, острые, кислые блюда, приправы, животные жиры, масла, концентрированные бульоны (диета № 5);
- исключают или ограничивают употребление яичных желтков, сдобы, кремов, орехов, крепкого кофе, чая;
- показаны гречневая каша, пшено, пшеничные отруби, капуста.
3. Спазмолитики:
- Но-шпа (дротаверин) — 40 мг 3 раза в сутки в течение 7–10 дней до 1 месяца, для снятия болевого приступа — 40–80 мг, или 2–4 мл 2% раствора внутримышечно, внутривенно капельно в физиологическом растворе хлористого натрия;
- Папаверин — 2 мл 2% раствора внутримышечно, внутривенно капельно; в таблетках 50 мг 3 раза в сутки;
- Дюспаталин (мебеверин) — 200 мг 2 раза в сутки за 20 мин до еды.
4. Прокинетики: Церукал (метоклопрамид) — 10 мг 3 раза в сутки за 1 час до еды.
5. Одестон (гимекромон) — обладает спазмолитическим действием, расслабляет сфинктер желчного пузыря, желчных протоков и сфинктер Одди, не влияя на моторику желчного пузыря — 200–400 мг 3 раза в сутки в течение 2–3 недель.
Лечение при гипотонической форме дискинезии
1. Диетотерапия:
- дробное питание — 5–6 раз в сутки;
- в состав диеты входят продукты, оказывающие желчегонное действие: растительное масло, сметана, сливки, яйца;
- в меню должно входить достаточное количество клетчатки, пищевых волокон в виде фруктов, овощей, ржаного хлеба, так как регулярное опорожнение кишечника действует тонизирующим образом на желчевыводящие пути.
2. Холеретики — стимулируют желчеобразовательную функцию печени:
- Фестал — 1–2 таблетки 3 раза в сутки после еды;
- Холосас, Холагол — 5–10 капель 3 раза в сутки за 30 мин до еды, отвар желчегонных трав — 3 раза в сутки — 10–15 дней.
3. Оказывающие спазмолитическое и желчегонное действие:
- Одестон — 200–400 мг 3 раза в сутки — 2–3 недели. Эффективен в случаях одновременного наличия гипомоторной дисфункции желчного пузыря и гипермоторной дисфункции сфинктера Одди;
- Эссенциале Форте Н — 2 капсулы 3 раза в сутки.
4. Холекинетики — повышают тонус желчного пузыря, снижают тонус желчных путей:
- 10–25% раствор магния сульфата по 1–2 столовые ложки 3 раза в сутки;
- 10% раствор сорбита по 50–100 мл 2–3 раза в сутки за 30 мин до еды;
- средства растительного происхождения.
5. Прокинетики:
- Церукал (метоклопрамид) — 10 мг 3 раза в сутки за 1 час до еды;
- Мотилиум (домперидон) — 10 мг 3 раза в сутки за 30 мин до еды.
6. «Слепой тюбаж» — дуоденальное зондирование и дуоденальное промывание с теплой минеральной водой, введение 20% раствора сорбита, что уменьшает или устраняет спазм сфинктеров, усиливает отток желчи — 2 раза в неделю.
Одестон эффективен в случаях одновременного наличия гипомоторной дисфункции желчного пузыря и гипермоторной дисфункции сфинктера Одди. При сочетании гиперкинетической, нормокинетической дисфункции желчного пузыря и гиперкинетической дисфункции сфинктера Одди эффективность терапии Но-шпой достигает 70–100%. При сочетании гипокинетической дисфункции желчного пузыря и гиперкинетической сфинктера Одди показано назначение Церукала или Мотилиума, возможно в сочетании с Но-шпой. При сочетании гипермоторной дисфункции желчного пузыря и гипомоторной сфинктера Одди эффективно назначение экстракта артишоков 300 мг 3 раза в сутки.
Спазмолитики являются основным медикаментозным средством для лечения гипертонических, гиперкинетических дисфункций желчного пузыря и сфинктера Одди при остром болевом приступе и болях в межприступный период. Миотропные спазмолитики оказывают целенаправленное воздействие на гладкую мускулатуру всей желчевыводящей системы. Результаты многочисленных исследований показали, что дротаверин (Но-шпа) является препаратом выбора из группы миотропных спазмолитиков, позволяет купировать болевой синдром, восстановить проходимость пузырного протока и нормальный отток желчи в двенадцатиперстную кишку, устранить диспептические нарушения. Механизм действия — ингибирование фосфодиэстеразы, блокирование Ca2+-каналов и кальмодулина, блокирование Na+-каналов, в результате снижение тонуса гладкой мускулатуры желчного пузыря и желчных протоков. Лекарственные формы: для парентерального применения — ампулы 2 мл (40 мг) дротаверина, для приема внутрь — 1 таблетка препарата Но-Шпа (40 мг дротаверина), 1 таблетка препарата Но-Шпа форте (80 мг дротаверина).
Преимущества препарата Но-Шпа:
- Быстрая абсорбция: пик концентрации препарата в плазме наступает через 45–60 минут, 50-процентная абсорбция достигается за 12 минут, что характеризует дротаверин как быстро всасывающийся препарат.
- Высокая биодоступность: при приеме внутрь составляет 60%, после однократного приема внутрь 80 мг дротаверина гидрохлорида максимальная концентарация в плазме достигается через 2 часа, хорошо проникает в сосудистую стенку, печень, стенку желчного пузыря и желчных протоков.
- Главный путь метаболизма — окисление дротаверина до монофенольных соединений, метаболиты быстро конъюгируются с глюкуроновой кислотой.
- Полная элиминация: период полувыведения составляет 9–16 часов, около 60% при пероральном приеме выделяется через желудочно-кишечный тракт и до 25% — с мочой.
- Наличие лекарственной формы Но-шпы как для перорального, так и парентерального введения делает возможным широкое использование препарата в неотложных ситуациях.
- Препарат Но-шпа может применяться в период беременности (после тщательного взвешивания соотношения преимущества и риска).
- Быстрое начало действия, продолжительный эффект: парентеральное введение дротаверина (Но-Шпы) обеспечивает быстрый (в течение 2–4 мин) и выраженный спазмолитический эффект, что особенно важно для купирования острых болей.
- Таблетированная форма характеризуется также быстрым началом действия.
- Высокая клиническая эффективность в небольших дозах: составляет 70%, у 80% больных отмечается купирование симптомов спазма и боли в течение 30 мин.
- Отсутствие существенной разницы в скорости достижения спазмолитического эффекта между монотерапией препаратом Но-шпа и комбинированной тер?
