Воспаление арахноидальной оболочки мозга
Арахноидит относится к категории серозных воспалений, сопровождающихся замедлением оттока крови и увеличением проницаемости стенок капилляров. В результате такого воспаления жидкая часть крови проникает сквозь стенки в окружающие мягкие ткани и застаивается в них.
Отек вызывает незначительную боль и небольшое увеличение температуры, на функциях воспаленного органа сказывается умеренно.
Наибольшую опасность представляет стойкое значительное разрастание соединительной ткани при игнорировании болезни или отсутствии лечения. Последнее и является причиной сильных нарушений в работе органов.
Механизм заболевания
Арахноидит головного мозга или спинного – серозное воспаление особой структуры, расположенной между твердой верхней оболочкой и глубокой мягкой. Она имеет вид тонкой паутины, за что и получила название паутинная оболочка. Формируется структура соединительной тканью и образует с мягкой оболочкой мозга настолько тесную связь, что их рассматривают в совокупности.
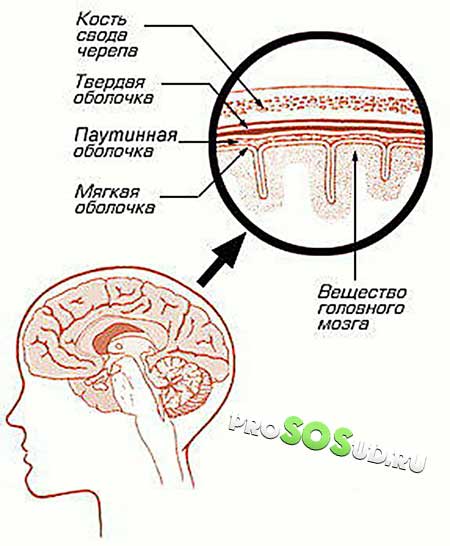
Паутинная оболочка отделяется от мягкой субарахноидальным пространством, содержащим спинномозговую жидкость. Здесь размещаются кровеносные сосуды, питающие структуру.
Благодаря такому строению воспаление паутинной оболочки никогда не бывает локальным и распространяется на всю систему. Инфекция попадает сюда через твердую или мягкую оболочку.
Воспаление при арахноидите выглядит как утолщение и помутнение оболочки. Между сосудами и паутинной структурой образуются спайки, что мешает циркуляции спинномозговой жидкости. Со временем формируются арахноидальные кисты.
Арахноидит вызывает повышение внутричерепного давления, что провоцирует формирование гидроцефалии по двум механизмам:
- недостаточный отток жидкости из желудочков мозга;
- затруднение всасывания спинномозговой жидкости через внешнюю оболочку.
Симптомы недуга
Представляют собой комбинацию признаков общемозгового расстройства с некоторыми симптомами, указывающими на основной участок повреждений.
При любой разновидности арахноидита наличествуют следующие расстройства:
- головная боль – как правило, наиболее интенсивна утром, может сопровождаться рвотой и тошнотой. Может носить локальный характер и появляться при усилиях – натуживании, попытке подпрыгнуть, неудачном движении, при котором под пятками оказывается твердая опора;
- головокружение;
- часто наблюдаются нарушения сна;
- отмечается раздражительность, нарушения работы памяти, общая слабость, беспокойство и прочее.
Так как паутинная оболочка воспаляется вся, то говорить о локализации заболевания нельзя. Под ограниченным арахноидитом подразумевают ярко выраженные грубые нарушения на каком-то участке на фоне общего воспаления.

Расположение очага недуга определяет следующие симптомы:
- конвекситальный арахноидит обеспечивает преобладание признаков раздражения мозга над нарушением функциональности. Выражается это в судорожных приступах, аналогичных эпилептическим;
- при расположении отека преимущественно в затылочной части падает зрение и слух. Наблюдается выпадение поля зрения, при этом состояние глазного дна указывает на неврит зрительного нерва;
- появляется чрезмерная чувствительность к переменам погоды, сопровождающаяся ознобом или обильным потоотделением. Порой наблюдается повышение веса, иногда жажда;
- арахноидит моста мозжечкового угла сопровождается приступообразной болью в затылке, грохочущим шумом в ушах и головокружением. При этом заметно нарушается равновесие;
- при арахноидите затылочной цистерны появляются симптомы повреждения лицевых нервов. Этот вид недуга развивается остро и сопровождается заметным повышением температуры.
Лечение заболевания проводится только после определения очага воспаления и оценки повреждений.
Причины недуга
Воспаление и дальнейшее образование арахноидальной кисты связаны с первичным повреждением, механического свойства или имеющего инфекционную природу. Однако во многих случаях первопричина воспаления и сейчас остается неизвестной.
Главными факторами называют следующие:
- острая или хроническая инфекция – пневмония, воспаление гайморовых пазух, ангина, менингит и прочее;
- хроническая интоксикация – алкогольное отравление, отравление свинцом и так далее;
- травмы – посттравматический церебральный арахноидит нередко является следствием ушибов позвоночника и черепно-мозговых травм, даже закрытых;
- изредка причиной оказываются нарушения в работе эндокринной системы.
Виды заболевания
При диагностике недуга используют несколько методов классификации, связанных с локализацией и течением болезни.
Течение воспаления
В большинстве случаев расстройство не ведет к появлению резких болей или повышению температуры, что затрудняет диагностику и оказывается причиной несвоевременного обращения к врачу. Но бывают и исключения.
.jpg)
- Острое течение – наблюдается, например, при арахноидите большой цистерны, сопровождается рвотой, увеличением температуры и сильной головной болью. Такое воспаление излечивается без последствий.
- Подострое – наблюдаемое чаще всего. При этом сочетаются неярко выраженные симптомы общего расстройства – головокружение, бессонница, слабость, и признаки подавления функциональности определенных участков мозга – нарушения слуха, зрения, равновесия и прочее.
- Хроническое – при игнорировании заболевания воспаление быстро переходит в хроническую стадию. При этом признаки общемозгового расстройства становятся все более устойчивыми, а симптомы, связанные с очагом недуга, постепенно усиливаются.
Локализация арахноидита
Все заболевания такого рода разделяют на две основные группы – церебральный арахноидит, то есть, воспаление паутинной оболочки головного мозга, и спинальный – воспаление оболочки спинного мозга. По локализации болезни головного мозга разделяют на конвекситальный и базальный.
Так как лечение предполагает воздействие в первую очередь на наиболее пораженные участки, то классификация, связанная с участком наибольших повреждений, более подробна.
- Церебральный арахноидит локализуется на основании, на выпуклой поверхности, также в заднечерепной ямке. Симптомы сочетают признаки общего расстройства и связанные с очагом воспаления.
- При конвекситальном арахноидите поражается поверхность больших полушарий и извилины. Так как эти области связаны с моторными и чувствительными функциями, то давление образовавшейся кисты ведет к нарушению чувствительности кожи: либо притуплению, либо к сильному обострению и болезненной реакции на действие холода и тепла. Раздражение на этих участках приводит к возникновению припадков по типу эпилептических.
- Слипчивый церебральный арахноидит диагностируется крайне тяжело. Ввиду отсутствия локализации симптомы наблюдаются только общие, а они присущи множеству заболеваний.
- Оптико-хиазмальный арахноидит относится к воспалениям основания. Наиболее характерным его признаком на фоне симптомов общемозговых является понижение зрения. Недуг развивается медленно, для него характерны поочередное поражение глаз: зрение падает из-за сдавливания зрительного нерва при формировании спаек. В диагностике этой формы недуга очень значимо обследование глазного дна и поля зрения. Есть зависимость степени нарушения с этапами болезни.
- Воспаление паутиной оболочки задней черепной ямки – распространения разновидность болезни. Для острой ее формы характерны увеличение внутричерепного давления, то есть, головная боль, рвота, тошнота. При подостром течении эти симптомы сглаживаются, а на первое место выдвигаются расстройства вестибулярного аппарата и синхронности движений. Пациент теряет равновесие при запрокидывании головы, например. При ходьбе движения ног не синхронизированы с движением и углом наклона торса, что формирует специфическую неровную походку.
Кистозный арахноидит в этой области имеет разные симптомы, что зависит от характера спаек. Если давление не повышается, то болезнь может длиться годами, проявляясь временной потерей синхронизации или постепенно ухудшающимся равновесием.
Худшее последствие арахноидита – тромбирование или резкая непроходимость на поврежденном участке, что может привести к обширным нарушениям циркуляции и ишемии головного мозга.
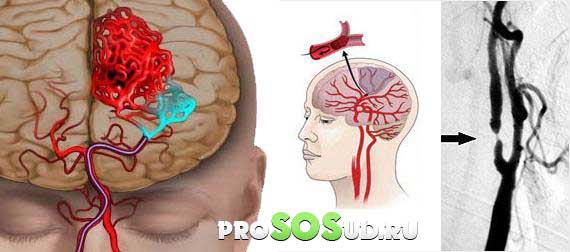
Ишемия головного мозга.
Спинальный арахноидит классифицируют по типу – кистозный, слипчивый и слипчиво-кистозный.
- Слипчивый часто протекает без каких-либо устойчивых признаков. Может быть отмечена межреберная невралгия, ишиас и тому подобное.
- Кистозный арахноидит провоцирует сильные боли в спине обычно с одной стороны, которые затем захватывает и вторую сторону. Движение затруднено.
- Кистозно-слипчивый арахноидит проявляется как потеря чувствительности кожи и затруднения в движениях. Течение болезни очень разнообразно и требует тщательной диагностики.
Диагностика недуга
Даже наиболее выраженные симптомы арахноидита – головокружение, приступы головной боли, сопровождаемые тошнотой и рвотой, зачастую не вызывают у пациентов достаточного беспокойства. Приступы случаются от 1 до 4 раз в месяц, и только самые тяжелые из них длятся достаточно долго, чтобы, наконец, заставить заболевшего обратить на себя внимание.
Так как признаки недуга совпадают с большим количеством других общемозговых расстройств, чтобы поставить верный диагноз необходимо прибегнуть к ряду исследовательских методов. Назначает их врач-невролог.

- Осмотр у офтальмолога – оптико-хиазмальный арахноидит относится к наиболее распространенным видам заболевания. У 50% пациентов с воспалением задней черепной ямки фиксируется застой в области зрительного нерва.
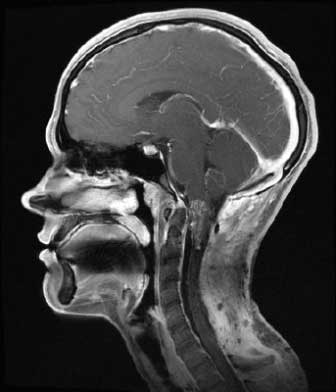
- МРТ – достоверность метода достигает 99%. МРТ позволяет установить степень изменения паутинной оболочки, зафиксировать расположение кисты, а также исключить другие болезни, имеющие сходные симптомы – опухоли, абсцессы.
- Рентгенография – с ее помощью выявляют внутричерепную гипертензию.
- Анализ крови – проводится обязательно, чтобы установить отсутствие или наличие инфекций, иммунодефицитных состояний и прочего. Таким образом определяют первопричину арахноидита.
Только после обследования специалист, и возможно не один, назначает соответствующее лечение. Курс, как правило, требует повторения через 4–5 месяцев.
Лечение
Лечение воспаления мозговой оболочки осуществляется в несколько этапов.
- В первую очередь необходимо устранить первичное заболевание – синусит, менингит. Применяют для этого антибиотики, антигистаминные средства и десенсибилизирующие – димедрол, например, или диазолин.
- На втором этапе назначают рассасывающие средства, помогающие нормализовать внутричерепное давление и улучшить метаболизм мозга. Это могут быть биологические стимуляторы и йодистые препараты – йодид калия. В виде инъекций применяют лидазу и пирогенал.
- Используются противоотечные и мочегонные лекарства – фурасемид, глицерин, препятствующие накоплению жидкости.
- Если наблюдаются судорожные припадки назначают противоэпилептические препараты.
При кистозно-слипчивом арахноидите, если циркуляция спинномозговой жидкости сильно затруднена и консервативное лечение не дает результатов проводят нейрохирургические операции по устранению спаек и кисты.
Арахноидит вполне успешно лечиться и при своевременном обращении к врачу, особенно на стадии острого воспаления исчезает без последствий. В отношении жизни прогноз практически всегда благоприятный. При переходе недуга в хроническое состояние с частыми рецидивами ухудшается трудоспособность, что требует перевода на более легкую работу.
Мы настоятельно рекомендуем не заниматься самолечением, лучше обратитесь к своему лечащему доктору. Все материалы на сайте носят ознакомительный характер!
Источник
Арахноидит – заболевание, протекающее в паутинной оболочке головного мозга, сопровождающееся характерными симптомами и часто возникающее как последствие перенесенного инфекционного поражения. Развивается на фоне общих инфекций – гриппа, острых респираторных заболеваний, пневмонии, кори. Возникает вследствие обострения локальных воспалительных процессов – тонзиллита, отита, гайморита.
Патологию могут спровоцировать травмы в области головы или инфекции мозга – энцефалит, миелит (воспаление спинного мозга). Часто в паталогический процесс кроме арахноидальной вовлекается мягкая оболочка головного мозга, что усугубляет симптоматику и грозит осложнениями. Чаще встречается у детей и пациентов в возрасте до 40 лет.
Причины возникновения заболевания
Арахноидит – это такое заболевание головного мозга, которое развивается в результате воздействия патогенной микрофлоры, токсинов или патологических процессов (отек мозгового вещества, нарушение тока лимфы и крови), что предопределяет разнообразие симптоматики. Факторы, провоцирующие развитие патологии:
- Ослабление иммунной защиты.
- Хронические и острые интоксикации.
- Трудовая деятельность на вредных производствах (химическая, атомная промышленность).
- Однообразное питание, недостаток витаминов и микроэлементов.
- Злоупотребление алкогольными напитками.
Патологические процессы провоцируют появление фиброзных спаек соединительной ткани. В результате ухудшается циркуляция цереброспинальной жидкости, что приводит к развитию церебральной гипертензии. Основные причины возникновения:
- Аутоиммунные реакции организма. Патологическая выработка антител по отношению к здоровым тканям. Сопровождается появлением фиброзных спаек.
- Инфекционные поражения. Причины связаны с хроническими вирусными и бактериальными инфекциями, протекающими вблизи с областью головного мозга. Патогенные микроорганизмы проникают в паутинную оболочку из очагов тонзиллита (воспаление миндалин), пародонтита (воспаление мягких и костных тканей челюсти), отита (воспаление уха), сфеноидита (воспаление клиновидной пазухи).
- Травмы в области головы. Ушибы, сотрясения мозга нарушают структуру мозговой ткани, вызывают патологические изменения в паутинной оболочке.
- Онкологические заболевания. Клетки опухоли поражают здоровые ткани арахноидальной оболочки. Новообразования при разрастании сдавливают протоки, по которым движется спинномозговая жидкость, нарушая ее циркуляцию.
Посттравматический церебральный арахноидит развивается вследствие черепно-мозговой травмы закрытого типа. Период от момента получения травмы до появления первых симптомов может составлять 0,5-2 года.
Разновидности патологии
Главная функция паутинной оболочки – трофическая. Она обеспечивает снабжение тканей мягкой оболочки полезными веществами, которые поступают с цереброспинальной жидкостью. Арахноидальная оболочка также участвует в регуляции оттока ликвора и его давления. В зависимости от локализации воспалительного процесса различают виды заболевания.
- Слипчивый арахноидит, известный так же как адгезивный, характеризуется образованием фиброзных спаек. В результате нарушается циркуляция ликвора, развивается гидроцефалия. Кистозный арахноидит сопровождается формированием кистозных образований. Как следствие при увеличении размеров кисты происходит сдавливание окружающих тканей с нарушением функций соответствующих отделов мозга.
- Кистозно-слипчивый арахноидит, поразивший мозг, проявляется нарушением метаболизма, головной болью, расстройством кожной чувствительности, эпилептическими припадками. Церебральная форма включает виды: конвекситальный арахноидит и базальный арахноидит.
- Базальный арахноидит, возникший в области задней черепной ямки, отличается быстрым появлением гипертензионного синдрома. Признаки: явления застоя дисков зрительного нерва, головокружения, приступообразная тошнота и рвота, иногда расстройство двигательной координации.
- Конвекситальная форма проявляется судорожными приступами. Особенности неврологического статуса – неравномерность патологических рефлексов сухожилий. Наблюдается гемигипестезия – потеря чувствительности в одной части тела. Дополнительные признаки: нарушение сна, повышенная утомляемость, ухудшение работоспособности. Базилярный арахноидит проявляется ухудшением памяти, повышенной утомляемостью и мышечной слабостью.
С учетом характера течения выделяют острую и хроническую форму. Острый арахноидит сопровождается повышением температуры тела, сильной болью в голове, приступами рвоты. Хронический арахноидит проявляется слуховой и зрительной дисфункцией, ухудшением умственной деятельности, параличами и парезами. Выделяют первичную и резидуальную форму, которая развивается как осложнение другой патологии.
Симптомы арахноидита
Нарушение циркуляции цереброспинальной жидкости сопровождается ее накоплением в желудочках и формированием кист. В результате затрудняется отток ликвора, происходит повышение показателей внутричерепного давления, что сопровождается характерной симптоматикой. Основные симптомы арахноидита:
- Боли в зоне головы, головокружения.
- Шум, звон в ушах.
- Приступы тошноты, сопровождающиеся рвотой.
- Нарушения со стороны вегетативной нервной системы – нарушение сократительной деятельности сердечной мышцы, учащенное, неровное дыхание, усиленное потоотделение, расстройство терморегуляции.
- Зрительная дисфункция.
- Чрезмерная утомляемость.
- Судорожный синдром.
Признаки заболевания могут проявляться спустя несколько месяцев после провоцирующих факторов.
Общемозговые признаки
Клиническая картина на ранних стадиях напоминает течение астении или неврастении, при острой, быстро прогрессирующей форме – течение менингита. У больного повышаются показатели температуры тела, появляются характерные менингеальные симптомы – рефлекторные реакции, возникающие при раздражении оболочек мозга. В их числе:
- Ригидность (неподатливость, твердость) затылочных мышц.
- Симптом Брудзинского (верхний и нижний). Рефлекторное сгибание нижних конечностей в коленном и тазобедренном суставе, вызванное давлением на лонное сочленение или попыткой приблизить подбородок больного к грудной клетке в позе лежа на спине.
- Симптом Кернига. Рефлекторное сокращение мышц-сгибателей в области коленного сустава при попытке распрямить ноги в колене. Проверка рефлекса выполняется в позе лежа на спине с согнутыми в тазобедренном суставе (угол 90°) нижними конечностями.
Менингеальные симптомы острого арахноидита, протекающего в головном мозге, меньше выражены, чем при менингите. Хроническая форма болезни протекает с симптоматикой, схожей с признаками образования опухоли в тканях мозгового вещества, проявляется псевдотуморозным синдромом.
В ходе рентгенографического исследования у пациента наблюдается церебральная гипертензия, сопровождающаяся тошнотой, рвотой, нарушением сознания, судорожными приступами. В ходе офтальмологического обследования выявляется застойность дисков глазных нервов.
В отличие от опухолевых процессов, указанные симптомы при хроническом арахноидите не прогрессируют, наблюдаются периоды ремиссии, обострение симптоматики связано с повторными инфекционными болезнями. Диффузный церебральный арахноидит не сопровождается отчетливой очаговой симптоматикой.
Наблюдаются общемозговые нарушения – боли в области головы, носящие постоянный или приступообразный характер, тошнота, головокружение, расстройства психо-эмоционального фона, сбои в работе вегетативной нервной системы. Нарушение движения ликвора провоцирует кризы, усиление симптоматики.
Очаговые проявления
Очаговая симптоматика зависит от локализации воспалительного процесса. При локализации очага воспаления в области мостомозжечкового угла наблюдается нарушение кожной и вкусовой чувствительности, тризм (напряжение жевательных мышц), слуховая и зрительная дисфункция (косоглазие, двоение в глазах), гемиплегия (мышечный паралич в одной стороне тела), паралич мышц лица. Базальная форма сопровождается выпадением полей зрения.
Диагностика
Диагностика арахноидита часто затруднена из-за позднего обращения пациентов. Если после момента перенесенной инфекции прошел значительный промежуток времени, не всегда возможно установить связь между инфекционным поражением и появившимися спустя несколько месяцев симптомами. Методы диагностики:
- Пневмоэнцефалография. Рентгенологическое исследование тканей мозга с контрастным веществом в виде газа – углекислый газ, кислород, окись азота.
- Эхоэнцефалоскопия. Ультразвуковое исследование, направленное на выявление объемных патологических процессов в тканях мозга.
- Электроэнцефалография. Метод изучения биоэлектрической активности мозга.
- Реоэнцефалография. Реографический метод исследования кровеносной системы мозга.
- МРТ, КТ. Показывает степень утолщения мозговой оболочки и наличие спаечных процессов.
- Исследование цереброспинальной жидкости.
Анализ пробы люмбальной пункции показывает незначительное повышение давления спинномозговой жидкости и умеренное увеличение в ней концентрации лимфоцитов. По результатам обследования проводится консервативное или хирургическое лечение арахноидита.
Лечение заболевания
При лечении арахноидита назначают лекарства, которые замедляют процесс образования спаек и нормализуют иммунные реакции организма. Для лечения церебрального арахноидита, протекающего в головном мозге, применяют препараты групп:
- Дегидратирующие (для устранения отека мозгового вещества) – Маннитол, Эуфиллин, Лазикс.
- Протеолитического действия (для расщепления белковых соединений и предотвращения образования соединительной ткани) – Ронидаза, Лидаза, Пирогенал.
- Ноотропные (для стимуляции клеточного метаболизма в тканях мозга) – Церебролизин, Глютаминовая кислота.
- Витамины группы B.
Параллельно выявляются и лечатся очаги инфекции. С этой целью назначают антибактериальные и сульфаниламидные препараты. Одновременно назначают лекарства для подавления судорожной активности и устранения психических расстройств.
Хирургическим методом лечат нарушения, связанные с затруднением оттока ликвора. Проводится шунтирование (отведение спинномозговой жидкости из полости черепа) или хирургическое удаление спаек и кист. Лечение арахноидита в домашних условиях малоэффективно. Необходима консультация невролога.
Возможные осложнения и последствия
Частые осложнения заболевания – частичная или полная потеря слуха, зрения, учащение судорог и эпилептических припадков. На фоне прогрессирования патологии происходит нарушение сознания, возникают психические отклонения. Без корректной терапии возможно развитие состояний, опасных для жизни и психического здоровья – гидроцефалия, эпилептический неврологический статус, летальный исход.
Арахноидит – опасное заболевание, характеризующееся воспалением паутинной мозговой оболочки. Маловыраженная симптоматика на ранней стадии развития хронической формы затрудняет диагностику. Своевременная, корректная терапия улучшает прогноз.
Просмотров: 953
Источник

