Увеит воспаление сосудистого тракта

5 марта 20192832,9 тыс.
Врач-офтальмолог Е. Н. Удодов, г. Минск, Беларусь.
В глазу между склерой и сетчаткой располагается важнейшая структура — сосудистая оболочка, или, как ее еще называют, увеальный тракт. В ней выделяют переднюю (радужка и цилиарное тело) и заднюю часть (хориоидея, от латинского Chorioidea – собственно сосудистая оболочка). Основной функцией радужки является регуляция количества света, попадающего на сетчатку. Цилиарное тело ответственно за выработку внутриглазной жидкости, фиксацию хрусталика, а также обеспечивает механизм аккомодации. Хориоидея выполняет важнейшую функцию по доставке кислорода и питательных веществ к сетчатке.
Увеит это воспалительное заболевание сосудистой оболочки глаза. Его причины, проявления настолько многообразны, что для их описания может не хватить и сотни страниц, есть даже офтальмологи, специализирующиеся только на диагностике и лечении данной патологии.
Передняя и задняя части сосудистой оболочки кровоснабжаются из разных источников, поэтому чаще всего встречаются изолированные поражения их структур. Также отличается и иннервация (радужка и цилиарное тело – тройничным нервом, а хориоидея вообще не имеет чувствительной иннервации), что обуславливает значительную разницу в симптоматике.
Заболевание может поражать пациентов независимо от пола и возраста и является одной из ведущих причин слепоты (около 10% всех случаев) в мире. По разным данным, заболеваемость составляет 17-52 случаев на 100 тыс. человек в год, а распространенность – 115-204 на 100 тыс. Средний возраст пациентов – 40 лет.
Интересно, что в Финляндии наблюдается самая высокая заболеваемость увеитами, возможно, из-за частой встречаемости HLA-B27-спондилоартропатий (одной из его причин) в популяции.
Причины возникновения увеитов
Зачастую установить причину увеитов не представляется возможным (идиопатические увеиты). Провоцирующими факторами могут являться генетические, иммунные или инфекционные заболевания, травмы.
Считается, что причиной увеита после травмы является развитие иммунной реакции, повреждающей клетки увеального тракта, в ответ на микробное обсеменение и накопление продуктов распада поврежденных тканей. При инфекционной природе заболевания иммунная система начинает уничтожать не только чужеродные молекулы и антигены, но и собственные клетки. В случае, когда увеит возникает на фоне аутоиммунного заболевания, причиной может быть поражение собственных клеток сосудистой оболочки иммунными комплексами, как результат реакции гиперчувствительности.
К заболеваниям, которые чаще всего способствуют возникновению увеитов, относят: серонегативные артропатии (анкилозирующий спондилит, синдром Рейтера, псориатическая артропатия, воспалительные заболевания кишечника (болезнь Крона, язвенный колит)), ревматоидный артрит, системную красную волчанку, болезнь Бехчета, саркоидоз, туберкулез, сифилис, вирус герпеса, токсоплазмоз, цитомегаловирус, СПИД.
По данным Rodrigues A. et al. (1994), идиопатические увеиты преобладают среди иных форм и составляют около 34%. Серонегативные спондилоартропатии вызывают заболевание в 10,4% случаев, саркоидоз – в 9,6%, ювенильный ревматоидный артрит — в 5,6%, системная красная волчанка – в 4,8%, болезнь Бехчета – в 2,5%, СПИД – в 2,4%. По данным того же автора наиболее часто встречается передний увеит (51,6%), задний – в 19,4% случаев.
При выявлении у пациента симптомов увеита необходимо помнить о «маскарадном» синдроме, который имитирует заболевание. Он может быть как неопухолевой природы (при внутриглазных инородных телах, отслойках сетчатки, миопических дистрофиях, синдроме пигментной дисперсии, ретинальных дистрофиях, нарушениях кровообращения в глазу, реакциях на введение медикаментов), так и опухолевой (при таких онкологических заболеваниях, как внутриглазные лимфомы, лейкемия, увеальная меланома, метастазах опухолей иной локализации, паранеопластическом синдроме, канцер-ассоциированной ретинопатии, ретинобластоме).
Классификация
Международной рабочей группой по стандартизации номенклатуры увеитов были разработаны рекомендации по классифицированию данного заболевания.
Так, по локализации принято выделять
Тип | Первичная локализация воспаления | Проявления |
Передний увеит | Передняя камера | Ирит, иридоциклит |
Периферический (средний, интермедиарный) увеит | Стекловидное тело | Задний циклит, гиалит, парспланит |
Задний увеит | Хориоидея | Хориоидит, хориоретинит, ретинит, нейроретинит |
Панувеит | Все вышеперечисленное | Все вышеперечисленное |
Как видим, в воспаление могут вовлекаться как структуры, относящиеся к различным частям сосудистой оболочки, так и окружающие ткани (склера, сетчатка, зрительный нерв).
По причинам возникновения увеиты подразделяются на инфекционные (бактериальные, вирусные, грибковые, паразитические и др.), неинфекционные (ассоциированные или не ассоциированные с известными системными заболеваниями) и «маскарадные» синдромы (опухолевой или неопухолевой природы), симулирующие данные заболевания.
По морфологической картине выделяют очаговые (гранулематозные) и диффузные (негранулематозные) увеиты.
Начало заболевания может быть как внезапным, так и скрытым, практически бессимптомным. По продолжительности увеиты разделяют на ограниченные (до 3-х месяцев) и персистирующие. По течению они могут быть: острыми (внезапное начало и ограниченная продолжительность), рецидивирующими (периоды обострения чередуются периодами ремиссии без лечения более 3-х месяцев) и хроническими (персистирующий увеит с рецидивами менее чем через 3 месяца после прекращенния лечения).
Для определения степени активности воспалительного процесса оценивают клеточную опалесценцию и наличие клеточных элементов в передней камере глаза.
Также увеиты дифференцируются по многим другим параметрам: морфологическим, по возрасту пациентов, иммунному статусу и др.
Симптомы
Симптоматика увеитов зависит от множества факторов, основными из которых являются локализация воспалительного процесса (передний, средний, задний) и его длительность (острый или хронический). В зависимости от причины могут выявляться специфические, характерные для данной формы заболевания проявления.
Передний увеит
Наиболее часто встречающаяся форма — острый передний увеит — обычно сопровождается внезапным началом, выраженной болью на стороне поражения (характерно усиление боли ночью, при изменении освещенности, нажатии на глазное яблоко в области лимба), фотофобией, затуманиванием или снижением зрения, слезотечением, характерным покраснением глаза (цилиарная или смешанная инъекция глазного яблока), сужением зрачка и ослаблением его реакции на свет из-за спазма сфинктера. Симптомы хронического переднего увеита схожи, но обычно имеют меньшую выраженность, а некоторые — даже отсутствовать.
При осмотре офтальмолог может выявить наличие клеточных элементов, гнойный и фибринозный экссудат (гипопион) во влаге передней камеры, ее опалесценцию (феномен Тиндаля); отложения (преципитаты) на задней поверхности роговицы; характерные отложения на зрачковом крае радужки (узелки Кеппе) или в ее средней зоне на передней поверхности (узелки Буссака); задние или передние сращения радужки с окружающими структурами (синехии), ее атрофические изменения; различие цвета правого и левого глаза (гетерохромия); появление патологических сосудов в радужке (рубеоз). Уровень ВГД может варьироваться от пониженного к повышенному.
Средний увеит
Воспаление сосудистой оболочки данной локализации сопровождается плавающими помутнениями в поле зрения, ухудшением зрения при отсутствии боли (клиника схожа с задним увеитом), легкой светобоязнью.
Задний увеит
При таких увеитах пациенты отмечают затуманивание, снижение остроты зрения, появление плавающих помутнений, искажение изображения, фотопсии при отсутствии болевых ощущений, покраснения и фотофобии. Появление боли при увеите задней локализации может свидетельствовать о вовлечении в воспалительный процесс передней камеры глаза, бактериальном эндофтальмите, заднем склерите.
Офтальмологический осмотр может выявить наличие клеточного экссудата в стекловидном теле, различной формы и вида экссудативные и геморрагические преретинальные и интраретинальные очаги, которые в неактивной стадии могут превращаться в атрофические участки с рубцеванием, затрагивая окружающие ткани.
Пациенты с панувеитом могут отмечать все вышеперечисленные симптомы.
Диагностика увеитов
Важнейшим в диагностике увеитов является правильный и полный сбор анамнеза. Это позволяет избавить пациента от проведения ненужных видов обследования. Многими специалистами даже предложены к внедрению различные опросники, содержащие ключевые вопросы. Они помогают стандартизировать опрос и избежать недостаточно полного уточнения медицинского анамнеза.
Каких-либо обязательных специфических офтальмологических методов диагностики увеитов нет. Общий полный осмотр позволит выявить те или иные характерные признаки заболевания. Важно обратить внимание на уровень внутриглазного давления, который, по данным Herbert, склонен к повышению приблизительно у 42% пациентов. Незаменим осмотр переднего отрезка, который поможет выявить преципитаты на задней поверхности роговицы, гипопион или псевдогипопион, изменения в радужке и иные характерные изменения. Для дифференциации изменений заднего отрезка глаза помимо стандартного осмотра глазного дна могут применяться ФАГ, ОКТ.
Лабораторная диагностика (ПЦР, HLA-типирование и другие), рентгенологические, МРТ и цитологические методы исследования проводятся по показаниям в зависимости от предполагаемой причины увеита.
В 2005 году рабочей группой по стандартизации номенклатуры увеитов были разработаны рекомендации по объему диагностических мероприятий при различных формах увеитов (см. приложение). Они содержат в себе перечень основных необходимых в каждом конкретном клиническом случае обследований и помогают избежать назначения необоснованных.
Особое место занимает диагностика «маскарадного» синдрома, который имитирует симптомы увеита. Заподозрить его необходимо в случаях минимального ответа на проводимую агрессивную медикаментозную терапию. Объем диагностических манипуляций зависит от предполагаемой причины.
Важно понимать, что целью обследования при увеитах может быть не только установление причины заболевания, но и исключение патологии, лечение которой исключается теми или иными препаратами (например, инфекционные, в частности, те, которые не могут быть идентифицированы специфическими тестами, «маскарадный» синдром); системных заболеваний, которые могут ухудшить общее состояние пациента, прогноз выздоровления, требовать коррекции схемы лечения.
Лечение увеитов
Медикаментозное лечение. Лечение увеитов напрямую зависит от причины, вызвавшей заболевание. В связи с тем, что установить ее зачастую не представляется возможным, схемы содержат препараты симптоматической направленности или назначаемые эмпирически до установления этиологии воспаления. Специфическое лечение должно быть применено после выявления причины заболевания.
«Золотым» стандартом лечения увеитов являются кортикостероиды. Основными целями назначения являются: снижение экссудации, стабилизация клеточных мембран, угнетение выработки гормонов воспаления и лимфоцитарной реакции. Выбор конкретного препарата этой группы, а также метода введения осуществляется с учетом активности воспалительного процесса, склонности к подъему ВГД и др. В настоящее время возможно местное и системное применение, а также установка в полость глазного яблока или под оболочки глаза импланта, выделяющего лекарственное вещество в малых дозах на протяжении длительного времени.
Следующими, наиболее часто назначаемыми при увеитах, являются препараты циклоплегического и мидриатического действия. Их применение обусловлено профилактикой формирования синехий (сращений) радужки с окружающими структурами, снижением болевых ощущений путем уменьшения спазма зрачковых и цилиарных мышц, стабилизацией гематоофтальмического барьера и предотвращением дальнейшего пропотевания белка в водянистую влагу.
Препаратами второго ряда при лечении увеитов являются НПВС. Они обладают меньшей противовоспалительной активностью в сравнении со стероидными, но могут быть полезны для купирования болевого синдрома, реакций воспаления, профилактики и лечения рецидивов заболевания, а также сопровождающего его в некоторых случаях макулярного отека. При совместном назначении с кортикостероидами НПВС способствуют уменьшению дозы первых, необходимой для купирования воспаления при длительном лечении некоторых форм хронически текущих увеитов. Препарат может назначаться как в виде глазных капель, так и в таблетированной форме.
Отдельно следует уделить внимание относительно новой группе препаратов – иммуномодуляторам, которые успешно применяются сейчас при некоторых формах увеитов (например, вызванном болезнью Бехчета, с вовлечением заднего отрезка глаза; гранулематозом Вегенера; некротизирующим склеритом). В этой группе выделяют антиметаболиты (метотрексат, азатиоприн, микофенолат мофетил), ингибиторы Т-лимфоцитов (циклоспорин и такролимус), алкилирующие средства (циклофосфамид, хлорамбуцил). Целью этой терапии является точечное угнетение тех или иных механизмов иммунного воспалительного ответа, приведших к поражению органа зрения (иммуносупрессия). Препараты могут применяться как вместе с кортикостероидами, так и без них, позволяя уменьшить негативное влияние последних на организм.
Не так давно стало возможным также применение при особых формах увеитов (серпингинозный хориоидит, хориоретинит «выстрел дробью», симпатическая офтальмия; вызванных болезнями Бехчета, Фогта-Коянаги-Харада, ювенильным идиопатическим артритом, серонегативными спондилоартропатиями) препаратов-ингибиторов фактора роста-α опухолей, или так называемая биологическая терапия. К наиболее часто применяемым относят адалимумаб и инфликсимаб. Все биологические агенты являются препаратами «второй линии» в лечении данных заболеваний и применяются в случаях, когда ранее проводимая терапия оказалась безуспешной.
Хирургическое лечение
Целями данного вида лечения являются зрительная реабилитация, диагностическая биопсия для уточнения диагноза, удаление помутневших или измененных структур, затрудняющих осмотр заднего отрезка глаза или способствующих развитию осложнений (катаракта, деструкция стекловидного тела, вторичная глаукома, отслойка сетчатки, эпиретинальная мембрана), введение лекарственных средств непосредственно к очагу воспаления. Также удаление пораженных структур глаза может способствовать купированию воспалительного процесса. К наиболее часто применяемым хирургическим методам относят витрэктомию, факоэмульсификацию, фильтрующую хирургию глаукомы, интравитреальные инъекции.
Успех данных вмешательств напрямую зависит от своевременности их проведения, стадии заболевания, распространенности необратимых изменений глазного яблока.
Прогноз при лечении увеитов
Пациенты, страдающие увеитами, должны быть проинформированы в важности соблюдения назначенной схемы лечения и обследования. Именно это является важнейшим фактором, обуславливающим благоприятность прогноза исхода заболевания. Вместе с тем, некоторые формы увеитов способны к рецидивированию, даже несмотря на адекватное лечение.
Конечно, увеиты сами по себе не приводят к летальным исходам, однако при неадекватном лечении могут вызывать слепоту.
Приложение
Рекомендации по объему диагностических мероприятий при различных формах увеитов. Скачать PDF файл.
Источник

Описание
Большая
разветвленность кровеносных сосудов и в связи с этим медленный ток крови в
сосудистом тракте благоприятствуют задержке в нем микробов, вирусов и других
патологических агентов, которые могут вызвать воспалительные заболевания в
различных его отделах — увеиты.
Увеиты
делятся на передние (ириты, иридоциклиты), задние (хориоретиниты, хориоидиты,
нейрохориоретиниты) и тотальные (панувеиты).
Возможность
преимущественной локализации воспаления связана с тем, что кровоснабжение
собственно сосудистой оболочки осуществляется из задних коротких цилиарных
артерий, а радужной оболочки и цилиарного тела — из передних и задних длинных
цилиарных артерий; панувеиты обусловлены наличием между этими сосудами мелких
анастомозов.
Увеиты
подразделяются на эндогенные и экзогенные.Эндогенные заболевания сосудистого тракта могут быть как метастатическими (при
попадании туберкулезной, токсоплазмозной и другой инфекции в его сосудистое
русло), так и токсико-аллергическими (при сенсибилизации организма и глаза).
Экзогенные увеиты являются вторичными и наблюдаются при прободных ранениях
глазного яблока, после операций, язв роговой оболочки и других заболеваний
глаза.
По
течению увеиты целесообразно характеризовать как острые, подострые, хронические
и рецидивирующие; по патоморфологическим особенностям увеиты могут быть экссудативными,
экссудативно-альтеративными или пролиферативными.
Вследствие
частого развития увеитов на фоне общесоматических или инфекционных заболеваний
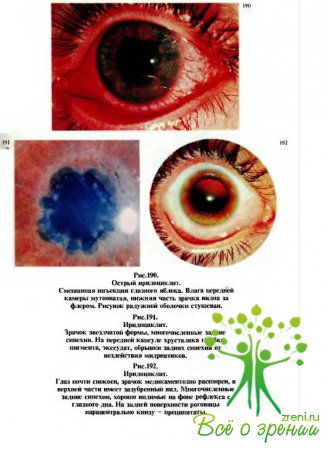
врачи любого профиля должны знать их основные клинические признаки.
характеризуются,
как правило, следующими кардинальными симптомами (рис.190): перикорнеальная
инъекция, изменение цвета радужки, сужение зрачка и неправильная его форма (рис.191),
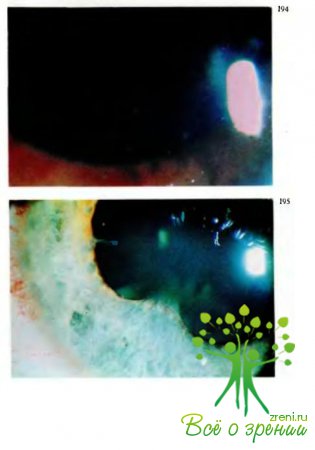
замедление реакции зрачка на свет, полиморфные преципитаты на эндотелии роговицы
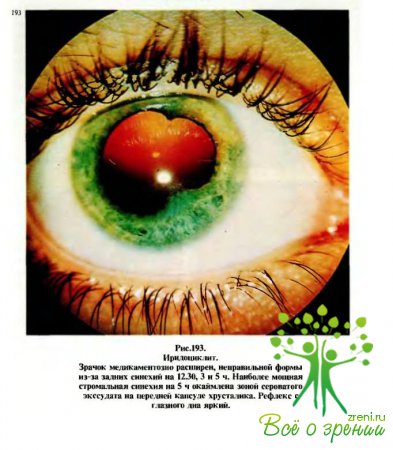
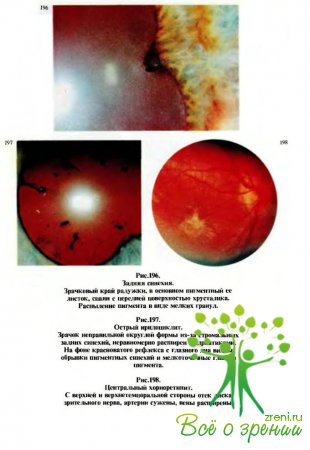
(рис.192, 194) или экссудат в передней камере, задние синехии — сращения
зрачкового края радужки с передней капсулой хрусталика (рис.193,195—197).
Возможны жало бы на боли в глазу, а также болезненность при пальпации.
Почти всегда
отмечается различной степени снижение зрения.

(рис.198—202)
характеризуются тем, что при офтальмоскопии на глазном дне через прозрачную или
измененную сетчатку видны различной величины, формы, цвета и контуров, проминирующие
или плоские, единичные или множественные очаги с явлениями перифокального воспаления.

Чаще всего соответственно этим очаговым изменениям (фокусам) вовлекается в
воспалительный процесс сетчатка, а нередко и диск зрительного нерва, который может
быть гиперемированным и несколько отечным — явления папиллита.
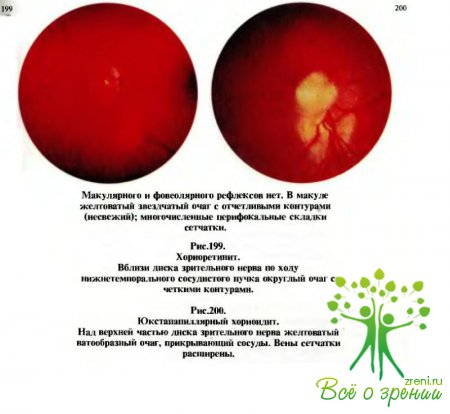
Они не приводят
к атрофии зрительного нерва в отличие от неврита и застойного диска.
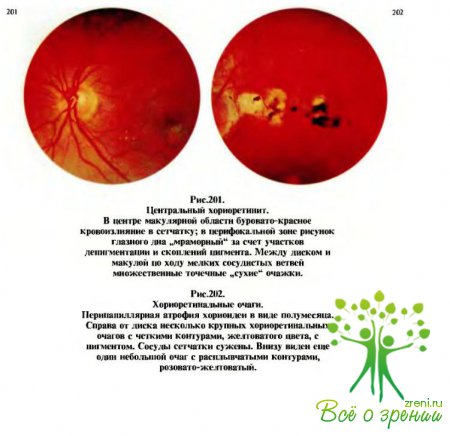
Явления
хориоидита всегда отражаются на состоянии поля зрения, гак как соответственно
очаговым процессам возникают выпадения (микро- и макроскотомы).Если воспалительные фокусы расположены в центре глазного дна, то снижается и
острота зрения вплоть до светоощущения.
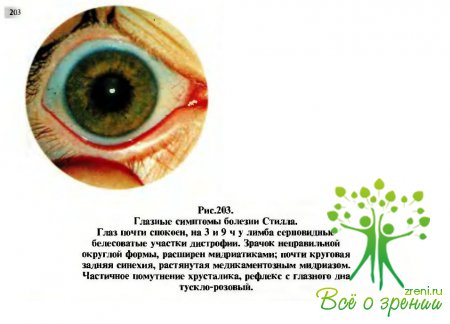
возникают
преимущественно незаметно и протекают вяло. Чаще поражаются оба глаза.
Заболевание встречается преимущественно у девочек. Начинается болезнь обычно в
дошкольном возрасте. Глазные симптомы болезни могут быть очень ранними и
единственными признаками общего процесса, т.е. когда еще нет явлении полиартрита
— это увеит, лентовидная дистрофия роговицы и катаракта. Наиболее ранние
проявления увеита обнаруживают чаще во время профилактических осмотров дошкольников
(рис.203). При этом определяются очень мелкие пылевидные преципитаты на эндотелии
роговицы. Позднее и постепенно развиваются задние синехии, а затем дистрофия
элементов радужной оболочки и деструкция стекловидного тела.
Далее
образуются нежные и тонкие полулунные (серповидные) серо-белые помутнения
области лимба преимущественно на 3 и9 ч (соответственно открытой глазной
щели). В дальнейшем эти помутнения распространяются и захватывают поперечник
роговицы в виде ленты шириной 3—4мм.
Одновременно
мутнеет хрусталик (последовательная катаракта), начиная с переднего его отдела. В связи с тем что у детей симптомы заболевания выражены слабо, а
на постепенное снижение зрения они не обращают внимания, диагноз чаще устанавливается
уже в далекозашедших случаях болезни, когда наступает резкое снижение остроты
зрения. Глазные проявления при болезни Стилла бывают почти у каждого пятого
ребенка с этой общей патологией.
Педиатры
при этом заболевании должны быть особенно внимательны к состоянию глаз у детей,
так как если своевременно не ставится диагноз и не проводится местное лечение,
процесс заканчивается слепотой.
Обычно
в начале болезни показаны инстилляции мидриатиков для предотвращения или
разрыва задних синехий, дионина, лидазы, протеаз для рассасывания помутнений,
витаминов В, С, РР с глюкозой для улучшения трофики, глюкокортикоиды,
салицилаты и антибиотики для блокирования воспаления глаза, ингибиторы простагландинов.
Как
правило, под влиянием длительного местного лечения отмечаются значительное просветление
роговицы, истончение и разрывы множества задних синехий, заметное рассасывание
помутнений в хрусталике, стекловидном теле и, как следствие, наступает
улучшение центрального зрения. Только при поздней диагностике и запоздалом
медикаментозном лечении возникают показания к хирургическому лечению: кератопластике,
экстракции катаракты.
является
частью сложного синдрома ревматизма. Разрешающим фактором болезни часто
является переохлаждение. Процесс в глазах начинается обычно остро и протекает бурно.
Заболевание характеризуется болями в глазах, резкой смешанной инъекцией
глазного яблока, появлением экссудата желатинозного характера в передней
камере, наличием большого количества разнокалиберных, но преимущественно мелких
серых преципитатов на эндотелии роговицы.
Быстро
возникают множественные пигментные задние синехии, которые сравнительно легко
разрываются под влиянием мидриатиков. Радужная оболочка становится полнокровной
и видны ее расширенные сосуды. Хрусталик и стекловидное тело редко вовлекаются
в патологический процесс и помутнения наступают лишь в случаях длительного
течения заболевания и частых рецидивов, которые возникают преимущественно осенью
и зимой. Заболевание продолжается около 2мес.
Поражаются
чаще оба глаза. Рецидивы заболевания, как правило, совпадают с ревматической
атакой.
Первая помощь направлена на купирование общего заболевания (антибиотики, салицилаты, глюкокортикоиды
и др.). Местно применяют растворы анестетиков, антибиотиков, сульфаниламидов,
глюкокортикоидов, салицилатов, мидриатиков (лучше скополамин).
Дети
с ревматическими увеитами подлежат госпитализации в глазной стационар, где в
дополнение к ранее проводившемуся лечению назначают средства, ускоряющие рассасывание
преципитатов и возможных помутнений в стекловидном теле (электрофорез йодида калия,
дионина, лидазы, алоэ, подконъюнкгивальные инъекции кислорода). Исход
заболевания чаще благоприятный.
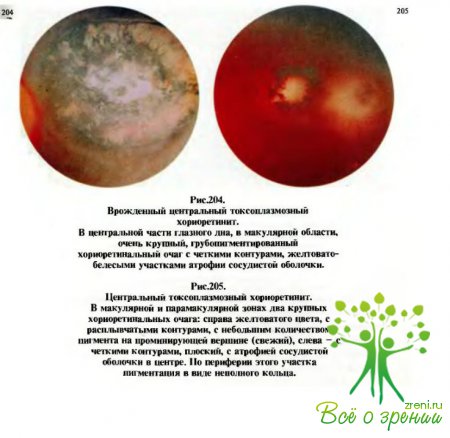
может
быть как врожденным, так и приобретенным. Процесс локализуется преимущественно
в собственно сосудистой оболочке и протекает в виде хориоретинита. Течение
заболевания у маленьких детей почти незаметное. Выявляется оно при
профилактических осмотрах и чаще в связи с развитием вторичного косоглазия. Передний
отдел глаза, как правило, спокоен. Первыми симптомами увеита, чаще уже
поздними, бывают падение центрального или сумеречного зрения и искривленный вид
рассматриваемых предметов. На глазном дне при врожденном токсоплазмозе
в области желтого пятна обнаруживается очаг размером в 1/4- 1/2, а иногда и более диаметра диска зрительного нерва
(рис.204). Цвет очага желтовато-белый или беловато-коричневый с включением
глыбок пигмента. Нередко процесс в глазах сочетается с такой врожденной
патологией, как олигофрения, гидроцефалия, кальцификаты в мозгу, злокачественная
близорукость, птоз, микрофтальм, катаракта и лентиконус. В связи с падением
зрения рано появляются нистагм и косоглазие.
возникает
у детей любого возраста, но чаще у дошкольников, в результате заражения их от
больных домашних животных (кошек, собак), а также от голубей и др. Заражение
может происходить алиментарным путем (через мясо больных животных), а также
передаваться больным человеком. Клиника приобретенного токсоплазмозного увеита
в отличие от врожденного характеризуется чаще картиной панувеита, изредка
явлениями конъюнктивита и кератита. Процесс, как правило, острый,
односторонний, сопровождается подъемом температуры.
Диагноз
токсоплазмозного хориоидита (рис.205) ставится на основании положительных
реакций связывания комплемента у матери и ребенка.
Первая помощь и
дальнейшее лечение в условиях глазного стационара
состоят в общем и местном применении сульфаниламидов, хлоридина, десенсибилизирующей,
витамино- и противовоспалительной терапии. Требуются, как правило, повторные
курсы под контролем иммунологических реакций организма. При затихании процесса
в случае необходимости применяют рассасывающие средства (кислород, лидаза,
дионин и др.). Профилактика врожденного токсоплазмоза заключается в лече-нии
беременной, у которой обнаружены положительные иммунологические реакции на
токсоплазмоз.
Туберкулезные
увеиты, как правило, являются постпервичным процессом; они делятся на передние
и задние.
клинически
проявляются незначительной смешанной инъекцией. Боли в глазах и светобоязнь у
детей чаще отсутствуют и носят умеренный характер. При гранулематозном процессе
в радужке, в области малого артериального круга, на фоне отечной и
гиперемированной ее стромы могут обнаружиться мелкие серовато-розоватые узелки
размером с просяное зерно, окруженные сосудами. По строению узелки являются
истинными туберкулами.
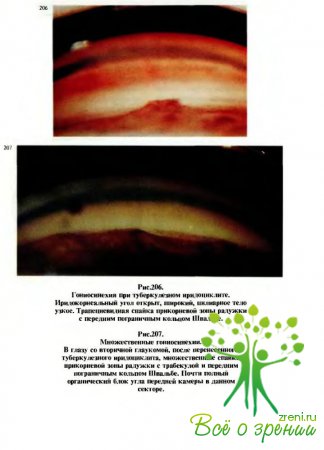
Сливаясь,
они могут образовать так называемый конглобированный туберкул. В дальнейшем реактивное
воспаление в тканях вокруг туберкула приводит к образованию иногда передних
(рис.206— 208), но особенно часто задних синехий (рис.209). При вовлечении в
процесс цилиарного тела может возникать гипотония глаза, появляются боли при
пальпации, на эндотелии роговицы откладываются беловато-желтоватые средней величины
преципитаты.

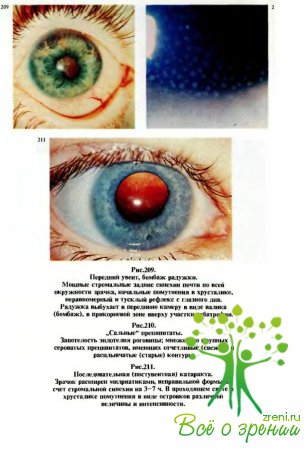
Нередко
они имеют крупные размеры и „сальный» вид (рис.210). Могут появляться
массивные помутнения в стекловидном теле, возможно также поражение роговицы и
хрусталика (рис.211). Всегда отмечается снижение зрения.
наблюдаются
в виде конглобированного туберкула, милиарного хориоидита, рассеянного хориоидита.
Конглобированный туберкул чаще всего встречается у детей при прогрессирующем течении
первичного туберкулезного процесса в стадии генерализации. На глазном дне
обнаруживается образование серовато-желтоватого цвета, расположенное в
хориоидее, размером иногда до 3 диаметров
диска зрительного нерва. Иногда по периферии очага наблюдаются мелкие
рассеянные бугорки.
Процесс
может сопровождаться экссудативной отслойкой сетчатки. В зависимости от
локализации и величины поражения сосудистой оболочки и сетчатки наступают
различные зрительные расстройства (искажение предметов, скотомы, понижение
центрального зрения, сужение границ поля зрения и др.). Нередко изменение в
зрении является первым признаком болезни.
можно
заподозрить лишь на основании снижения зрения. Внешне глаза спокойны. При офтальмоскопии
видны мелкие, розовато-желтые очажки с нечеткими границами, рассеянные по всему
глазному дну, а также отдельные более крупные (примерно до половины диаметра
диска зрительного нерва) очажки.
Рассеянный
туберкулезный хориоидит по клиническому течению не отличается от милиарного,
однако проявляется при отсутствии активного туберкулезного процесса в легких
или лимфатических узлах. Очажки, расположенные на периферии, могут оставаться
незамеченными.
Наиболее
часта парамакулярная локализация с вовлечением в процесс сетчатки, сопровождающаяся
падением остроты зрения и дефектами в поле зрения. Для диагностики туберкулезных
увеитов собирают подробный анамнез с учетом контактов с больными туберкулезом и
перенесенных в прошлом заболеваний легких (плевриты, бронхиты, пневмонии).
Проводят
объективное разностороннее тщательное обследование глаз (биомикроскопия, офтальмоскопия,
калиброметрия, ангиоскотометрия, исследование зрительных функций), кожно-аллергические
туберкулиновые пробы (градуированная реакция Пирке, реакция Манту), общий
анализ крови (фиксируя внимание на лимфо- и моноцитозе, СОЭ), а также
исследование белковых фракций крови до и после туберкулиновых проб (обращая
внимание на динамику альбуминов, альфа- и гамма- глобулинов), мокроты,
промывных вод желудка, спинномозговой жидкости и др.
Исследуют
очаговую реакцию в глазу в ответ на реакцию Манту и на подкожное введение
туберкулина в разведении 1:100000000.
Первая врачебная помощь и дальнейшее лечение туберкулезных увеитов у детей в условиях глазного
стационара общие и местные. В связи с высокой сенсибилизацией и интоксикацией
организма при острых процессах до специфической терапии и параллельно ей
проводят десенсибилизирующую неспецифическую терапию в виде внутривенных
вливаний 10 % раствора хлорида кальция, подкожных инъекций 0,25
% раствора хлорида кальция, приема глюконата кальция, супрастина,
димедрола и др.
Специфическая терапия состоит в назначении (после консультации с фтизиатром) внутримышечных и
подконъюнктивальных инъекций стрептомицина, приема тубазида или фтивазида, ПАСК
внутрь. Под конъюнктиву вводят также 5 % раствор салюзида. При задних
увеитах препараты вводят в межвлагалищное (теноново) пространство,
ретробульбарно, а иногда в перихориоидальное пространство.
На
фоне специфической терапии, по показаниям, в стадии затихания проводят общее и
местное лечение глюкокортикоидами (кортизон, дексазон), местно — инсталляции
или электро- и фонофорез стрептомицина, хлорида кальция, атропина и др.
Исключительно
большое значение в лечении туберкулезных увеитов имеет рациональное питание с
применением витаминов А, группы В, С, с высоким содержанием белков, жиров;
необходимо употребление в большом количестве овощей и фруктов, но ограничение
поваренной соли и углеводов. Необходимо пребывание больных на свежем воздухе.
Все
дети и взрослые, больные туберкулезом глаз, должны находиться на учете во
фтизиатрическом диспансере.
Лечение назначается окулистом и фтизиатром. Амбулаторное лечение проводится бесплатно
независимо от его длительности. Всем детям, родители которых больны туберкулезом,
осуществляют активную профилактику его путем применения тубазида (фтивазида),
хлорида кальция, витамино- и диетотерапии, а также режима (сухой, теплый и
солнечный климат). Основной мерой профилактики туберкулеза является введение
детям вакцины БЦЖ.
встречается
у детей старшего возраста, но чаще у взрослых. В основном он присущ
приобретенному сифилису.
(иридоциклит)
в подавляющем большинстве случаев протекает без специфических особенностей,
поэтому дифференцировать его от увеитов другой этиологии можно только по
серологическим реакциям.
Однако
существует такая форма болезни, как папулезный ирит, при котором, кроме обычных
признаков ирита, в радужной оболочке появляются высыпания — папулы. Они развиваются
обычно в зрачковом поясе, имеют желтовато-красный цвет, около 1 мм в диаметре, выступают вперед. В
папулах много сосудов, что определяет их цвет.
Следствием
сифилитического ирита является образование широких задних синехий. Прогноз
более благоприятный, чем при туберкулезных иридоциклитах или туберкулах радужки.
при
сифилисе проявляются в виде хориоидитов и хориоретинитов. При этом быстро
возникает диффузное помутнение стекловидного тела и глазное дно видно в густом
тумане, резко снижается зрение. Когда проходит период экссудации и постепенно
рассасываются помутнения, в отдаленные сроки на глазном дне можно обнаружить
атрофические очаги, перемежающиеся со скоплением «пигмента, — диссеминированный
хориоидит. В ряде случаев периферия глазного дна бывает вся усеяна мелкими
черными и белыми точками и напоминает рассыпанную соль с перцем. Острота зрения
в таких случаях бывает почти нормальной, а поле зрения сужено и имеются
микроскотомы.
У
детей хориоидит возникает и развивается чаще как врожденная патология. Наиболее
характерным признаком болезни является желто-оранжевый фон глазного дна.
Обнаруживается этот процесс поздно и нередко только после того, как появляются
выраженные атрофические и пигментные очаги в среднем и хориокапиллярном слоях
сосудистой оболочки.
В
этой терминальной стадии вокруг запустевших сосудов разрастается пигментный
эпителий, в результате чего чаще на периферии глазного дна отмечаются крупные
черные пятна, чередующиеся с белыми участками.
При
исследовании зрительных функций выявляется сужение границ поля зрения на белый и
другие цвета, имеются отдельные выпадения в поле зрения, значительно снижена
темновая адаптация, а нередко снижается и острота зрения.
Лечение сифилитических увеитов осуществляется в венерологических диспансерах. Назначают
общую и местную специфическую и неспецифическую противовоспалительную и
рассасывающую терапию.
Основное
внимание при папулезных иритах обращают на профилактику задних синехий, поэтому
первая помощь состоит в быстром назначении мидриатиков.
возникает
на фоне общего заболевания и протекает быстро, с выраженными субъективными
явлениями и болями; возникает резкая перикорнеальная инъекция, в передней камере
появляется серозный экссудат, откладываются мелкие преципитаты на эндотелии
роговой оболочки. Быстро появляются сращения зрачкового края радужки с передней
капсулой хрусталика в виде отдельных пигментных задних синехий, развиваются
помутнения в стекловидном теле. Исход процесса чаще благоприятный, но возможны
рецидивы. Поражается, как правило, один глаз.
Первая врачебная помощь и последующее лечение в условиях глазного отделения состоят в назначении
антибиотиков широкого спектра действия, внутривенных вливаний уротропина,
хлорида кальция. Необходимы инсталляции анестетиков, сульфаниламидов,
мидриатиков, салицилатов, глюкокортикоидов, витаминов А, В1 В2.
заболевание,
чаще одностороннее, связанное с заносом микробов в сосудистую оболочку или в
сетчатку. Причинами возникновения этого крайне редкого патологического процесса
у детей могут быть цереброспинальный менингит, эндокардит, пневмония, сепсис и
др. При попадании в сосудистый тракт или сетчатку стрептококка развивается, как
правило, эндофтальмит, а иногда и панофтальмит, которые сопровождаются быстрым
снижением зрения на пораженном глазу.
Оф?
