У меня воспаление матки могу ли я забеременеть
Воспаление шейки матки – одно из самых распространенных заболеваний женской репродуктивной системы. По статистике с этой проблемой сталкиваются около 70% пациенток, обратившихся за помощью гинекологу. Чаще всего это девушки и женщины в детородном возрасте. Как само воспаление, так и его осложнения могут негативно влиять на процесс вынашивания и рождения ребенка и на саму возможность зачатия.
Цервицит: общие сведения
Фото цервицит
Шейка матки представляет собой мышечную трубку длиной около 4 см и шириной около 2,5 см, покрытую эпителием. Это место соединения вагины и полости матки. Основная функция этого органа – предотвращать проникновение болезнетворной инфекции в маточную полость, а затем в фаллопиевы трубы и яичники.
Цервикальный канал, находящийся во влагалищной части шейки матки – достаточно узкое образование. Он мешает проникать в маточную полость вредоносным микроорганизмам за счет слизистой пробки, закрывающей его, а также благодаря секрету, который выделяется железами шейки матки. Если такая защита нарушается, то цервикальный канал уже не может выполнять свои барьерные функции и начинается процесс воспаления шейки матки или цервицит.
Если воспаление возникает на наружной части шейки матки, выходящей во влагалище, то ставят диагноз экзоцервицит, если воспаляется эпителий канала шейки матки, то говорят об эндоцервиците.
Во время воспалительного процесса ткани стенок цервикального канала приобретают отечность, сосуды шеи матки увеличиваются, возникает васкулит. При затяжном течении болезни может также развиться варикоз влагалища.
Оболочки стенок цервикального канала вырабатывают большое количество иммунных клеток, чтобы бороться с возникшей инфекцией. Если они справляются с этой задачей, болезнь проходит. Если же в силу различных причин этого не случается, то процесс переходит в хроническую стадию. В этом случае он может длится годами, периодически обостряясь.
Причины возникновения цервицита
Цервицитом называется заболевание инфекционного характера, при котором патогенная микрофлора вызывает воспалительную реакцию. Это могут быть
- инфекционные агенты, попадающие в организм исключительно половым путем. Ими невозможно заразиться, если, к примеру, загорать в солярии без нижнего белья или посещать сауну. Это специфическая микрофлора: возбудители гонореи и сифилиса, а также трихомонады, микоплазма, уреаплазма, хламидии и прочие возбудители ЗППП.
- микробы, которые принято называть условно-патогенными – неспецифическая микрофлора; условно-патогенные микроорганизмы проникают в шейку матки через кровь, лимфу, либо из прямой кишки. Это может быть стафилококк, стрептококк, грибок семейства candida, кишечная палочка, клебсиелла и другие.
Цервицит может иметь различный характер
- Гнойный, в результате которого цервикальный канал наполняется гноем. Как правило, возбудителем этой формы заболевания являются гонококки либо условно-патогенные микроорганизмы.
- Продуктивный, когда в процессе заживления воспаления возникает избыточная соединительная ткань, рубцы и перегородки.
- Пролиферативный, в результате которого эпителий цервикального канала разрастается и происходит формирование полипов.
Факторы, провоцирующие воспаление шейки матки
Воспаление шейки матки может быть вызвано самыми различными причинами. Это заболевания, провоцирующие развитие цервицита, а также сам образ жизни пациентки.
- Главной причиной развития воспаления слизистой оболочки шейки матки являются заболевания, передающиеся половым путем. В первую очередь это гонорея и трихомониаз – на их долю приходится около 25% случаев возникновения цервицита. Но, как говорилось выше, воспаление может вызываться и другими бактериями и вирусами, проникающими в организм во время сексуального контакта. Спровоцировать заболевание может уреаплазмоз, хламидиоз и другие аналогичные заболевания.
- Причиной распространения воспалительного процесса становятся и болезни вирусного характера, а также недуги, возбудителями которых являются стафилококки, стрептококки. Это может быть заболевание желудочно-кишечного тракта бактериальной природы и даже ангина или пневмония.
- Существует риск начала воспалительного процесса на поверхности шейки матки при общем ослаблении иммунитета и возникшем на его фоне дисбактериозе влагалища.
- Влияют на состояние слизистой шейки матки и особенности половой жизни: постоянная смена сексуальных партнеров, неправильное употребление контрацептивов, в частности спермицидов, спринцевание кислотосодержащими продуктами.
- Есть риск возникновения цервицита при травмировании шейки матки во время искусственного прерывания беременности, проведении процедуры гистероскопии или установки и удаления внутриматочной спирали.
- Цервицит может развиться и у женщин во время климакса. Так называемое возрастное воспаление шейки матки связано с тем что, количество эстрогенов в крови женщин в период постменопаузы снижается. В результате уменьшается секреция цервикального канала, а сам он истончается и потому может начать воспаляться.
- В редких случаях причиной воспаления шейки матки может служить аллергия на латекс, из которого изготавливаются презервативы, а также спермицидные средства и смазки, используемые при половом контакте.
Чем опасен цервицит
Эта болезнь не грозит напрямую жизни пациентки, но могут возникнуть следующие последствия:
- Развитие хронического воспаления шейки, которая в дальнейшем может распространяться на матку и придатки, поражать брюшину, мочевой пузырь и почки.
- В запущенных случаях развивается спаечная болезнь органов малого таза, в результате чего женщина не сможет беременеть естественным путем.
- Иногда воспаление в матке становится причиной развития рака шейки матки.
Симптомы цервицита
Распознать болезнь бывает достаточно сложно, особенно если ее течение носит хронический характер. Женщина, особенно беременная, может легко принять незначительные изменения самочувствия за проявления психосоматики.
Можно заподозрить у себя острый цервицит, если наблюдаются следующие признаки:
- Меняется характер выделений из влагалища, увеличивается их количество, они приобретают необычный цвет и консистенцию. Характер выделений может различаться в зависимости от того, чем было вызвано воспаление. Так, при гнойном цервиците они имеют неприятный запах, желто-зеленый цвет и густую консистенцию. При вирусном воспалении или хламидиозе наблюдается слизь мутного желтоватого или белого цвета.
- Могут беспокоить тянущие боли внизу живота, иногда женщина испытывает боль при половом контакте. Однако часто воспаление шейки матки не сопровождается болевыми ощущениями.
- Может наблюдаться небольшое количество кровяных выделений из половых органов до или после менструации. Выделения становятся особенно обильными после сексуального контакта.
- При острой форме заболевания возможно резкое повышение температуры тела до 38-39 градусов, увеличение близко расположенных лимфоузлов, признаки общего недомогания.
Хронический цервицит может протекать почти без симптомов. Нередко единственными признаками заболевания являются выделения из половых органов белого или желтого цвета практически без запаха, а также некомфортные ощущения и боль во время полового сношения.
В редких случаях, если цервикальный канал полностью утратил проходимость, может наблюдаться длительная задержка менструации. В этом случае женщины чаще всего обращаются в гинекологию по поводу подозрения на беременность.
Цервицит и беременность
Многие женщины задаются вопросом, можно ли забеременеть, если поставлен диагноз «цервицит».
В большинстве случаев цервикальный канал сохраняет свою проходимость и не создает препятствий для проникновения сперматозоидов. Таким образом, беременность может наступить естественным путем.
Если в процессе воспаления образовались спайки или рубцы, либо стенки цервикального канала стали намного толще и плотнее, это создает препятствие для естественного оплодотворения и женщине ставят диагноз «бесплодие». Вернуть пациентке способность к зачатию в этом случае возможно хирургическим путем, восстанавливая проходимость шейки матки, либо применяя экстракорпоральное оплодотворение (ЭКО).
Важно:
Воспаление шейки матки может негативно повлиять на ход беременности и результаты родов:
- На начальном сроке восходящая инфекция из цервикального канала может поразить эмбрион, что приведет к его гибели или возникновению грубых пороков развития.
- На поздних сроках беременности воспаление шейки матки также может привести к задержке внутриутробного развития и вызвать аномалии плода.
- При таком диагнозе могут роды могут начаться преждевременно, а при прохождении ребенка через родовые пути велик риск его инфицирования. Кроме того, послеродовой период у матери может протекать с осложнениями.
При планировании беременности лучше заблаговременно обратиться к гинекологу, чтобы выявить возможные патологии. Если воспаление обнаружено, когда женщина уже беременна, врач назначает комплексное лечение с учетом противопоказаний, характерных для этого женского состояния.
Диагностика цервицита
Как правило, диагноз «воспаление шейки матки» ставится во время планового осмотра или при обращении к врачу по другим причинам.
Гинеколог делает заключение на основе данных визуального осмотра, а также результатов анализов.
Во время осмотра в зеркалах врач может обнаружить следующие признаки заболевания:
- шейка матки при воспалении увеличена;
- наблюдается отечность;
- видна зона эрозии вокруг наружного зева;
- присутствуют различного рода выделения из канала шейки матки;
- есть точечные кровоизлияния на ней.
В период постменопаузы такой диагноз может быть поставлен, если наблюдается истончение слизистых оболочек шейки матки и наружных половых органов.
Уточнить диагноз помогает кольпоскопия, в результате которой могут быть выявлены различные осложнения заболевания.
Как правило, при обнаружении воспаления, женщине ставится и ряд сопутствующих диагнозов, в том числе
- эрозия шейки матки;
- кольпит — воспаление слизистой оболочки влагалища;
- вульвовагинит – воспаление тканей вульвы и влагалища;
- бартолинит – воспаление большой железы преддверия влагалища;
- эндометрит – воспаление внутреннего слоя матки;
- аднексит — воспаление придатков матки и пр.
Это объясняется тем, что возбудители цервицита способны воспалять не только области шейки матки. Они и оказывают активное воздействие на ткани и органы, находящиеся в непосредственной близости от нее.
Лабораторные методы диагностики
Окончательный диагноз ставится только после проведения и расшифровки результатов ряда лабораторных исследований. Врач может назначить прохождение следующих процедур:
- Берутся мазки из влагалища, уретры и шейки матки, чтобы определить характер возбудителя заболевания.
- Методом ПЦР (полимерно-цепной реакции) проверяется наличие половых инфекций. Этот тест обладает высокой степенью точности и не дает ложноположительных или ложноотрицательных результатов.
- Берется мазок на цитологию с шейки матки с целью выявить возможные патологические изменения злокачественного характера, в частности дисплазию и прочие предраковые состояния.
- После осмотра в зеркалах, проведения колькоскопии и цитологического исследования врач может назначить проверку на гистологию – диагностическую процедуру, позволяющую максимально точно выявить возможность таких патологий, как рак шейки матки, дисплазия, эндометриоз, миома и пр.
- Бактериальный посев влагалищных выделений позволяет определить возбудителя инфекции.
- Проводится анализ крови на сифилис и ВИЧ.
Чтобы правильно назначить лечение, крайне вас важно выявить причину, вызвавшую воспаление, так как одна и та же патология может быть вызвана различными возбудителями. Таким образом, воспаление шейки матки – это лишь часть клинической картины многих заболеваний, вызванных совершенно различными причинами.
Лечение воспаления шейки матки
Чтобы эффективно лечить воспаление шейки матки, используют комплексный подход, который включает в себя
- прием противовоспалительных и противомикробных препаратов;
- мероприятия по восстановлению нормальной микрофлоры влагалища;
- прием иммуномодуляторов;
- общеукрепляющую терапию;
- физиопроцедуры.
Во время беременности хирургические методы не применяются, для лечения заболевания используют консервативную терапию.
Медикаментозное лечение
В качестве средств консервативной терапии назначают различные препараты, в зависимости от того, какие микроорганизмы являются возбудителями заболевания.
- При поражении шейки матки хламидийной инфекцией применяют антибиотики из ряда тетрациклинов (доксициклин), хинолонов (таривид), макролидов (эритромицин) и азалидов (азитромицин). При специфическом цервиците, вызванным трихомонадами или гонококками, лечение проходит не только пациентка, но ее партнер.
- Если поражение имеет грибковый характер, использует пероральные препараты (флюкостат и аналоги) , а также местное лечение в виде ректальных и вагинальных свечей и вагинальных таблеток (клотримазол, изоконазол);
- При поражение шейки матки вирусом папилломы человека назначают циклостатические препараты (5-фторурацил).
- Показанием к применению свечей, содержащих гормоны (овестин), является атрофическоое возрастное воспаление.
- При поражении шейки матки вирусами лечение длится особенно долго. Прием антивирусных препаратов сочетается с назначением поливитаминов и иммуномодуляторов. В этом случае эффективен препарат генферон, обладающий иммуномодулирующими свойствами и оказывающий противовирусное, противомикробное и антивоспалительное действие.
Лечение антибиотиками и антибактериальными препаратами производится во втором и третьем триместрах беременности с учетом того, чтобы лекарства не оказывали негативного влияния на развитие плода.
В первом триместре беременности применять антибиотики нельзя, поэтому назначают преимущественно местное лечение.
Перед применением любого лекарственного препарата внимательно изучите инструкцию!
Однако острая стадия заболевания – так называемое махровое воспаление шейки матки – наблюдается зачастую именно в первом триместре беременности. В этом случае показан к использованию препарат индометацин (indometacin). В отличие от традиционных лекарств, он не содержит в своем составе гормонов, обладая при этом эффективным противовоспалительным и анастезирующим действием. Индометациновые препараты рекомендуется использовать до 32 недели беременности.
Об эффективности этого средства свидетельствует отзыв:
«Отлично обезболивают и оказывают эффективно снимают воспаление. Не раз выручали меня»
Местная терапия
Местное лечение цервицитов оказывается эффективным, если воспаление находится в хронической стадии. Когда острые явления стихают, применяют обработку влагалища раствором нитрата серебра, 3% димексидом или 2 % хлорофиллиптом. Возможно также спринцевание слабым раствором марганцовки, соды или борной кислоты.
В качестве местного противомикробного и противовоспалительного средства используют влагалищные таблетки и суппозитории (Бетадин, Тержинан).
Народные средства
Средства народной медицины также применяются при лечении воспаления шейки матки как вспомогательные.
Рекомендуется спринцевание отваром дубовой коры или шалфея, настоем цветков ромашки или календулы.
Поможет облегчить течение болезни и употребление внутрь настоев травяных сборов следующего состава:
- Адонис, полынь, мята, чабрец, ягоды можжевельника и листья малины.
- Кора дуба, полынь, цветы черемухи, плоды шиповника и земляничный лист.
- Листья шалфея, тысячелистника и эвкалипта, цветки пижмы, плоды можжевельника и ольховые шишки.
Настои рекомендуется употреблять по 1/3 стакана за прием трижды в день.
Учитывая, что воспаление шейки матки во время вынашивания ребенка создает определенный риск для здоровья плода и женщины, стоит подойти ответственно к своему здоровью. В период планирования беременности необходимо пройти обследование у гинеколога, чтобы выявить все патологии репродуктивной системы и пройти необходимое лечение заблаговременно.
Соблюдение элементарных правил половой жизни, наличие постоянного сексуального партнера, внимательное отношение к своему организму позволят предотвратить риск возникновения воспаления шейки матки или выявить проблему на ранних стадиях, предотвращая серьезные последствия этого заболевания.
Если статья показалась вам полезной, не забудьте поделиться ею со своими друзьями в социальных сетях. Возможно, кому-то она поможет избежать серьезных проблем во время подготовки к долгожданной беременности.
Видео: Как лечить воспаление придатков матки
Видео: лечение воспаления
Видео: лечение воспаления у женщин в домашних условиях
Источник

Среди всех гинекологических болезней воспалительные заболевания занимают первое место по частоте, составляя почти 65% от общего числа обращений в женскую консультацию.
Частая смена полового партнера, раннее начало половой жизни, стертое течение большей части воспалительных заболеваний ведет к тому, что они перетекают в хроническую форму. Стоит отметить, что более 80% пациенток с такими проблемами — это еще не рожавшие женщины, возрастом младше 25. Часто беременность возникает на фоне тех или иных воспалительных заболеваний или же не наступает вовсе.
Воспаление матки или ее придатков — весьма коварное заболевание. Протекая порой практически незаметно, не неся серьезной угрозы для жизни человека, оно атакует самую уязвимую способность женщины — способность иметь детей. Согласно данным статистики, каждая пятая женщина, страдавшая от воспаления матки, стала бесплодной.
В своем нормальном состоянии яичники и маточные трубы полностью стерильны, в них отсутствуют микроорганизмы. Но в определенных обстоятельствах вредные микробы могут проникнуть туда, вызвав воспаление придатков матки.
Что провоцирует воспаление придатков здоровой матки?
Когда пациентке диагностируют воспаление матки, причины заболевания узнать ей будет весьма полезно. Рассмотрим ряд факторов, которые оказывают значительную поддержку микробам, помогая им проникнуть в матку и ее придатки. Итак, для воспаления матки причин может быть несколько. Среди них:
- любое внутриматочное вмешательство (аборты, введение внутриматочных спиралей и так далее);
- быстрая смена половых партнеров;
- половой акт без использования барьерных способов контрацепции (противозачаточные таблетки и другие контрацептивы такого рода не могут защитить от передачи инфекции, вот почему непосредственно перед зачатием следует пройти обследование для выявления тех или иных инфекционных заболеваний малого таза);
- роды;
- перенесенные воспалительные заболевания половых органов (они оставляют вероятность сохранения воспалительного процесса, его перехода в хроническую стадию, а также способствуют развитию дисбактериоза влагалища);
- переохлаждение половых органов.
Воспаление матки: симптомы
Бессимптомное протекание заболеваний женских половых органов не редкость, воспаление матки симптомов может также не иметь. Но все же в большинстве случаев воспаление матки выдают симптомы, среди которых:
- различного характера выделения из влагалища;
- боли внизу живота;
- дискомфорт и боль при мочеиспускании;
- общее недомогание, лихорадка;
- боль во время полового акта;
- нерегулярные менструации.
Как диагностируют воспаление в придатках матки?
Для врача подчас бывает довольно непросто поставить диагноз «воспаление слизистой матки» или ее придатков. Гинеколог в первую очередь должен оценить результаты общего анализа крови. Если замечен повышенный уровень лейкоцитов, это говорит о высоком риске наличия воспалительного процесса.
Следующий этап — это осмотр. На нем специалист сможет выявить болезненность яичников или шейки матки, в данном случае о диагностике воспаления слизистой матки речи пока не идет.
Помимо описанных выше процедур, врач обязательно должен взять влагалищные мазки и ПЦР (ДНК). Эти анализы нужны для того, чтобы определить возбудителя инфекции. В особых случаях через небольшие разрезы на передней стенке живота приходится вводить специальные инструменты в малый таз (лапароскопия), чтобы была возможность осмотра непосредственно яичников, маточных труб, матки, а также для того, чтобы подтвердить воспаление слизистой оболочки матки.
Последствия воспалений матки и придатков
Воспаление придатков и матки, а также остальных женских половых органов — это самая частая причина бесплодия. При воспалении матки начальной стадии лечение играет очень важную роль. Если при воспалении матки лечение провести сразу же, быстро ликвидировав возбудителя и погасив реакцию, то высока вероятность завершения болезни безо всяких последствий.
Если же после того, как было диагностировано воспаление матки, лечение не началось незамедлительно, процесс может привести к хроническому воспалению матки. И тогда без тяжелых последствий для организма точно не обойтись.
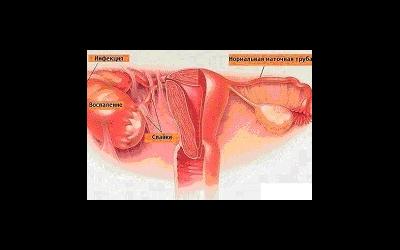
Что же происходит в том случае, когда у женщины прогрессирует хроническое воспаление матки? Инфекционный процесс захватывает маточные трубы, поражает их, провоцируя появление соединительной ткани. Это, в свою очередь, приводит к сужению маточных труб, а значит и к полной или частичной их непроходимости. Чем опасна такая ситуация? При непроходимости труб сперматозоид не сможет достигнуть яйцеклетки для ее оплодотворения.
Если женщина получает диагноз «хроническое воспаление» придатков или матки, или же при часто повторяющихся воспалениях в органах малого таза, вероятность бесплодия будет постоянно увеличиваться.
Согласно последним статистическим данным, женщина, однократно перенесшая воспаление органов малого таза, имеет 15% риск стать бесплодной. После повторного заболевания риск возрастает до 35%, после трех случаев превышает 50%, а при хроническом воспалении матки он максимально высок.
Почему воспаление придатков матки приводит к бесплодию?
Кроме того, что во время хронического воспаления придатков и матки нарушается проходимость маточных труб, также разрастается и соединительная ткань по оболочке яичников. Капсула яичников становится более крепкой, утолщается. Может произойти и такое: она станет чрезвычайно плотной, так что во время овуляции фолликул просто не разорвется. В данном случае созревшая яйцеклетка остается «в заточении», не имея возможности покинуть фолликул. В таком случае беременность просто невозможна.
Помимо яичников и маточной трубы при воспалении матки поражается и внутренняя оболочка брюшной полости. Для того, чтобы не дать инфекции разрастись в брюшине, соединительная ткань разрастается, образуя спайки. Они незамедлительно склеивают пласты брюшины, не давая воспалению разрастись, но и лишая внутренние органы подвижности. В этом случае воспаление матки становится причиной снижения подвижности маточных труб, без которой невозможен полноценный перенос яйцеклетки к матке.
Подводя итог, можно с уверенностью сказать, что после воспаления слизистой матки или ее придатков появляется большое количество причин для развития бесплодия. Почти на каждой стадии зачатия ребенка появятся препятствия, преодолеть которые будет практически невозможно. Важно понять, что эта форма бесплодия очень трудно поддается лечению.
В особенности воспаление придатков матки сильно влияет на нормальную работу яичников и маточных труб, когда заболевание длительное или имеет хроническое течение. Острый воспалительный процесс, если его не лечить должным образом, практически всегда приводит к хроническому воспалению матки. Вот почему при появлении первых признаков воспаления в матке нельзя рассчитывать, что все само собой пройдет. Это заболевание, помимо бесплодия, чревато очень серьезными осложнениями, среди которых и гнойный абсцесс, приводящий к перитониту.
Когда нарушается работа маточной трубы, яйцеклетка еще может быть оплодотворена, но зародыш через трубу в матку попасть не сможет. В лучшем случае, внематочная беременность закончится хирургическим вмешательством и удалением трубы, в худшем же — внутрибрюшным кровотечением, вызванным разрывом маточной трубы.
Женщины, которые перенесли воспалительные заболевания половых органов, подвержены высокому риску развития внематочной беременности. Воспаление поражает эпителиальную ткань маточных труб, позволяя внедриться в них многим микробам и паразитам, среди которых — микоплазмы и хламидии. Разумеется, пораженный эпителий не донесет яйцеклетку до матки от яичника, поскольку труба будет повреждена. Помочь в этом случае может лапароскопическое восстановление проходимости маточной трубы. А в особо сложных случаях женщины вынуждены прибегать к экстракорпоральному оплодотворению.
Источник

