Температура в очаге воспаления
Воспаление — реакция организма на местное повреждение. Характерные признаки: ВНУТРЕННИЕ: — альтерация (собственно повреждение ткани), — расстройство микроциркуляции с экссудацией и эмиграцией, — расстройство пролиферации. ВНЕШНИЕ: краснота, припухлость, жар, боль (rubor-tumor-calor-dolor) и нарушение функций. Покраснение — за счет артериальной гиперемии (сменяется синюшностью из-за застоя крови). Припухлость — за счет расширения кровеносных сосудов, экссудата и инфильтрата в межтканевом пространстве, а затем пролиферации. Температура в очаге — из-за ускоренного обмена веществ, артериальной гиперемии. Болезненность — из-за раздражения нервных окончаний механическим давлением экссудата и химическим действием токсинов. Кроме местных, могут быть общие признаки воспаления: лихорадка, лейкоцитоз, интоксикация, ускоренный обмен веществ (обмен повышен на границе очага, в центре очага обменные и окислительные процессы могут снижаться), повышенная скорость оседания эритроцитов, иммунологические изменения. Воспаление — это и патологическая, и защитно-приспособительная реакция (воспалительная реакция сформировалась эволюционно: сохранение целого организма за счет повреждения части). С помощью воспаления обеспечивается локализация и удаление воспалительного агента (флогогена).
ЭТИОЛОГИЯ ВОСПАЛЕНИЯ
Причины могут быть внешними и внутренними. Внешние: физические (механические, термические и т.п.), химические, биологические (чаще всего — инфекции, поэтому воспаление обычно делят на инфекционное и неинфекционное). Внутренние: тромбы, кровоизлияния, камни, некроз.
ПАТОГЕНЕЗ ВОСПАЛЕНИЯ
1. АЛЬТЕРАЦИЯ — повреждение ткани с нарушением ее питания. Первичная альтерация зависит от свойств флогогена. Вторичная: из фагоцитов выделяются лизосомальные ферменты и активные формы кислорода, которые действуют на ткани (и уничтожают микробы). Повреждение тканей варьирует от небольшого до некроза. Распад тканей сопровождается накоплением кислых продуктов (ацидоз), увеличением осмотического и онкотического (белкового) давления. Увеличение давления приводит к экссудации и воспалительному отеку. Медиаторы воспаления — биологически активные вещества, участвующие в воспалении. Простогландины, лейкотриены, тромбоксан — влияние на лейкоциты и другие медиаторы. Комплемент — участвует в фагоцитозе, лизисе микроорганизмов, проницаемости сосудов. Брадикинин — воспалительная боль, высвобождение других медиаторов. Ацетилхолин, катехоламины, гистамин и серотонин — сосудистые реакции. Гистамин выделяется из тучных клеток и базофилов, серотонин — из тромбоцитов) Ферменты лизосом — лизис убитых микробов, повреждение собственных тканей, сосудистые реакции. Интерлейкины и другие цитокины — взаимодействие лейкоцитов, вовлечение иммунных механизмов, влияние на организм: лихорадка, сонливость, отсутствие аппетита. Активные формы кислорода — бактерицидность фагоцитов, а также перекисное окисление липидов, другие окислительные и повреждающие процессы, повышение проницаемости сосудов.
2. РАССТРОЙСТВО КРОВООБРАЩЕНИЯ И МИКРОЦИРКУЛЯЦИИ В ВОСПАЛЕННОЙ ТКАНИ Стадии расстройства микроциркуляции: 1) Кратковременный спазм артериол. 2) Артериальная гиперемия. 3) Венозная гиперемия (истинная воспалительная гиперемия). 4) Стаз.
3. ЭКССУДАЦИЯ (начинается сразу после воздействия флогогена и длится более 4 суток) — выпотевание белоксодержащей жидкой части крови через сосудистую стенку в воспаленную ткань. Эта жидкость называется экссудатом. В ней 3-8 процентов белка. Механизм: повышение проницаемости микрососудов, увеличение кровяного давления в очаге воспаления из-за гиперемии, возрастания осмотического и онкотического давления в воспаленной ткани. Виды экссудатов: Серозный: умеренное количество белка и лейкоцитов, относительно прозрачный, наблюдается при ожоговом, вирусном, аллергическом воспалении. Фибринозный — пленки фибрина, наблюдается при дифтерии, дизентерии, туберкулезе. Гнойный — погибшие лейкоциты, ферменты, нити фибрина и нуклеиновых кислот. Наблюдается при кокковой или грибковой инфекции. Гнилостный — если присоединяются патогенные анаэробы. Геморрагический — экссудат с эритроцитами при туберкулезе, сибирской язве, чуме или при любом бурно протекающем воспалении). Смешанные экссудаты. Защитная роль экссудации: 1) поставка в ткани медиаторов воспаления, участие в лизисе микроорганизмов, участие в фагоцитозе, 2) из тока крови в очаг выходят токсины, 3) увеличение венозного застоя в очаге — приводит к тому, что микробы и токсины задерживаются в очаге. Отрицательная роль экссудации: 1) может развиться воспаление в полостях тела (плеврит, перитонит), 2) сдавливание органов, 3) гнойный очаг может вызвать абсцесс, флегмону, 4) спайки с нарушением функций органов. Экссудат приводит к припухлости в месте воспаления, может участвовать в воспалительной боли. Большое значение имеет локализация воспалительного процесса (при дифтерии фибринозный экссудат может привести к удушью).
4. ВЫХОД (ЭМИГРАЦИЯ) ЛЕЙКОЦИТОВ В ВОСПАЛЕННУЮ ТКАНЬ — ключевое событие патогенеза воспаления. Лейкоциты выходят через стенки венул, направляются в очаг воспаления и начинают бороться с бактериями (рисунок по R. Kightley). Осуществляется фагоцитоз и внеклеточные эффекты: бактерицидный и литический. Лейкоциты выделяют в очаг медиаторы, осуществляют раневое очищение. Механизм эмиграции — хемотаксис (термин великого русского ученого И.И.Мечникова — как и все учение о фагоцитозе). На рецепторы фагоцитов действуют вещества, выделяемые микроорганизмами или другими фагоцитами (медиаторы воспаления). В результате этого в фагоците развивается «дыхательный взрыв» — резкое повышение потребления кислорода с образованием его активных форм (они нужны для более эффективного уничтожения микробов). Наблюдаются и другие изменения: повышается адгезивность лейкоцитов (они выходят из осевого тока крови и приклеиваются к эндотелию (в этом большую роль играют ионы кальция) — это краевое стояние лейкоцитов. Начинается активный выход лейкоцитов из сосуда: лейкоцит выпускает псевдоподии и через межэндотелиальные щели «переливается» из сосуда. Этому помогает ток жидкости из сосуда в ткань. Оказавшись между эндотелиальным слоем и базальной мембраной, лейкоцит выделяет ферменты, разжижающие базальную мембрану, и амебоидными движениями направляется в центр очага воспаления, ориентируясь на химические стимулы. Сначала в очаге накапливаются гранулоциты (нейтрофилы), затем моноциты-макрофаги, затем лимфоциты. Первые клетки наблюдаются в очаге через 10 мин после начала воспаления. Через 4-6 часов в очаге наблюдается максимум нейтрофилов, они фагоцитируют микроорганизмы и погибают сами. Максимум моноцитов наблюдается на третьи сутки воспаления. Они созревают до макрофагов, фагоцитируют бактерий, основное их предназначение — фагоцитоз остатков погибших нейтрофилов. Клеточный состав экссудата зависит от характера воспаления: если много гноеродных микроорганизмов — много нейтрофилов, если воспалительная аллергия — много эозинофилов. При хроническом воспалении преобладают моноциты и лимфоциты. Лейкоциты и пролиферирующие местные клетки образуют инфильтрат, который наряду с экссудатом обусловливает припухлость и воспалительную боль.
5. ВОССТАНОВИТЕЛЬНЫЕ ПРОЦЕССЫ В ВОСПАЛЕННОЙ ТКАНИ Пролиферация — размножение местных клеточных элементов в очаге воспаления. Основные пролиферирующие клетки — фибробласты, они же синтезируют коллаген (главный компонент рубцовой ткани). Затем — регенерация (разрастается соединительная ткань, новообразование кровеносных сосудов и т.д.). При незначительном повреждении ткани может полная регенерация. Если дефект большой — сначала он заполняется грануляционной тканью (молодой, богатой сосудами), а затем замещается соединительной тканью с образованием рубца.
ХРОНИЧЕСКОЕ ВОСПАЛЕНИЕ
Если с самого начала воспаления в очаге скапливаются моноциты и лимфоциты, образуется т.н. гранулема (мононуклеарный инфильтрат) — это предпосылка к долгому течению воспаления. Т.е. хроническое воспаление начинается не с нарушения микроциркуляции, а со стойкого раздражения и скопления макрофагов в одном месте. Например, если микроорганизм, поглощенный макрофагом, не погибает, а продолжает жить и размножаться (туберкулез, токсоплазмоз и т.п.), — такие макрофаги синтезируют медиаторы воспаления (лейкотриены, простагландины, компоненты комплемента), индуцируют перекисное окисление липидов и эффекты лизосомальных ферментов. Аналогичные события происходят, если макрофаг не может расщепить или выбросить в среду некоторые вещества (сложные полисахаридные комплексы — зимозан и т.п.). Т.о. моноциты «заякориваются». Пока раздраженные макрофаги «работают» — происходит приток свежих клеток, рассасывание инфильтрата невозможно. Если макрофаги выделяют много активных форм кислорода — повреждаются и собственные ткани (что вновь способствует хронизации). Хроническое воспаление может продолжаться всю жизнь. В очаге идет разрушение соединительной ткани и замена ее волокнистой, в конечном итоге развивается склероз с частичным или полным выключением функций органа (циррозы печени после вирусных гепатитов, хронические пневмонии и гломерулонефриты).
ВОСПАЛЕНИЕ И РЕАКТИВНОСТЬ ОРГАНИЗМА
Еще Мечников утверждал: чем сложнее организм и его нервная система — тем ярче и полнее воспаление. Большую роль в патогенезе воспаления играют рефлекторные сосудистые реакции. Участие высших отделов нервной системы доказывается тем, что воспалительный процесс ослабевает при спячке, а также существованием условнорефлекторного воспаления. Безусловным стимулом служит введение животному воспалительного агента — убитой микробной культуры. Условным стимулом служит нагревание участка кожи. После формирования условного рефлекса воспалительная реакция и лейкоцитоз развиваются на нагревание (без введения флогогена — культуры микробов). Роль эндокринной системы. Воспалению способствуют соматотропин, гормоны щитовидной железы, инсулин. Воспалению противодействуют кортикостероиды, половые гормоны. Роль иммунной системы. С одной стороны, в иммунном организме воспалительная реакция на этот возбудитель будет меньше. С другой стороны, при аллергии наблюдается бурное воспаление. В воспалительных и иммунных реакциях участвуют общие медиаторы и клетки. Белки воспаленной ткани могут стать и аутоантигенами. В зависимости от реактивности организма воспаление может быть НОРМергическим (обычным), ГИПЕРергическим (бурное воспаление в сенсибилизированном организме — феномен Артюса с преобладанием альтерации), ГИПергическим (вялое воспаление наблюдается: а) в иммунном организме — благоприятно для организма, б) в ослабленном организме — неблагоприятно, поскольку замедляется очищение воспалительного очага). Влияние воспаления на организм Температурная реакция развивается, в частности, за счет влияния медиаторов воспаления интерлейкина-1 и простогландина Е2 на центр терморегуляции. Влияние воспаления на систему крови: 1) сначала временная лейкопения (из-за краевого стояния и эмиграции лейкоцитов в очаг воспаления), 2) затем лейкоцитоз из-за активации кроветворения.
ВИДЫ ВОСПАЛЕНИЯ
• Альтеративное: пробладает повреждение (вплоть до некроза) над экссудацией и пролиферацией. Часто встречается в паренхиматозных органах (миокард, печень, почки).
• Экссудативно-инфильтративное наиболее часто встречается. Выделяют подвиды: серозное, фибринозное, геморрагическое, катаральное (на слизистых оболочках), гнилостное (гангренозное), гнойное. Разновидности гнойного: 1. абсцесс (искусственная полость с четкими границами, заполненная экссудатом), 2. флегмона (разлитое воспаление, обычно с вовлечением клетчатки – флегмона вымени у коров, флегмона мякиша копыта у лошадей), 3. эмпиема (скопление гноя в закрытых полостях – эмпиема плевральной полости у овец), 4. свищ (осумкованный ход, соединяющий глубокий очаг с внешней средой, – например, при параректальном абсцессе у собак), 5. фурункул (гнойное воспаление волосяного мешочка, сальной железы; фурункулез – это рецидивы фурункулов, — фурункулез холки рабочих лошадей), 6. карбункул (слияние нескольких фурункулов), 7. пиемия (вид сепсиса с попаданием гноеродных микроорганизмов в кровь и образованием множественных метастатических абсцессов (послеродовая пиемия как осложнение гнойного воспаления в половых органах).
• Пролиферативное (при переходе острого воспаления в хроническое): наблюдается при туберкулезе, ревматизме, вокруг внедрившихся паразитов и инородных тел, может выразиться в разрастании стромы органа с его уплотнением и сморщиванием – например, цирроз печени.
• Смешанное
ИСХОДЫ ВОСПАЛЕНИЯ 1. Полная регенерация. 2. Рубцы и смещения органа. 3. Гибель организма при некротическом или экссудативном (особенно фибринозном, гнойном) воспалении. 4. Пролиферативное воспаление может закончиться склерозом или циррозом. 5. Возможен переход острого воспаления в хроническое.
ВИДОВЫЕ ОСОБЕННОСТИ ВОСПАЛЕНИЯ У С/Х ЖИВОТНЫХ
У лошадей в ответ на механическое повреждение чаще развивается серозное и гнойное воспаление (выведение раздражителя), у КРС и свиней – фибринозное (нейтрализация раздражителя) (экссудат более густой, местные признаки воспаления выражены меньше, чем у лошадей). У парнокопытных течение более длительное, чем у однокопытных. Введение скипидара в подгрудок у лошадей завершается самопроизвольным вскрытием абсцесса через 4-5 дней. У КРС воспалительный отек рассасывается через 1,5-2 месяца, у овец и свиней – через 10-15 дней. Абсцедирования у парнокопытных в отличие от лошадей не наблюдается. Лошади теряют с экссудатом много белка (раневое истощение). У собак и кошек преобладает стафилококковая инфекция, у лошадей — стрептококковая, у КРС и свиней – ассоциация кокков с кишечной палочкой и др., овцы чувствительны к анаэробной инфекции.
БИОЛОГИЧЕСКОЕ ЗНАЧЕНИЕ ВОСПАЛЕНИЯ
Ценой дополнительного повреждения создается биологический и механический барьер, в процессе чего флогоген и поврежденная ткань отграничиваются от организма и удаляются. Биологический барьер — это уничтожение бактерий. Механический барьер создается за счет выпадения фибрина, венозного и лимфатического застоя, размножения соединительнотканных клеток на границе воспалительного очага. Воспаление — один из способов формирования иммунитета. Тем не менее, воспаление — патологический процесс, способный нанести вред организму. Врач в каждом конкретном случае должен решать: стимулировать или блокировать воспалительный процесс.
Практические задания
Для занятия 27 марта:
- готовиться к тесту по лекции
- готовиться к тесту по всем задачам, включая ролики и картинки
- перечисленные на занятии (Ксения Г., Ксения Ю., Иван, Евгения, Николай, Орлаана) заблаговременно присылают решения задач по теме «Воспаление» из практикума Лютинского. Остальным не расслабляться, задачи из Лютинского просмотреть, неудачи будете закрывать ими.
Задача 1.
Объясните механизм подробнее.
ВОСПАЛЕНИЕ biostudent.ru
Не удалось найти URL спецификации гаджета
Задача 2.
Кролику внутрикожно ввели скипидар, а через час внутривенно – краску. Наблюдали скопление краски в очаге воспаления. Почему?
Задача 3.
Ознакомьтесь с учебным видеороликом «Острое воспаление».
Что происходит на 1:33 и 3:08 ?Гришина С. (гр. 621) нашла этот ролик в переводе. Хронометраж немного сбит, поэтому интересующие нас эпизоды находятся на 1:35 и 2:50 (предупреждаю, что в переводе нет прямых подсказок, ориентируйтесь на изображение). К сожалению, в тексте есть неточности и ошибки. Кто их найдет — тот молодец.
Задача 4.
Разовьется ли воспаление, если слизистую сначала
обезболить, а потом повредить?
Задача 5.
Если
в коленный сустав кролика ввести культуру стрептококка, через сутки он
обнаружится во внутренних органах. Что будет, если
А -предварительно в
суставе вызвать острее воспаление?
Б — ввести воспалительный агент
одновременно с микробами?
Задача 6.
В
экссудате много моноцитов и лимфоцитов, мало нейтрофилов. При каком виде воспаления это наблюдается — остром или хроническом?
Задача 7.
Кролику
вводили большие дозы гидрокортизона неделю, а затем – ввели культуру
стрептококка. Больше или меньше зона воспаления на месте введения
стрептококка по сравнению с контролем? Быстрее или медленнее стрептококк
распространится по организму?
Задача 8.
У
кролика гиперфункция щитовидной железы. Быстрее или медленнее заживет
кожная рана?
Задача 9.
У
двух животных скопление жидкости в брюшной полости. Сделали пункцию
брюшной полости.
Плотность 1 = 1,03, 2=1,01.
Белка 1=0,4 г/л, 2=0,2 г/л.
У
1 – есть нейтрофилы и микробы, у 2 – немного лимфоцитов.
Что это?
Задача 10.
Какой вид воспаления на макропрепарате легких?
Какой вид воспаления на микропрепарате легких?
Источник
Ïðåäûäóùèé ïîñò î B-ëèìôîöèòàõ è èõ íåëåãêîé ñóäüáå ïî÷èòàòü ìîæíî çäåñü. À ñåãîäíÿ ìû ïðîñëåäèì, ÷òî ïðîèñõîäèò â ëèìôîóçëå ñ B-ëèìôîöèòîì, êîãäà îí ñòîëêíóëñÿ ñ ðåàëüíîé óãðîçîé. Òàêæå íåìíîãî ðàññêàæó î ñåëåç¸íêå, âåäü ýòî ñàìûé áîëüøîé ëèìôîèäíûé îðãàí.
Ýòîò ïîñò îïÿòü íå ñàìûé ëåãêèé, ðå÷ü èäåò î êîîïåðàöèè êëåòîê. Ñòàðàþñü óïðîñòèòü êàê ìîãó, íî ïîðîé ñêàòûâàþñü â íàó÷íûé «ñêó÷íèçì». Ñïðàøèâàéòå, åñëè ÷òî íåïîíÿòíî. È ïîìíèòå, êòî óìíîæàåò ïîçíàíèÿ, óìíîæàåò ñêîðáü 🙂 Åñëè âû ãîòîâû ïîãðóçèòüñÿ â ïó÷èíû èììóíèòåòà, welcome to hell.
Òàê âûãëÿäèò êëåòêà, ïðîèçâîäÿùàÿ àíòèòåëà. Íåïîäâèæíàÿ, ìàëî íà ÷òî ðåàãèðóþùàÿ, ïðîèçâîäÿùàÿ áåëîê â áåçóìíûõ êîëè÷åñòâàõ.
Êîñòíûé ìîçã äëÿ ëèìôîöèòîâ — ýòî èõ àëüìà-ìàòåð, ìåñòî, ãäå îíè îáó÷àëèñü è ïðîõîäèëè ñòðîãèé ýêçàìåí.  êðîâü âûõîäÿò òîëüêî òå B-ëèìôîöèòû, êîòîðûå èìåþò ðàáî÷èé B-êëåòî÷íûé ðåöåïòîð (BCR) è êîòîðûå íå ðåàãèðóþò íà ñâîè áåëêè. Êîíå÷íî, ýòîò áàðüåð íå èäåàëåí, è ñêâîçü íåãî ìîãóò ïðîðâàòüñÿ äåôåêòíûå ëèìôîöèòû, ñïîñîáíûå àòàêîâàòü ñâîè òêàíè. Îäíàêî íàø îðãàíèçì ïîïûòàåòñÿ èõ îñòàíîâèòü óæå íà ïåðèôåðèè (â ëèìôîóçëàõ, ñåëåçåíêå); åñëè è òàì íå óäàñòñÿ óðåçîíèòü ãèïåðàêòèâíûõ áîéöîâ, ïîëó÷èì àóòîèììóííîå çàáîëåâàíèå.
À òåì âðåìåíåì íàø íàèâíûé ëèìôîöèò íàïðàâëÿåòñÿ ñëóæèòü èç öåíòðàëüíîãî îðãàíà èììóííîé ñèñòåìû — êðàñíîãî êîñòíîãî ìîçãà — â ðàçëè÷íûå âîåííûå ÷àñòè. Ê òàêîâûì â íàøåì òåëå îòíîñÿòñÿ ïåðèôåðè÷åñêèå îðãàíû èììóííîé ñèñòåìû (î êîòîðûõ ÿ ðàññêàçûâàë çäåñü): ëèìôàòè÷åñêèå óçëû, ñåëåçåíêà è ðàçáðîñàííàÿ ïî âñåìó îðãàíèçìó ëèìôîèäíàÿ òêàíü. Ðàññìîòðèì ïîäðîáíåå, ÷òî ïðîèñõîäèò âíóòðè ýòèõ ëèìôîèäíûõ êàçàðì.
Î áåäíîé ñåëåçåíêå çàìîëâèòå ñëîâî
Åñëè î÷åíü êîðîòêî. Ñåëåçåíêà ïåðåâàðèâàåò ñòàðûå ýðèòðîöèòû è òðîìáîöèòû, çàïàñàåòñÿ êðîâüþ íà ýêñòðåííûé ñëó÷àé è îñóùåñòâëÿåò èììóííóþ ôóíêöèþ. Ïîäðîáíåå — ÷óòü íèæå.
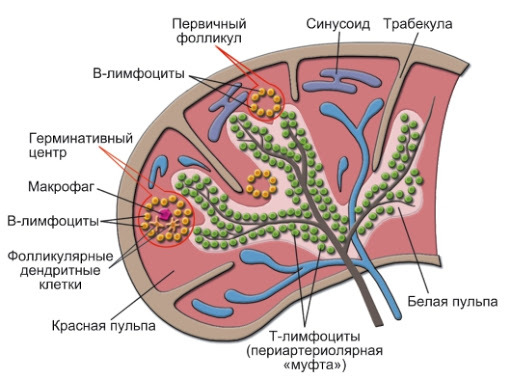
 øòàòíîé ñèòóàöèè ìèêðîáû çàäåðæèâàþòñÿ íà óðîâíå òêàíåé, òî åñòü ïî ìåñòó ïðîíèêíîâåíèÿ (íàïðèìåð, â ãîðëå èëè â êîæå), íî åñëè îíè ïîïàëè â êðîâü, ìåñòî èõ îáåçâðåæèâàíèÿ — ñåëåçåíêà. Áîëüøóþ ÷àñòü ñåëåçåíêè ñîñòàâëÿþò êðîâÿíûå ñèíóñû — îáðàçîâàíèÿ, ãäå íàõîäèòñÿ ìíîãî ìîíîöèòîâ è ìàêðîôàãîâ. Çà êðàñíûé öâåò ýòîé ÷àñòè îðãàíà å¸ íàçûâàþò êðàñíîé ïóëüïîé. Çäåñü òàêæå íàõîäÿòñÿ èììóííûå êëåòêè ïàìÿòè, à òàêæå àêòèâíûå Ò- è B-ëèìôîöèòû. Ìàêðîôàãè ñåëåçåíêè ïîãëîùàþò ñòàðûå ýðèòðîöèòû è ïåðåðàáàòûâàþò ãåìîãëîáèí â áèëèðóáèí, êîòîðûé çàòåì ïîïàäàåò â ïå÷åíü è âõîäèò â ñîñòàâ æåë÷è.
Âîêðóã êàæäîé àðòåðèè â ñåëåçåíêå ñîñðåäîòî÷åíî ñêîïëåíèå Ò-ëèìôîöèòîâ, êîòîðûå îáðàçóþò ïîäîáèå ìóôòû. Ýòà ÷àñòü èìååò áîëåå ñâåòëûé âèä è íàçûâàåòñÿ áåëîé ïóëüïîé.  áåëîé ïóëüïå òàêæå ðàñïîëàãàþòñÿ ñêîïëåíèÿ B-ëèìôîöèòîâ, êîòîðûå ïîïàäàþò ñþäà ïîñëå îáó÷åíèÿ â êîñòíîì ìîçãå. Íà ãðàíèöå êðàñíîé è áåëîé ÷àñòåé ñåëåçåíêè ðàñïîëàãàåòñÿ êðàåâàÿ (ìàðãèíàëüíàÿ) çîíà.  ýòîé çîíå ñèäÿò B-ëèìôîöèòû êðàåâîé çîíû (î íèõ — ÷óòü äàëüøå). Ïðîöåññ àêòèâàöèè ëèìôîöèòîâ çäåñü òàêîé æå, êàê è â ëèìôàòè÷åñêèõ óçëàõ, î ÷åì ðàññêàçàíî íèæå.

Çåëåíûå øàðèêè — ýòî Ò-ëèìôîöèòû âîêðóã ñåëåç¸íî÷íûõ àðòåðèîë. Æåëòûå øàðèêè — ñêîïëåíèÿ B-ëèìôîöèòîâ; ãåðìèíàòèâíûé öåíòð — ýòî ìåñòî àêòèâíîãî äåëåíèÿ B-êëåòîê, êîòîðûå âîò-âîò íà÷íóò ñèíòåçèðîâàòü àíòèòåëà.
Èòàê, ñåëåçåíêà ôèëüòðóåò íàøó êðîâü, î÷èùàÿ å¸ îò ñòàðûõ êëåòîê è âûëàâëèâàÿ ÷óæåðîäíûå àíòèãåíû. Åñëè èíôåêöèÿ ïðîðâåòñÿ â êðîâü, èìåííî íà ñåëåçåíêó ëîæèòñÿ áðåìÿ îòâåòñòâåííîñòè ïî áîðüáå ñ çàðàæåíèåì. Ïîýòîìó âî âðåìÿ òÿæåëûõ èíôåêöèé ñåëåçåíêà óâåëè÷èâàåòñÿ â ðàçìåðàõ (ýòî ñîñòîÿíèå íàçûâàåòñÿ ñïëåíîìåãàëèÿ).
À ÷òî âíóòðè ëèìôîóçëà?
 ëèìôîóçëàõ B-ëèìôîöèòû ãðóïïèðóþòñÿ â ôîëëèêóëû (óçåëêè) — ïëîòíûå ñêîïëåíèÿ B-êëåòîê. Ìåæäó íèìè âàæíî âîññåäàþò äåíäðèòíûå êëåòêè è ìàêðîôàãè.
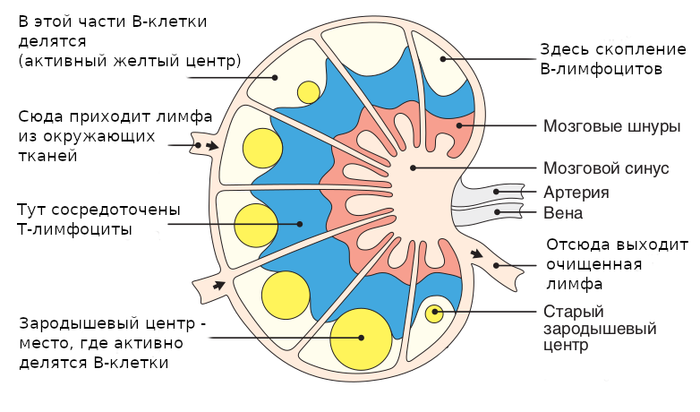
Ñõåìàòè÷åñêîå ñòðîåíèå ëèìôàòè÷åñêîãî óçëà. Óçåë äåëèòñÿ íà äîëüêè, â êàæäîé äîëüêå åñòü êîðêîâàÿ ÷àñòü (ñíàðóæè) è ìîçãîâàÿ ÷àñòü (â ãëóáèíå).  ìîçãîâîé ÷àñòè (ìîçãîâûå øíóðû è ñèíóñ) íàõîäÿòñÿ B-ëèìôîöèòû, ïðîäóöèðóþùèå àíòèòåëà (ïëàçìîöèòû).
Ôîëëèêóëÿðíûå îñòðîâêè B-êëåòîê íàõîäÿòñÿ áëèæå ê ïîâåðõíîñòè ëèìôîóçëà, à äàëüøå ñëåäóåò çîíà èç Ò-ëèìôîöèòîâ. Êñòàòè, ìèíäàëèíû (ãëàíäû) òîæå ñîñòîÿò èç ëèìôîèäíûõ ôîëëèêóëîâ, îêðóæåííûõ Ò-ëèìôîöèòàìè. Òîëüêî âîêðóã íèõ íåò îòäåëüíîé êàïñóëû, êàê ó ëèìôîóçëîâ.
Ñèíèé óçåëîê ñëåâà — ýòî è åñòü ëèìôîèäíûé ôîëëèêóë, â êîòîðîì îáèòàþò B-ëèìôîöèòû. Ñïðàâà ïîëçàþò ðàçíûå òèïû Ò-êëåòîê. Íà ãðàíèöå ôîëëèêóëà B- è Ò-ëèìôîöèòû ïëîòíî êîíòàêòèðóþò äðóã ñ äðóãîì.
Ëèìôàòè÷åñêèé óçåë — ìåñòî, ãäå êîíöåíòðèðóåòñÿ âñå òî, ÷òî ïëîõî ëåæèò â îêðóæàþùèõ ó÷àñòêàõ òêàíè. Ïëîõî ìîãóò ëåæàòü ñîáñòâåííûå ìåðòâûå èëè ïîâðåæäåííûå êëåòêè, áàêòåðèàëüíûå òîêñèíû, ÿäû, îñêîëêè âèðóñîâ (áåëêè è íóêëåèíîâûå êèñëîòû), êóñî÷êè ìèêðîáíûõ êëåòîê è ëþáîé äðóãîé ìàòåðèàë, îêàçàâøèéñÿ âî âíåêëåòî÷íîì ïðîñòðàíñòâå.
Êðîìå òîãî, â ëèìôàòè÷åñêèé óçåë ïîñòîÿííî ìèãðèðóþò äåíäðèòíûå êëåòêè èç î÷àãà âîñïàëåíèÿ. Ñ ñîáîé îíè ïðèíîñÿò îáðàáîòàííûå àíòèãåíû (â ñîñòàâå ãëàâíîãî êîìïëåêñà ãèñòîñîâìåñòèìîñòè) è ïîêàçûâàþò ýòè àíòèãåíû Ò-ëèìôîöèòàì. Åñëè Ò-ëèìôîöèòû óçíàëè àíòèãåí, òî îíè àêòèâèðóþòñÿ, ñòàíîâÿñü àêòèâíûìè êèëëåðàìè è õåëïåðàìè.
×òîáû óâåëè÷èòü âåðîÿòíîñòü âñòðå÷è ëèìôîöèòà ñî ñâîèì àíòèãåíîì, ëåéêîöèòû íåïðåñòàííî âûõîäÿò èç ëèìôîóçëîâ â êðîâü, çàòåì ïðîíèêàþò â äðóãèå ëèìôîóçëû, ïîòîì ñíîâà èõ ïîêèäàþò è ìèãðèðóþò â êðîâü. Ýòîò êðóãîâîðîò ëèìôîöèòîâ îáîçíà÷àþò òåðìèíîì ðåöèðêóëÿöèÿ. ×åðåç êàæäûé ëèìôàòè÷åñêèé óçåë çà ñóòêè ïðîõîäèò îêîëî 30 ìèëëèàðäîâ, à ÷åðåç ñåëåçåíêó — 250 ìèëëèàðäîâ ëèìôîöèòîâ. Âûøåäøèé â êðîâü ëèìôîöèò ïëàâàåò òàì îêîëî 30 ìèíóò, çàòåì ïîëçåò â íîâûé ëèìôîóçåë.
Àêòèâàöèÿ B-ëèìôîöèòîâ
Àêòèâàöèÿ B-ëèìôîöèòà îçíà÷àåò ïóòü ïðåâðàùåíèÿ îò íàèâíîé êëåòêè äî àíòèòåëîïðîäóöèðóþùåãî ïëàçìîöèòà.
Èñòîðèÿ íà÷èíàåòñÿ â òîò ìîìåíò, êîãäà B-êëåòî÷íûé ðåöåïòîð (BCR) ðàñïîçíàåò óíèêàëüíûé àíòèãåí. Êàê âû ïîìíèòå, B-êëåòî÷íûé ðåöåïòîð — ýòî ìîëåêóëà IgM íà ïîâåðõíîñòè êëåòêè. Ÿ Y-îáðàçíûå îêîí÷àíèÿ ñîäåðæàò óíèêàëüíûå îáëàñòè, ñïîñîáíûå ñâÿçàòüñÿ ñ âûïóêëîé ÷àñòüþ àíòèãåíà (ñ ýïèòîïîì). Èòàê, ñëó÷àéíûé íàèâíûé B-ëèìôîöèò ïîëçàåò â ëèìôîóçëå è âíåçàïíî âñòðå÷àåò àíòèãåí, êîòîðûé ñâÿçàëñÿ ñ B-êëåòî÷íûì ðåöåïòîðîì. Äàëåå ñþæåò ìîæåò ðàçâèâàòüñÿ ïî-ðàçíîìó, ÷òî çàâèñèò îò òèïà àíòèãåííîé ìîëåêóëû.
Äëÿ ïîëíîöåííîé àêòèâàöèè B-ëèìôîöèòà íåîáõîäèìà ïîìîùü Ò-ëèìôîöèòîâ õåëïåðîâ (î êîòîðûõ áûë ïîñò). Íî â îïðåäåëåííûõ ñèòóàöèÿõ B-ëèìôîöèò ìîæåò àêòèâèðîâàòüñÿ è áåç ïîìîùè Ò-õåëïåðîâ (Ò-íåçàâèñèìàÿ àêòèâàöèÿ). Òàêîå ìîæåò ïðîèçîéòè ïðè àêòèâàöèè îñîáûìè àíòèãåíàìè. Íàïðèìåð, åñëè ÷óæåðîäíàÿ ìîëåêóëà ñîäåðæèò íåñêîëüêî îäèíàêîâûõ ýïèòîïîâ. Òèïè÷íûì ïðåäñòàâèòåëåì òàêèõ àíòèãåíîâ ÿâëÿåòñÿ áàêòåðèàëüíàÿ ñòåíêà.
B-ëèìôîöèò àêòèâèðóåòñÿ ïðè êîíòàêòå ñ áàêòåðèàëüíîé ñòåíêîé, èìåþùåé ïîâòîðÿþùèåñÿ ýïèòîïû (îäíî èç óñëîâèé Ò-íåçàâèñèìîé àêòèâàöèè B-êëåòîê).
 äàííûõ óñëîâèÿõ äîñòàòî÷íî òîëüêî àíòèãåíà äëÿ ïðîáóæäåíèÿ áîåâîãî äóõà B-êëåòêè. Ïîñëå òàêîé àêòèâàöèè B-ëèìôîöèò óòðà÷èâàåò B-êëåòî÷íûé ðåöåïòîð, íà÷èíàåò àêòèâíî äåëèòüñÿ è â äàëüíåéøåì ïðîäóöèðóåò òîëüêî èììóíîãëîáóëèíû êëàññà Ì. Ýòè ëèìôîöèòû íå ôîðìèðóþò èììóííóþ ïàìÿòü è æèâóò îò òðåõ äî ïÿòè ñóòîê.
Îäíàêî áîëüøèíñòâî àíòèãåíîâ èìååò áåëêîâóþ ïðèðîäó. Òàêèå ìîëåêóëû èìåþò íåñêîëüêî ýïèòîïîâ, íî âñå îíè ðàçíûå, è íà êàæäûé ýïèòîï ïîòåíöèàëüíî ìîæåò íàéòèñü ñâîé ëèìôîöèò. Åñëè B-ëèìôîöèò ïîéìàåò òàêîé áåëêîâûé àíòèãåí, òî äëÿ ïîëíîöåííîãî ðàçâèòèÿ â àíòèòåëîïðîèçâîäÿùóþ êëåòêó åìó íåîáõîäèìà ïîìîùü Ò-ëèìôîöèòà. Ðàññìîòðèì ýòîò ïðîöåññ ïîäðîáíåå, òàê êàê îí ÿâëÿåòñÿ îñíîâíûì ïðè ðàçâèòèè ãóìîðàëüíîãî èììóííîãî îòâåòà.
Êîîïåðàöèÿ Ò- è B-ëèìôîöèòîâ
B-ëèìôîöèòû îòíîñÿòñÿ ê ïðîôåññèîíàëüíûì àíòèãåíïðåçåíòèðóþùèì êëåòêàì, òî åñòü îíè ñïîñîáíû âûõâàòûâàòü èç îêðóæàþùåãî ïðîñòðàíñòâà ÷óæåðîäíûå âåùåñòâà è ïåðåðàáàòûâàòü èõ âíóòðè ñåáÿ îñîáûì îáðàçîì. Ïåðåðàáîòàííûé àíòèãåí âûñòàâëÿåòñÿ íà ïîâåðõíîñòè êëåòêè ñ ïîìîùüþ ãëàâíîãî êîìïëåêñà ãèñòîñîâìåñòèìîñòè (MHC, main histocompatibility complex). MHC íóæåí äëÿ Ò-ëèìôîöèòîâ, òàê êàê îíè íå óìåþò ïðîñòî òàê ðàñïîçíàâàòü àíòèãåí, èì îáÿçàòåëüíî íóæåí àíòèãåí â ñîñòàâå MHC.
Èòàê, âîîðóæåííûå ýòîé èíôîðìàöèåé, ïîñìîòðèì íà B-ëèìôîöèò, êîòîðûé ñ ïîìîùüþ B-êëåòî÷íîãî ðåöåïòîðà (IgM) íàøåë è ñâÿçàë íåêèé àíòèãåí. Ëèìôîöèò ïðîãëàòûâàåò êîìïëåêñ àíòèãåí-àíòèòåëî è ïåðåâàðèâàåò åãî âíóòðè ñåáÿ. ×àñòü àíòèãåíà îí âûñòàâëÿåò íà ñâîþ ïîâåðõíîñòü â ñîñòàâå MHC ìîëåêóëû.
Ïðè ñâÿçûâàíèè B-êëåòî÷íîãî ðåöåïòîðà è àíòèãåíà B-ëèìôîöèò ïîãëîùàåò àíòèãåí-àíòèòåëî êîìïëåêñ. Âíóòðè ñïåöèàëüíîãî ïóçûðüêà ïðîèñõîäèò ðàñùåïëåíèå àíòèãåíà íà áîëåå ìåëêèå ÷àñòè. Çàòåì ÷àñòü àíòèãåíà âûíîñèòñÿ íà ïîâåðõíîñòü êëåòêè â ñîñòàâå ãëàâíîãî êîìïëåêñà ãèñòîñîâìåñòèìîñòè.
 ëèìôàòè÷åñêîì óçëå Ò- è B-ëèìôîöèòû ïëîòíî êîíòàêòèðóþò äðóã ñ äðóãîì (â ìåñòàõ ìåæäó ôîëëèêóëàìè). Ãäå-òî íåïîäàëåêó îêàæåòñÿ T-ëèìôîöèò õåëïåð, ó êîòîðîãî åñòü Ò-êëåòî÷íûé ðåöåïòîð (TCR). Íàïîìíþ, ÷òî TCR, ïîäîáíî àíòèòåëó, îáëàäàåò ñïîñîáíîñòüþ ñâÿçûâàòüñÿ òîëüêî ñ îãðàíè÷åííûì êðóãîì àíòèãåíîâ.  êîíöå êîíöîâ, T-õåëïåð ñ óíèêàëüíûì ðåöåïòîðîì ñâÿæåòñÿ ñ òåì àíòèãåíîì, êîòîðûé B-ëèìôîöèò ëþáåçíî ïðåäîñòàâèë íà ñâîåé ïîâåðõíîñòè.
Îáðàçóåòñÿ ïëîòíûé êîíòàêò ìåæäó äâóìÿ êëåòêàìè, êîòîðûé íàçûâàåòñÿ èììóííûì ñèíàïñîì. Ò-õåëïåð íà÷èíàåò âûäåëÿòü ðàçëè÷íûå âåùåñòâà (â îñíîâíîì, èíòåðëåéêèí-4), êîòîðûå îêîí÷àòåëüíî àêòèâèðóþò B-ëèìôîöèò. Àêòèâàöèÿ ëèìôîöèòà îçíà÷àåò, ÷òî íåêîòîðûå äðåìàâøèå ãåíû íà÷èíàþò ðàáîòàòü, êëåòêà ïðîäóöèðóåò áèîëîãè÷åñêèå âåùåñòâà, êîòîðûå è îïðåäåëÿþò å¸ äàëüíåéøåå ïîâåäåíèå.
Æåëòûé T-õåëïåð âñòðå÷àåòñÿ ñ B-ëèìôîöèòîì è ñâÿçûâàåòñÿ ñâîèì óíèêàëüíûì T-êëåòî÷íûì ðåöåïòîðîì ñ àíòèãåíîì â ñîñòàâå MHC B-êëåòêè. Êîíå÷íî, íà êàðòèíêå ìû âèäèì òîëüêî äâå êëåòêè (ñëåâà çàñâåòèëñÿ åùå îäèí B-ëèìôîöèò), íî, íà ñàìîì äåëå, èõ òàì äåñÿòêè òûñÿ÷. Îíè êîíòàêòèðóþò, òðóòñÿ äðóã î äðóãà, ïðîâåðÿÿ, íåò ëè òàì ïîäõîäÿùåãî àíòèãåíà. Àíòèãåíû òîæå íå áûâàþò â åäèíè÷íûõ êîëè÷åñòâàõ, ýòî òûñÿ÷è è äåñÿòêè òûñÿ÷ ìîëåêóë.
Êîíòàêò ìåæäó T-õåëïåðîì è B-ëèìôîöèòîì ìîæåò è íå ïðîèñõîäèòü, åñëè íàõîäÿùèéñÿ íåïîäàëåêó T-ëèìôîöèò óæå ðàñïîçíàë àíòèãåí, êîòîðûé åìó ïðåäîñòàâèëà äåíäðèòíàÿ êëåòêà.  òàêîì ñëó÷àå àêòèâèðîâàííûé Ò-õåëïåð íà÷íåò âûäåëÿòü âåùåñòâà, êîòîðûå ïîìîãóò B-ëèìôîöèòó îêîí÷àòåëüíî àêòèâèðîâàòüñÿ.
B-ëèìôîöèò ïðîäâèãàåòñÿ â ãëóáü ôîëëèêóëà, ãäå êëåòêè-ïîìîùíèêè, âî-ïåðâûõ, áóäóò óäåðæèâàòü åãî íà ìåñòå, à, âî-âòîðûõ, áóäóò ñïîñîáñòâîâàòü åãî äàëüíåéøåìó ðàçâèòèþ. Âíóòðè ôîëëèêóëà ïîÿâëÿåòñÿ î÷àæîê, ãäå ïðîèñõîäèò èíòåíñèâíîå äåëåíèå àêòèâèðîâàííîãî B-ëèìôîöèòà. Òàêîé î÷àã íàçûâàåòñÿ ãåðìèíàòèâíûì öåíòðîì (ëàò. germinis — ðîñòîê), à ñàì ôîëëèêóë íàçûâàåòñÿ âòîðè÷íûì.
Àêòèâèðîâàííûé B-ëèìôîöèò ïîëçåò â ôîëëèêóë.
Êàê B-ëèìôîöèòû ñòàíîâÿòñÿ åù¸ êðó÷å.
ß âåäü óæå ïèñàë, íàñêîëüêî óíèêàëüíûå B-êëåòî÷íûå ðåöåïòîðû è àíòèòåëà? À òàêæå, êàæåòñÿ, ÿ ðàññêàçûâàë, áëàãîäàðÿ êàêèì ïðîöåññàì ïîëó÷àåòñÿ ýòà óíèêàëüíîñòü. Íî íà ýòîì èñòîðèÿ óíèêàëüíîñòè íå çàêàí÷èâàåòñÿ. Îêàçûâàåòñÿ, âî âðåìÿ äåëåíèÿ ëèìôîöèòîâ â ãåðìèíàòèâíîì öåíòðå ôîëëèêóëà çàïëàíèðîâàííî óâåëè÷èâàåòñÿ ÷àñòîòà ìóòàöèé. Ýòî íàçûâàåòñÿ ñîìàòè÷åñêèì ãèïåðìóòàãåíåçîì è îçíà÷àåò, ÷òî ÷àñòîòà ìóòàöèé â ãåíàõ, îòâå÷àþùèõ çà àíòèòåëà, óâåëè÷èâàåòñÿ âî ìíîãî ðàç (íà 4 — 6 ïîðÿäêîâ). Ýòî òî÷å÷íûå ìóòàöèè, òî åñòü, ãðóáî ãîâîðÿ, â êîíå÷íîì áåëêå èçìåíÿåòñÿ îäíà ìîëåêóëà.  ðåçóëüòàòå ýòîãî ïîëó÷àåòñÿ ìíîãî-ìíîãî âàðèàíòîâ ëèìôîöèòîâ ñ ÷óòü èçìåíåííûìè B-êëåòî÷íûìè ðåöåïòîðàìè. Òåïåðü èç ýòîãî îáèëèÿ ìóòàíòîâ íóæíî âûáðàòü òå, êîòîðûå ìàêñèìàëüíî ñèëüíî (ñ âûñîêîé àôôèííîñòüþ) ñâÿæóòñÿ ñ àíòèãåíîì. Íà êàðòèíêå íèæå ÿ ïîïûòàëñÿ ïîêàçàòü íåñêîëüêî ëèìôîöèòîâ ñ ÷óòü-÷óòü îòëè÷àþùèìèñÿ ðåöåïòîðàìè.
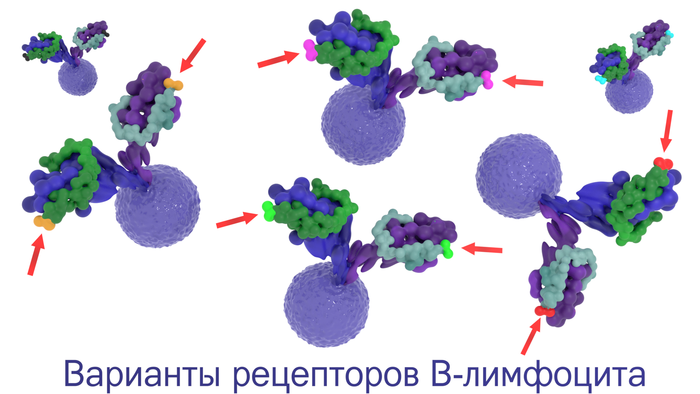
 ôîëëèêóëàõ ëèìôàòè÷åñêèõ óçëîâ ïðèñóòñòâóþò ôîëëèêóëÿðíûå äåíäðèòíûå êëåòêè, êîòîðûå ïîìîãàþò B-ëèìôîöèòàì â èõ ðàçâèòèè. Êðîìå òîãî, ýòè êëåòêè ñïîñîáíû äîëãî óäåðæèâàòü àíòèãåíû, êîòîðûå âûçâàëè àêòèâàöèþ B-ëèìôîöèòà. Ýòèõ àíòèãåíîâ íåìíîãî, íà âñåõ ëèìôîöèòîâ íå õâàòèò. Ïîýòîìó ìåæäó äåëÿùèìèñÿ B-ëèìôîöèòàìè ñ ðàçíûìè âàðèàíòàìè B-êëåòî÷íûõ ðåöåïòîðîâ âîçíèêàåò ñåðüåçíàÿ êîíêóðåíöèÿ. Êàæäûé ñîëäàò ðâåòñÿ â áîé, íî íà äåëî ïîéäóò òîëüêî ëó÷øèå. Òå ëèìôîöèòû, êîòîðûå íå ñìîãëè ñâÿçàòüñÿ èëè ñëàáî ñâÿçàëèñü ñ àíòèãåíîì, óìèðàþò (èõ ïîòîì ñúåäàþò ìàêðîôàãè). Òàêèõ ïîãèáøèõ êëåòîê — áîëüøèíñòâî. Îäíàêî íåêîòîðûå B-êëåòêè ïîëó÷àþò ðåöåïòîð, êîòîðûé ìàêñèìàëüíî ñèëüíî (ñ âûñîêîé àôôèííîñòüþ) ñâÿçûâàåòñÿ ñ àíòèãåíîì. Ñèëà ñâÿçè, àôôèííîñòü, ïðè ýòîì âîçðàñòàåò, ïðèìåðíî, â ñòî ðàç ïî ñðàâíåíèþ ñ îðèãèíàëüíûì (íà÷àëüíûì) âàðèàíòîì ðåöåïòîðà. Ýòîò ïðîöåññ íàçûâàþò ñîçðåâàíèåì àôôèííîñòè. Êðîìå òîãî, âî âðåìÿ ýòîãî ñîçðåâàíèÿ ïðîèñõîäèò ïåðåêëþ÷åíèå êëàññà èììóíîãëîáóëèíîâ: IgM ìåíÿåòñÿ íà IgG, IgE èëè IgA. B-ëèìôîöèòû ñî ñ÷àñòëèâûì ðåöåïòîðîì íà÷èíàþò ìíîãîêðàòíî äåëèòüñÿ, äàâàÿ æèçíü êëåòêàì-ïîòîìêàì, êîòîðûå áóäóò ïðîäóöèðîâàòü àíòèòåëà. Âîò òàêîé íåáîëüøîé åñòåñòâåííûé îòáîð â íàøåì îðãàíèçìå.
Äåíäðèòíàÿ êëåòêà (ñ îòðîñòêàìè) óäåðæèâàåò íà ñâîåé ïîâåðõíîñòè àíòèãåíû. Àêòèâèðîâàííûé ëèìôîöèò íà÷èíàåò äåëèòüñÿ, îáðàçóÿ ìíîæåñòâî ïîòîìêîâ ñ ÷óòü ðàçëè÷àþùèìèñÿ B-êëåòî÷íûìè ðåöåïòîðàìè. Òå êëåòêè, êîòîðûå ñìîãëè êîíêóðåíòíî ñâÿçàòüñÿ ñ àíòèãåíîì, ïîëó÷àþò ñèãíàë ê ðàçìíîæåíèþ. Òàê ïîëó÷àåòñÿ êëîíàëüíàÿ ëèíèÿ B-ëèìôîöèòîâ.
Âûæèâøèå B-ëèìôîöèòû ñ âûñîêîé àôôèííîñòüþ ìíîãîêðàòíî äåëÿòñÿ, îáðàçóÿ êëîí B-ëèìôîöèòîâ. Êëîí — ýòî ìíîæåñòâî êëåòîê, ÿâëÿþùèåñÿ èäåíòè÷íûìè ïîòîìêàìè îò îäíîé ðîäèòåëüñêîé êëåòêè. Òàê êàê àíòèãåíû â áîëüøèíñòâå ñâî¸ì èìåþò íåñêîëüêî ðàçíûõ ýïèòîïîâ, òî íà êàæäûé ýïèòîï íàéäåòñÿ ñâîé B-ëèìôîöèò. È êàæäûé òàêîé ëèìôîöèò äàñò ñâî¸ ïîòîìñòâî êëåòîê — êëîíàëüíóþ ëèíèþ. Àíòèòåëà ê îäíîìó àíòèãåíó, íî îò ðàçíûõ êëîíîâ B-ëèìôîöèòîâ íàçûâàþò ìóëüòèêëîíàëüíûìè àíòèòåëàìè.
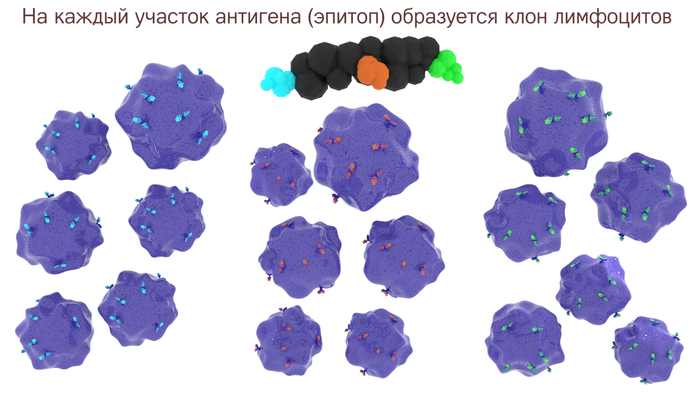
Ïîñëå ñåðèè òðàíñôîðìàöèé B-ëèìôîöèòû ïðîäâèãàþòñÿ ê âûõîäó èç ëèìôàòè÷åñêîãî óçëà. ×àñòü ëèìôîöèòîâ îñòàíåòñÿ çäåñü æå, â ëèìôîóçëå èëè ñåëåçåíêå, ïîëîâèíà âûéäåò â êðîâü è îñÿäåò â êîñòíîì ìîçãå, îñòàâøàÿñÿ ÷àñòü ìèãðèðóåò â ñëèçèñòûå îáîëî÷êè.
 êîíöå ñîçðåâàíèÿ àêòèâèðîâàííûå B-ëèìôîöèòû ïðåâðàùàþòñÿ â ïëàçìàòè÷åñêèå êëåòêè èëè ïëàçìîöèòû. Ýòî êðóïíûå ìàòåðûå êëåòêè, ïðèìåðíî, â äâà ðàçà áîëüøå ñâîèõ ïðåäøåñòâåííèêîâ. Îíè óòðà÷èâàþò B-êëåòî÷íûé ðåöåïòîð è âîîáùå ñëàáî ðåàãèðóþò íà îêðóæàþùåå. Òåïåðü ó íèõ åñòü îäíà çàäà÷à — ïðîäóöèðîâàòü àíòèòåëà. Ïëàçìîöèòû óòðà÷èâàþò ñâîé óíèêàëüíûé B-êëåòî÷íûé ðåöåïòîð è íà åãî îñíîâå íà÷èíàþò ñèíòåçèðîâàòü àíòèòåëà. Âñÿ àêòèâíîñòü êëåòêè íàïðàâëåíà íà ïðîèçâîäñòâî áåëêîâ — èììóíîãëîáóëèíîâ. Ïëàçìàòè÷åñêèå êëåòêè, ðàñïîëàãàþùèåñÿ â ëèìôîóçëàõ è ñåëåç¸íêå, æèâóò îò 4 äî 7 íåäåëü. Ïëàçìîöèòû, ïîñåëèâøèåñÿ â êîñòíîì ìîçãå, ìîãóò æèòü äåñÿòêè ëåò è âîîáùå âñþ æèçíü, è âñå ýòî âðåìÿ áóäóò ïîòèõîíüêó ïðîèçâîäèòü ñïåöèôè÷åñêèå àíòèòåëà (íàïðèìåð, IgG ïðîòèâ êîðè).
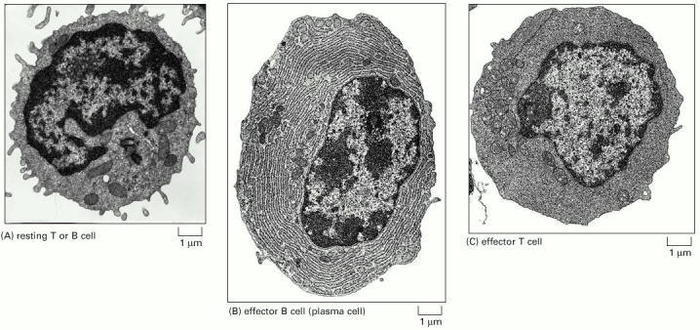
Ñëåâà ïîêàçàí íàèâíûé Ò- èëè B-ëèìôîöèò — îíè ïðàêòè÷åñêè íå ðàçëè÷èìû. Ïîñåðåäèíå èçîáðàæåíà ýôôåêòîðíàÿ B-êëåòêà (ïëàçìîöèò). Âñÿ îáëàñòü öèòîïëàçìû ïëàçìîöèòà çàíÿòà ýíäîïëàçìàòè÷åñêèì ðåòèêóëóìîì — ñåòüþ îðãàíåëë, ñèíòåçèðóþùèõ áåëîê. Ñïðàâà èçîáðàæåí T-êèëëåð èëè T-õåëïåð (ïðîèñõîäÿò èç íàèâíûõ Ò-ëèìôîöèòîâ).
×àñòü àêòèâèðîâàííûõ ëèìôîöèòîâ ïðåâðàùàåòñÿ â B-êëåòêè ïàìÿòè. Îíè íå ïðîäóöèðóþò àíòèòåëà, à æäóò ïîâòîðíîãî ñòîëêíîâåíèÿ ñ âðàãîì.  äàëüíåéøåì, åñëè â îðãàíèçì ñíîâà ïîïàäåò òîò æå ñàìûé àíòèãåí, B-êëåòêè áûñòðî äèôôåðåíöèðóþòñÿ â ïëàçìîöèòû è íà÷èíàþò ïðîèçâîäèòü àíòèòåëà â áîëüøîì êîëè÷åñòâå. Íî èììóííîé ïàìÿòè ÿ ñîáèðàþñü ïîñâÿòèòü îòäåëüíûé ïîñò.
Åù¸ ñîâñåì ÷óòü-÷óòü î B-ëèìôîöèòàõ.
B-êëåòêè, ïîäîáíî Ò-ëèìôîöèòàì, òîæå áûâàþò íåñêîëüêèõ âèäîâ (ñóáïîïóëÿöèé). Âûäåëÿþò òàêèå Â-êëåòêè: Â1, Â2 è Â êëåòêè ìàðãèíàëüíîé çîíû (MZB, Marginal Zone B-cell).
Î B2-êëåòêàõ âû òîëüêî ÷òî ïðî÷èòàëè ïîñò. B2-ëèìôîöèòû âîâëåêàþòñÿ â èììóííûé îòâåò è ïðîäóöèðóþò ñïåöèôè÷åñêèå àíòèòåëà ê êîíêðåòíîìó àíòèãåíó.
B1 êëåòêè ìåíåå ñïåöèôè÷íû, èõ ìíîãî â ñëèçèñòûõ îáîëî÷êàõ, â ïëåâðå, êèøå÷íèêå è ñåëåç¸íêå. Ýòè êëåòêè ìîãóò äîëãî æèòü â îðãàíèçìå, ïåðèîäè÷åñêè äàâàÿ ïîòîìñòâî áåç âñÿêîé äîïîëíèòåëüíîé ñòèìóëÿöèè. Èì íå íóæåí àíòèãåí, ÷òîáû íà÷àòü ïðîäóöèðîâàòü àíòèòåëà.  îñíîâíîì, îíè ïðîèçâîäÿò íèçêîñïåöèôè÷íûå àíòèòåëà IgM è IgA, ñïîñîáíûå ñâÿçûâàòüñÿ ñî ìíîãèìè àíòèãåíàìè. Ïðåäíàçíà÷åíèå B1-ëèìôîöèòîâ — áûñòðûé îòâåò íà øèðîêî ðàñïðîñòðàí¸ííûõ âðàãîâ (â îñíîâíîì, ýòî áàêòåðèè). Èìåííî ýòè ëèìôîöèòû ïðîèçâîäÿò IgM, êîòîðûé â íîðìå âñåãäà ïðèñóòñòâóåò â êðîâè. Òàêæå ýòè êëåòêè ïðîèçâîäÿò IgG, õîòÿ è ñ íåâûñîêîé àôôèííîñòüþ. Òàêèå èììóíîãëîáóëèíû, êîòîðûå ïîñòîÿííî âûðàáàòûâàþòñÿ â îðãàíèçìå áåç âíåøíåãî àíòèãåíà, íàçûâàþò åñòåñòâåííûìè àíòèòåëàìè. Åñòåñòâåííûå àíòèòåëà ñàìûìè ïåðâûìè ìîãóò ñâÿçûâàòü âèðóñû ãðèïïà è äàæå ÂÈ× (íå âåðèòå? — âîò ñòàòüÿ).
MZB èëè êëåòêè ìàðãèíàëüíîé çîíû ðàñïîëàãàþòñÿ â îäíîèìåííîé ÷àñòè ñåëåç¸íêè (ïîìíèòå, ìåñòî íà ãðàíèöå êðàñíîé è áåëîé ïóëüïû?) Îíè î÷åíü ïîõîæè íà B1-êëåòêè. MZB ñëåäÿò çà àíòèãåíàìè êðîâè è ïðîèçâîäÿò òîëüêî IgM. Èõ àíòèòåëà íå îñîáî ñïåöèôè÷íûå, çàòî ñðàáàòûâàþò â ñàìîì íà÷àëå èíôåêöèè, ÷òîáû õ
