Спираль внутриматочная при воспалении придатков
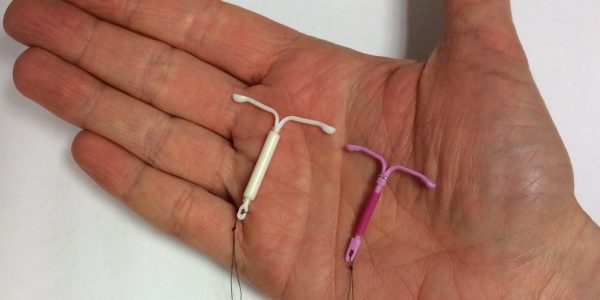
Об опасности внутриматочных спиралей рассказывает кандидат медицинских наук, ведущий научный сотрудник гинекологической клиники Московского областного НИИ акушерства и гинекологии Наталья Алексеевна ЩУКИНА.
Каков принцип действия внутриматочной спирали? Она заставляет стенки матки сокращаться и, таким образом, мешает закрепиться в ней плодному яйцу. При этом внутренняя среда матки изменяется настолько, что находится в состоянии постоянного воспаления. Если женщина обладает достаточно сильным иммунитетом, то он до поры до времени сдерживает дальнейшее распространение воспаления. Но наличие в организме любой инфекции, ослабляющей его защитные силы, может привести к серьезным осложнениям.
От них не застрахованы и здоровые женщины. Природой предусмотрена защита матки от вредных микроорганизмов. В ее шейке находится естественная пробка, обладающая бактерицидными свойствами. Она открывается лишь во время месячных. Именно поэтому некоторые женщины в «критические» дни испытывают неприятные ощущения, связанные с обострением различных инфекционных процессов. А внутриматочная спираль постоянно держит этот канал открытым.
Почти у каждой спирали есть нити – «усики», с помощью которых ее потом извлекают. Они опускаются из полости матки во влагалище. Даже в нормальном состоянии влагалищная микрофлора содержит определенное количество условно-патогенных возбудителей болезней. По «усикам», как по фитилю, они могут подняться в полость матки. Достаточно заболеть гриппом, ангиной или ОРЗ, и иммунитет снижается. Патогенные микроорганизмы начинают стремительно размножаться, вызывая воспаление в полости матки. Особой опасности при этом подвергаются женщины, имеющие хронические заболевания придатков или влагалища и шейки матки: хламидиоз, трихомониаз, вирусные инфекции.
Иногда уже через 2-3 месяца после введения спирали начинается ее отторжение. Возникают острые воспалительные процессы, обостряются хронические заболевания. У женщины вдруг появляются кровянистые выделения, которые порой сопровождаются болями в низу живота, в паховой области, в пояснице. Месячные задерживаются, становятся более обильными, ухудшается общее самочувствие. Если сразу обратиться к специалистам, то можно вовремя справиться с осложнением. Достаточно бывает удалить спираль и провести лечение антибиотиками.
Но бывает и по-другому. Воспаление протекает скрыто или проявляется настолько слабо, что женщина его не замечает. Она привыкает к такому способу предохранения от беременности, который не требует никаких хлопот, и годами не спешит избавиться от спирали. А когда, наконец, приходит к врачу, оказывается, что извлечение спирали уже не даст никакого эффекта. Начался необратимый гнойный процесс, появились уплотнения в мышечной ткани матки, которые продолжают распространяться в придатки. В таких случаях приходится прибегать к более радикальным методам. Бывает, что матку уже нельзя спасти. Тогда ее удаляют, и нередко вместе с придатками. Чем дольше используется спираль, тем больше вероятность возникновения тяжелых гнойных воспалений. Причем, они отличаются особой жестокостью, так как нередко поражают не только половые, но и смежные органы малого таза – прямую кишку и мочевой пузырь.
В большинстве развитых стран применение этого контрацептива запрещено. У нас же до сих пор наряду со спиралями, содержащими медь, которая все же обладает антисептическим действием, вводят наиболее опасные пластмассовые.
Особенно опасно использовать внутриматочную спираль еще не рожавшим женщинам, так как впоследствии это может помешать им забеременеть и выносить ребенка. Ношение спирали категорически противопоказано женщинам, имеющим опухоли, например миому матки. Не подходит она и тем, кто страдает хроническими воспалительными заболеваниями половых органов, дисфункцией яичников или эндометриозом. Под постоянным контролем врачей должны находиться женщины-диабетики, решившие воспользоваться спиралью для предотвращения беременности.
Если все вышесказанное не остановит женщину в выборе этого метода контрацепции, то она должна хотя бы подготовиться к нему. Прежде всего, пройти осмотр у опытного гинеколога и посоветоваться с ним. Затем сделать анализ крови на СПИД и на реакцию Вассермана. Сдать мазок для исследования как на банальную флору – гонококки и молочницу, так и на инфекции, передающиеся половым путем, – уреа-, микоплазмоз, кандидоз, хламидиоз. Подобные заболевания в настоящее время очень часто встречаются, и на их фоне введение спирали может дать очень тяжелые осложнения. Максимальный срок ношения спирали не должен превышать 3,5 лет. При этом женщине необходимо регулярно посещать гинеколога. В первые три месяца вероятность осложнений наиболее высока, поэтому надо обследоваться ежемесячно. Затем – каждые полгода.
NULL
Источник
Возможно, вам пора отказаться от презервативов и противозачаточных таблеток.
Что такое внутриматочная спираль и как она работает
Внутриматочные спирали — это контрацептивы, средства, позволяющие контролировать наступление беременности. Их эффективность очень высока: при правильном использовании они защищают от беременности на 99%. Их даже применяют для экстренной контрацепции после незащищённого полового контакта.
Внешне большинство спиралей, которые сейчас используют, напоминают букву Т с разными хвостиками. Но бывают внутриматочные имплантаты и других форм.
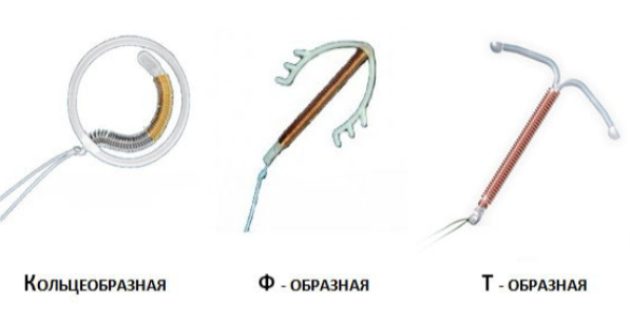
Спирали делятся на два больших типа:
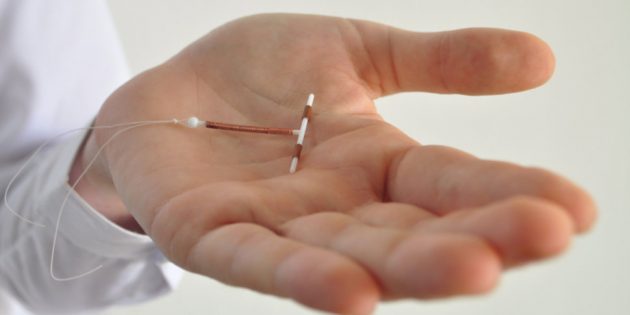
1. Медьсодержащая внутриматочная спираль
 healthinfi.com
healthinfi.com
Принцип работы такой: медь поддерживает асептическое воспаление в матке. Асептическое значит, что оно случается не из-за микробов и ничему не угрожает. Но действие меди изменяет состав цервикальной слизи, из-за чего сперматозоидам сложнее проникнуть в полость матки. Кроме того, медь препятствует прикреплению яйцеклетки к стенке матки .
2. Внутриматочная спираль с гормональным компонентом
 healthtalk.org
healthtalk.org
Это спирали из пластика, в состав которых входит прогестерон — аналог человеческого гормона, препятствующий беременности. Они тоже мешают сперматозоидам и имплантации яйцеклеток, а заодно ещё и подавляют овуляцию у некоторых женщин .
Сколько работает внутриматочная спираль
Спирали от разных производителей и с разным составом устанавливают на срок от трёх до десяти лет.
Стоит внутриматочная спираль довольно много: от нескольких тысяч рублей (вместе с процедурой установки). Однако быстро окупается и является одним из самых доступных методов контрацепции для женщин, ведущих регулярную половую жизнь.
Как установить спираль
Установить любой вид спирали может только врач, извлечь её — тоже. Поэтому вам не обойтись без консультации специалиста, который поможет выбрать средство (с медью или с гормонами) и определиться с установкой.
Обычно это простая процедура, но крайне редко встречается осложнение — перфорация матки . Ещё иногда спираль может выпадать. Поэтому в первые три месяца нужно регулярно посещать гинеколога, доктор сам назначит график.
 fancy.tapis.gmail.com/Depositphotos.com
fancy.tapis.gmail.com/Depositphotos.com
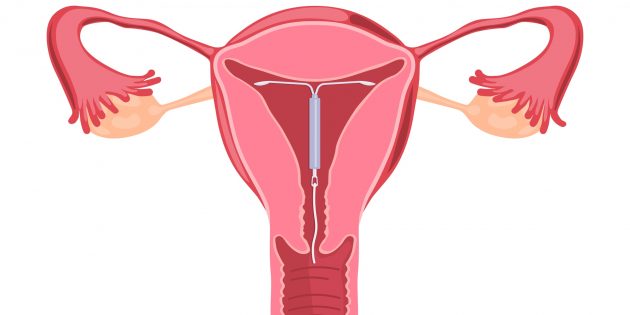
После установки спираль не ощущается, только из цервикального канала (из шейки матки) выпускаются два коротких усика. Это нити , которые помогают удостовериться в том, что спираль на месте. Впоследствии они же помогут гинекологу извлечь спираль.
Эти самые усики не мешают в обычной жизни, в том числе во время секса.
Иногда после установки женщина может чувствовать дискомфорт и головокружение, но они довольно быстро проходят. Сама процедура не слишком приятная, но ненамного хуже обычного осмотра у гинеколога.
В чём плюсы внутриматочной спирали
Главное преимущество — это надёжность контрацепции. Тут ничего не зависит от женщины, её партнёра и массы внешних факторов. Презервативы рвутся, про таблетку можно забыть, а спираль стоит на месте и никуда не девается.
Кроме того, спираль можно использовать кормящим женщинам, которые не могут позволить себе, например, гормональные контрацептивы.
В большинстве случаев женщины вообще не замечают спирали.
Вопреки распространённому мнению, спираль можно устанавливать женщинам, которые никогда раньше не рожали и не беременели (но лучше пользоваться спиралью после 20 лет, когда внутренние органы полностью сформированы). У спиралей обратимый эффект, и забеременеть можно буквально в первый месяц после извлечения спирали.
Кроме того, спирали не увеличивают риск развития рака и сочетаются с любыми медикаментами .
Когда нельзя ставить внутриматочную спираль
Противопоказаний не так много :
- Беременность. Если вы хотите использовать спираль в качестве экстренной контрацепции, надо поторопиться.
- Инфекционные заболевания органов малого таза (в том числе передающиеся половым путём или связанные с осложнениями после прерывания беременности). То есть сначала лечим инфекции, потом вводим спираль.
- Онкологические заболевания матки или шейки матки.
- Вагинальные кровотечения неясного происхождения.
- Для спирали с гормонами есть дополнительные ограничения, как для приёма гормональных контрацептивов.
Какие побочные эффекты могут быть
Если не считать осложнений при установке спирали, то самый распространённый побочный эффект — изменение менструального цикла. Как правило, месячные становятся обильнее и длятся дольше. Особенно это заметно в первые месяцы после установки спиралей.
Иногда кровотечения становятся слишком обильными и долгими, появляются кровотечения между циклами — в любом случае это надо обсудить с врачом. Иногда приходится отказываться от этого метода контрацепции.
Спирали не защищают от инфекций, передающихся половым путём, а в некоторых случаях повышают риск восходящей инфекции половых путей. Поэтому с новым партнёром нужно использовать дополнительные методы контрацепции.
Что будет, если забеременеть, когда стоит спираль
Хотя спираль — один из самых надёжных методов, редко возможны беременности. Если женщина решает сохранить ребёнка, спираль стараются извлечь на раннем сроке, чтобы не повредить плодный пузырь и не спровоцировать выкидыш.
Читайте также
- Гид по контрацепции: чем и как предохраняться →
- Женские презервативы: как и зачем их использовать, если есть мужские →
- 5 правил эффективного и безопасного использования мужских презервативов →
- 9 фактов об интимной гигиене, которые должна знать каждая девушка →
- Как работают менструальные чаши: 5 правдивых отзывов от редакции Лайфхакера →
Источник
Одним из более надёжных способов контрацепции считается внутриматочная спираль (ВМС). Появление этого приспособления против нежелательной беременности берёт своё начало ещё с древних времён. Популярность на современном этапе спирали получили в 60-е годы прошлого столетия. С тех пор они усовершенствовались, стали более удобными и безопасными.
Что представляет собой внутриматочная спираль
Этот контрацептив (чаще из пластика с медью) имеет небольшой размер, и определённую форму. Главное его назначение: помешать перемещению сперматозоидов в полость матки, уменьшая вероятность оплодотворения.
Конфигурации ВМС могут быть в виде букв Т и S, а также кольцеобразные, петлевые, овальные и другие. Их форма (с разными хвостиками) влияет на противозачаточный эффект, развитие побочных реакций и переносимость процедуры.
Эффективность внутриматочных спиралей довольно высокая (почти стопроцентная), а срок использования, в зависимости от её типа и производителя, в среднем три – пять лет.
Основные виды спиралей
- Содержащие медь: основаны на сперматоксическом влиянии данного металла, который также подавляет и подвижность сперматозоидов. Медь к тому же, препятствует нормальному прикреплению к стенкам матки – яйцеклетки. Эти спирали надёжные, срок их службы составляет до трёх лет. Но могут развиваться аллергические реакции на ионы меди.
- Спирали с гормональным компонентом: состоят из пластика и содержат активные вещества (аналоги гормонов). Они сдерживают перемещение сперматозоидов, воздействуют на матку (её слизистую), а также могут подавлять процесс овуляции. Кроме того, эти спирали применяют и для лечебного эффекта при эндометрии.
- Спирали с драгметаллами: серебром и золотом не вызывают аллергии, надёжны, и обладают большим сроком действия (более пяти лет).
Обычно гинеколог помогает выбрать более подходящий вариант спирали, учитывая анатомические и физиологические особенности женщины.
Как устанавливается ВМС
Даже если женщина сама выбирает тип спирали, то всё равно не обойтись без консультации специалиста, который будет её устанавливать. Извлекается данное средство также врачом. Оптимальным для введения спирали считается период с 4-го по 8-й день менструального цикла.
Читайте также: Ученые выяснили, почему детям нельзя есть чипсы
Перед тем как устанавливать спираль, необходимо под наблюдением гинеколога провести необходимые анализы. Это нужно для проверки возможных противопоказаний. Сама процедура не требует специальной подготовки, анестезии, и выполняется в медицинском кабинете. Осложнения бывают крайне редко.
На вопрос: можно ли пользоваться спиралью ещё не рожавшим женщинам – мнения гинекологов расходятся. Но большинство считает, что это возможно, если нет явных противопоказаний.
В случае, если женщина хочет установить спираль сразу после прохождения родов, – врачи рекомендуют подождать два – три месяца, а затем делать это только после гинекологического осмотра.
Каким образом наличие спирали влияет на женщину
Иногда после установки этого контрацептива чувствуется незначительный дискомфорт, который обычно проходит через несколько дней. Сама спираль не ощущается, а из шейки матки обязательно выпускаются два коротеньких усика. Они не мешают ни обычной жизни, ни половой. Но нужны для извлечения спирали после срока её использования.
Некоторые женщины могут чувствовать тянущие боли в области живота, – если они сопровождаются кровяными выделениями, то нужно показаться врачу. Иногда спираль не держится и выпадает. Поэтому в течение двух – трёх месяцев после её установления лучше быть под наблюдением гинеколога.
После введения внутриматочной спирали не рекомендуется:
- – Заниматься сексом в течение семи – десяти дней;
- – Посещать сауну или принимать горячую ванну;
- – Интенсивно заниматься физическими упражнениями;
- – Пользоваться вагинальными тампонами.
Этих ограничений нужно придерживаться первые две недели после установки ВМС.
Женщины после этой процедуры должны через каждые полгода проходить осмотр, который включает обязательный мазок из влагалища, и желательно, УЗИ малого таза.
Противопоказания для установления спирали
Нельзя пользоваться данным контрацептивным способом при следующих состояниях:
- – наличие беременности;
- – воспалительные процессы органов малого таза;
- – маточные кровотечения не ясного происхождения;
- – деформация полости матки;
- – наличие злокачественных новообразований
- – плохая свёртываемость крови;
- – сахарный диабет;
- – фиброма;
- – недавние роды.
Преимущества спирали
- Эффективная защита от беременности с самого начала её установки.
- Отпадает необходимость в использовании других противозачаточных средств.
- Не оказывает влияния на общий гормональный фон организма.
- Спираль (если нет отклонений) не надо часто менять (через 3-5 лет).
- Не мешает вести полноценную половую жизнь.
- При желании зачать ребёнка, достаточно просто удалить спираль.
Читайте также: Сидячая работа: как не набрать вес?
Недостатки этого противозачаточного средства
- Возможны выделения независимо от менструального цикла, а также его сбой.
- Появление болевых ощущений в грудной области.
- Не обеспечивается защита от венерических заболеваний.
- Могут возникнуть воспалительные процессы в органах малого таза.
- Повышается риск внематочной беременности.
Как и все средства контрацепции, ВМС не может быть абсолютно безвредной. Гинекологи считают, что даже при использовании лучшей по качеству спирали – возможны некоторые осложнения, но они поправимы.
Каждая женщина сама решает какой вид предохранения от беременности выбрать. Но не следует забывать о предварительном тщательном обследовании состояния своего здоровья.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 26 января 2020;
проверки требуют 4 правки.
Внутриматочная спираль (ВМС) — внутриматочный контрацептив, представляющий собой небольшое приспособление из пластика с медью, которое тормозит продвижение сперматозоидов в полость матки, а также повреждает их, уменьшает срок жизни яйцеклетки[1]. Внутриматочная спираль как метод контрацепции подходит гинекологически здоровым женщинам с регулярными, безболезненными, умеренными месячными[2].
Описание[править | править код]
Положение спирали в матке
Внутриматочная спираль вводится в полость матки и препятствует прикреплению на слизистую матки оплодотворённой яйцеклетки. Многие ВМС содержат медь и серебро, которые способствуют возникновению ряда аномалий (хоть и незначительно, лишь на несколько пунктов превышая статистическую погрешность), и угнетают двигательную функцию сперматозоидов[3][источник?].
В 1926 году немецкий врач Эрнст Грэфенберг предложил использовать в качестве ВМС кольцо, сделанное из сплава с небольшим содержанием меди (бронза, латунь). В 1960 году американец Джек Липпс разработал так называемую «петлю Липпса», впервые использовав эластичный материал, что позволило свести к минимуму травматизацию тканей при установке спирали.
ВМС вводится на срок до 10 лет[4]. Её вводит врач на 3−4 день от начала менструации. В это время шейка матки слегка приоткрыта, что облегчает установку спирали. Кроме того, в этот период беременность крайне маловероятна.
После установки спирали половую жизнь можно возобновлять на 8—10-й день. По истечении срока годности или в случае осложнений спираль легко удаляется врачом.
Внутриматочная спираль может устанавливаться уже примерно через три месяца после родов.
Типы внутриматочных спиралей[править | править код]
Негормональные[править | править код]
Медьсодержащие внутриматочные средства[5].
Гормональные[править | править код]
Левоноргестрел-содержащие внутриматочные средства[6].
Преимущества и недостатки[править | править код]
Преимущества[7]:
- Высокая эффективность — от 2 случаев на 1000 до 2 случаев на 100 женщин в течение 10 лет использования, в зависимости от ВМС.
- Не требует ежедневного контроля.
- Длительность действия — 5−12 лет в зависимости от ВМС.
- После удаления ВМС фертильность восстанавливается сразу.
Недостатки:
- Не обеспечивается защита от инфекций, передающихся половым путем[8].
- Риск обезвоживания организма.
- Риск депрессии.
- Ежемесячный контроль женщиной наличия нитей ВМС во влагалище после менструации.
- Возможна спонтанная экспульсия
- Увеличивается риск развития воспалительных заболеваний области малого таза у женщин группы риска заражения ЗППП.
Противопоказания[править | править код]
- Беременность.
- Кровянистые выделения из половых путей неустановленной этиологии.
- Злокачественные опухоли шейки или тела матки.
- Фибромиома, деформирующая полость матки.
См. также[править | править код]
- Экстренная контрацепция
Примечания[править | править код]
- ↑ Mechanism of Action. — In: Intrauterine Devices: Separating Fact From Fallacy : [англ.] : [арх. 1 декабря 2013] // Medscape General Medicine. — 1996. — Vol. 1, no. 1.
- ↑ Екатерина Свирская. Контрацепция. Внутриматочная спираль (ВМС). Гинекология.инфо. Дата обращения 28 октября 2013. Архивировано 8 августа 2018 года.
- ↑ Nelson, A.L., & Massoudi, N. New developments in intrauterine device use: focus on the US (англ.) // Open Access Journal of Contraception : Journal. — 2016. — 7 июль (№ 7). — С. 127 — 141.
- ↑ ВОЗ, 2008.
- ↑ ВОЗ, 2008, Гл. 9, с. 167−202.
- ↑ ВОЗ, 2008, Гл. 10, с. 203−212.
- ↑ ВОЗ, 2008, с. 167−168, 203−204.
- ↑ ВОЗ, 2008, с. 168, 204.
Литература[править | править код]
- Планирование семьи : Универсальное руководство для поставщиков услуг по планированию семьи : Новая редакция руководства «Основы методов контрацепции» : [арх. 4 октября 2013]. — Балтимор : Центр информационных программ при Институте здравоохранения им. Джонса Хопкинса Блюмберга (ЦИП) ; Женева : Отдел охраны репродуктивного здоровья и научных исследований при Всемирной организации здравоохранения (ВОЗ/РЗИ), 2008. — Гл. 9 : Медьсодержащие внутриматочные средства ; Гл. 10 : Левоноргестрел-содержащие внутриматочные средства. — С. 167−212. — xvi+416 с. — ISBN 978-0-9788563-0-4.
Ссылки[править | править код]
- Здоровая тема.ru — Внутриматочные противозачаточные средства на сайте медицинского справочника «Здоровая тема»
Источник

