Современные методы лечения воспаления желез
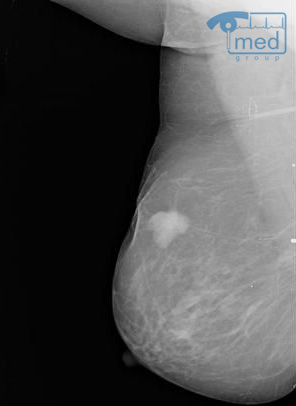
Воспаление молочной железы или мастит в 80-90% случаев связано с беременностью и родами. Это доброкачественный процесс в тканях железы, ограниченный (абсцесс) или разлитой (флегмона), который требует своевременного вмешательства и приема антибиотиков. Воспаление молочной железы лечение требует своевременное и безотлагательное, оно может быть проведено в медицинском центре И.Медведева.

Воспаление молочной железы: общие вопросы
Мастит – неспецифическое воспаление тканей молочной железы, связанное в основном с родами и лактацией, либо с мастопатией (нелактационный мастит). Редко мастит бывает хроническим, обычно это острое заболевание.
Причины воспаления молочной железы:
- застой молока
- неполное опорожнение железы при кормлении
- трещины на сосках
- неправильное прикладывание к груди
- плохая гигиена
- застой секрета
- кальцинаты в протоках
Симптомы мастита
Признаки воспаления молочной железы классические: боль, покраснение, отек, повышение температуры, нарушение функции.
- нагрубание, отек
- покраснение кожи
- распирающие боли
- инфильтрат
- гной в молоке
- изменения кожи по типу гангрены, инфильтрата
Воспаление обычно связано с нарушением проходимости протоков и присоединением вторичной инфекции, которая по млечным протокам и лимфатическим сосудам попадает с соска в ткань железы. При нормальном уровне иммунитета процесс отграничивается капсулой, формируется абсцесс, при иммунодефиците гной распространяется по тканям – флегмонозная форма.
Диагностика воспаления молочной железы (мастита)
Обычно мастит довольно легко диагностируется и самой пациенткой, но все же стоит обратиться к специалисту. В медицинском центре И.Медведева прием и экстренная помощь оказываются 363 дня в году, а в лечении ставка делается на малоинвазивные и консервативные методики.
Если у пациентки боли в молочных железах лечение начинается с диагностики. Она включает в себя:
- осмотр и пальпацию
- УЗИ молочных желез
- при необходимости пункцию с гистологией содержимого пунктата
Лечение
На первых порах, когда мастит имеет еще не гнойный, а серозный характер, можно вполне обойтись холодными компрессами, частыми сцеживаниями (или кормлениями), антибиотиками, если воспаление держится дольше суток. Предпочтительны в этом случае пенициллины, в том числе ингибиторзащищенные. Когда у женщины возникает воспаление молочной железы лечение отличается, в зависимости от стадии процесса.
Если абсцесс уже сформировался, нет смысла его пролонгировать. Пункция абсцесса под контролем УЗИ может разрешить процесс консервативно, если нет, то приходится выполнять резекцию сегмента железы, в которой лежит абсцесс, с дренированием полости.
Что касательно грудного вскармливания, то оно противопоказано, если в молоке есть гной, если нет, то никаких ограничений не накладывается.
Воспаление молочной железы и гиперплазия
Дисгормональные процессы, с преобладанием эстрогенов, также обуславливают боль и дискомфорт в железе, но, в отличие от мастита, это невоспалительный процесс. Гиперплазия молочной железы лечение кардинально отличается от мастита, здесь на первый план выступает гормональная терапия. Гиперплазия – разрастание тканей железы с формированием кист, набуханием клеток, выделениями из соска. Под ней подразумеваются мастопатия, фиброаденома и аденомы.
Большую роль в данном заболевании играет повышенный синтез пролактина, поэтому широко используются подавляющие его выработку препараты, в том числе фитотерапия. Авраамово дерево – прутняк – стимулирует синтез дофамина, который уменьшает выработку пролактина, данный компонент содержится в фитопрепарате Мастодинон.
Очаговые единичные образования можно удалять хирургически, путем секторальной или атипичной резекции вместе с блоком прилегающих тканей. Экономная резекция проводится в медицинском центре И.Медведева с хорошим косметическим эффектом, так что пациентка может не пе5реживать за эстетику внешнего вида и исход заболевания.
Источник
Панкреатит – медицинский термин, обозначающий воспаление поджелудочной железы, процесс, который может протекать в острой или хронической форме. При остром панкреатите нормальная функция поджелудочной железы может восстановиться, а при хроническом – острые периоды чередуются с ремиссией, но с течением времени наблюдается постоянное снижение функции поджелудочной железы. Рассмотрим подробнее особенности этого заболевания, его диагностики и лечения.
Частота хронического панкреатита среди заболеваний органов ЖКТ составляет от 5,1 до 9%. За последние 30 лет в мире стали болеть хроническим панкреатитом в два раза больше. Первый этап заболевания длится до 10 лет, характеризуется чередованием периодов обострения и ремиссии. Больного в основном беспокоят боли. На втором этапе наблюдаются моторные нарушения кишечника, снижение веса. Боли становятся менее ощутимыми. Осложнения хронического панкреатита могут возникнуть на любом этапе. Зачастую панкреатит сопровождается выходом пищеварительных ферментов в кровь, что вызывает тяжелую интоксикацию.
Виды хронического панкреатита
Хронический панкреатит – это фактически целая группа заболеваний. Существует несколько версий классификации хронического панкреатита.
Классическая система классификации:
- Токсико-метаболический. Развивается под воздействием лекарств и/или алкоголя.
- Идиопатический. Возникает без видимых предпосылок.
- Наследственный. Результат генетического дефекта.
- Аутоиммунный. Возникает в результате атаки собственной иммунной системы организма на поджелудочную железу.
- Рецидивирующий. Имеет длительные периоды ремиссии, чередующиеся с обострениями.
- Обструктивный. Возникает в результате закупорки или сдавливания протоков поджелудочной железы.
- Первичный. Развивается без предшествующего заболевания.
- Вторичный. Развивается как осложнение другого заболевания.
Классификация по М.И. Кузину:
- Первичный: неустановленной этиологии, алкогольный, лекарственный, на почве нарушения питания или обмена веществ.
- Посттравматический: на почве тупой или открытой травмы поджелудочной железы, после хирургического вмешательства.
- Вторичный: вызванный другими заболеваниями.
Классификация по международной системе M-ANNHEIM (2007 г.):
- По происхождению (фактору риска) (от А до М типа).
- По клинической стадии.
- По тяжести заболевания (существует система оценок).
Симптомы
При панкреатите больные жалуются на острые боли в животе, чаще – в левой его части, отдающие в спину. Выражена интоксикация, которая проявляется в виде тошноты, рвоты, общей слабости, лихорадки, повышения температуры, снижения аппетита. Стул кашицеобразный, маслянистый, содержит непереваренные частицы пищи. При этом отдельные разновидности панкреатита могут протекать почти бессимптомно для больного, но нарушения пищеварения все же присутствуют, что может выражаться в тяжести в нижней части желудка или легком онемении в этой области после приема пищи или алкоголя.
Причины
Основные причины развития воспалений поджелудочной железы связаны с нездоровым образом жизни и наследственностью. Ими могут быть:
- неправильное питание;
- злоупотребление алкоголем;
- воспаления двенадцатиперстной кишки;
- болезни соединительной ткани;
- побочные эффекты от приема лекарств;
- травмы;
- наследственные нарушения обмена веществ.
Прогрессирование болезни
Летальность после первичного диагностирования хронического панкреатита составляет до 20% в течение первых 10 лет. Через 20 лет умирает более 50% больных. Причинами смерти становятся осложнения, связанные с обострениями панкреатита, сопутствующими нарушениями пищеварения и инфекциями. Риск раковых заболеваний поджелудочной железы при хроническом панкреатите вырастает в 5 раз.
Диагностика
Для диагностики хронического панкреатита может быть использовано около 90 различных методов исследования. К сожалению, большинство из них не выявляют ранних стадий этого заболевания. Большое количество диагностических ошибок связано с многосимптомностью и фазностью клинических проявлений хронического панкреатита, недостаточной технической оснащенностью медицинских учреждений, отсутствием четких алгоритмов диагностики.
Диагноз может быть поставлен после комплексного обследования, в которое входят:
- Общий клинический анализ крови для обнаружения признаков воспаления по количеству лейкоцитов, увеличению СОЭ и другим показателям.
- Биохимический анализ крови для определения уровня ферментов поджелудочной железы.
- Анализ мочи для определения наличия в ней амилазы.
- Анализ кала на наличие непереваренной клетчатки.
- УЗИ органов брюшной полости для выявления изменений поджелудочной железы и других органов ЖКТ.
- Гастроскопия.
- Рентгенография органов брюшной полости.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
- Функциональные тесты после глюкозной или медикаментозной нагрузки.
Как лечить хронический панкреатит?
Как и диагностика, тактика лечения этого заболевания требуют комплексного подхода и направлены на нормализацию и восстановление функций поджелудочной железы.
Схема лечения
Хронический панкреатит требует соблюдения диеты, проведения медикаментозной терапии, а в отдельных случаях и хирургического вмешательства. Поскольку хронический панкреатит может иметь разные причины и отличаться разной степенью интоксикации, ответ на вопрос, как лечить приступ панкреатита, может быть только один: необходимо незамедлительно вызвать скорую помощь и направить больного в стационар для квалифицированного обследования. И ближайшие трое суток голод, полный покой в горизонтальном положении, чистый воздух и холод (до приезда бригады врачей необходимо приложить к области желудка грелку со льдом и проветривать помещение).
Медикаментозное лечение
Прием медикаментов при хроническом панкреатите направлен на устранение нескольких проблем:
- Лечение болевого синдрома. Выраженное обострение хронического панкреатита, как правило, сопровождается сильными болями, купирование которых проводится такими препаратами, как Но-шпа, Новокаин, Папаверин, Платифиллин, Атропин, иногда ? Промедол. Но ни в коем случае не следует применять аспирин, найз и другие НПВС! Они не только раздражают слизистую, но и разжижают кровь, способствуя возможным кровотечениям.
- Подавление секреции поджелудочной железы. Используются ингибитор протонной помпы – омепразол, и медикаменты типа контрикала.
- Заместительная терапия для разгрузки поджелудочной железы в виде приема ферментов липазы, амилазы, протеазы, то есть панкреатина, который выпускается под коммерческими названиями Фестал, Мезим, Креон, Панзинорм, Дигестал и др.
- Антибактериальная терапия для профилактики развития инфекций в поджелудочной железе. Назначаются легкие антибиотики типа Ампицилина.
- В случае нарушения водно-электролитного баланса назначается замещающая терапия в виде солевых и физиологических растворов.
Хирургическое лечение
Хирургические методы лечения хронического панкреатита бывают прямыми и непрямыми. Непрямые методы включают операции на желчных путях, желудочно-кишечном тракте и невротомии. Прямые ? дренаж кист, удаление камней, резекция железы.
Хирургическое лечение хронического панкреатита показано в следующих случаях:
- осложненная форма заболевания, сопровождающаяся обтурационной желтухой;
- острые боли, которые не исчезают при длительном консервативном лечении;
- возникновение кисты.
Диета
Больным хроническим панкреатитом в период ремиссии показана диета с ограничением жиров и повышенным содержанием белка. Должны быть исключены острые блюда и грубая растительная клетчатка, кофе, какао, газированные и кислые напитки. Показаны минеральные воды: Славяновская, Смирновская, Ессентуки №4. Режим питания дробный, 5-6, иногда 8 раз в день. В период обострения назначается голодание на 2-4 дня.
Профилактика хронического панкреатита
Лечение хронического панкреатита в стационаре и амбулаторно не даст длительного эффекта без дальнейшей профилактики. Губительное влияние на поджелудочную железу оказывает алкоголь, поэтому в профилактических целях он должен быть полностью исключен. Важно своевременно лечить заболевания желчных путей, желудка и двенадцатиперстной кишки, необходимо правильное питание без грубых животных жиров и острых приправ. Эти мероприятия позволят при хроническом панкреатите продлить период ремиссии.
Источник
У нас в организме находится 3 пары слюнных желез. Самые большие околоушные, они локализованы спереди и чуть ниже ушной раковины. Под челюстью размещены подчелюстные железы, под слизистой ротовой полости по обе стороны языка подъязычные. Функции всех этих желез продуцирование слюны, которая выводится через протоки в полости рта.
Очень часто слюнные железы подвергаются воспалительным процессам (сиалоаденит). Воспалиться может любая железа. В большинстве случаев это околоушные железы (паротит). Как правило, воспаления носят вторичный характер и являются синдромом других заболеваний. Но бывают случаи первичного воспаления. При любых проявлениях сиалоаденита необходимо выяснить его природу и обязательно провести адекватное лечение.
Причины развития и формы болезни
Воспалительный процесс возникает при проникновения инфекционного агента. Исходя из этого, сиалоаденит бывает:
- вирусным,
- бактериальным.
Вирусное воспаление возникает при попадании в железы вируса эпидемического паротита. Инфекция через дыхательные пути проникает в околоушные железы. Там вирусы активно размножаются и становятся причиной воспаления. Возбудитель заболевания очень опасен, поскольку при его генерализации может поражать половые железы и привести к бесплодию.
Бактериальный (неспецифический) сиалоаденит развивается вследствие попадания болезнетворных бактерий в организм через ротовую полость или через кровь.
Нарушение микрофлоры происходит при воздействии негативных факторов:
- несоблюдение гигиены рта,
- реактивная обструкция вследствие перенесенных операций брюшной полости, злокачественных образований, хронических заболеваний ЖКТ, неправильного питания,
- механическая обструкция при попадании инородных элементов в слюнные протоки.
При обструкциях просвет протоков сужается, слюны выделяется меньше. Она начинает скапливаться в железах и становится источником для активного роста инфекционных агентов, развития воспаления.
Через кровоток к слюнным железам бактерии могут попасть при таких инфекциях, как скарлатина, тиф, воспалительные заболевания ротовой полости (тонзиллит, пародонтит). Хроническое воспаление слюнных желез не возникает на фоне острого. Такой сиалоаденит развивается самостоятельно, он изначально является хроническим. Его причинами могут быть аутоиммунные процессы в организме, наследственная предрасположенность.
Узнайте о первых признаках и симптомах гипертиреоза у женщин, а также о лечении заболевания.
О норме лютеинизирующего гормона у женщин и о причинах отклонения показателей прочтите по этому адресу.
Провокаторами воспаления могут стать:
- стрессовые ситуации,
- переохлаждение,
- травмы,
- ослабление иммунитета.
Хронический сиалоаденит чаще диагностируют у пожилых людей, что вызвано прогрессирующим атеросклерозом и ухудшением кровообращения в слюнных железах.
Клиническая картина
В какой бы из слюнных желез не возникло воспаление, оно имеет характерные клинические проявления:
- сильное ощущение сухости во рту из-за снижения выделения слюны,
- боль стреляющего характера в воспаленном участке, которая может иррадировать в шею, ухо,
- болевой синдром во время жевания или при глотании,
- отек и гиперемия кожного покрова в прямой проекции к пораженной железе,
- плохой прикус и запах в ротовой полости, может быть появление гноя,
- образование плотной консистенции в зоне воспалительного процесса, которое болит при прощупывании,
- при скоплении гноя в железе может возникать чувство давления,
- температура 39-40о.
Самая опасная форма воспаления эпидемический паротит (свинка). Опасность вируса, вызывающего инфекцию, в том, что он быстро поражает не только слюнные, но и другие железы. Заболевание начинается остро с повышения температуры и припухания в области околоушных желез. Из-за сильного двухстороннего отека, который вызывает паротит, он получил название свинка. Болезнь очень заразная, требует изоляции больного. Осложнением воспаления являются гнойные процессы, которые приводят к существенному ухудшению состояния. Гнойник может прорваться в полость рта или наружу, образуя свищ.
Бактериальное воспаление проходит несколько стадий развития:
- серозная,
- гнойная,
- гангренозная.
Предупреждение! Не затягивайте с визитом с специалисту. Запущенный сиалоаденит может быть причиной сепсиса или разрушения сосудистых стенок, вследствие чего может наступить гибель больного.
Диагностика
Диагноз острый сиалоаденит врач может поставить на основании осмотра больного, после проведения опроса. Сиалография при острых процессах часто сопровождается их усугублением, поэтому ее практически не используют. Хроническое воспаление слюнных желез, наоборот, эффективнее диагностировать с помощью рентгеновского исследования с применением контрастного вещества (Йодолипол).
Эффективные методы лечения
Сиалоаденит требует лечения в условиях стационара. Как правило, используют консервативные методы. При наличии гнойников, их могут вскрывать хирургическим путем.
При вирусном воспалении проводят симптоматическую терапию. Для стимуляции иммунитета для борьбы с болезнетворным агентом назначают препараты интерферона. Для купирования боли применяют анальгетики, спазмолитики, НПВС. При необходимости сбить температуру принимают Ибупрофен, Парацетамол.
При острых бактериальных сиалоаденитах предпринимают комплекс мер для устранения воспалительного процесса:
- Питание, способствующее слюновыделению. Оно включает в себя употребление кислых продуктов (лимон, клюква, квашеная капуста), сухарей.
- Инъекционное введение в протоки воспаленных желез антибиотиков (Пеницилин) и антисептиков (Фурагинат).
- Прием системных антибиотиков в зависимости от типа возбудителя. Как правило, это препараты широкого спектра действия.
- Инъекции в вену Контрикала, Трасилола ингибиторов протеолитических ферментов.
- При усилении воспалительного процесса делают блокады с применением Новокаина и Пенициллина.
Как лечить кисту яичника у женщин? Посмотрите подборку эффективных вариантов терапии.
О том, что такое медикаментозный эутиреоз щитовидной железы и как лечить заболевания прочтите по этому адресу.
Перейдите по адресу https://fr-dc.ru/zabolevaniya/gipotireoz/subklinicheskij.html и узнайте об особенностях терапии субклинического гипотиреоза при беременности.
Во время рецидивов хронических сиалоаденитов тактика лечения такая же, как при острых воспалениях. В периоды ремиссии рекомендуется проводить:
- электрофорез с галантамином,
- гальванизация,
- введение в железу йодолипола (3-4 раза в год),
- прием йодистого калия (2%) по 1 ложке трижды в день,
- рентгенотерапия.
Меры профилактики
Специальных профилактических мер, направленных на предупреждение воспаления слюнных желез, нет. Исключение эпидемический паротит. Детям в возрасте 1,5 лет вводят живую инактивированную трехкомпонентную вакцину (корь, краснуха, паротит). После вакцинации у более 95% детей вырабатывается устойчивый иммунитет против данных заболеваний.
К неспецифическим профилактическим мерам относят:
- соблюдение гигиены рта,
- своевременная дезинфекция,
- исключение застоя слюны при наличии инфекционных процессов в организме.
Воспаление слюнной железы инфекционное поражение, которое требует обязательного лечения. При подозрении на сиалоаденит нужно как можно быстрее пойти к врачу и начать лечение во избежание развития осложнений. Для профилактики паротита обязательно нужно вакцинировать детей.
Видео о причинах, симптомах и особенностях лечения воспаления слюнных желёз:
Источник
