Соэ при воспалении десен
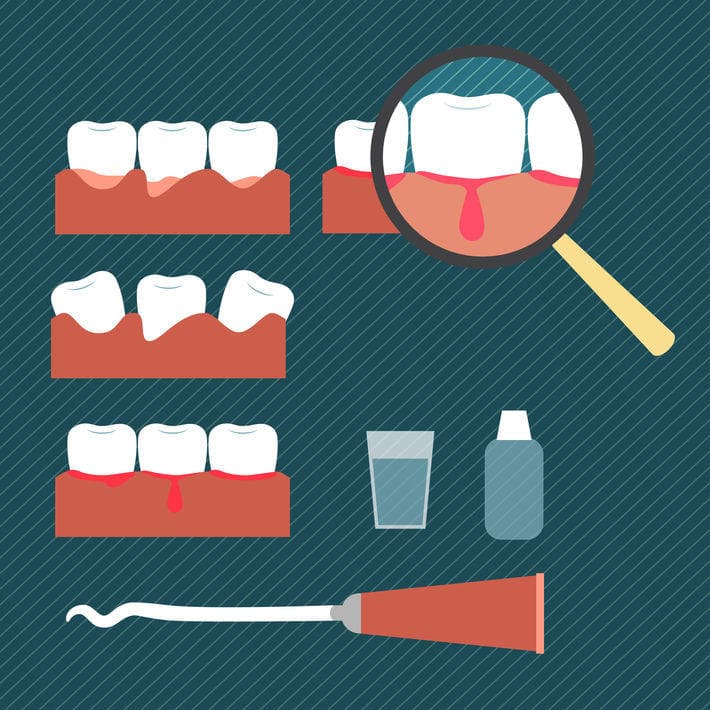
Воспаление десен — общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.

Полоскание рта
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Местные средства: мази, гели
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Препараты системного действия
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Лечебно-профилактические мероприятия в клинике
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.
Назначать препараты может только врач. Мы не рекомендуем заниматься самолечением — обращение к квалифицированному стоматологу поможет быстрее и эффективнее справиться с недугом и предупредить осложнения. Точная диагностика и комплексный подход — важнейшие условия быстрого выздоровления. Записаться на прием к врачу в клинику «СТОМА» вы можете по телефону или через специальную форму на сайте.
Источник
Содержание:
Повышение скорости оседания эритроцитов считается одним из самых распространенных свидетелей воспалительного процесса. Это связано с тем, что СОЭ отражает соотношение между белками плазмы в данный конкретный момент. При воспалительном процессе в крови появляются маркеры острой фазы, которые вызывают увеличение показателя. Почему у взрослых может быть повышена СОЭ и о чем это говорит, мы рассмотрим в этой статье.
Что такое СОЭ?
Принцип определения скорости оседания эритроцитов основывается на том, что плотность красных кровяных телец превышает плотность жидкой части крови – плазмы. В связи с этим их осаждение в пробирке происходит постепенно – некоторое время эритроциты все еще остаются во взвешенном состоянии. Скорость «выпадения в осадок» зависит от нескольких факторов, и главным из них является способность кровяных телец склеиваться между собой. Помимо этого, на СОЭ оказывают влияние следующие обстоятельства:
- количество высокомолекулярных соединений в плазме – зависимость прямо пропорциональная;
- величины мембранного потенциала (разницы электрического заряда между внутренней и внешней стороной их оболочки) самих эритроцитов;
- различные биохимические факторы.
Белки острой фазы появляются в крови при развитии воспаления самого различного происхождения, к ним относятся: С-реакивный белок, фибриноген, церулоплазмин, а также иммуноглобулины, продуцируемые плазматическими клетками.
Однако СОЭ нельзя считать однозначным показателем неполадок в организме. В определенных случаях и при нормальных значениях скорости оседания эритроцитов может протекать тяжелый воспалительный процесс. А его увеличение не всегда свидетельствует о наличии какого-либо заболевания. Нормальные значения СОЭ у взрослых мужчин не должны превышать 15 мм/ч, а у женщин – 20 мм/ч. В некоторых источниках – 10 и 15 мм/ч соответственно.
Повышение скорости оседания эритроцитов: причины, связанные с заболеваниями
Общий анализ крови – это обязательное лабораторное исследование при наличии любых жалоб, а также прохождении ежегодных профилактических осмотров. Показатель соотношения различных белковых фракций входит в стандартный его перечень. Ведь повышение СОЭ может сигнализировать о развитии самых различных патологических состояний:
- Проникновении в организм патогенных микроорганизмов – бактерии, вируса или грибковой инфекции. При этом СОЭ может быть единственным показателем, измененным в клиническом анализе крови, а симптоматика и вовсе – отсутствовать.
- Развитии воспалительной реакции – как уже отмечалось выше. Помимо появления белков воспаления, на скорость оседания эритроцитов в данном случае могут влиять различные специфические вещества, продукты воспаления, а также токсины – как эндогенного, так и экзогенного происхождения. К сожалению, по значениям СОЭ невозможно определить точной локализации патологического процесса.
- Наличии аутоиммунных заболеваний – к этой группе относятся болезни, вызванные неправильной работой иммунной системы.
- Состояний связанных с разрушением, некрозом тканей: инфаркта миокарда, ожогов, травматических повреждений, отравлений со значительной интоксикацией.
- Образовании злокачественных опухолей. При стойком повышении СОЭ без видимых на то причин, у взрослых людей (особенно попадающих в группы риска развития новообразований) следует проводить всестороннее обследование, в том числе на предмет онкологии. Несмотря на то, что увеличение скорости оседания эритроцитов не может готовить о конкретной локализации процесса. Особенно значительное повышение показателя наблюдается при опухолях костного мозга.
Отдельно следует отметить, что повышение скорости оседания эритроцитов может наблюдаться при состояниях после хирургического вмешательства – в послеоперационный период. Между концентрацией эритроцитов в крови и СОЭ существует обратно пропорциональная зависимость: чем меньше эритроцитов содержится в единице объема, тем быстрее происходит их оседание, что связано с тем, что имея одноименные заряды мембран, они друг от друга отталкиваются, увеличивая пребывание друг друга во взвешенном состоянии. Таким образом, при анемиях сопровождающихся эритропенией СОЭ также, как правило, повышена.
Физиологическое увеличение СОЭ у взрослого человека
Иногда можно встретить людей, у которых в общем анализе крови наблюдается стойкое повышение СОЭ при остальных показателях, остающихся в пределах нормы и отсутствии каких либо клинических проявлений заболевания. И это далеко не всегда может свидетельствовать о наличии какой-то скрытой патологии. Существуют некоторые физиологические причины, при которых может наблюдаться увеличение цифр данного показателя:
- перестройка женского организма в период менструации;
- возраст больше 50 лет – в таком случае, нормальные значения для мужчин могут достигать 20 мм/ч, а у женщин – 30 мм/ч;
- прием гормональных препаратов;
- неполноценное питание – резкое снижение массы тела;
- процесс формирования иммунитета после перенесенных прививок или инфекций;
- Ожирение, сопровождающееся повышением холестерина в крови.
Следует помнить, что, по некоторым данным, до 5% людей в мире имею индивидуальную особенность в виде повышенной скорости оседания эритроцитов, совершенно не испытывая какого-либо дискомфорта по этому поводу.
СОЭ при беременности
Во время беременность может возникать немало факторов, способствующих повышению СОЭ. В первую очередь, это изменения в составе крови – у будущих мам к середине беременности наблюдается увеличение содержания фибриногена и холестерина, при этом снижается концентрация кальция, который, как известно, уменьшает скорость оседания эритроцитов. Помимо физиологических аспектов, способствующих повышению показателя, следует отметить, что во время беременности повышается риск развития определенных заболеваний, которые могут вызывать еще большее увеличение СОЭ, к ним относятся:
- различного рода анемии, которые нередко сопровождаются эритропенией;
- пиелонефрит, возникающий по всем законам развития воспалительного процесса;
- аутоиммунные болезни – в случае наличия предрасположенности к заболеванию, беременность может послужить пусковым моментом для его проявления;
- инфекционные патологии – организм будущей мамы по мере развития малыша становится более уязвим к проникновению различных патогенных микробов, поэтому беременным необходимо соблюдать меры профилактики и проходить регулярные обследования.
По стандартным правилам, кровь на общий анализ крови сдается 4 раза в течение беременности, но в каждом конкретном случае могут назначаться дополнительные обследования. Нормы СОЭ для будущих мам несколько разнятся: если в первом триместре они не далеко уходят от цифр до беременности, то уже к третьему семестру нормальные значения могут достигать 40 мм/ч.
Если говорить о терапии, которая применяется при повышенных цифрах скорости оседания эритроцитов, то она должна быть направлена, в первую очередь, на устранение причин вызвавших данный дисбаланс. Учитывая разнообразие факторов влияющих на СОЭ, следует сделать вывод, что побор лечения проводится строго индивидуально после подробного изучения врачом всей клинической картины пациента.
Источник
