Снимки воспаления легких деланные кто

Рентгенограмма грудной клетки до сих пор остаётся «золотым стандартом» диагностики большинства патологий дыхательной системы.
Пневмония не является исключением, признаки патологии несложно обнаружить на снимке. Рентген важен для постановки точного диагноза, а также играет ключевую роль в дифференциальном исследовании. Важно иметь общее представление как выглядит пневмония у взрослых и детей.
Рентген снимок атипичной пневмонии
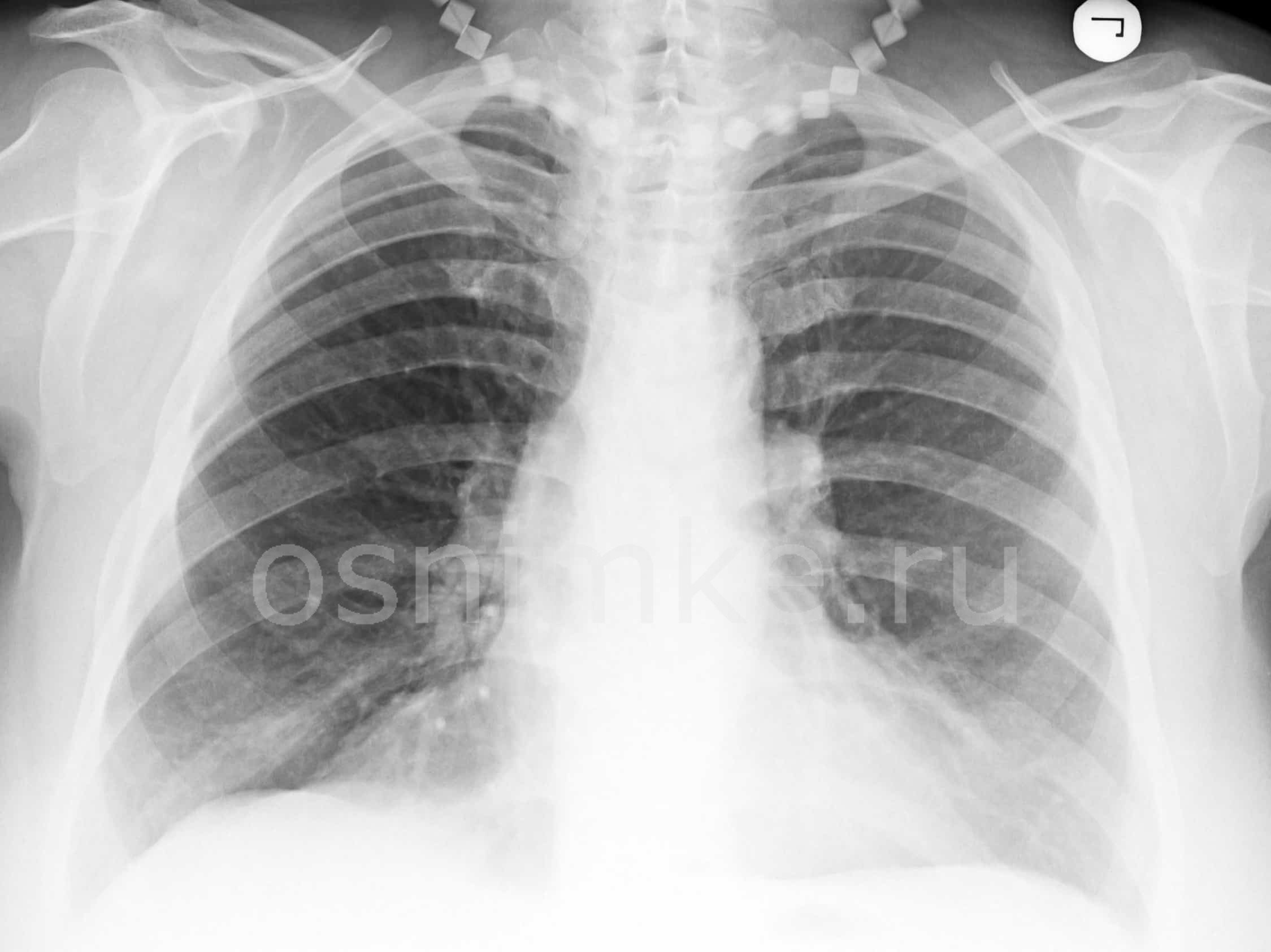
Атипичная пневмония — собирательный термин, включающий инфекционно-воспалительные поражения тканей лёгких. Причинами являются нехарактерные возбудители — микоплазма, хламидия, легионелла, вирусы. Воспаление лёгких протекает с повышением температуры, одышкой, общим недомоганием.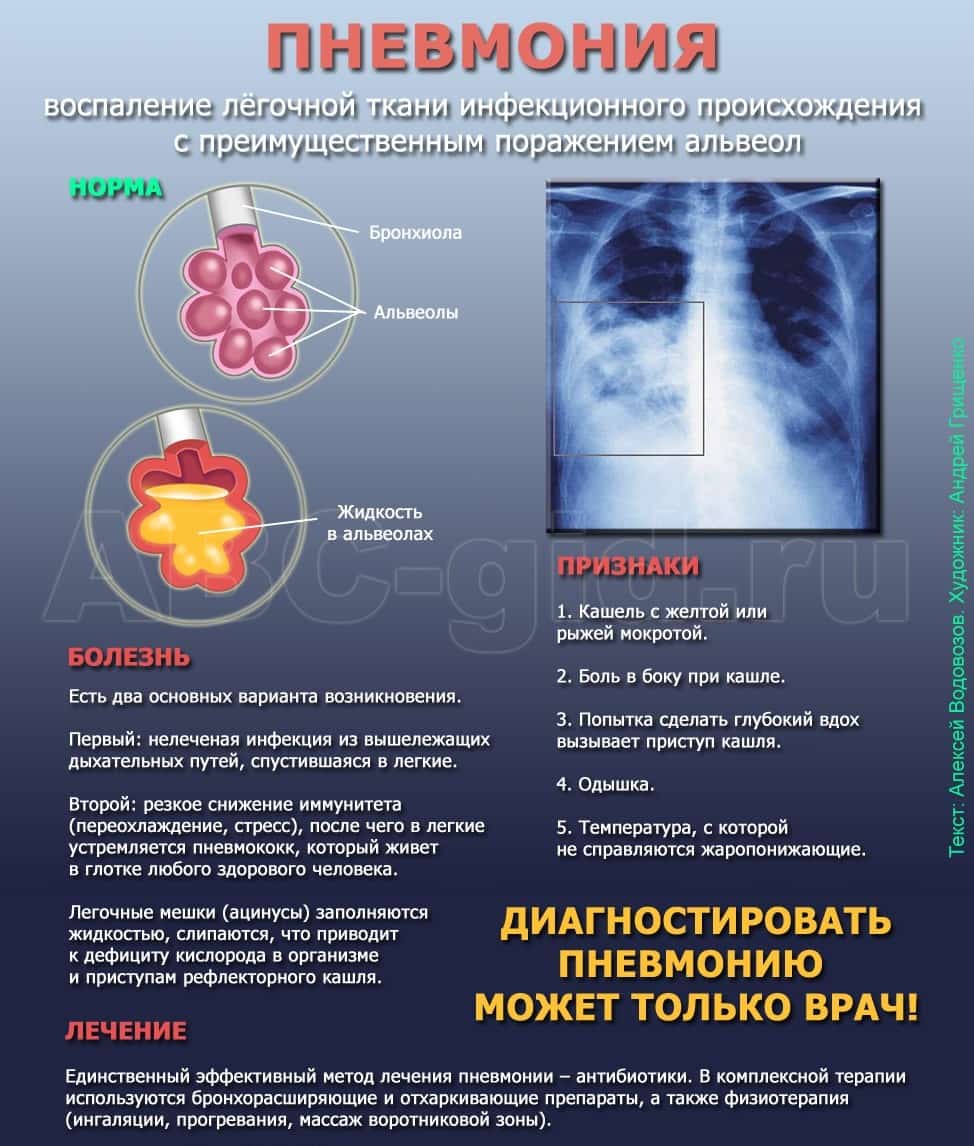
Диагностировать патологический процесс можно при помощи рентгена. Так, для микоплазменной формы характерна неоднородная инфильтрация лёгочной ткани, она может определяться слабо или быть среднеинтенсивной.
При легионеллезной, на снимке видно уплотнения (инфильтраты) округлой формы, локализующиеся на поверхности одной доли лёгкого. В ряде случаев наблюдается слияние инфильтратов.
У 25% пациентов одновременно с пневмонией определяется плеврит, с незначительным скоплением секрета в плевральной полости.
 Правосторонняя бронхо- пневмония
Правосторонняя бронхо- пневмония
Практически невозможно отличить пневмонию Legionella от других, основываясь на таком методе обследования. Присутствие легионеллы или хламидии подтверждается серологическим анализом крови.
Отдельное внимание стоит уделить воспалению неинфекционной этиологии. Одна из таких форм — инфаркт-пневмония, развивающаяся на фоне тромба, попавшего из лёгочной артерии в лёгкое. На рентгеновском изображении выступает как очаговое поражение с относительно чётким контуром.
Другой тип неинфекционного воспаления лёгочной ткани — аспирационный. Причиной выступает содержимое пищеварительного тракта, попавшее в дыхательные пути. Этот тип патологии характеризуется многообразием симптомов, которые имитируют различные заболевания лёгких.
Как правило, на снимке однородный очаг, контуры относительно чёткие. С целью контроля лечения аспирационной пневмонии рекомендуется проходить повторный рентген.
Как выглядит заболевание на рентгеновском снимке
Признаки воспаления лёгких на снимке называют «затемнениями», отображаются они белым цветом, поскольку само изображение является негативом.
Пятна и рентген-признаки:
- До 3 мм — мелкоочаговые.
- До 7 мм — среднеочаговые.
- До 12 мм — крупноочаговые.
- От 12 мм и более — фокусные.
Пневмония на снимке, в частности затемнения, характеризуются следующим образом:
- Распространённые. Визуализируют в пределах одного сегмента.
- Субтотальные. Затемнение большей части поля органа или нескольких сегментов.
- Тотальные. Патологический процесс охватывает всю область лёгочной ткани.
 Сильная пневмония слева
Сильная пневмония слева
Дифференциация пневмонии от других патологий лёгких
Важным этапом постановки диагноза остаётся отличие её от других заболеваний лёгких, коронавируса. Так, при бронхите будет отсутствовать затемнение на снимке, вместо этого — усиление лёгочного рисунка.
 Усиление лёгочного рисунка
Усиление лёгочного рисунка
В случае присутствия инородного тела, наблюдается затемнение с чёткими краями, локализующееся в нижней доле лёгкого. Спутать с воспалением типичного характера сложно.
При плеврите, на снимке скопление экссудата в поражённой области. Плеврит выступает в качестве осложнения недолеченной пневмонии.
При пневмотораксе присутствует характерный уровень жидкости. На снимке отображается как просветление, лёгочный рисунок не просматривается.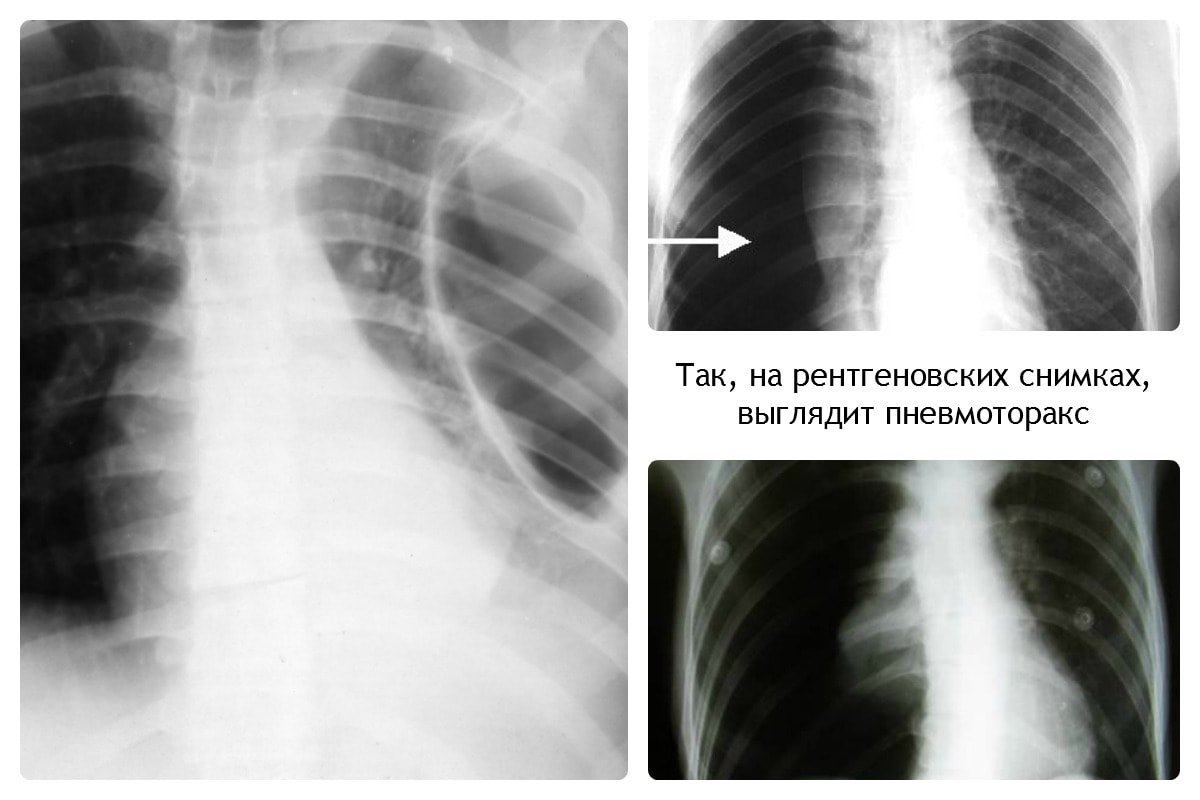
Рентгеновский снимок является основным обследованием, а в случае необходимости назначается компьютерная томография.
Пневмония на детских рентген-снимках
Пневмония на рентгенограмме у пациентов детского возраста не имеет выраженных отличий от взрослых, патология также характеризуется очагами просветления и затемнения. У детей в воспалительный процесс вовлекаются нижние отделы лёгких.
Рентгенография показывает следующее:
- очаговые затемнения диаметром 1-2 мм;
- увеличение внутригрудных лимфоузлов;
- деформация и усиление лёгочно-сосудистого рисунка;
- повышенная плотность затемнения (запущенная патология);
- в области патологического очага изменяется структура и размер лёгочного корня.

Хоть общая картина детского рентгена не различается от взрослого, некоторая разница имеется. Первое — повышенная реактивность функций иммунной системы. Поэтому даже незначительный инфильтрат способен спровоцировать воспалительную реакцию на обеих долях лёгкого.
При постановке диагноза ребёнку можно ошибиться, что связано с небольшим объёмом лёгочной ткани и повышенным присутствием лёгочного рисунка.
Можно ли не проводить рентгенографию при воспалении лёгких? Действительно, диагностика при подозрении на пневмонию не является обязательным исследованием. Но отказ от рентгенограммы не даст врачу установить диагноз, а следовательно — назначить адекватное лечение. Альтернативными методами диагностики являются КТ и МРТ.
Рентгенография при COVID-19. Опыт ГКБ №40 ДЗМ (Коммунарка)(видео)
Источник
Рентгенография – один из основных и обязательных методов исследования, проведение которого необходимо при подозрении на пневмонию. Посредством рентгена подтверждается или исключается диагноз. Только так врач может увидеть полную картину развития заболевания и сделать необходимое заключение.
Повторные проведения рентгенографии позволяют отслеживать динамику патологического процесса, анализировать эффективность лечения, выявлять развитие осложнений. Рентгенодиагностика также проводится после лечения, чтобы оценить состояние легких после болезни.
Описание рентгенологического исследования
Рентгенография области грудной клетки является методом передачи изображения легких на специальную пленку. Проецирование изображения осуществляется благодаря просвечиванию структур организма рентгеновскими лучами.
Базируется принцип рентгенографии на способности рентгеновских лучей проходить сквозь ткани человеческого организма. Этот метод неинвазивный, процедура совершенно безболезненна (пациент ничего не чувствует), но рентгеновские лучи проходят сквозь ткани с разными показателями плотности по-разному. Проецирование изображения анатомических структур на снимке осуществляется благодаря изменению интенсивности рентгеновского излучения при прохождении сквозь структуры и органы разной плотности.
 При этом важно понимать, что рентгенограмма (рентгеновский снимок) является двухмерным изображением, при том, что любые исследуемые анатомические структуры – трехмерные объекты.
При этом важно понимать, что рентгенограмма (рентгеновский снимок) является двухмерным изображением, при том, что любые исследуемые анатомические структуры – трехмерные объекты.
По этой причине, чтобы получить максимум информации о состоянии органа и оценить развитие пневмонии рентген принято делать в двух проекциях (передней и боковой). В попытках повысить результативность исследования, делают снимок в косой или диагональной проекции. Однако, подобное практикуется редко.
Рентгенография позволяет осуществлять детальное изучение определенных участков легкого, которые по мнению врача, вызывают подозрения. Для этого проводится фокусировка на интересующем участке и получается локализованное изображение очага воспаления.
В зависимости от метода проведения рентгена, выделяют:
- Обзорный – проводится рентген легких целиком.
- Прицельный – снимок определенного участка.
Что касается основных целей проведения рентгенодиагностики у взрослых людей с пневмонией, они следующие:
- Подтверждение диагноза, а также определение вида патологического процесса и масштабов поражения легочной ткани.
- Отслеживание динамики развития болезни с целью определить эффективность проводимого лечения.
- В целях отслеживания или предупреждения развития осложнений.
- Также рентген проводится после выздоровления, чтобы оценить структуру легких, предпринять меры по реабилитации пациента и устранению остаточных явлений после перенесенного заболевания.
Как выглядит воспаление легких у взрослых на фото?
Расшифровать данные рентгеновского снимка способен только опытный рентгенолог. Также необходимо знать, что основным рентгенологическим признаком воспаления легких является участок или участки затемнения легочного поля. Однако, здоровые легкие на снимке имеют темный цвет, в то время как затемнения являются белыми участками.
Теперь рассмотрим различные виды пневмонии на фото рентгеновских снимков.
Очаговая
Данному виду патологии свойственно поражение небольших участков легочной ткани. Изображение очаговой пневмонии прослеживается плохо, затемнения могут быть средней или вовсе слабой интенсивности. Размеры очагов поражения в среднем достигают полутора сантиметров, при отсутствии лечения их количество увеличивается. На фото ниже изображен пример правосторонней очаговой пневмонии.
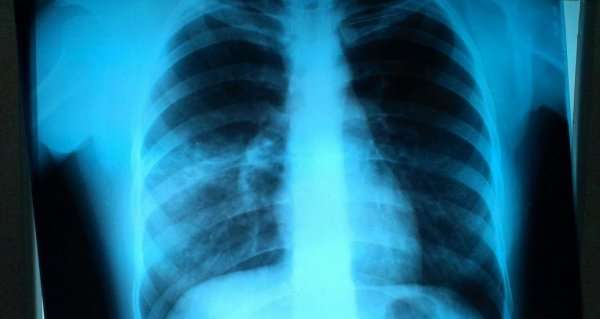
Крупозная или долевая
Данной форме характерно формирование больших участков поражения легочной ткани. Патологический процесс может охватывать как одно, так и оба легких. На иллюстрации ниже показана тяжелая форма крупозной пневмонии.
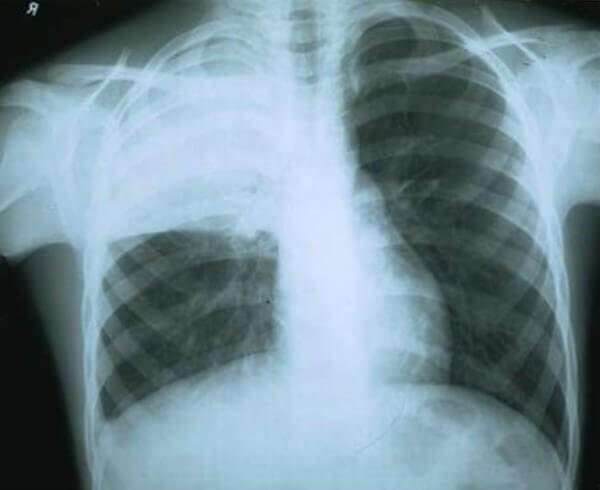
Сегментарная
При сегментарной форме происходит поражение целого сегмента легкого. При этом пораженный участок исключается из процессов газообмена, что приводит к серьезным затруднениям дыхательного процесса. На иллюстрации ниже изображена правосторонняя сегментарная пневмония.
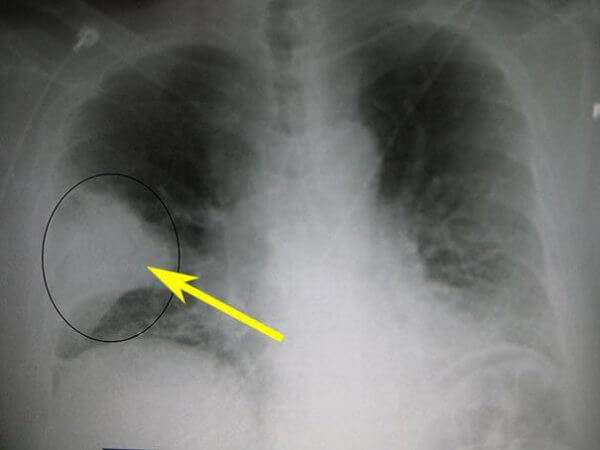
Интерстициальная
Происходит поражение соединительной ткани, окружающей альвеолярные структуры и кровеносные сосуды легких. На снимке характеризуется формированием участка уплотнения малой интенсивности, может поражать обе доли дыхательного органа. На фото ниже множество светлых разводов в легочном рисунке говорят о наличии интерстициальной инфильтрации.
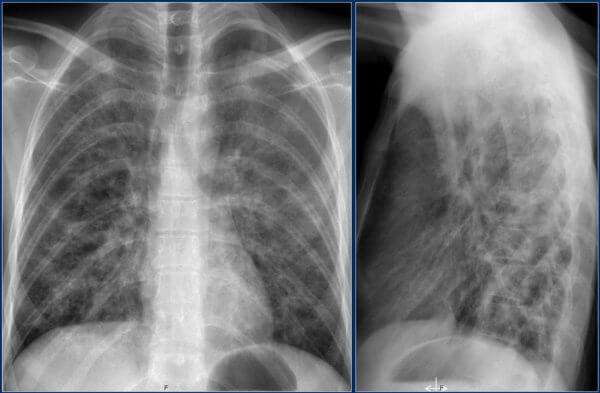
Важно! Многие задаются вопросом, может ли рентген не показать воспаление легких. К сожалению, такое возможно, но преимущественно на ранних стадиях развития воспаления, когда поражение легочной ткани незначительное.
Помимо понимания того, как на снимке выглядит тот или иной вид пневмонии, важно знать, что покажет исследование после перенесенного заболевания. В подобных случаях результаты рентгенологического исследования приобретают следующие изменения:
- Уменьшение площади поражения легочной ткани.
- Изменение цвета участков поражения от светлого к более темному.
- Если имелись крупные очаги воспаления, они уменьшаются.
- После перенесенной пневмонии отмечается увеличение корневой области легкого.
- Также на изображении проекции органа могут присутствовать следы рубцевания тканей.
Иными словами, рентгенодиагностика до и после болезни в значительной мере отличается. Однако изображение, полученное сразу после проведенной терапии, может не показать серьезных различий. Дело в том, что для восстановления структур легкого требуется время, а также многое зависит от вида перенесенной пневмонии и степени ее прогрессирования. Это значит, что нельзя с уверенностью сказать, каким должен быть снимок после выздоровления пациента. Каждый случай уникален.
Результаты
Расшифровывая результаты рентгенологического исследования по снимку, специалист уделяет внимание любым патологическим изменениям. Анализируется локализация очага воспаления, его размеры, форма, ограниченность. При этом, если сравнивать рентген и флюорографию, первый метод диагностики является более информативным уже потому, что размеры проекционного изображения гораздо больше.
Еще одним неоспоримым плюсом рентгенографии является тот факт, что снимок делается в двух проекциях. Это позволяет обнаружить патологические изменения, которые могут быть не видны только в прямой проекции.
При «чтении» рентгенографического снимка врач принимает во внимание изменения по виду (зависят от размера), степени интенсивности затемнения и области поражения.
Деление очагов по видам следующее:
- мелкие – размером не более 2 мм,
- средние – 3-7 миллиметров,
- крупные – в пределах 8-11 миллиметров,
- фокусные – их размер начинается от 12 мм, но они могут охватывать весь орган.
Выделяют 3 вариации градации очагов по степени интенсивности:
- начальная степень воспаления – цвет очага темнее кости, но светлее здоровых участков легочной ткани,
- средняя степень воспаления – цвет очага примерно совпадает с отображение костей на рентгене,
- тяжелая степень – яркие светлые пятна или области в легочной проекции.
Касательно областей поражения, выделяют одностороннюю и двустороннюю пневмонию в соответствие с тем, в какой доле парного органа образовался воспалительный процесс. В описании рентгенограммы врач-рентгенолог фиксирует все показатели, после чего ставится основной диагноз (если не требуется дополнительной диагностики).
Ограничение на проведение процедуры
Рентгенодиагностика органов грудной клетки имеет одно неоспоримое преимущество – проведение процедуры не требует специальных приготовлений, помимо соблюдения элементарных правил гигиены. Однако, у этого исследования есть несколько противопоказаний:
- возраст пациента младше 14 лет,
- беременность,
- открытые кровотечения.
Обратите внимание! Перечисленные противопоказания не являются строгими, они лишь рекомендательные. Это значит, что, если для лечения беременной женщины или ребенка необходим рентген и от этого может зависеть жизнь пациента, то проведение диагностики возможно.
Заключение
Несмотря на развитие медицины, рентгенография по сей день остается основными методом диагностирования воспаления легких. К рентгену прибегают в первую очередь, если присутствуют признаки развития пневмонии. Очень часто именно рентген является тем исследованием, которое даст необходимое представление о течении пневмонии и позволит врачу назначить лечение.
Загрузка…
Источник
Æóðíàëèñò «Ñïîðò-Ýêñïðåññ» Êèðèëë Áóðäàêîâ âûïèñàëñÿ èç áîëüíèöû Ñìîëåíñêà ñ äèàãíîçîì ÎÐÇ, à ÷åðåç íåñêîëüêî äíåé âåðíóëñÿ òóäà ñ äâóñòîðîííåé ïíåâìîíèåé è ñäàë ïîëîæèòåëüíûé òåñò íà êîðîíàâèðóñ. Î âîñïàëåíèè ëåãêèõ îí óçíàë ëèøü ïî ñòå÷åíèþ îáñòîÿòåëüñòâ.
Âñåì çäðàâñòâóéòå, ìåíÿ çîâóò Êèðèëë Áóðäàêîâ. ß ðàáîòàþ â «Ñïîðò-Ýêñïðåññ» áîëüøå øåñòè ëåò, íî ìîå èìÿ âðÿä ëè èçâåñòíî øèðîêîé ïóáëèêå, ïîòîìó ÷òî çàíèìàþñü ñòàòèñòèêîé. Çà ìåíÿ, â îñíîâíîì, ãîâîðÿò öèôðû.
Ñåé÷àñ ÿ íàõîæóñü â áîëüíèöå ãîðîäà Ñìîëåíñêà. Òóäà ÿ ïîïàë 14 àïðåëÿ ñ äèàãíîçîì âíåáîëüíè÷íàÿ äâóñòîðîííÿÿ ïíåâìîíèÿ (ïðåäïîëîæèòåëüíî âèðóñíîé ýòèîëîãèè). Ñïóñòÿ íåäåëþ, 21 àïðåëÿ, ìíå ïîçâîíèëè èç Ðîñïîòðåáíàäçîðà ðåçóëüòàò ñäåëàííîãî òåñòà íà COVID-19 îêàçàëñÿ ïîëîæèòåëüíûì. Ñåé÷àñ ÿ ëåæó â ïàëàòå, ñàìî÷óâñòâèå íîðìàëüíîå. Òåìïåðàòóðà òîæå ëèøü ðàç ïîäíÿëàñü äî 37, íî äóìàþ, è ýòî áûëà îøèáêà èçìåðåíèÿ. Âñå áû íè÷åãî, íî ïåðâûå ñèìïòîìû ó ìåíÿ ïîÿâèëèñü â êîíöå ìàðòà, òîãäà ÿ òîæå ïîïàë â áîëüíèöó, òåñò íà êîðîíàâèðóñ áûë îòðèöàòåëüíûì è ìåíÿ ñïóñòÿ íåêîòîðîå âðåìÿ âûïèñàëè.
Ýòî áûëî êðàòêîå ñîäåðæàíèå, à òåïåðü ðàññêàæó, êàê âñå ïðîèñõîäèëî, ñ ñàìîãî íà÷àëà ñ áîëüøèì êîëè÷åñòâîì ïîäðîáíîñòåé. Íî âñå ýòè äåòàëè âàæíû, è ÿ ïîòîì îáúÿñíþ, ïî÷åìó.
20 ìàðòà ÿ óåõàë ê ðîäèòåëÿì â Ñìîëåíñêóþ îáëàñòü. Îíè æèâóò â Äîðîãîáóæñêîì ðàéîíå, â äåðåâíå Êóçèíî 80 êì îò Ñìîëåíñêà, íàñåëåíèå ÷åëîâåê 150. Ê òîìó ìîìåíòó ðåäàêöèþ «Ñïîðò-Ýêñïðåññ» óæå äíÿ ÷åòûðå êàê ïåðåâåëè íà óäàëåííóþ ðàáîòó. Åñëè ïðåäïîëîæèòü, ÷òî ÿ áûë èíôèöèðîâàí åùå â Ìîñêâå, òî ðåøåíèå îá «óäàëåíêå» ïîëó÷èëîñü êðàéíå ñâîåâðåìåííûì, ïîòîìó ÷òî óáåðåãëî äðóãèõ ëþäåé è èõ áëèçêèõ îò çàðàæåíèÿ.
Ïåðâûå íåñêîëüêî äíåé ðàáîòàë èç äîìà, à çàòåì, òàê ñêàçàòü «ïðåäâêóøàÿ» âåðîÿòíîå çàêðûòèå Ìîñêâû (ïîìíèòå, òîãäà õîäèëè òàêèå ñëóõè), ðåøèë íà âûõîäíûõ ïîâèäàòü ðîäèòåëåé, ïîòîìó ÷òî äàëüøå, êàê ÿ ïðåäïîëàãàë, îæèäàëñÿ äîëãèé ïðîñòîé íàøèõ âñòðå÷. Ïëàíèðîâàë óâèäåòüñÿ è âåðíóòüñÿ â Ìîñêâó, ÷òîáû â ñïîêîéíîì ðèòìå ïðîäîëæàòü óäàëåííóþ ðàáîòó.
Íî òàê ïîëó÷èëîñü, ÷òî íà âòîðîé äåíü ìîåãî ïðåáûâàíèÿ äîìà 22 ìàðòà ó ìåíÿ ïîäíÿëàñü òåìïåðàòóðà. Õîòÿ ê ðîäèòåëÿì ÿ åõàë áåç êàêèõ-ëèáî îïàñåíèé çà ñâîå ñîñòîÿíèå, íåñìîòðÿ íà òî, ÷òî ïîêàøëèâàë.
Âîò ÷òî, ê ñîæàëåíèþ, ââåëî ìåíÿ òîãäà â çàáëóæäåíèå.  20-õ ÷èñëàõ ôåâðàëÿ ÿ íåìíîãî áîëåë, ïðîïóñòèë áóêâàëüíî ïàðó äíåé ðàáîòàë èç äîìà. Ó ìåíÿ áûë äîâîëüíî ñèëüíûé êàøåëü ïëþñ íåâûñîêàÿ òåìïåðàòóðà. Ñõîäèë êî âðà÷ó óñëûøàë, ÷òî âñå íîðìàëüíî, ëåãêèå ÷èñòûå áåç âîïðîñîâ, íî âîò ãîðëî áîëüíîå è, âåðîÿòíî, áðîíõè. Ìíå âûïèñàëè àíòèáèîòèêè è òàáëåòêè îò êàøëÿ. ß èõ ïðîïèë, è ïðàêòè÷åñêè âñå ïðîøëî. Ê íûíåøíåé ñèòóàöèè ýòî âðÿä ëè èìååò îòíîøåíèå íî, âîçìîæíî, èç-çà ýòîãî ÿ íå çàìåòèë è íå ñðàçó ïîâåðèë â ñåðüåçíîñòü íûíåøíåãî çàáîëåâàíèÿ ñ ñàìûõ ïåðâûõ øàãîâ. Ïîòîìó ÷òî êîãäà êàøåëü âåðíóëñÿ â ñåðåäèíå ìàðòà, ÿ ïîçâîíèë ñâîåìó âðà÷ó, è òîò óñïîêîèë ìîë, òà øòóêà, ÷òî ó ìåíÿ áûëà â ôåâðàëå, òàê áûñòðî íå óõîäèò, è íà ïðîòÿæåíèè ìåñÿöà êàøåëü ìîæåò âîçâðàùàòüñÿ. Âûïèñàë äðóãèå òàáëåòêè íó ÷òî æ, ÿ ñòàë èõ ïèòü, áóäó÷è óâåðåííûì, ÷òî âñå íîðìàëüíî
Êîãäà ÿ çàáîëåë 22 ìàðòà, ìû ñ îòöîì ñúåçäèëè ê ó÷àñòêîâîìó òåðàïåâòó. Âðà÷ ñêàçàë, ýòî, ñêîðåå âñåãî, áðîíõèò, è äàë íà âñÿêèé ñëó÷àé íàïðàâëåíèå íà ôëþîðîãëàôèþ ïðîâåðèòü ëåãêèå. Ìû â òîò æå äåíü êóïèëè ëåêàðñòâ, ñäåëàëè «ôëþøêó». Òåìïåðàòóðà áûëà âåñü äåíü îêîëî 38,3. Ïëþñ êàøåëü ñòàë î÷åíü ñèëüíûì ÷òî íàçûâàåòñÿ, «óæå çàäàëáëèâàë».
À íà ñëåäóþùèé äåíü ïðèìåðíî òàêèå æå ñèìïòîìû ïðîÿâèëèñü ó îòöà.
Äî ñèõ ïîð äóìàþ, êòî èç íàñ êîãî çàðàçèë. Òî ëè ÿ «ïðèâåç» èç Ìîñêâû èëè ñ äîðîãè è çàðàçèë åãî, òî ëè îí ìåíÿ. Ìîæåò áûòü, ÿ ïðîñòî ñðàçó çà ãðàäóñíèê âçÿëñÿ, à îí ïðîñòî äîæäàëñÿ ìîìåíòà, êîãäà óæå ñîâñåì ïîïëîõåëî. Âîïðîñ áåç îòâåòà. Âàæíûé ìîìåíò: ÿ íà äíÿõ ñìîòðåë èíòåðâüþ Ìàêñèìà Øåâ÷åíêî ñ ïóëüìîíîëîãîì ïðîôåññîðîì Àâåðüÿíîâûì. Òîò ñêàçàë, ÷òî îòëè÷èòåëüíàÿ ÷åðòà «êîâèäà» ïåðåïàäû òåìïåðàòóð. Èäåò âûñîêàÿ òåìïåðàòóðà, çàòåì ðåçêîå åå ñíèæåíèå è êàê áóäòî âûçäîðîâëåíèå è ïîòîì íîâûé âèòîê ñ åùå áîëåå âûñîêîé òåìïåðàòóðîé.
Íà ÷åòâåðòûé äåíü (26 ìàðòà) òåìïåðàòóðà óøëà äî óðîâíÿ 37,2, è ÿ áûë â ïîëíîé óâåðåííîñòè, ÷òî îðãàíèçì ïîáåäèë. Âñå ìîè áîëåçíè ïîñëåäíèõ ëåò 10 ïðîõîäÿò òàê, ÷òî äíÿ òðè ÿ ëåæó ñ âûñîêîé òåìïåðàòóðîé, ñòàðàÿñü äàæå æàðîïîíèæàþùèå ïèòü òîëüêî â êðàéíèõ ñëó÷àÿõ, à íà ÷åòâåðòûé-ïÿòûé îòõîæó è âîçâðàùàþñü ê áîåâûì êîíäèöèÿì. Îòìå÷ó, êñòàòè, ÷òî íà áëàãî ÿ, áóäó÷è â ãîñòÿõ ó ðîäèòåëåé, íå óâèäåëñÿ ïîìèìî íèõ è òîãî âðà÷à âîîáùå íè ñ êåì íè ê äðóçüÿì íå õîäèë, íè â ìàãàçèí. Óäà÷íûé ìîìåíò, ÷òî îñòàëñÿ äîìà.
Äàëüøå óäàðèëà òåìïåðàòóðà 39 (îäíàæäû äàæå 39,6!), êîòîðóþ ïðèõîäèëîñü ñáèâàòü ñèëüíîé òàáëåòêîé èáóêëèíîì. Ýòî äàâàëî ïåðåäûøêó íà 12-13 ÷àñîâ äî 37-37,5. Ïîòîì îïÿòü ïîâûøåíèå äî 39. Íå ñ ïîìóòíåíèåì, íî ñ î÷åíü òÿæåëîé ãîëîâîé.
Ñîîòâåòñòâåííî, 29 ìàðòà ñïóñòÿ íåäåëþ ïîñëå ïåðâîãî ïîâûøåíèÿ òåìïåðàòóðû ìû ðåøèëè, ÷òî õâàòèò ýòî òåðïåòü. Ó îòöà, íàîáîðîò, ê òîìó ìîìåíòó òåìïåðàòóðà óïàëà äî 36,6, è îí, òàê æå êàê êîãäà-òî ÿ, ïî÷óâñòâîâàë óâåðåííîñòü, ÷òî îí ïåðåáîðîë çàáîëåâàíèå (ìû äóìàëè, ÷òî ðàçíûå èñòî÷íèêè çàáîëåâàíèÿ).
Ìû ðåøèëè åõàòü ñðàçó â ãîðîäñêóþ áîëüíèöó Ñìîëåíñêà. Âîîáùå-òî ïðèíèìàëè òîëüêî ïî íàïðàâëåíèÿì. Íî óâèäåëè, ÷òî ÷åëîâåê ïðèåõàë èçäàëåêà, ñ òåìïåðàòóðîé 38,6, ñ ÿðêî âûðàæåííûìè ñèìïòîìàìè. Ïåðâûì äåëîì ìåíÿ îòïðàâèëè íà ðåíòãåí. Ðåíòãåí ïîêàçàë, ÷òî â ëåãêèõ ÷èñòî, âñå ïðåêðàñíî. Íî òåìïåðàòóðà, êàøåëü ñêàçàëè, ÷òî «áîëüøå âñåãî ïîõîæå íà õðîíè÷åñêèé áðîíõèò». Ïîëîæèëè â èíôåêöèîííîå îòäåëåíèå, ñêàçàâ, ÷òî åñòü âûáîð ëèáî äîëå÷èâàòüñÿ äîìà, ëèáî â áîëüíèöå. ß ðåøèë íå ðèñêîâàòü, ïîòîì ÷òî òàáëåòêàìè óæå ïîëå÷èëñÿ, è ÷òî-òî êàê-òî íå ñèëüíî ïîìîãëî.
Ìåíÿ ïîëîæèëè â îòäåëåíèå. Ìíå äîâîëüíî áûñòðî ñáèëè òåìïåðàòóðó è óáðàëè êàøåëü ïîëíîñòüþ äíÿ çà òðè-÷åòûðå.  òåîðèè ìåíÿ ìîãëè âûïóñòèòü óæå ñïóñòÿ ïÿòü ñóòîê, íî ðåøèëè åùå äåíüêà òðè ïîäåðæàòü ïîä íàáëþäåíèåì. Ïîñëå î÷åðåäíîãî îñìîòðà 6 àïðåëÿ ìåíÿ ñ ïîêàçàòåëÿìè, íàõîäÿùèìèñÿ â íîðìå, è ñ îòëè÷íûì ñàìî÷óâñòâèåì âûïèñàëè èç áîëüíèöû. Ïîñòàâèâ ïî èòîãàì ëå÷åíèÿ äèàãíîç ÎÐÇ è ðèíîôàðèíãîòðàõåèò ñðåäíåé ñòåïåíè.
Òåñò íà êîðîíàâèðóñ ìíå, êñòàòè, ñäåëàëè. Âçÿëè ìàçîê èç íîñà è èçî ðòà ñïåöèàëüíîé ïàëî÷êîé áåðåòñÿ ìàçîê èç íîñîâîé è ðîòîâîé ïîëîñòè, ïîòîì ýòî çàïå÷àòûâàåòñÿ â ìàëåíüêóþ ïëàñòèêîâóþ ïðîáèðî÷êó è êóäà-òî îòïðàâëÿåòñÿ. Èçó÷åíèå èäåò, âèäèìî, îêîëî íåäåëè è äóìàþ, òî÷íî íå â Ñìîëåíñêå. Íå ïîìíþ, ÷åðåç ñêîëüêî ïðèøåë ðåçóëüòàò, íî òåñò áûë îòðèöàòåëüíûì.
Äàëüøå êëþ÷åâîé ìîìåíò â ðàçâèòèè èñòîðèè. 3 àïðåëÿ ñ íåñïàäàþùåé òåìïåðàòóðîé â òó æå áîëüíèöó îáðàòèëñÿ ìîé îòåö (ðàíåå îí ñäåëàë ôëþîðîãðàôèþ, êîòîðàÿ íå ïîêàçàëà íàðóøåíèé â ëåãêèõ). Ñïóñòÿ òðè äíÿ åãî îòïðàâèëè íà êîìïüþòåðíóþ òîìîãðàôèþ. Ðåçóëüòàò äâóñòîðîííÿÿ ïíåâìîíèÿ. Îí óçíàë ýòî êàê ðàç â äåíü ìîåé âûïèñêè. Åìó íàçíà÷èëè íåìíîãî äðóãîå ëå÷åíèå.
ß æå ïîñëå âûïèñêè ïîñåëèëñÿ â Ñìîëåíñêå ó ñåñòðû îíà æèâåò îòäåëüíî îò ðîäèòåëåé. Ìû ðåøèëè åùå è ìàìó óãîâîðèòü ïðîéòè ïðîâåðêó. Îíà ïîíà÷àëó îòêàçûâàëàñü, ïîòîìó ÷òî õîðîøî ñåáÿ ÷óâñòâóåò.  èòîãå óãîâîðèëè. Ìàìà ñäåëàëà òîìîãðàôèþ äâóñòîðîííÿÿ ïíåâìîíèÿ. Îíà îêàçàëàñü â òîé æå áîëüíèöå, ãäå ëåæàë îòåö è íåäàâíî ÿ.
Ïîñëå ýòîãî íà÷àëà îïàñàòüñÿ ìîÿ ñåñòðà. Îíà ñòóäåíò-ìåäèê, ïðàâäà òîëüêî òðåòüåãî êóðñà, íî âñå ðàâíî íåïëîõî ðàçáèðàåòñÿ â ñèìïòîìàõ, êîãäà íàäî îáðàùàòüñÿ è â êàêîé ìîìåíò. 13 àïðåëÿ ñåñòðà çàïèñàëàñü íà ÊÒ ãðóäíîãî îòäåëà íî óæå â ÷àñòíóþ êëèíèêó, ïîòîìó ÷òî â îáû÷íûå íà òîìîãðàôèþ ê òîìó ìîìåíòó íå ïóñêàëè ëþäåé, æåëàâøèõ ñäåëàòü ïðîñòî äëÿ ñåáÿ.
È ñåñòðà ïîïðîñèëà ìåíÿ: «Ïîåõàëè ñî ìíîé, ÏÐÎÑÒÎ ÇÀ ÊÎÌÏÀÍÈÞ». Ïîñëå ÷åãî ðîäèëàñü èäåÿ: çàîäíî è ìíå ñäåëàòü ïëàòíóþ ïðîöåäóðó, ÷òîáû óäîñòîâåðèòüñÿ, ÷òî âñå õîðîøî. Òàê ñêàæåì, äëÿ óñïîêîåíèÿ äóøè.
 ðåçóëüòàòå ìû ñäåëàëè, âåðíóëèñü äîìîé è óæå âå÷åðîì ïîñòóïèëè ðåçóëüòàòû. Ó ñåñòðû ëåãêèå ÷èñòûå. À ó ìåíÿ ÄÂÓÑÒÎÐÎÍßß ÏÍÅÂÌÎÍÈß!!! Âîò è óñïîêîèëè äóøó
Ïðè òîì, ÷òî ÿ óæå íåñêîëüêî äíåé êàê âûïèñàëñÿ, íå îùóùàë íèêàêèõ ñèìïòîìîâ íó, ìîæåò áûòü ëåãêàÿ óñòàëîñòü, íî ÿ âïîëíå ðåçîííî ñâÿçûâàë ýòî ñ òåì, ÷òî ïðîøåë íåäåëüíûé êóðñ àíòèáèîòèêîâ, à îíè âûçûâàþò áûñòðóþ óòîìëÿåìîñòü, ýòî íîðìàëüíî. Äà ìíå è õîäèòü-òî îñîáî íå ïðèõîäèëîñü: ñ ìîìåíòà âûïèñêè èç áîëüíèöû ÿ ÷åòûðå ðàçà ïðîåõàëñÿ íà òàêñè (èç áîëüíèöû äî äîìà, â êëèíèêó íà ÊÒ òóäà-îáðàòíî è â êîíå÷íîì ñ÷åòå èç äîìà îáðàòíî â áîëüíèöó) ïëþñ îäíàæäû âûõîäèë â áëèæàéøèé ìàãàçèí, óïàêîâàííûé â ìàñêó, ïåð÷àòêè è òàê äàëåå.
Ïîâòîðÿþ: ÿ áûë àáñîëþòíî óâåðåí â òîì, ÷òî âñå â ïîðÿäêå. Âåäü ðàíåå èññëåäîâàíèÿ ïîêàçûâàëè ÷èñòîòó â ëåãêèõ è íèêàêîãî íàìåêà íà êàêîé-òî áåñïîðÿäîê. È òóò âäðóã ïîñëå ÊÒ ïðèõîäèò áóìàãà: ó òîâàðèùà Áóðäàêîâà Êèðèëëà Ìèõàéëîâè÷à äâóñòîðîííÿÿ ïíåâìîíèÿ, ðåêîìåíäóåì ñðî÷íî îáðàòèòüñÿ â ïîëèêëèíèêó è äàëüøå áîëüíèöó». Âå÷åðîì íè÷åãî áûëî ñäåëàòü íåâîçìîæíî, à óòðîì âûçâàëè äîêòîðà èç ïîëèêëèíèêè, êîòîðûé äàë íàïðàâëåíèå íà ãîñïèòàëèçàöèþ.  òó æå ñàìóþ áîëüíèöó, èç êîòîðîé ìåíÿ íåäàâíî âûïèñàëè è ãäå íàõîäèëèñü ìîè îáà ðîäèòåëÿ.
14 àïðåëÿ ìåíÿ ãîñïèòàëèçèðîâàëè â òî æå îòäåëåíèå, ãäå ëåæèò ìàìà. Ìû äî ñèõ ïîð ïðåáûâàåì òàì âìåñòå.
À îòåö íåäàâíî âûïèñàëñÿ, ïðîâåäÿ â áîëüíèöå äâå íåäåëè. ×óâñòâóåò ñåáÿ ñåé÷àñ âïîëíå íåïëîõî. Ïîâòîðíàÿ òîìîãðàôèÿ âñå ðàâíî ïîêàçàëà, íî ÿ ïðî÷èòàë â èíòåðíåòå, ÷òî äåëàòü òîìîãðàôèþ ðàíüøå, ÷åì ÷åðåç ìåñÿö ïîñëå áîëåçíè îñîáî ñìûñëà íåò, ïîñêîëüêó âñå ðàâíî ïîêàæåò, à íûíåøíÿÿ íàøà ãàäîñòü òàê áûñòðî íå âûâåòðèâàåòñÿ. Îòöó íóæíî áóäåò íåäåëè ÷åðåç òðè ñäåëàòü ÊÒ ïîâòîðíî, ÷òîáû óäîñòîâåðèòüñÿ, ÷òî òî÷íî âñ¸.
Ñåé÷àñ ïàïà, êàê è ñåñòðà, íàõîäÿòñÿ íà êàðàíòèíå è ïîä íàáëþäåíèåì âðà÷à.
 ïåðâûé æå äåíü ïðåáûâàíèÿ â áîëüíèöå ìíå ñäåëàëè òåñò. Îí îêàçàëñÿ ïîëîæèòåëüíûì: 21 àïðåëÿ ïîçâîíèëè èç Ðîñïîòðåáíàäçîðà, ïîòîìó ÷òî òàì óçíàþò ðàíüøå îáî âñåõ íîâûõ ñëó÷àÿõ. Ïîçæå äàííûå ïîñòóïèëè âðà÷àì. Òàê ÷òî ëå÷èìñÿ ïîêà Íàõîæóñü â áîëüíèöå íà äàííûé ìîìåíò îêîëî äâóõ íåäåëü Ïîâòîðíûé òåñò ìíå ñäåëàëè 24 àïðåëÿ æäó ðåçóëüòàòîâ, ñàìî÷óâñòâèå â õóäøóþ ñòîðîíó íå ìåíÿåòñÿ.
Ìîåìó ïàïå äåëàëè òåñò îí îòðèöàòåëüíûé. Òî åñòü ïîêà, ïîëó÷àåòñÿ, ïî îôèöèàëüíûì äàííûì îí íå áîëåë êîðîíàâèðóñîì. ß íå âðà÷, íî ó ìåíÿ ìàëî ñîìíåíèé, ÷òî ó íàñ ñ íèì îäíà è òà æå áîëåçíü. Ìîè ïðåäïîëîæåíèÿ: òó àêòèâíóþ ñòàäèþ áîëåçíè îí ïåðåñèäåë äîìà, à êîãäà ñäåëàëè òåñò, òî â îðãàíèçìå óæå íå îñòàëîñü òîãî, ÷òî âûçûâàåò ýòîò ñàìûé «ïëþñ». Âòîðàÿ äîãàäêà: ëæåîòðèöàòåëüíûé òåñò, î êîòîðûõ ìíîãî ïèøóò è ãîâîðÿò. Êîãäà ïðèõîäèò «ìèíóñ», «ìèíóñ», à íà äåëå «ïëþñ». Íî ýòîãî ìû íå çíàåì. Ïðîñòî äîìûñëû.
Ñåé÷àñ îòåö è ñåñòðà æäóò ðåçóëüòàòîâ î÷åðåäíûõ òåñòîâ íà êîðîíàâèðóñ.
Ìàìå òîæå ïðèøåë îòðèöàòåëüíûé òåñò. Íî ðåçóëüòàòà ïðèøëîñü æäàòü áîëüøå äåñÿòè äíåé. Ýòî óäèâèòåëüíî. Çäåñü ÿ óñïîêàèâàþ ñåáÿ òåì, ÷òî, ìîæåò, ñ «ïëþñèêàìè» èçâåùàþò ñðàçó, à «ìèíóñèêè» îñòàâëÿþò è ïà÷êàìè âûñûëàþò. Íî ýòî òàê âûäóìêè, ïðîñòî ÷òîáû ñåáÿ õîòü êàê-òî óòåøèòü. Ìàìà ñèëüíåå âñåõ ïåðåæèâàåò âñþ ýòó ñèòóàöèþ âåäü çàáîëåëà âñÿ ñåìüÿ
Ïîñëå âñåãî ñëó÷èâøåãîñÿ ÿ ñïîêîéíî îòðåàãèðîâàë íà íîâîñòü î òîì, ÷òî ó ìåíÿ ïîëîæèòåëüíûé òåñò íà êîðîíàâèðóñ. Ãîðàçäî áîëüøå íåðâîâ ïîòðàòèë ðàíüøå.
Åùå äî ïåðâîãî ìîåãî ïîïàäàíèÿ â áîëüíèöó, êîãäà ÿ ëåæàë äîìà, ìûñëè î êîðîíàâèðóñå ðåãóëÿðíî ïðèõîäèëè ïîä âëèÿíèåì ðàáîòàâøåãî ïîä óõîì òåëåâèçîðà. Óñïîêîèëñÿ, êîãäà ïðîøåë îñíîâíûå ïðîâåðêè, êîãäà óçíàë, ÷òî ëå÷èë ÎÐÇ. Íåïîñðåäñòâåííî ïîñëå âûïèñêè äàæå áëèçêî ïðåäñòàâèòü íå ìîã äàëüíåéøåãî ðàçâèòèÿ ñîáûòèé. Áûë óâåðåí: òî, ÷òî êî ìíå ïðèøëî, óâåðåííî ïîáåæäåíî, è ñëàâà Áîãó. Íå çíàþ, êàê ýòî âÿæåòñÿ ñ âäðóã îòêðûâøåéñÿ ïíåâìîíèåé, íî ïîñëå ïåðâîé âûïèñêè ÿ ÷óâñòâîâàë ñåáÿ âïîëíå çäîðîâûì ÷åëîâåêîì íè òðóäíîñòåé ïðè äûõàíèè, êàøåëü î÷åíü ðåäêî è âîâñå íå çàáîéíûé, êàê â ïåðâûå äíè. Ïðîñòî íå ïðåäñòàâëÿþ, êàê òàê ìîæåò áûòü. Ê ñ÷àñòüþ, ðàíåå íèêîãäà íå ñòàëêèâàëñÿ ñ âîñïàëåíèåì ëåãêèõ è ìíå íå ñ ÷åì ñðàâíèâàòü. Íî íà òîò ìîìåíò ìåíÿ äàæå ìûñëè íå áûëî î êàêîì-òî ïîâòîðíîì ïîõîäå â áîëüíèöó ÿ äàæå óñïåë âêëþ÷èòüñÿ â óäàëåííóþ ðàáîòó. Åùå ðàç íàïîìíþ: íà ÊÒ ÿ ïîøåë ïðîñòî çà êîìïàíèþ, ÷òîáû ñåñòðå íå áûëî ñêó÷íî.
Èíôîðìàöèÿ î ïíåâìîíèè ñòàëà øîêèðóþùåé. Ñðàçó ïîñëå ïîëó÷åíèÿ ðåçóëüòàòà ìû ñ ñåñòðîé åùå è ïîçâîíèëè âðà÷ó, è îí ðàññêàçàë âñ¸ â äåòàëÿõ. Íàâåðíîå, â ïëàíå ýìîöèé ìîæíî ïðîâåñòè àíàëîãèþ ñ ôóòáîëîì: òâîÿ êîìàíäà óñòóïàåò â ñ÷åòå, ïîñëå äîëãèõ ñòàðàíèé òû çàáèâàåøü ñïàñèòåëüíûé ãîë, ëèêóåøü è áåæèøü ïðàçäíîâàòü ñ ïàðòíåðàìè è áîëåëüùèêàìè, íî âñêîðå âèäåîàðáèòð ÂÀÐ ïîêàçûâàåò, ÷òî òâîé ãîë äîëæåí áûòü îòìåíåí, è âñÿ áîðüáà íà÷èíàåòñÿ çàíîâî.
Êîãäà ñäåëàë òîìîãðàôèþ è óçíàë î ïíåâìîíèè, òî, êîíå÷íî, óæå íå ñîìíåâàëñÿ â êîðîíàâèðóñå. Ñïàñèáî âñåìîãóùåìó è âñåðàññêàçûâàþùåìó èíòåðíåòó: òàì ïîäîáíàÿ ñèòóàöèÿ îïèñàíà êàê ñàìûé-ñàìûé ÿðêèé ïðèìåð ïðîÿâëåíèÿ «êîâèäà» êîãäà ðåíòãåí íå âèäèò, à ÊÒ ïîêàçûâàåò. Êñòàòè, çàáàâíûé ìîìåíò: êîãäà 14 àïðåëÿ, ñïóñòÿ ìåíåå ñóòîê ïîñëå òîìîãðàôèè, ÿ ïðèåõàë âíîâü ïîñòóïàòü â áîëüíèöó, òî ñäåëàë îáÿçàòåëüíóþ ïðîöåäóðó ðåíòãåíà è òîò â î÷åðåäíîé ðàç ïîêàçàë «àáñîëþòíî ÷èñòûå ëåãêèå». Åñëè áû íå ÊÒ, òî â îòñóòñòâèå òåìïåðàòóðû è ïðè ÷èñòûõ ïî âåðñèè ðåíòãåíà ëåãêèõ ÿ áû íå ìîã ðàññ÷èòûâàòü íà ãîñïèòàëèçàöèþ è äàæå íå çíàë áû î ñâîåì ñîñòîÿíèè. Ïîìîãëî òîëüêî çàêëþ÷åíèå òîìîãðàôèè åñòåñòâåííî, ìåíÿ îòïðàâèëè â ïàëàòó. Êîíå÷íî, ÿ ðàññìàòðèâàë è òàêîé âàðèàíò, ÷òî êîðîíàâèðóñîì çàáîëåë íå â 20-õ ÷èñëàõ ìàðòà è äåéñòâèòåëüíî ïîïàë â áîëüíèöó ñ ÎÐÇ, à «êîâèä» ïîäöåïèë óæå òàì, â èíôåêöèîííîé ïàëàòå. Íî, åñëè ÷åñòíî, ñëàáî â ýòî âåðþ. Ïîòîìó ÷òî òå÷åíèå çàáîëåâàíèÿ è ñèìïòîìû èìåííî íà ñàìîé ïåðâîé ñòàäèè è ó ìåíÿ, è ó îòöà, êàê òåïåðü ïîíèìàþ, î÷åíü ñèëüíî ïîõîäÿò íà òî, ÷òî îïèñûâàþò ìíîãèå âðà÷è è çàáîëåâøèå.
Ïîíÿòíî, ÷òî âî âñ¸ì âàìè ïðî÷èòàííîì îñîáîãî ïîçèòèâà íå óâèäèøü. Ðàäóåò îäíî è ñàìîå ãëàâíîå: ÷òî ìû íàøëè è âûÿâèëè ýòî âîâðåìÿ. Åñëè áû ïîñëå ïåðâîé âûïèñêè ÿ ïðîäîëæàë áåç çàäíåé ìûñëè ðàáîòàòü èç äîìà, êòî çíàåò, ÷åì áû ñåé÷àñ çàíèìàëñÿ. Ãîòîâèë áû ýòó ñòàòüþ èëè, íå äàé Áîã, ëåæàë â ðåàíèìàöèè èëè ïîä àïïàðàòîì ÈÂË. Âåäü åñëè âîñïàëåíèå ïîÿâèëîñü, îíî áû âðÿä ëè «çàøëî ïðîñòî ïîñèäåòü», à ñî âðåìåíåì áåç ëå÷åíèÿ äàëî áû îñëîæíåíèÿ.
Íàâåðíîå, ìíå ïîâåçëî. Áîëüøîå ñïàñèáî ñåñòðå âçÿëà ïîä ðóêó è îòïðàâèëà òóäà, êóäà, êàê îêàçàëîñü, ìíå áûëî î÷åíü íàäî ïîïàñòü. Ìîæåò, ñðàáîòàëà èíòóèöèÿ. Èëè ëîãèêà áóäóùåãî õîðîøåãî âðà÷à. Îíà íå ñîçíàåòñÿ!
Î÷åíü õî÷ó ïîáëàãîäàðèòü âñåõ âðà÷åé, êîòîðûå çàíèìàëèñü è çàíèìàþòñÿ ìíîé. Âñå ïðîöåäóðû âûïîëíÿëèñü ÷åòêî è â ðàìêàõ íîðìàòèâ. À ïðåäëîæåííîå ìíå ëå÷åíèå, äàæå íåñìîòðÿ íà òðóäíîñòè íåïîñðåäñòâåííî ñ âûÿâëåíèåì âèðóñà, ïîêàçàëî ïîçèòèâíóþ äèíàìèêó, è ìîå ñàìî÷óâñòâèå ñóùåñòâåííî óëó÷øèëîñü â ïåðâûé ðàç ìåíÿ âûïèñàëè ñ òåìïåðàòóðîé 36,4-36,6 â òå÷åíèå ÷åòûðåõ äíåé è áåç êàøëÿ.
Ýòîò âèðóñ î÷åíü ñòðàííûé, íåïîíÿòíûé, âåñü ìèð ó÷èòñÿ âçàèìîäåéñòâîâàòü ñ íèì ïî õîäó äåëà. Ìåñÿö íàçàä çíàíèé áûëî ãîðàçäî ìåíüøå, ÷åì ñåé÷àñ, äà è âñåâîçìîæíûå îãðàíè÷åíèÿ ïî ñòðàíå ââåëè ëèøü áëèæå ê êîíöó ìàðòà-íà÷àëó àïðåëÿ. Íàîáîðîò, ñ÷èòàþ, íàäî îòìå÷àòü è ïîääåðæèâàòü âðà÷åé è ìåäñåñòåð, êîòîðûå ñåé÷àñ ðàáîòàþò â íåâîçìîæíûõ îáúåìàõ. Òàêîå îùóùåíèå, ÷òî îíè çäåñü âñåãäà, ïåðåâûïîëíÿÿ âñå ìûñëèìûå è íåìûñëèìûå íîðìû òðóäà.
Ìåíÿ íåïðèÿòíî óäèâëÿåò ïîâåäåíèå íåêîòîðûõ ïàöèåíòîâ ïî îòíîøåíèþ êî âðà÷àì êàê ê ñåðâèñó, êàê ê îáñëóæèâàþùåìó ïåðñîíàëó. Õîòÿ äîêòîðà â ïðÿìîì ñìûñëå æåðòâóþò ñîáîé, ïîñòîÿííî íàõîäÿñü â êîíòàêòå ñ ëþäüìè, áîëüíûìè ñîâåðøåííî ðàçíûìè âåùàìè. Áåçóñëîâíî, åñòü ìåðû çàùèòû íîâûå âûäàííûå êîñòþìû, ìàñêè, íî íîñèòü èõ íà ñåáå öåëûé äåíü òîæå, ïîäîçðåâàþ, òàê ñåáå óäîâîëüñòâèå. È êîãäà âðà÷àì íà÷èíàþò ïî ìåëêèì ïîâîäàì âûñêàçûâàòü ïðåòåíçèè, ìåíÿ ýòî, åñëè ÷åñòíî, âûâîäèò èç ñåáÿ.
Íå çíàþ, èìåþ ëè ïðàâî äàâàòü ñîâåò «ñõîäèòå íà ÊÒ». Ïîòîìó ÷òî ñåé÷àñ ýòî, íàâåðíîå, òîæå îïàñíåíüêî æåëàþùèõ ìíîãî, è âäðóã ñðåäè íèõ ïîïàäåòñÿ êòî-òî ñ «êîâèäîì». Òàê èëè èíà÷å, óçíàâ ñâîé îøåëîìëÿþùèé äèàãíîç, ÿ ñðàçó íàïèñàë â íåñêîëüêî ðàáî÷èõ ãðóïï â ìåññåíäæåðå è â ãðóïïû ñ äðóçüÿìè è ïî èíòåðåñàì.
Òåì íå ìåíåå, ñ÷èòàþ, åñëè åñòü êàêèå-òî ñèìïòîìû, ëó÷øå ïðîâåðèòüñÿ. Ñåé÷àñ íàäî äåëàòü íå ðåíòãåí è òåì áîëåå íå ôëþîðîãðàôèþ, à ÊÒ. Ïîòîìó ÷òî âûÿâëåíèå áîëåçíè ñïîñîáíî äàòü ñîâñåì äðóãîé õîä åå òå÷åíèÿ è ïîìîæåò ðàíüøå ïîëó÷èòü âåðíîå ëå÷åíèå. Âåðîÿòíîñòü âîçâðàùåíèÿ ê íîðìàëüíîé æèçíè áóäåò, íàâåðíîå, ïðèìåðíî òàêîé æå, íî íàìíîãî ðàíüøå. Ðàçâå ïðèÿòíî íàõîäèòüñÿ â áîëüíèöå ïî÷òè ìåñÿö, êàê ÿ? Óæ ëó÷øå ðàçîáðàòüñÿ íà ïàðó íåäåëü ðàíüøå è ïîñêîðåå «âûéòè íà ñâîáîäó ñ ÷èñòîé ñîâåñòüþ». È ÷èñòûìè ëåãêèìè.
Îò ðåäàêöèè Ñïîðò-ýêñïðåññ: íàøå èçäàíèå è ïðåæäå âñåãî ñàì Êèðèëë ðåøèëè ðàññêàçàòü ýòó èñòîðèþ èñêëþ÷èòåëüíî ïî òàêîé ïðè÷èíå âîçìîæíî, ýòî ïîìîæåò ñîõðàíèòü ÷üå-òî çäîðîâüå è æèçíü. Ìû ïîêà ñëèøêîì ìàëî çíàåì î âèðóñå, î òîì, êàê îáíàðóæèòü áîëåçíü è íå äîïóñòèòü ñàìîãî ñòðàøíîãî. Ýòà èñòîðèÿ, ðàññêàçàííàÿ â óçêèõ êðóãàõ íàøèõ äðóçåé è çíàêîìûõ, óæå êîìó-òî ïîìîãëà. Ïîëàãàåì, ìíîãèå èç òåõ, êòî çàáîëåë, ìîãóò â îïðåäåëåííûõ ìîìåíòàõ óçíàòü â ýòîé èñòîðèè ñàìèõ ñåáÿ.
 çàâåðøåíèå õî÷ó ïîæåëàòü âñåì ÷èòàòåëÿì îáîéòèñü áåç ïðîáëåì ñî çäîðîâüåì è ÷òîáû ýòè íåïðîñòûå äëÿ íàñ âñåõ âðåìåíà ïîñêîðåå ìèíîâàëè.
https://keytown.me/socium/rasskaz-iz-smolenska-zhurnalista-z…
Источник

