Скопление жидкости при воспалении поджелудочной железы

Жидкость в поджелудочной железе начинает скапливаться на ранних стадиях развития острого панкреатита. Такие скопления не образуют четко ограниченную полость и постепенно рассасываются самостоятельно по мере устранения воспаления. Однако в 1-2% случаев через 5-6 недель после начала заболевания этого не происходит, и формируются ложные кисты, представляющие собой фибринозные полости, заполненные панкреатическим секретом. При инфицированном панкреатите в паренхиме пораженного органа формируются абсцессы, содержимым которых является гной и расплавленные некротические ткани самой железы.

Причиной скопления жидкости в поджелудочной железе часто становится острый панкреатит
Что такое жидкость в поджелудочной железе
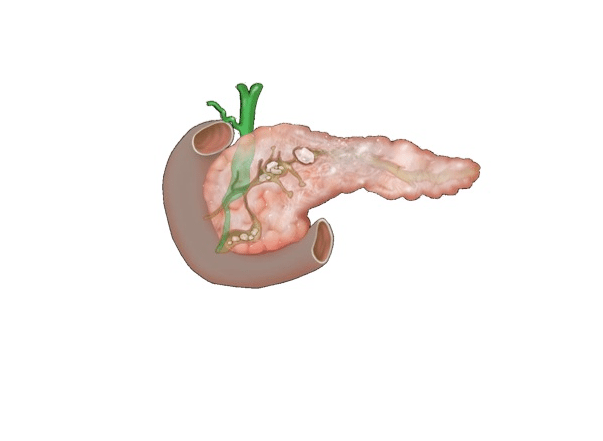
Скопление жидкости в поджелудочной железе свидетельствует о развитии кисты органа. Развитие происходит на фоне опухолей, паразитарной инвазии, травматических повреждений. Сама по себе киста представляет собой ограниченную полость, заполненную серозным или геморрагическим содержимым. На УЗИ определяется как анэхогенное образование с четкими краями. Различают истинные и псевдокисты. Внутренняя поверхность кисты истинного типа изнутри выстлана эпителием, ложной – представлена плотной фиброзной капсулой.
По длительности течения кисты разделяются на острые (до 3 месяцев с момента образования), подострые (3-6 месяцев) и хронические (более полугода). По течению могут быть простыми и осложненными. В последнем случае отмечается нагноение содержимого, перфорация кистозной стенки или ее перерождение с обретением свойств злокачественной опухоли.

Клинически заболевание проявляется тупой болью в эпигастральной области, диспепсическими явлениями. Пальпаторно определяется плохо, так как поджелудочная железа прикрыта желудком. Диагноз ставится на основании клинической картины, имеющихся предрасполагающих заболеваний, данных УЗИ, компьютерной томографии, рентгенографического обследования. Лечение оперативное, проводится путем вскрытия или тотального удаления кисты. При малигнизации очага проводится субтотальная резекция ПЖ в соответствии с принципами онкологической терапии.
Причины отека поджелудочной железы
Отек поджелудочной железы является свидетельством развития острого панкреатита в легком варианте его течения. Встречается в 80-85% случаев. Развивается при неумеренном потреблении алкоголя, рефлюксе желчи в билиарные протоки, травмах, аутоиммунных процессах, острых инфекционных заболеваниях, употреблении токсичных лекарств и химических веществ. В некоторых случаях возникает без видимых причин.
Отек носит воспалительный характер, является результатом поражения ткани ПЖ собственными ферментами (трипсин, химотрипсин). Развивается и при панкреонекрозе, однако здесь на первое место выходит глубокое поражение железистой ткани с ее отмиранием. Ферменты железы переваривают ее саму. Скопление жидкости при отеке является диффузным, распространяющимся на всю площадь органа. Пролиферация жидких фракций происходит за счет изменения проницаемости сосудов на фоне воспалительного процесса.

Отдельно следует рассматривать перипанкреатический инфильтрат, возникающий как следствие острого панкреатита (в IВ фазе). При этом жидкость скапливается как в тканях самой железы, так и около нее. Инфильтрат не имеет стенок из фиброзной ткани, располагается свободно, может преобразовываться в кисту или псевдокисту.
Причины появления псевдокист
Все специалисты едины во мнении, что скопление жидкости в поджелудочной железе происходит, прежде всего, при наличии острого воспаления органа, спровоцированного значительной дозой алкоголя или чрезмерным потреблением жирной и острой пищи.
Важно! Острый панкреатит может развиться при одноразовом поедании большого количества пищи, содержащей много жиров и углеводов, после продолжительной диеты или голодания. Особенно часто такое явление наблюдается на праздники, которым предшествуют длительные посты. Неграмотный выход из диеты является сильнейшим стрессом для организма, приводящим к молниеносному развитию патологических процессов в органах пищеварения, а иногда — к летальному исходу.
Незначительный процент случаев формирования ложных кист связан со следующими факторами:
- закрытые травмы верхней части живота (удары, падения, резкое сдавливание);
- патологические процессы в печени и желчном пузыре;
- закупорка панкреатических протоков гельминтами;
- сдавливание протоков железы злокачественными или доброкачественными новообразованиями;
- обострение хронической формы панкреатита;
- осложнения после хирургических операций на органах брюшной полости, находящихся в непосредственной близости к поджелудочной железе.

Жирная пища и алкоголь являются главными виновниками возникновения псевдокист
Клиницисты отмечают, что в группу риска также попадают пациенты с избыточной массой тела, страдающие сахарным диабетом.
Стадии формирования ложных кист
Формирование полости псевдокисты является достаточно длительным процессом, проходящем в 4 стадии. В течение этого времени организм пытается блокировать развитие патологии и купировать процесс разрастания данного образования.
- На первой стадии происходит формирование в зоне инфильтрации паренхимы органа начальной полости, не имеющей четких границ. Эта фаза продолжается около шести недель.
- На второй стадии стенки полости начинают выстилаться соединительной тканью, формирующей капсулу, внутри которой продолжаются процессы расплавления пораженных клеток. Продолжительность фазы составляет от 2 до 3 месяцев.
- Третья стадия характеризуется обволакиванием соединительнотканной капсулы волокнами фибрина, формирование которой заканчивается через 6 месяцев с начала заболевания.
- Для четвертой стадии характерно отвердение фибринозной ткани и ее отделение от окружающей паренхимы.

Псевдокисты различаются по месту локализации, стадии формирования и внутреннему содержимому
На любом этапе развития ложных кист может произойти их нагноение, перфорация, образование свищей, а также перерождение в злокачественное образование.
Клиника заболевания
Основным симптомом, по которому врач ставит предварительный диагноз «псевдокиста поджелудочной железы», является сильный болевой синдром в эпигастральной зоне. Наиболее интенсивны его проявления в начальный период, когда идет массовое разрушение клеток железы под действием панкреатических ферментов, и наблюдается сильный отек тканей.
Постепенно интенсивность боли стихает, изменяется ее формат — вместо резких приступов, не устраняемых нестероидными анальгетиками, она приобретает тупой и давящий характер.
На третьем этапе болевой синдром сменяется постоянным чувством дискомфорта, перемежающимся с периодами обострения во время сдавливания кистой протоков. Появляется ощущение кома в горле.
Резкий приступ боли может указывать на разрыв образования, развитие в нем гноеродной микрофлоры, а также на другие осложнения.
Локализация боли помогает установить дислокацию ложной кисты:
- при поражении головки ПЖ — правое подреберье;
- при поражении тела и хвоста — левое подреберье или область солнечного сплетения.
Болезненность может возрастать при физических нагрузках, резких наклонах или поворотах корпуса, сдавливании данной области тесной одеждой или поясом. Устраняется симптом путем небольшого наклона тела вперед.
Важно! Регистрируются случаи, когда кисты, диаметр которых не превышает 5 см, не оказывают давления на прилежащие внутренние органы и нервные волокна, тем самым никак не проявляя своего наличия. Обнаружить их помогает УЗИ, МРТ или компьютерная диагностика.

Боли в эпигастральной области и постоянная тошнота являются основными признаками ложных кист в ПЖ
К другим признакам развития кистозных образований относятся:
- тошнота;
- стойкое снижение аппетита;
- диарея, чередующаяся с метеоризмом и запором;
- рвота;
- сильная слабость.
Важно! Характерным симптомом заболевания является отсутствие облегчения после приступа рвоты.
Повышение общей температуры тела свидетельствует об инфицировании кистозного образования.
Диагностика
После сбора анамнестических данных, осмотра и пальпации, при которой может быть выявлена крупная псевдокиста, врач выписывает пациенту на правление в лабораторию на сдачу анализов.
Повышенный уровень амилазы в моче и крови подтверждает наличие воспалительного процесса в поджелудочной железе. Но обнаружить ложные кисты, определить место их локализации и стадию развития можно только проведя диагностические процедуры с использованием специального оборудования:
- Эзофагогастродуоденоскопия. Введение зонда с закрепленной на конце камерой позволяет обнаружить эрозии слизистой желудка и двенадцатиперстной кишки в месте их сдавливания увеличенной поджелудочной железой и ложными кистами.
- Рентгенография внутренних органов, расположенных в брюшной полости, дает возможность выявить тени псевдокист и смещение органов, прилегающих к ПЖ.
- УЗИ поджелудочной железы позволяет визуализировать новообразование, оценить его состояние и определить точное место локализации.
- Эндоскопическая ретроградная холангиопанкреатография проводится только перед проведением хирургической операции для выбора способа лечения.
- МРТ железы помогает наиболее полно оценить состояние органа и поставить окончательный диагноз.

УЗИ является наиболее распространенным и точным методом диагностики патологий поджелудочной железы
По результатам проведенного обследования врач разрабатывает схему консервативного лечения или принимает решение о целесообразности хирургического вмешательства.
Лечебные мероприятия при образовании псевдокист
Существует несколько ведущих принципов лечения любых патологий поджелудочной железы, к которым относятся:
- диета по Певзнеру (стол №5);
- снятие болевого синдрома;
- снятие явлений интоксикации;
- применение фармакологических препаратов, подавляющих активность функции пораженного органа.
При осложнении процесса проникновением патогенной микрофлоры назначаются антибиотики.
На данном этапе может быть принято решение о проведении наружного чрескожного дренирования кисты и установки катетера, через который осуществляется аспирация содержимого и промывание полости растворами антисептиков.

Чрескожное дренирование ложной кисты
При значительном разрастании новообразования и сдавливании им соседних органов применяется внутреннее дренирование или удаление пораженной части железы.
В случае сращений ложной кисты с задней стенкой желудка проводится эндоскопическая цистогастростомия.
В большинстве случаев врачи не прогнозируют исход заболевания до полного восстановления пациента после операции, так как летальность при данной патологии составляет не менее 50%.
Профилактика

Отказ от вредных продуктов и алкоголя способен минимизировать возможность образования псевдокист в поджелудочной железе
Минимизировать риск образования ложных кист можно, придерживаясь принципов здорового питания и избегая травм брюшной полости. Если же панкреатит будет спровоцирован другими факторами, то, зная, что это такое, можно по первым признакам предположить начало формирования ложной кисты и вовремя обратиться к специалисту. Это поможет сократить сроки лечения и повысить шансы на выздоровление.
Понравился материал: оцени и поделись с друзьями
Источник
Поджелудочная железа является одним из самых важных органов в организме человека, отвечающим за расщепление пищеварительных ферментов.
При ее воспалении (панкреатите) процесс такого расщепления нарушается, что приводит к выбросу ферментов в желудок и кишечный тракт.
Они становятся очень активными и провоцируют повреждение сосудов железы и кишечника, проникают в кровь, разрушают ткани органов. В результате в брюшине больных может скапливаться жидкость, которая иногда имеет большой объем. Такая патология называется острый панкреатогенный асцит.
Надо отметить, что тяжелая форма заболевания встречается довольно редко и требует немедленной госпитализации. По сути, это внутренний свищ разных размеров, лечение которого проходит сложно, а диагностика порой затруднена.
Если он небольшой, жидкость накапливается медленно, и люди чувствуют дискомфорт, недомогание, но не придают этому особого значения. И обращаются за экстренной помощью только тогда, когда появляется невыносимая боль, живот становится очень большим, и ситуация превращается в критическую. Лучше не допускать этого и тщательно следить за тем, не появились ли признаки заболевания.
Симптомы асцита при панкреатите выражаются в таких явлениях, как:
- Вздутие живота;
- Одышка;
- Снижение веса;
- Побледнение кожных покровов;
- Нарушение свертываемости крови;
- Диабет;
- Боль в животе.
Больным показана операция, но если они не могут перенести хирургическое вмешательство, врачами определяется способ консервативной терапии. Оно подразумевает назначение препаратов, подавляющих секреторную активность поджелудочной железы и восстанавливающих водно-солевой баланс, и парентеральный или энтеральный метод ввода питательных веществ. Если появляется острая дыхательная недостаточность, проводят эндоскопию.
Что собой представляет асцит при хроническом панкреатите
В целом, при асците экссудат через протоки попадает в забрюшинную полость и скапливается в ней в небольших количествах. В этом случае он обычно достаточно быстро рассасывается после того, как проходит воспаление поджелудочной железы, и представляет большой опасности.
 При длительном течении болезни жидкость копится и остается в полости долгое время. Это может вызвать некроз тканей и привести к нарушению целостности протоков.
При длительном течении болезни жидкость копится и остается в полости долгое время. Это может вызвать некроз тканей и привести к нарушению целостности протоков.
Жидкость постоянно собирается, однако процесс часто заканчивается образованием флегмоны либо псевдокисты.
Если у людей, страдающих панкреатогенным асцитом, в крови наблюдается повышенный уровень амилазы, разрывы протоков случаются редко и могут обнаруживаться только при хирургическом вмешательстве.
Что касается вялотекущего панкреатита, то при нем концентрация амилазы значительно снижается, жидкость накапливается и удаляется путем повторения пунктирования брюшной полости.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Прогноз после него в большинстве случаев бывает хорошим, и в дальнейшем асцит не появляется.
Диагностика асцита
Присутствие у пациентов панкреатогенного асцита определяется по ряду исследований. К ним относятся:
- Сбор анамнеза, основывающийся на жалобах больного и наличия у него каких-то болезней;
- Рентген и УЗИ поджелудочной железы;
- Осмотр пациента.
Обследования помогают выяснить объем скопившейся жидкости и установить причину сложившейся ситуации. Также при них при местном обезболивании проводится лапароцентез.
Специальным инструментом прокалывают брюшную стенку больного и забирают часть жидкости. Ее отправляют в лабораторию, где определяется процент лейкоцитов, нейтрофилов, уровень белка, глюкозы, определенных ферментов. Кроме того, жидкость подвергается исследованию на наличие микроорганизмов, опухолевых клеток, туберкулезной палочки.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Лапароцентез проводится быстро и значительно облегчает состояние людей, страдающих асцитом.
Основные причины того, почему возникает асцит поджелудочной железы
Самыми частыми причинами возникновения асцита поджелудочной железы являются:
- Наличие кисты поджелудочной железы;
- Блокировка лимфатических узлов, расположенных в забрюшинной полости;
- Гипертензия грудных лимфатических протоков;
- Белковая недостаточность.
 Надо сказать, что полный патогенез асцита до конца пока не выяснен. Что касается клиники течения заболевания, ее можно разделить на два типа. В первом варианте стразу ощущается сильная боль, жидкость быстро поступает в брюшную полость и накапливается в ней. Развивается панкреонекроз, поражающий часть протоков поджелудочной железы, формируется псеводикиста, выходящая в забрюшинное пространство.
Надо сказать, что полный патогенез асцита до конца пока не выяснен. Что касается клиники течения заболевания, ее можно разделить на два типа. В первом варианте стразу ощущается сильная боль, жидкость быстро поступает в брюшную полость и накапливается в ней. Развивается панкреонекроз, поражающий часть протоков поджелудочной железы, формируется псеводикиста, выходящая в забрюшинное пространство.
При втором типе клиника выражена не так явно. Жидкость собирается постепенно и образуется на фоне деструктивных процессов, протекающих на небольшом участке кисты. Заболевание выявляется при рентгенологическом обследовании и после проведения лапароцентеза.
Объем экссудата, выходящего в брюшную полость при асците, может достигать десяти литров. Лапароцентез в данном случае помогает удалить жидкость, но стойкого эффекта не имеет. Через короткое время она вновь накапливается, а каждое последующее проведение лапароцентеза приводит к существенной потере белка. Поэтому врачи отдают преимущество хирургическому вмешательству, которое происходит после двух недель терапии фармакологическими средствами. Лечение асцита подразумевает соблюдение насыщенной белками диеты с низким содержанием соли.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Медики назначают мочегонные препараты, антибиотики, средства, снижающие давление в воротной вене (если оно повышено).
Осложнения асцита и его профилактика
Осложнения асцита бывают различными. Он может стать причиной развития перитонита, дыхательной недостаточности, нарушения работы внутренних органов и прочих патологий, вызванных увеличением объема жидкости в брюшине и сдавливанием диафрагмы, печени, желудка. При частом проведении лапароцентезе нередко появляются спайки, мешающие полноценно функционировать кровеносной системе.
Все это является причиной несвоевременного или неверно проводимого лечения. Асцит нуждается в срочных медицинских мерах, иначе он будет прогрессировать и приведет к нежелательным последствиям. Поэтому при первых подозрениях на возникновение болезни следует немедленно обращаться за помощью к специалистам.
Для исключения заболевания важно регулярно проходить профилактическое обследование и своевременно приступать к лечению воспаления поджелудочной железы. Из рациона питания необходимо исключить жареную, соленую, жирную пищу, ограничить потребление кофе, газированных сладких напитков, крепкого чая. Следует полностью отказаться от вредных привычек, как можно больше времени проводить на свежем воздухе и постараться не нервничать по любому поводу. При панкреатите и асците противопоказаны чрезмерные физические нагрузки, поэтому тем, кто занимается спортом, придется довольствоваться легкой зарядкой.
Что такое асцит рассказано в видео в этой статье.
Источник
Плевритом называется воспаление оболочки легких, состоящей из наружного и внутреннего листков. В процессе развития патологии на их поверхностях может откладываться фибрин, происходит формирование спаек, а во многих случаях внутри полости плевры скапливается избыточный экссудат серозного, гнойного или геморрагического характера. Сам по себе плеврит не является самостоятельным заболеванием, а рассматривается в качестве вторичного процесса или осложнения.
Его причиной довольно часто становятся болезни жизненно важных органов. Среди них следует отметить панкреатогенный плеврит или же плеврит при панкреатите, возникающий в результате серьезных проблем с поджелудочной железой. Поэтому все лечебные мероприятия в первую очередь направлены на устранение главной причины, то есть основного заболевания. Перспективы лечения и последующий прогноз во многом зависят от качественной диагностики и своевременного принятия мер.
Плеврит: что это такое
Легкие человека покрыты плеврой, представляющей собой тонкую серозную оболочку, состоящую из двух листков. Один из них наружный, покрывающий внутреннюю часть грудной клетки, называется париетальным, а другой – висцеральный считается внутренним и располагается непосредственно на поверхности легких. Между обоими листками присутствует полость, содержащая немного жидкости для смазки. Благодаря ей оба листка плавно скользят во время дыхательных движений и мягко контактируют между собой.
Сам по себе плеврит является воспалением, протекающим в различных формах. В одном случае он может быть сухим, когда поверхности листков покрываются фибрином, а в другом – экссудативным, сопровождающимся скоплением избыточной жидкости в полости плевры.
Этиология плевритов бывает инфекционной и асептической, то есть, неинфекционной. В первом случае патология возникает под влиянием инфекции, проникающей в листки. В основном это случается, когда плеврит становится осложнением острой пневмонии, туберкулеза, гнойных процессов, затрагивающих легкие. Неинфекционные причины связаны с повреждениями внутренних органов в результате механических травм, проведенных операций. При наличии острого панкреатита в полость попадают ферменты поджелудочной железы, приводя к ферментативному плевриту.
Симптомы
В зависимости от формы, симптомы плеврита проявляются по-разному. При сухой или фибринозной патологии появляются боли в груди, повышается температура, наступает общая слабость. Эти проявления могут быть не только из-за плеврита, но и под влиянием основного заболевания. Болевые ощущения возникают по причине раздражения нитями фибрина нервных окончаний плевры. Они локализуются преимущественно на пораженной стороне. Если же процесс двухсторонний, боль распространяется на всю грудную клетку. Усиление болевого синдрома наблюдается во время кашля и глубокого дыхания.
Экссудативный плеврит проявляется скоплением в плевральной полости избыточной жидкости. Если он является продолжением фибринозного плеврита, острые боли сменяются тяжестью, ощущаемой в грудной клетке. Возможно появление одышки и сухого кашля. Когда экссудативный плеврит возникает изначально, он не сопровождается сильными болевыми ощущениями. Отмечаются головные боли, заметная слабость, повышенная температура.
Основные симптомы проявляются через несколько дней, когда возникает одышка даже при небольших физических нагрузках. При большом количестве экссудата она беспокоит больного даже в состоянии покоя. Одновременно обостряются другие симптомы, связанные с интоксикацией.
Панкреатит: механизм развития
Довольно часто плеврит возникает по причине острого панкреатита. Эта болезнь является воспалительным процессом, затрагивающим поджелудочную железу. Это орган начинает в агрессивной форме выделять активные ферменты, включающие механизм, под действием которого начинают перевариваться собственные ткани. В дальнейшем размеры органа увеличиваются, возникает отек и разрушение клеток, образуя целые участки некроза.
Основной причиной заболевания считается злоупотребление некачественным алкоголем. Это 40% от всех случаев панкреатита. Примерно 20% причин связано с желчнокаменной болезнью, а остальные причины относятся к травмам живота, токсическому действию отдельных препаратов, инфекционным или вирусным заболеваниям.
В нормальном состоянии поджелудочная железа производит выработку неактивных ферментов, поступающих в кишечник. Здесь они активизируются и приобретают способность переваривать белки, жиры и углеводы. Однако, под действием разных факторов, может развиться острый панкреатит, при котором активация ферментов наступает раньше, то есть, внутри самой железы. В результате, механизмы переваривания включаются не в кишечнике, а в железе, после чего начинают перевариваться ее собственные ткани.
Фермент липазы, участвующий в переваривании жиров, оказывает токсическое воздействие на клетки железы, вызывая их жировую дистрофию. Далее наступает очередь активированного трипсина, переваривающего белки, и вызывающего различные химические реакции. Под влиянием этих факторов клетки поджелудочной железы отекают, воспаляются и разрушаются. В начальной стадии некроз развивается асептическим путем. Затем, с появлением инфекции происходит развитие гнойного некроза, формируются гнойные очаги, для устранения которых требуется хирургическое вмешательство.
Плеврит при панкреатите
Все негативные факторы, перечисленные выше, довольно часто служат толчком к возникновению осложнений. Одним из таких проявлений выступает панкреатогенный плеврит, отличающийся повышенным уровнем амилазы в экссудате. Этот показатель не является специфическим признаком панкреатита, поскольку такое же состояние возникает при онкологическом или туберкулезном плеврите.
На фоне высокого уровня амилазы сыворотки крови, плевральная реакция при панкреатите может быть парапневмонической, связанной с нарушениями функций печени, поджелудочной железы и других органов, расположенных в брюшной полости.
Высокое расположение диафрагмы, а также метеоризм – повышенное скопление газов в кишечнике, могут вызвать расстройство вентиляционных функций в нижней части легких, сформировать бактериальную пневмонию и плеврит у больного панкреатитом. Могут возникнуть микроателектазы, не определяемые рентгеном и выявляемые лишь по результатам патогистологического исследования.
Частое возникновение панкреатитов одновременно с левосторонними плевритами легкого, дает косвенное подтверждение о влиянии на них расстройств основных функций системы пищеварения. Это связано также и с более высокой подвижностью левого купола диафрагмы и особенностями его иннервации.
Осложнения острого и хронического панкреатита
Эти осложнения следует обязательно рассматривать, поскольку именно они чаще всего вызывают ферментативный плеврит при панкреатите. При наличии острой формы в кровь попадает большое количество ферментов и вредных веществ, образовавшихся при распаде тканей железы. Под действием интоксикации и болевого синдрома развивается шок, может образоваться ферментативный разлитой перитонит неинфекционного типа. В последнем случае опасность заключается в избыточных ферментах, агрессивно влияющих на брюшину.
Интоксикация при остром панкреатите может привести к развитию почечно-печеночной недостаточности. Возможно поражение язвами слизистой оболочки в разных отделах желудочно-кишечного тракта. В некоторых случаях возникает токсическая пневмония, осложняемая плевритом.
Хронический панкреатит имеет собственные осложнения, затрагивающие органы, так или иначе связанные с функциями поджелудочной железы. Как правило, это печень и желчевыводящие пути. Близкое расположение железы к диафрагме и полости плевры часто приводит к осложнениям в виде пневмонии и реактивного выпотного плеврита. В случае несвоевременной диагностики требуется более продолжительное лечение, а прогноз болезни становится неблагоприятным.
Лечение панкреатита
Прежде чем лечить плеврит, необходимо устранить основную причину патологии, то есть, вылечить сам панкреатит. Все мероприятия проводятся в стационаре под наблюдением специалистов. Еще до госпитализации больному не следует принимать пищу, чтобы исключить болевой шок. В район поджелудочной железы прикладывается холод, замедляющий выработку пищеварительных ферментов. Для снятия спазмов используется нитроглицерин или но-шпа.
Терапия в стационаре начинается с консервативных методов. Для устранения интоксикации и болевого синдрома в кровь вводятся солевые растворы, глюкоза и белковые препараты. Принимаются меры по нормализации кислотно-щелочного баланса. Боли и спазмы устраняются препаратами спазмолитического действия. Работа сердца поддерживается специальными лекарственными средствами. В ходе комплексного лечения принимаются витамины В и С.
Если консервативные методы оказались неэффективными, проводится хирургическая операция – примерно через 10-14 суток от начала острого панкреатита. Операция может быть проведена и раньше при наличии осложнений. Как правило, удаляются те части железы, которые подверглись некрозу. Одновременно выполняется санация брюшной полости.
Лечение плеврита
Основным мероприятием по устранению патологии считается плевральная пункция. Она необходима, поскольку во время панкреатита в полости скапливается большое количество экссудата. Его эвакуация проводится хирургическими методами в стационарных условиях.
За один прием удаляется не более 1,5 литров жидкости, чтобы избежать резкого сдвига внутренних органов, возвращающихся на свое место. Операция проводится при местном обезболивании, а после удаления иглы на место прокола накладывается повязка. После откачки больной в течение нескольких часов находится под наблюдением врача.
Предыдущая
ПлевритКардиогенный плеврит
Следующая
ПлевритПлеврит заразен или нет
Источник
