Сколько времени лечить воспаление кишечника

Кишечник является частью желудочно-кишечного тракта человека. Он состоит из двенадцатиперстной кишки, тонкого и толстого кишечника. Основная его функция – это переваривание пищи с помощью пищеварительных ферментов до более простых соединений и их всасывание в кровь. Различные факторы могут приводить к нарушению функции слизистой оболочки кишечника и ее воспалению.
Воспаление кишечника представляет собой собирательный термин, который характеризует наличие воспалительного процесса в слизистой оболочке одного или нескольких отделов кишечника. По частоте это состояние занимает 2-е место от всех болезней желудочно-кишечного тракта, с одинаковой частотой встречается у людей обоих полов и всех возрастных категорий
Причины возникновения
Воспаление в кишечнике может развиваться в результате воздействия множества различных причин, для удобства все они разделены на несколько основных групп:
• инфекции – воспаление вызывают бактерии (кишечная палочка, сальмонеллы, шигеллы), вирусы (ротавирус) или простейшие (амебная дизентерия);
• паразитирование гельминтов (глистов);
• аутоиммунные процессы – состояние, при котором иммунная система воспринимает клетки слизистой оболочки кишечника как чужеродные и вырабатывает антитела к ним, которые и вызывают воспаление (неспецифический язвенный колит, болезнь Крона);
• генетическая предрасположенность – некоторые воспалительные заболевания кишечника и врожденная недостаточность пищеварительных ферментов передаются наследственно от родителей детям;
• погрешности в диете – переедание, злоупотребление жирной, копченой, жареной, острой пищей может приводить к воспалению любого участка желудочно-кишечного тракта, особенно его верхних отделов – двенадцатиперстной кишки и тонкого кишечника;
• недостаточное кровообращение в сосудах стенок кишечника в результате атеросклеротических изменений и сужения артериального русла;
• нарушение нормальной микрофлоры кишечника – преобладание условно-патогенной флоры приводит к воспалительным процессам в слизистой оболочке.
Механизм развития воспаления связан с тем, что в результате воздействия повреждающего фактора, происходит гибель клеток слизистой оболочки, усиливается кровоснабжение участка (гиперемия), возникает боль и нарушение функции (клетки воспаленного участка не секретируют ферменты, прекращается всасывание питательных веществ).
Классификация
Воспаление кишечника разделяется на несколько видов, в зависимости от локализации воспаления, длительности процесса и причин возникновения.
По локализации процесса воспаление кишечника разделяется на такие виды:
1. воспаление 12-перстной кишки (дуоденит) – процесс развивается в начальном отделе тонкого кишечника, отдельно выделяют воспаление луковицы двенадцатиперстной кишки (место перехода желудка в тонкий кишечник);
2. воспаление тонкого кишечника (энтерит) – может быть воспаление на ограниченном участке, но чаще бывает на протяжении всего тонкого кишечника;
3. воспаление толстого кишечника (колит) – бывает как при инфекциях, так и при аутоиммунных процессах, воспаление обычно возникает на протяжении всего толстого кишечника.
По длительности процесса выделяют:
• острое воспаление – период времени, при котором развивается воспаление, не превышает 1-го месяца;
• хроническое воспаление – процесс длится от полугода и дольше.
По причинному фактору все воспалительные процессы в кишечнике разделяются на 2 группы:
• инфекционные – причиной является любой инфекционный возбудитель (чаще всего бактерии), эти воспалительные процессы еще называются острыми кишечными инфекциями;
• неинфекционные – все остальные причинные факторы (аутоиммунные процессы, наследственные генетические факторы, погрешности в диете, и пр.).
Симптомы воспаления кишечника
Для воспалительных заболеваний кишечника характерны ряд общих симптомов, которые не зависят от локализации процесса и причин возникновения:
• боль в животе – характер давящий или распирающий, без четкой локализации, возникновение боли связано со спазмом гладких мышц стенок кишечника;
• тошнота – указывает на воспаление тонкого кишечника или двенадцатиперстной кишки, возникает после употребления пищи;
• рвота – бывает при воспалении в верхних отделах кишечника после приема пищи, обычно ровота приносит облегчение;
• вздутие живота – обусловлено повышенным образованием газов вследствие недостаточности пищеварительных ферментов при воспалении в тонком кишечнике;
• неустойчивый стул – может быть послабление стула, вплоть до развития диареи (острая кишечная инфекция), воспаление толстого кишечника чаще сопровождается склонностью к запорам;
• похудание – результат недостаточного всасывания питательных веществ из тонкого кишечника;
• анемия (малокровие) – снижение содержания гемоглобина в крови вследствие недостаточного поступления железа в организм из воспаленного кишечника.
Диагностика заболеваний
Диагностика проводится для уточнения диагноза, причины и локализации воспаления. Для этого используются такие дополнительные методы лабораторного и инструментального обследования:
• клинический анализ крови – повышение скорости оседания эритроцитов (СОЭ) и количества лейкоцитов позволяет заподозрить наличие воспалительного процесса в организме;
• копрограмма – лабораторное исследование кала дает возможность оценить функцию кишечника, выявить недостаточность пищеварительных ферментов (по непереваренным остаткам пищевых волокон);
• бактериологическое исследование кала – исследование кала на наличие бактерий, их идентификации и определения чувствительности к антибиотикам для выбора адекватного лечения;
• фиброэзофагогастродуоденоскопия (ФЭГДС) – эндоскопическое обследование слизистой оболочки желудка и двенадцатиперстной кишки с помощью оптоволоконной трубки с камерой и освещением, при необходимости есть возможность взять кусочек слизистой оболочки для гистологического исследования (биопсия);
• колоноскопия – принцип тот же, что и ФЭГДС, только датчик вводится не через рот, а через задний проход, обследуется толстый кишечник, оценивается состояние слизистой оболочки, локализация воспаления;
• видеокапсульная эндоскопия – современный метод обследования кишечника, при котором пациент проглатывает капсулу с освещением и камерой, капсула проходит через все отделы кишечника в течении суток, информация передается посредством радиоволн на компьютер, позволяет оценить состояние слизистой оболочки всего кишечника.
Чем и как лечить воспаление кишечника?
Лечение воспаления кишечника является комплексным и включает несколько направлений в терапии:
• Этиотропная терапия направлена на исключение причины воспаления. Для уничтожения бактерий используются антибиотики. Иммунодепрессанты (препараты, снижающие активность иммунной системы) необходимы при аутоиммунном воспалении. Для уничтожения гельминтов принимаются противоглистные средства – пиперазин, альбендазол.
• Диета при воспалении кишечника является основополагающим фактором в успешном лечении, используется меню, которое максимально снижает нагрузку на воспаленную слизистую оболочку. Рекомендуются такие продукты – нежирные сорта мяса, курица, овощи и фрукты, черный хлеб, нежирные молочные продукты. Все блюда готовятся на пару или варятся, их нельзя жарить, коптить или готовить на открытом огне.
• Патогенетическая терапия используется для того, чтобы снять воспаление, применяются противовоспалительные средства и сорбенты, которые связывают токсины, находящиеся в просвете кишечника. Для уменьшения нагрузки на кишечник и создания функционального покоя, используются ферментные препараты, которые содержат пищеварительные ферменты – панкреатин, мезим.
• Симптоматическая терапия помогает облегчить состояние больного, снять болевые ощущения с помощью спазмолитиков (препараты, снимающие спазм кишечника – но-шпа), обезболивающие. Для уменьшения вздутия принимают пеногасители – эспумизан.
Следует помнить, что в большинстве случаев хроническое воспаление тонкого кишечника может быть вызвано погрешностями в диете, поэтому рекомендации в отношении питания полезны не только для лечения, но и для профилактики воспаления кишечника.
Источник
 Воспаление слизистой оболочки толстой кишки, или колит – заболевание инфекционного, интоксикационного или паразитарного происхождения. Первичный колит обусловлен поражением слизистой за счет непосредственного контакта с возбудителем. Вторичный – является следствием патологий желудочно-кишечной системы: панкреатита, холецистита, гастрита и других заболеваний. Иногда воспаление имеет внегастральные причины, например, как проявление аллергической реакции.
Воспаление слизистой оболочки толстой кишки, или колит – заболевание инфекционного, интоксикационного или паразитарного происхождения. Первичный колит обусловлен поражением слизистой за счет непосредственного контакта с возбудителем. Вторичный – является следствием патологий желудочно-кишечной системы: панкреатита, холецистита, гастрита и других заболеваний. Иногда воспаление имеет внегастральные причины, например, как проявление аллергической реакции.
Причины воспаления толстого кишечника
Главная причина возникновения колита – изменения функционального или морфологического характера, произошедшие в слизистых тканях кишечника. Как правило, поражение появляется в результате перенесенной бактериальной дизентерии, глистной инвазии, сильного отравления, постоянного присутствия в органах ЖКТ очагов хронической инфекции.
Факторы, которые могут способствовать развитию воспаления:
- наследственная предрасположенность;
- неправильное питание;
- застои в области малого таза и нарушение кровоснабжения кишечника;
- жизнедеятельность паразитов;
- дисбактериоз;
- длительный прием антибиотиков;
- слабый иммунитет;
- физическое истощение;
- нервное перенапряжение.

На фоне располагающих факторов, когда по тем или иным причинам снижены защитные функции кишечника, воздействие возбудителя приводит к повреждению слизистых клеток, выстилающих стенки толстой кишки изнутри. Развивается очаг воспаления, который на первых порах может существовать бессимптомно.
Если острый колит продолжительное время протекает со стертой клинической картиной, воспаление может перейти в хроническую стадию. Важно своевременно выявить первичное заболевание, обращая внимание даже на незначительные признаки патологии. Острый колит хорошо поддается лечению, но в отсутствии адекватной терапии и хронизации процесса болезнь становится долгой и мучительной.
Симптомы воспаления толстой кишки
Острый колит может протекать бурно, с ярко выраженными общими и локальными симптомами:
- вздутием живота;
- болями;
- выделением слизи из заднего прохода;
- гнойно-кровяными примесями в испражнениях;
- частыми болезненными позывами на дефекацию;
- поносом.
Эти проявления зачастую сопровождаются общим недомоганием, рвотой, температурой, слабостью, потерей веса. Такие выраженные признаки заставляют пациента обратиться к врачу и провести своевременную диагностику.
При осмотре толстой кишки выявляются:
- отек слизистой;
- утолщение и гиперемия стенок пораженного участка кишки;
- секреция большого количества слизи, а иногда — и гнойного отделяемого;
- эрозии и изъязвления слизистого слоя;
- мелкие кровоизлияния.
Клинический анализ крови демонстрирует повышенные показатели СОЭ и лейкоцитов.
 Возможна и другая картина заболевания. На протяжении нескольких недель больной может испытывать проблемы с жидким стулом, бурлением и дискомфортом в животе и другие местные симптомы. Но, поскольку они незначительны, пациент долгое время не придает им значения и не связывает с серьезным воспалительным процессом. За период латентного течения колит переходит в хроническую форму.
Возможна и другая картина заболевания. На протяжении нескольких недель больной может испытывать проблемы с жидким стулом, бурлением и дискомфортом в животе и другие местные симптомы. Но, поскольку они незначительны, пациент долгое время не придает им значения и не связывает с серьезным воспалительным процессом. За период латентного течения колит переходит в хроническую форму.
Признаки хронического воспаления толстой кишки
Хронический колит, помимо воспаления слизистой оболочки, приобретает и другие неприятные проявления. Происходят изменения в самих стенках кишечника: они укорачиваются, возникает сужение просвета на пораженном участке. Нарушается кровоснабжение больной области, поверхностные язвы становятся глубже и уходят в толщу мышечного слоя кишки, развиваются нагноения, могут появиться новообразования – псевдополипы.
Исследование крови дает явную картину воспаления (выраженный лейкоцитоз), большое количество лейкоцитарной слизи определяется и в каловых массах. Результаты копрограммы показывают наличие патогенной флоры, эритроцитов.
Пациент отмечает следующие симптомы:
- проблемы со стулом: частые поносы, запоры, их попеременное сочетание;
- боли по всему животу без конкретной локализации;
- частые непродуктивные позывы в туалет с выделением слизи с прожилками крови вместо каловых масс;
- повышенное газообразование и постоянное вздутие живота;
- зловонные испражнения.
Общее самочувствие больного может быть как вполне удовлетворительным, так и крайне дискомфортным. Мучения с животом усугубляются тошнотой, отрыжкой, отсутствием аппетита, горьким привкусом во рту. На фоне слабости и недомогания снижается работоспособность, появляется раздражительность и нервозность.
Виды заболевания
Колит – это общее название воспалительных заболеваний толстого кишечника, включающее в себя целый ряд отдельных диагнозов. Колиты подразделяются по видам в зависимости от причины и специфических проявлений конкретной патологии.
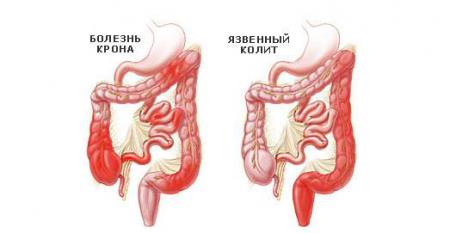
Неспецифический язвенный колит
 Одним из видов воспаления толстой кишки хронического характера является неспецифический язвенный колит. Этиология этого заболевания выяснена не до конца. Его связывают с дефектом иммунной системы, в результате которого раздражители, в норме не вызывающие никакой реакции в здоровом организме, у больного язвенным колитом провоцирую сильное воспаление. Одна из гипотез происхождения болезни – генетическая предрасположенность.
Одним из видов воспаления толстой кишки хронического характера является неспецифический язвенный колит. Этиология этого заболевания выяснена не до конца. Его связывают с дефектом иммунной системы, в результате которого раздражители, в норме не вызывающие никакой реакции в здоровом организме, у больного язвенным колитом провоцирую сильное воспаление. Одна из гипотез происхождения болезни – генетическая предрасположенность.
По статистике эта патология чаще диагностируется у молодых женщин от 20 до 40 лет, преимущественно — у жителей городов, что косвенно может говорить о влиянии на патогенез экологического фактора и образа жизни.
Неспецифический язвенный колит выражается в геморрагическом воспалении толстой кишки с такими проявлениями:
- сильный болевой синдром, чаще – в левой половине живота;
- хронический запор;
- субфебрильная температура;
- дискомфортные ощущения в суставах;
- кровотечения из прямой кишки;
- выделения крови и гноя из заднего прохода.
Со временем указанные симптомы становятся менее выраженными, формируя состояние ремиссии, но с обострением болезни состояние пациента становится тяжелым. Его мучают боли, поносы, из-за кровопотерь развивается анемия, физическое истощение.
Неспецифический язвенный колит крайне опасен своими осложнениями:
- образованием расширения кишечника;
- возникновением внутренних кровотечений;
- возможностью перфорации стенок кишки;
- риском перитонита;
- формированием условий для развития онкологии.
Спастическое воспаление отделов толстого кишечника
 По названию данной патологии логично предположить, что в ее основе лежат спазмы кишечника. И это, действительно, так: сокращения кишечных стенок разной силы и частоты приводят к возникновению у больного неприятных симптомов:
По названию данной патологии логично предположить, что в ее основе лежат спазмы кишечника. И это, действительно, так: сокращения кишечных стенок разной силы и частоты приводят к возникновению у больного неприятных симптомов:
- вздутия;
- метеоризма (повышенного содержания газов в кишечнике);
- запора;
- затрудненной дефекации;
- диареи;
- боли.
Спастический колит относится к функциональным расстройствам, то есть, по сути, не является тяжелой патологией. Причина его лежит в психологической и неврологической плоскостях. Непроизвольные спазмы чаще всего появляются на фоне стрессов, хронической усталости, физического и нервного перенапряжения, пережитого потрясения. Лечат это заболевание расслаблением гладкой мускулатуры кишечника, а главное – общеукрепляющими и седативными средствами.
Псевдомембранозный колит
 Псевдомембранозное воспаление – результат кишечного дисбиоза с неконтролируемым размножением условно-патогенных микроорганизмов.
Псевдомембранозное воспаление – результат кишечного дисбиоза с неконтролируемым размножением условно-патогенных микроорганизмов.
Такая форма колита развивается на фоне приема антибиотиков, которые нарушают баланс микрофлоры кишечника в пользу потенциально опасных микробов.
Симптомы, сопровождающие псевдомембранозный колит:
- Диарея, появившаяся в ходе антибактериальной терапии, особенно при лечении препаратами тетрациклинового ряда. Если спустя несколько дней после окончания курса восстанавливается нормальный стул, ставится диагноз колита в легкой форме.
- Воспаление средней тяжести характеризуется сохранением поноса после отмены антибактериальных лекарств. Стул водянистый, с содержанием слизи и крови. Боли в животе, усиливаются в момент дефекации. Отмечаются частые позывы в туалет, в том числе, ложные, когда опорожнения кишечника не происходит. Появляются и нарастают признаки интоксикации: температура, озноб, слабость, тошнота.
- Тяжелый псевдомембранозный колит – критическое состояние, при котором к интоксикации организма и местным симптомам присоединяются серьезные осложнения в виде нарушения сердечной деятельности (тахикардия, падение давления), развития электролитного дисбаланса, сбоя обменных процессов.
Энтероколит
Энтероколит – заболевание, сочетающее в себе воспалительный процесс в толстом кишечнике с поражением слизистой оболочки желудка. Острый энтероколит возникает в ответ на инфекцию или воздействие неинфекционного характера: аллергены, химические вещества, яды, пищевое отравление. Первичное воспаление развивается внезапно:
- спастические боли в животе;
- вздутие и урчание;
- тошнота, возможна рвота;
- сильный понос.
Если энтероколит инфекционного происхождения, к диспепсии присоединяются кровяные и слизистые примеси в кале, повышение температуры тела, состояние интоксикации. При ощупывании живота определяются очаги болезненности, на языке выпадает обильный налет.

Лечение при остром энтероколите:
- Симптоматическое – снятие болей при помощи спазмолитиков.
- Уменьшение нагрузки на ЖКТ – жидкостная диета на 2 – 3 дня.
- При отравлении необходимо промыть желудок.
- Во избежание обезвоживания при сильной диарее и рвоте – контроль за поступлением жидкости в организм, прием Регидрона.
- При обнаружении кишечной инфекции – антибиотикотерапия.
- Интоксикация устраняется при помощи детоксикационного лечения.
Недолеченное воспаление может трансформироваться в хроническое заболевание. В таком случае поверхностное поражение слизистых развивается дальше и проникает вглубь стенок кишечника и в подслизистый слой желудка. Течение болезни – с периодами обострений и ремиссий, со временем формируются стойкие нарушения кишечной функции.
Ишемия толстой кишки
Ишемический колит – форма воспаления кишечника, причиной которого является нарушенное кровоснабжение толстой кишки. Поражение может возникнуть на любом участке, но чаще это область селезеночной кривизны, реже воспаляется сигмовидная кишка, нисходящая или поперечно-ободочная.
Слабое кровообращение приводит к ограниченному питанию кишечных стенок, в результате чего в них возникают очаги ишемии. Симптомы этого состояния: эпизодические боли в эпигастрии, возникающие после еды, диарея и вздутие после приемов пищи, иногда – рвота. Со временем наблюдается потеря массы тела.
При остром нарушении кровоснабжения, связанном с закупоркой сосудов, происходят некротические процессы, которые выражаются:
- резкой болью с локализацией в левой части живота;
- признаками непроходимости кишечника;
- кровотечением из ануса;
- развитием перитонита.
Лечение воспаления толстого кишечника (нижнего отдела)
 Лечение колита зависит от конкретного диагноза и тяжести симптомов. Если легкое воспаление, вызванное отравлением, может пройти за несколько дней в результате промывания желудка, приема сорбентов, обильного питья и диеты, то более серьезные болезни требуют более длительного и серьезного подхода, зачастую – в условиях стационара.
Лечение колита зависит от конкретного диагноза и тяжести симптомов. Если легкое воспаление, вызванное отравлением, может пройти за несколько дней в результате промывания желудка, приема сорбентов, обильного питья и диеты, то более серьезные болезни требуют более длительного и серьезного подхода, зачастую – в условиях стационара.
Отсутствие правильного лечения может привести к опасным осложнениям: непроходимости кишечника, перитониту, абсцессу печени. Во избежание неприятных последствий при возникновении признаков воспаления толстой кишки необходимо обратиться к специалисту – проктологу или гастроэнтерологу. Особенно нужно поторопиться, если симптомы возникли на фоне инфекционного заболевания или сразу после него, в результате пищевого, химического отравления, приема лекарств.
Диета при колите
При любой форме колита показана строгая лечебная диета. Чаще пациенты начинают соблюдать ее самостоятельно, интуитивно разгружая ЖКТ. Врач назначает стол №4, который исключает продукты, провоцирующие брожение и гниение в кишечнике. Питание при колите подразумевает отказ от пищи, раздражающей слизистые оболочки: острых, соленых, жирных, жареных блюд, кислой еды, пряностей, молока.
Временно запрещаются овощи, фрукты, ягоды, сладкое. Пища должна быть жидкая или полужидкая, протертая, комфортной температуры – не горячая и не холодная. Щадящего режима следует придерживаться на протяжении всего лечения и некоторое время после него. В начале заболевания лучше полностью отказаться от еды на пару дней и ограничиться обильным питьем.
Лечебные клизмы
Клизмы при колите делаются только по назначению врача при необходимости промыть кишечник от инфекционных агентов и содержимого, прямой доставки лечебных веществ к слизистой оболочке.
- Антисептические клизмы с настоем ромашки, календулы, колларголом помогают снять отек и гиперемию, успокоить слизистую, уничтожить патологическую микрофлору на местном уровне.
- Введение в толстую кишку облепихового масла способствует заживлению и восстановлению слизистой оболочки.
Движение
 При воспалении кишечника противопоказано длительное нахождение в положении сидя. Отсутствие движения провоцирует застойные явления в области толстой кишки, ведет к слабому кровоснабжению стенок, плохой перистальтике, вызывая запоры и интоксикацию каловыми массами.
При воспалении кишечника противопоказано длительное нахождение в положении сидя. Отсутствие движения провоцирует застойные явления в области толстой кишки, ведет к слабому кровоснабжению стенок, плохой перистальтике, вызывая запоры и интоксикацию каловыми массами.
Для активизации работы кишечника и восстановления кровообращения необходимы посильные физические нагрузки: ходьба, высокие подъемы коленей в положении стоя, гимнастика Кегеля и т.д. Простые упражнения можно делать даже при постельном режиме.
Медикаментозная терапия
Прием медикаментов при колите зависит от его формы и назначается только после уточнения диагноза и установления его причины:
- Антибиотики, сульфиниламиды, противовирусные препараты, антипаразитарные лекарства показаны при обнаружении возбудителя: вируса, инфекции, глистов, простейших микроорганизмов и т.д.
- При псевдомембранозном колите прием антибиотиков, напротив, нужно прекратить.
- Для снятия спазмов и болей назначают но-шпу в таблетках или уколах, ректальные свечи с папаверином.
- При отравлениях, признаках интоксикации, инфекциях рекомендуются энтеросорбенты (Полифепан, Энтеросгель).
- Для расслабления стенок кишечника, устранения запоров можно принимать антигистаминные препараты – Бикромат, Интал и другие, только по назначению специалиста.
- При обезвоживании внутривенно вводят раствор натрия хлорида.
- Жидкий стул закрепляют при помощи вяжущих напитков: отваров дубовой коры, гранатовой корки, ромашки, травы зверобоя.
- При неспецифическом язвенном колите, некротических и эрозивных повреждениях слизистой проводят лечение свечами с метилурацилом, облепиховым маслом, другими заживляющими препаратами.
- В тяжелых случаях воспаления прописывают глюкокортикостероиды (гидрокортизон, бетаметозон и другие).
- Для восстановления кишечного биоценоза рекомендуется прием пробиотиков.
Оперативное лечение воспаления толстого кишечника
 Хирургическое вмешательство при воспалении толстой кишки может быть необходимо при развитии осложнений (прободения, перитонита), некротических процессах, обструкции просвета кишки, непроходимости, перехода инфекции на окружающие ткани.
Хирургическое вмешательство при воспалении толстой кишки может быть необходимо при развитии осложнений (прободения, перитонита), некротических процессах, обструкции просвета кишки, непроходимости, перехода инфекции на окружающие ткани.
Вялотекущие колиты, которые не поддаются консервативной терапии, служат перманентным источником инфекции и плохого состояния пациента, тоже рекомендуется устранять при помощи операции. Вмешательства часто требует неспецифический язвенный колит.
Поддерживающая терапия при хроническом колите
При хроническом течении проктита вне обострений рекомендуется проводить общеукрепляющие и профилактические меры в санаторно-курортных условиях:
- грязевые процедуры;
- радоновые ванны;
- лечение минводами;
- лечебный массаж;
- гимнастика;
- физиотерапия.
Лечение воспаления отделов толстого кишечника требует длительного и комплексного подхода для предотвращения рецидивов, при острой форме – перехода в хроническую стадию. Ни в коем случае нельзя самостоятельно принимать лекарства или оставлять без внимания симптомы воспаления. При появлении жалоб, не проходящих в течении 2- 3 дней, необходимо обратиться к врачу.
Источник

