Сколько лечится воспаление желчного пузыря
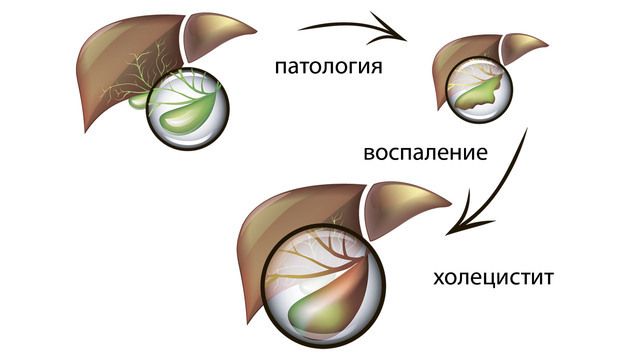
Воспаление желчного пузыря, или холецистит, – одна из наиболее часто встречающихся патологий пищеварительной системы. Из-за неспецифической картины и высокой вероятности развития осложнений болезнь считают коварной. Наиболее подвержены воспалительным патологиям женщины от 40 лет, у мужчин же болезнь диагностируют в два раза реже.
Причины и факторы риска
Воспаление желчного пузыря развивается вследствие заражения органа нежелательными микроорганизмами. Ускоряет возникновение симптомов воспаления желчного пузыря снижение иммунитета, наличие сопутствующих заболеваний. Еще один существенный фактор риска – генетическая предрасположенность.
Ведущие причины развития заболевания:
- проникновение стафилококков, стрептококков и других бактерий;
- заражение паразитами или глистами, например, лямблиями;
- грибковое инфекционное поражение;
- вирус гепатита;
- продолжительное влияние аллергических компонентов.
 Для того чтобы активировалось воспаление желчного пузыря и его симптомы, необходимо влияние целого ряда дополнительных факторов. Они усугубляют общее состояние женского или мужского организма, ослабляют иммунитет и естественную защиту. Это может быть застой, связанный с закупоркой желчевыводящих путей.
Для того чтобы активировалось воспаление желчного пузыря и его симптомы, необходимо влияние целого ряда дополнительных факторов. Они усугубляют общее состояние женского или мужского организма, ослабляют иммунитет и естественную защиту. Это может быть застой, связанный с закупоркой желчевыводящих путей.
Другие отрицательные факторы:
- продолжительное воздействие инфекций;
- опущение желудка, некоторых отделов кишки и других органов пищеварительной системы;
- недостаточная физическая активность;
- некорректно составленный рацион, несоблюдение перерывов между приемами пищи;
- преобладание в меню продуктов с высокими показателями жирности, пережаренными;
- злоупотребление алкоголем, частое курение.
В развитии желчекаменной болезни виновны также психологические травмы и стрессы, дисфункции щитовидной железы.
Классификация
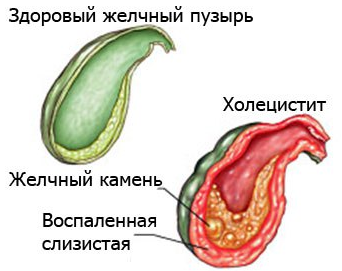
Воспаление желчного может быть калькулезным и бескалькулезным. В первом случае происходит образование камней (конкрементов), во втором – нет.
Классификация болезни желчного пузыря у взрослых и детей проводится в зависимости от стадии. Идентифицируют хронический холецистит и острый. Хронический холецистит может продолжаться до шести и более месяцев. Осложняют этот процесс дисфункции пузыря: перегиб, изменение формы, кисты. Острая форма воспалительного процесса более скоротечна – она продолжается около трех месяцев.
 Хронический холецистит бывает трех типов:
Хронический холецистит бывает трех типов:
- Флегмонозный. В желчном пузыре начинают развиваться гнойные массы. Состояние ухудшается постепенным воспалением стенок пузыря. Симптомы флегмонозной формы одни из самых серьезных.
- Катаральный. В этом случае поверхность желчного пузыря отекает и краснеет. Однако воспаляться будет исключительно поверхностная часть.
- Гангренозный. Крайне тяжелая форма, которую легко диагностировать при помощи УЗИ. Это происходит в силу частичного и быстро прогрессирующего некроза тканей. Гангренозная форма быстро распространяется, поражая не только желчный пузырь, но и его пути, протоки, канальцы. Последствия болезни самые тяжелые.
Очень важно выяснить все про воспаление желчного пузыря, симптомы и лечение.
Клиническая картина
Главными симптомами болезни являются сильные боли под ребрами справа. Также больные жалуются на тошноту, нарушение пищеварительных функций и прогрессирующее расстройство желудка, которое не купируется медикаментами или диетой. Клиническая картина может сильно различаться в зависимости от стадии и формы болезни.
Хроническая форма
Симптомы хронического холецистита у женщин и мужчин развиваются крайне медленно. Вероятно чередование усугубления состояния с относительным покоем. Ухудшение клинической картины при воспалении желчного пузыря может продолжаться до двух-трех недель. При этом боли слабо выражены, носят тупой или ноющий характер, идентифицируются под ребрами справа.
Вероятно появление горькой отрыжки и диспепсических расстройств. Речь идет о тошноте, продуктивных рвотных позывах. Могут незначительно увеличиваться температурные показатели тела.
Проявления гангренозного холецистита смазаны. У пациента может не быть неприятных симптомов из-за того, что отмирают нервные окончания. В результате идентифицируют период ложного выздоровления, после которого состояние больного ухудшается еще больше.
 Тяжелее всего проходит флегмонозная форма болезни. Она сопровождается рядом критических симптомов:
Тяжелее всего проходит флегмонозная форма болезни. Она сопровождается рядом критических симптомов:
- интоксикация, которая провоцирует сильнейшую лихорадку;
- озноб;
- сильные приступы жажды;
- раздражение брюшной области;
- усиление болей, в том числе головных, и неприятных симптомов.
С подобными признаками можно справиться в домашних или амбулаторных условиях и купировать их. Однако даже в таком случае флегмонозный тип холецистита принимает хроническое течение.
Острая форма
В том случае, когда болезненные ощущения от воспаления желчного пузыря развиваются по типу приступов и продолжаются от двух дней и более – можно заподозрить именно это фазу заболевания. Дополнительными подтверждающими симптомами будут тошнота и рвотные позывы, которые не приносят облегчения. Болезненные ощущения ярко выраженные, отмечают иррадиацию под лопатку или плечо, реже – в область ключицы.
Характерны следующие симптомы воспаления желчного:
- Усиление симптомов. Это связано с тем, что организм перестает справляться с воспалением, проникновением в организм токсинов и других нежелательных компонентов.
- Постоянное увеличение температурных показателей тела, 38 и более градусов. Характерно учащение пульса, возникновение лихорадочного состояния.
- Образуются многочисленные язвы и эрозии. В них скапливается гной. Со временем абсцессы вскрываются и прорывают тонкую оболочку желчного пузыря. Вследствие этого его содержимое оказывается в области кишечника, что приводит к повторной интоксикации, шоку и даже смерти.
Последние изменения наиболее критичны, потому что развивается перитонит – опасное воспаление брюшины, приводящее к серьезным критическим последствиям.
Диагностика
Воспаление желчного пузыря, симптомы и лечение не должны оставаться без внимания гастроэнтеролога. Проводят лабораторную и инструментальную диагностику. Перед этим изучают пациента, обеспечивают визуальный осмотр, пальпаторное обследование.
В первом случае речь идет о различных анализах крови. Проводят общую и биохимическую проверку, исследуют состояние желчи и мочи. Также специалисты проверяют каловые массы на наличие в них яиц глистов и эластазы.
Обязательный этап – исследование крови на предмет иммуноферментного состава. Подобная диагностика позволяет определить наличие или отсутствие вредных микроорганизмов, воспаление и другие негативные изменения.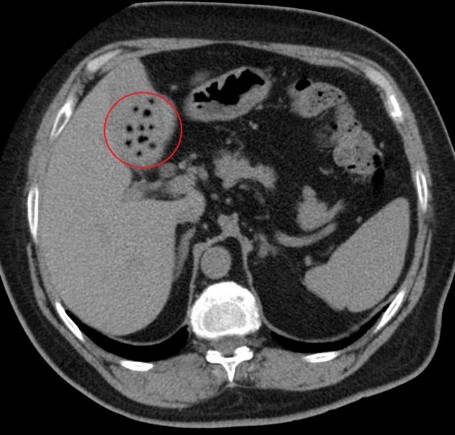
Дополняется изучение инструментальными обследованиями. Обязательно проводят УЗИ и рентгенографию. С их помощью:
- идентифицируют наличие, количество и контуры камней;
- определяют застой желчи;
- диагностируют утолщение стенок пузыря – по контурам воспалившегося органа;
- выявляют дискинезии, изгибы.
Не менее значимая часть диагностики перед лечением – дуоденальное зондирование. С его помощью специалисты определяют особенности секреции пузыря. В наиболее тяжелых случаях гастроэнтерологи настаивают на проведении компьютерной томографии, чтобы детально изучить, как должен выглядеть орган и что с ним происходит.
Для того чтобы восстановительный курс оказался результативным, диагностика должна проводиться на каждом этапе терапии. Это позволит контролировать изменения состояния, а также спрогнозировать вероятность появления осложнений.
Лечение
Восстановительный курс должен быть полноценным, поэтому длится он долго. Лечение рекомендуется проводить сразу по нескольким направлениям. Это могут быть лекарственные средства, диета и даже хирургическая операция.
Медикаменты
В рамках терапии воспаления желчного пузыря применяют препараты, которые помогают снимать болезненные ощущения, спазмы и даже колики. Речь идет об использовании спазмолитиков и анальгетиков. В числе первых выделяют Мебеверин, Но-шпу, вторых – Анальгин, Баралгин или Кетонал. Это эффективные средства, однако их не рекомендуется применять самостоятельно, без предварительной консультации специалиста.
В перечне разрешенных к применению медикаментов находятся:
- Препараты, которые нормализуют деятельность желчного пузыря. Это может быть Сорбит, Ксилит, Холосас.
- Желчегонные составы. Специалисты назначают Дигестал, Холензим. Реже используют Аллохол и его аналоги. Во время беременности настоятельно рекомендуется выпивать минимальные дозировки и отказаться от самолечения.
- Антибиотики. Используют Ципрофлоксацин или ингибиторы МАО, например, Фуразолидон.
- Гепатопротекторы. Применяют такие таблетки, как Эссенциале или Гепабене. Еще один медикамент из представленного ряда – Карсил.
 Во время лечение рекомендуется пить и литолитики. В этом случае речь идет о препаратах, которые растворяют камни в пузыре. Используют Урсофальк, Урсосан, Эксхол. Для того чтобы медикаментозный курс оказался полноценным, важно использовать препараты на всем протяжении терапии, строго придерживаясь дозировки, назначенной специалистом.
Во время лечение рекомендуется пить и литолитики. В этом случае речь идет о препаратах, которые растворяют камни в пузыре. Используют Урсофальк, Урсосан, Эксхол. Для того чтобы медикаментозный курс оказался полноценным, важно использовать препараты на всем протяжении терапии, строго придерживаясь дозировки, назначенной специалистом.
Хирургия
Как снять и вылечить воспаление желчного пузыря в самом сложном случае? Для этого применяют холецистэктомию, которая является неотложной операцией. Метод назначают при наиболее остро выраженной форме. Другие показания: подозрение на воспаление брюшины, присоединение симптомов гнойной интоксикации. Еще одна распространенная причина – многочисленные конкременты, которую затрудняют отток желчи, провоцируют ее застой или загиб самого пузыря.
При холецистэктомии проводится полное удаление желчного пузыря. После этого больному необходим длительный восстановительный курс, пожизненная коррекция рациона с многочисленными ограничениями.
Диета
Если диагностировано воспаление желчного пузыря, лечение – это еще и исправление меню. Во время усугубления общего состояния больного помещают в условия стационара или соответствующее гастроэнтерологическое отделение. При этом:
- В первое время откорректированное питание предполагает употребление воды в небольшом количестве. Можно есть сухарики без добавок и дополнительных ингредиентов. Важно нормализовать питьевой режим – употребляют разбавленный и слегка подслащенный чай, натуральные неконцентрированные соки.
- Расширять список и вводить в него новые продукты допустимо исключительно после стихания болей и нормализации общего состояния. Улучшение должно подтверждаться результатами диагностики.
- Огромное значение в лечении отводится ограничению любых перегрузок. Недопустимо употреблять все слишком горячее или холодное, химически активное – любые красители и консерванты вредны.
- Из меню убирают все жареное, острое и жирное. Нельзя пить спиртные напитки, даже слабоалкогольные.
- Отказываются от сладостей, сдобы и шоколада.
 Рекомендованы к употреблению овощные и крупяные супы – они могут употребляться исключительно в протертом виде. Также гастроэнтерологи настаивают на пользе:
Рекомендованы к употреблению овощные и крупяные супы – они могут употребляться исключительно в протертом виде. Также гастроэнтерологи настаивают на пользе:
- овсяной или гречневой каши – в полужидком виде;
- творога с минимальной жирностью;
- натуральных муссов и киселей;
- вареной рыбы, которая относится к нежирным сортам;
- отварном или перетертом диетическом мясе – крольчатина, курятина, индюшатина.
Разнообразить меню можно полезными паровыми котлетами, белыми сухарями, приготовленными в духовке. Рекомендуются кисломолочные продукты, но лишь в том случае, если у них понижены показатели жирности.
Полезны для почек и печени сезонные овощи и фрукты. Их допустимо кушать ежедневно в свежем или запеченном виде. Питаться нужно небольшими порциями, не более шести раз в течение 24 часов.
Гастроэнтерологи рекомендуют составлять таблицы питания, в которые будут заноситься данные о диете. В ней нужно фиксировать меню на каждый день, с точным указанием порций и примерным обозначением количества калорий. Эта информация может оказаться ценной при назначении восстановительного курса.
Осложнения
При несвоевременном или неполноценном лечении развиваются критические изменения. Это может быть эмпиема пузыря или протоков. Речь идет об инфекции, которая приводит к тому, что полости заполняются содержимым, содержащим гной.
После воспаления желчного пузыря, агрессивных симптомов и неудачного лечения у женщин и мужчин могут развиться:
- Водянка – проявление острого осложнения ЖКБ. В данном случае диагностируют воспаление и заполнение пузыря значительным количеством жидкости внутренней секреции. В результате этого орган полностью перестает работать.
- Флегмона. Идентифицируют изменение структуры стенок пузыря с последующими гнойными трансформациями.
- Некроз и перфорация стенки, шейки. Одно из самых серьезных и быстро прогрессирующих осложнений холецистита и холестероза, приводит к формированию абсцесса под печенью. По мере развития проблемы идентифицируют распространение инфекции на другие органы или всю брюшную область в целом. Некроз или перфорация являются руководством к проведению скорейшего хирургического вмешательства.
- Перекрытие общего протока конкрементами, гноем или слизистыми массами. Это может привести к самым тяжелым последствиям, например, механической желтухе.
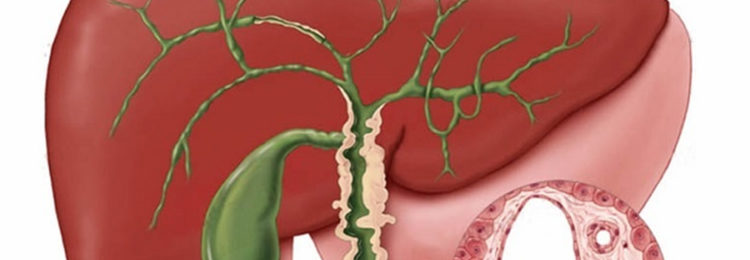 Еще одно осложнение – восходящий холангит. В организме больного начинает распространяться инфекция, которая затрагивает протоки желчного пузыря и печени. Это может спровоцировать серьезное и быстро прогрессирующее поражение органов, вплоть до сепсиса.
Еще одно осложнение – восходящий холангит. В организме больного начинает распространяться инфекция, которая затрагивает протоки желчного пузыря и печени. Это может спровоцировать серьезное и быстро прогрессирующее поражение органов, вплоть до сепсиса.
Реже идентифицируют панкреатит и панкреонекроз. Каждое из них может развиться вследствие того, что инфекция проникает к поджелудочной железе, потому что камень блокирует протоки или нарушается естественная моторика внутри билиарной системы. При некрозе справиться с состоянием поможет только хирургическое вмешательство.
Прогноз и профилактика
При неосложненных формах заболевания прогноз достаточно благоприятный, в то время как с калькулезными видами болезни намного сложнее справиться.
Если заболевание принимает хроническую форму, добиться пожизненной ремиссии возможно. Для этого необходимо следовать определенным рекомендациям:
- принимать назначенные гастроэнтерологом медикаменты;
- полноценно и правильно питаться;
- каждый год делать УЗИ органов, которые относятся к билиарному тракту: поджелудочная железа, желчный пузырь, протоки.
Наиболее нежелательный исход вероятен при тяжелой гнойной форме болезни, а также многочисленных конкрементах большого размера. Исправить это положение можно операцией, а именно полным иссечением желчного пузыря.
Для исключения развития воспаления желчного пузыря в дальнейшем настоятельно рекомендуется справиться со всеми негативными факторами, которые приводят к поражению желчного пузыря. Важно отказаться от всех вредных привычек, нормализовать вес. Добиться этого позволит в том числе изменение рациона и своевременное лечение вирусных и бактериальных патологий.
Лицам с усугубленной наследственностью, в том числе ребенку, рекомендуется регулярно проходить УЗИ-диагностику, чтобы контролировать органы ЖКТ. При обострении состояния не следует заниматься самолечением в домашних условиях или принимать народные средства. Только врач может охарактеризовать состояние пациента и назначить действенное лечение.
Источник
Холецистит или воспаление желчного пузыря и его стенок может проявляться в разных формах и сопровождаться неприятными болевыми ощущениями, а его лечение зависит от причины появления, стадии и формы болезни. Методы терапии могут осуществлять лекарственными средствами, хирургическим вмешательством и народными способами.
Желчный пузырь располагается около печени и непосредственно участвует в процессе переваривания пищи, т.к. выделяет желчь для ее переработки. Поэтому развитие воспалительного процесса на его слизистой, утолщение стенок или их деформация негативно влияют на состояние пищеварительной системы больного.
Большинство пациентов с холециститом – женщины старше 40-50 летнего возраста, которые имеют избыточный вес, мало двигаются и регулярно переедают. Такой образ жизни вызывает частые застои желчи и нарушения в работе ЖКТ (запоры, диареи, метеоризм).
При холецистите в желчи повышается уровень холестерина, а при застое создаются благоприятные условия для развития патогенных микроорганизмов. Это приводит к воспалительному процессу слизистой оболочки данного органа и формированию конкрементов (камней).
Виды
Классификация заболевания осуществляется по нескольким критериям, которые приведены в таблице:

| Критерий | Вид холецистита | Характеристика |
| Наличие новообразований | Бескаменный | Без образования камней в пузыре, что характерно для пациентов до 30-летнего возраста (20 % больных). |
| Калькулезный | Проходит на фоне желчнокаменной болезни, когда конкременты уже сформировались (80 % пациентов). | |
| Форма заболевания | Острый | Проявляется при закупорке камнем прохода в пузырь и сопутствующими сильными болями |
| Хронический | Формируется постепенно и сопровождается периодическими болями и некоторым дискомфортом в области подреберья с правой стороны. |
Стадии и степени
По степени воспаления холецистит классифицируется на следующие виды:
- гнойный – при образовании гнойного процесса (абсцессов) в стенках пузыря;
- катаральный, при котором происходит утолщение стенок органа, атрофия слизистых тканей, при этом наблюдаются сильные боли в правом боку, пояснице, возможны неприятные ощущения сдавливания и боли в лопатке и части шеи справа;
- флегмонозный – проявляется болями во время кашля или изменении положения тела;
- гангренозный – следующая стадия после флегмонозного, при которой развивается гангрена органа;
- смешанный тип.
Симптомы
Интенсивность проявления симптомов различается у пациентов от нестерпимой боли и колик до слегка ощутимого дискомфорта. Поэтому заболевание иногда обнаруживают случайно при обследовании у лечащего врача. Воспаление желчного пузыря, лечение которого специалисты проводят в зависимости от вида заболевания, может проявляться множеством симптомов.

Все основные признаки проявления холецистита разделяются на несколько групп:
- болевые симптомы – острая или постоянная тупая боль, проявляющаяся в области правостороннего подреберья, которая может отдавать или переходить в плечо, шею или лопатку справа;
- диспепсические – вкус горечи во рту, вздутие живота, нарушения стула, тошнота и рвота, ощущение давления и тяжести в области живота (чаще вверху и справа);
- интоксикационные – повышение температуры, появление слабости, ухудшение аппетита, ломота в мышцах;
- вегетативные – повышенная потливость, боли в голове, предменструальный синдром.
Причины появления
По заключению специалистов развитие воспалительного процесса в пузыре возможно по следующим причинам:
- застой желчи вследствие заболеваний ЖКТ (гастриты, гепатиты, панкреатит);
- аномальные формы органа (перегибы, перетяжки, изгибы), чаще врожденные;
- генетическая предрасположенность;
- наличие камней в пузыре, которые перекрывают отток желчи и травмируют стенки;
- злоупотребление вредной пищей (острой, жареной, соленой, жирной) и алкоголем;
- нервное или психическое перенапряжение, стрессы;
- опущение органов при беременности;
- переохлаждение организма;
- нарушение гормонального баланса, в т.ч. прием гормональных медпрепаратов;
- неправильное питание (пища употребляется редко) и малоподвижный образ жизни;
- нарушение иммунитета;
- пищевая и другие виды аллергии;
- воспалительные процессы под действием инфекции в других органах (ангина, бронхит);
- патогенные инфекции в желчном пузыре (кишечная палочка, стафилококки, лямблии, грибки, вирусное заражение);
- некоторые медпрепараты (Циклоспорин, Клофибрат);
- резкое снижение веса тела.
Диагностика
Диагностику проводит специалист-гастроэнтеролог, который назначает клиническое обследование пациента.
В него входят:
- анализ симптомов заболевания;
- УЗИ органов брюшной полости – показывает утолщение и деформацию стенок пузыря, наличие камней;
 Воспаление желчного пузыря можно определить путем УЗИ брюшной полости.
Воспаление желчного пузыря можно определить путем УЗИ брюшной полости. - лабораторное исследование крови (гемограмма и биохимический анализ);
- посев желчи на наличие патогенных микроорганизмов и определение их чувствительности на антибактериальные препараты;
- анализ мочи на присутствие желчных пигментов;
- анализ кала на гельминтов и их яйца, лямблий;
- ультрасонография, показывающая размеры пузыря, наличие камней, опухолей, толщину стенок;
- эзофагогастродуоденоскопия – обследование ЖКТ при помощи зонда;
- МРТ или компьютерная томография;
- холецистография – рентген органа с добавлением контрастного вещества, который позволяет уточнить структуру стенок желчного пузыря, наличие камней;
- ретроградная холангиопанкреатография – комбинированный метод, объединяющий эндоскопию и рентген-исследование с забором материала на биопсию;
- гепатобиллиарная сцинтиграфия – исследование печени радиоизотопным методом для изучения моторных функций желчевыводящих путей.
Когда необходимо обратиться к врачу
Воспаление желчного пузыря, лечение которого осуществляет лечащий врач-гастроэнтеролог, необходимо предварительно обследовать и правильно диагностировать. Обращаться к врачу (терапевту или гастроэнтерологу) необходимо при появлении острых или тупых болей в области правостороннего подреберья, нарушении работы кишечника, проявлении других негативных симптомов болезни.
Наиболее часто к специалистам обращаются больные с острой формой холецистита, сопровождающейся сильными болями. При хронической форме первые симптомы могут быть смазаны или проявляются несильно.
Профилактика
Профилактические меры против возникновения холецистита не связаны с отказом от нормальной полноценной жизни. Они помогают предотвратить развитие воспалительного процесса и застоя желчи в органах ЖКТ.
Основные методы профилактики:
- переход на правильное питание (регулярный прием пищи, отказ от жирных и острых продуктов);

- слежение за весом тела, чтобы не допускать резкого прибавление или похудения;
- активный образ жизни, включающий двигательную активность;
- исключить поднятие тяжестей и не допускать тряски (при использовании велосипеда или другого транспорта);
- прием лечебных минеральных вод в соответствии с рекомендациями врача;
- уничтожение паразитов и гельминтов.
Методы лечения
Воспаление желчного пузыря, лечение которого осуществляется в стационаре только при запущенной стадии или тяжелой острой форме холецистита, лечится преимущественно при помощи медпрепаратов. Терапевтическая тактика определяется интенсивностью боли, развитием воспалительного процесса и формой заболевания – она может проводиться консервативно или хирургическим методом.
Основные методы лечения включают несколько направлений:
- соблюдение диеты (рекомендуется № 5, включающая варку и последующее перетирание пищи, а также 2 голодных дня с употреблением жидкостей);
- прием лекарственных средств;
- применение экстракорпоральной ударно-волнового метода (литотрипсии) для разрушения камней в желчном пузыре.
Обзор лекарственных препаратов
В период обострения врач-гастроэнтеролог назначает комплексное лечение, состоящее из нескольких групп лекарств:
- антибиотики, помогающие инфекцию уничтожить, – Доксициклин, Зиннат, Ципрофлоксацин и др.;
- антибактериальные медпрепараты (Фуразолидон, Невиграмон);
- антипаразитарные – Метронидазол, Тиберал, Макромир;
- растворы для снятия интоксикации – раствор Рингера, глюкоза;
- обезболивающие – анальгетики (Спазмалгон, Баралгин) и препараты-спазмолитики (Но-Шпа, Папаверин);
- при сильных болях проводится новокаиновая блокада;
- препараты для нормализации вегетативной системы и снятия нервного напряжения – Элениум, Пустырник;

- противорвотные медпрепараты (Метоклопрамид, Домперидон);
- иммуномодулирующие – Ликопид, Имунофан, Тимоптин).
После снятия острого воспаления возможно проведение растворения камней при калькулезном типе болезни при помощи препаратов (Урсосан, Хенофальк), содержащих хенодезоксихолевую или урсодезоксихолевую кислоты.
Они воздействуют позитивно только в 20 % случаев, поэтому принимать их рекомендуется только по указанию высококвалифицированного врача в нужной дозировке и под регулярным контролем (проводятся биохимические анализы крови и УЗИ). Курс лечения – 12-24 мес.
При отсутствии камней врач назначает желчегонные препараты – Тыквеол, Холензим и другие. Однако такие лекарства при наличии камней опасны для здоровья.
Хирургические методы
Удаление желчного пузыря или холецистэктомия назначается врачом при острой форме болезни и низкой эффективности лекарственной терапии, при частых и сильных коликах и увеличении вероятности появления осложнений.
Холецистэктомия проводится несколькими методами:
- при помощи хирургического разрезания брюшной стенки – более травматичный способ, при котором восстановление здоровья пациента происходит дольше;
- лапароскопический метод, когда через проколы в коже вводят инструменты и видеокамеру для доступа к больному органу и его удаления, – более щадящий и эффективный способ;

- минихолецистэктомия – промежуточный метод с применением «открытого» способа и минидоступа к больному органу.
Народные методы
Применение народных методов лечения допускается только в стадии ремиссии болезни при постоянном контроле лечащего врача. Прием отваров и настоек направлен на стимуляцию выведения желчи, очистки пузыря и улучшения его работы. Обязательным при этом является соблюдение диеты.
Основные рецепты травяных сборов, применяемых в терапии холецистита:
- 2 ст.л. смеси из сушеных цветов эхинацеи и листьев смородины залить 2 ст. кипящей воды, настаивать 3-4 ч, затем профильтровать; пить по 50 мл до еды;
- смешать в одинаковых пропорциях травы (тысячелистник, листья березы, полынь, плоды можжевельника), 10 г смеси залить 200 мл кипятка, отварить 30 минут и настоять 40 минут, профильтровать; пить по 200 мл дважды в сутки;
- смешать травы (ромашка, бессмертник, мята, почечный чай – по 2 ст.л.; шишки хмеля, мыльнянка – по 3 ст.л.); взять 3 ст.л. травяной смеси и залить 1л кипятка, настаивать сутки; принимать по 70-100 мл 5-6 раз в сутки;
- измельчить и смешать травы (бессмертник, полынь горькая, мята перечная, плоды фенхеля, пижма), насыпать в термос 1 ч.л. смеси, добавить 1 л кипятка и 100 г меда, настаивать около 10 ч; пить по 100 мл отвара перед каждой едой в течение месяца, затем – перерыв 7 дней;
- замочить на сутки в воде 50 г цикория, 20 г корня барбариса и 20 г корня одуванчика; воду слить и массу пропустить через мясорубку, залить 1 л воды и варить несколько часов, отфильтровать, положить 100 г меда и настоять в течение суток; пить натощак по 1 ст. отвара в течение 2 месяцев.
Применение настоек для лечения заболевания:
- щепотку порошка корня аира залить 200 мл кипятка, настоять 20-40 минут, пить по ½ стакана перед едой;
- добавить кипятка к 500 г овса, подержать 45-60 минут, процедить и принимать по 100 мл 3 раза в день;

- натереть корень хрена и залить 4 стаканами кипящей воды, дать постоять и остыть, затем поставить в холодильник на 24 ч; пить по 200 мл теплого настоя непосредственно перед едой.
Рецепты отваров для лечения холецистита:
- 20 г листьев аира измельчить и залить 2 ст. холодной воды, варить на небольшом огне 10 минут, остудить в течение 10-15 минут, пить по 2 ч.л. до еды;
- Взять по 1 ч.л. березовых листьев, ягод можжевельника и полыни, добавить 300 мл кипятка, проварить на малом огне, настоять 25-30 минут и профильтровать; принимать отвар дважды в сутки за 20-30 минут перед едой (утром и до ужина).
Народные методы для усиления выработки желчи, которые используются только при наличии небольших камней:
- развести в стакане подогретой воды Боржоми (без газа) 1 с.т.л сорбита, выпить, затем лечь на правый бок с прикладываемой грелкой;
- пить свежий сок редьки по 200 мл в сутки;
- употреблять чай из 1 ч.л. цикория и меда в течение дня.
Все приведенные народные методы можно использовать только под наблюдением лечащего врача, который будет фиксировать изменение в работе данного органа. При ухудшении состояния и появлении болей лечение следует прекратить и проконсультироваться с гастроэнтерологом.
Диета
При воспалении желчного пузыря, в комплексе с проведением лечения при помощи медпрепаратов, врач рекомендует обязательное соблюдение диетического питания.
При этом из рациона необходимо исключить:
- жареные, с высокой жирностью, соленые блюда, копченые изделия;
- черные сорта хлеба;
- алкогольные и газированные напитки;
- бобовые, капуста, баклажаны, помидоры, грибы;
- кислые фрукты – гранаты, апельсины, лимоны, виноград;
- мясо красных сортов и печень, колбасные изделия и консервы;
- жирные сорта рыбы, икра и морепродукты;
- супы, приготовленные на мясном или рыбном бульоне;
- яйца и жирные молочные продукты (масло, сметана, домашний творог);
- шоколад и орехи;
- выпечка, сладости и кондитерские изделия;
- кофе и крепкий чай;
- кислые соки (цитрусовые, яблочный, абрикосовый и др.).

Суточный объем пищи – около 2-2,5 тыс. ккал при минимальном потреблении соли. Питаться в течение дня следует часто (5-6 раз в сутки) небольшими порциями, стараясь не переедать и не допускать голодания. Объем потребления воды – до 2,5 л в сутки.
В ежедневный рацион питания можно включать:
- обезжиренные кисломолочные напитки (кефир, йогурт);
- каши (гречка, овес, рис, манка) и цельнозерновые;
- пудинги и запеканки;
- вчерашний хлеб;
- супы на овощном бульоне с крупой;
- омлет (готовится на пару без желтков) – не более 1-2 яиц в сутки;
- овощи (до 70 % рациона), обеспечивающие поступление в организм клетчатки (кроме капусты) – в отварном виде, пудинги на пару или запеченные;
- фрукты (некислые запеченные яблоки, клубника, бананы), компоты из них или желе;
- мясо (курица, кролик, говядина или телятина) в отварном или паровом виде;
- рыба нежирных сортов (судак, треска), приготовленная на пару или вареная;
- слабый чай, свежеприготовленные соки (томатный, черносмородиновый, свекольный);
- минеральная вода (Боржоми, Поляна Квасова – принимать после еды через 1,5-2 ч).
В период соблюдения диеты все продукты можно принимать только в подогретом теплом состоянии, рекомендуется увеличить употребление воды и напитков.
Возможные осложнения
Воспаление желчного пузыря, лечение которого не проводилось своевременно, может переходить в более тяжелые заболевания.
При сильном воспалении и отсутствии терапии холецистита возможны следующие осложнения:
- эмпиема или гнойное воспаление данного органа;
- некроз стенок при сдавливании их камнями и сильного воспаления;
- перфорация стенок пузыря (появление отверстий или свищей), вследствие чего содержимое его проникает в брюшную полость, что вызывает перитонит;
- образование свищей в стенках, расположенных между кишечником и пузырем, желудком или почечной лоханкой;
- «отключение» (прекращение работы) пузыря;
- перихолецистит – сопровождается переходом воспалительного процесса на органы, которые близко расположены;
- холангит – когда воспаление распространяется на желчевыводящие протоки;
- закупорка протоков, по которым осуществляется проход желчи;
- билиарный цирроз – образуется при продолжительном калькулезном холецистите;
- злокачественные образования (рак) данного органа.

