Сколько длятся боли при воспалении седалищного нерва

Фото: Tomas Anderson/Rusmediabank.ru
Воспаление или защемление седалищного нерва, пояснично-крестцовый радикулит, ишиас – все это синонимы, названия одной и той же болезни. Больные, хотя бы раз в жизни столкнувшиеся с данным неврологическим заболеванием, вряд ли когда-либо забудут свой печальный опыт: незначительный дискомфорт и ощущение слабого жжения в районе крестцово-копчикового отдела позвоночника достаточно быстро может смениться резкими прострелами, отдающими в ногу, с нарастающей силой болезненных ощущений.
Боль при ишиасе носит характер приступов и может длиться иногда по нескольку часов, особенно в ночное время, она как бы «стекает» по задней стороне бедра, проходит под коленкой и по задней и боковой части голени достигает пальцев ноги. Стреляющий, режущий и сверлящий характер болей в сочетании с мышечной слабостью пораженной конечности, чувством жжения в нижней части спины, онемения или покалывания в ноге делает их невыносимыми, при этом смена положения тела на интенсивность боли влияния практически не оказывает. Боль также резко усиливается при попытке наступить на ногу, перевернуться в кровати, при чихании, кашле.
Седалищные нервы – два парных крупнейших нерва в организме человека, именно они отвечают за чувствительность и подвижность наших нижних конечностей.
Один из основных симптомов воспаления или защемления седалищного нерва – первоначально односторонняя локализация болевых ощущений в правой или левой части ягодиц с переходом в ногу с той же стороны. Однако запущенный ишиас может с течением времени распространиться и на нерв с противоположной стороны. При переходе заболевания из острой в хроническую форму приступы болей могут повторяться периодически, после временного периода мнимого благополучия, причем спровоцировать их возобновление может множество внешних и внутренних факторов.
В острой стадии ишиаса больной почти что не может передвигаться: помимо сильнейших болей при ходьбе, нога со стороны развития воспаления просто-напросто «подламывается», человек теряет равновесие и падает. Резко меняется походка больного, он «тянет» за собой ногу. Больной не в состоянии получить облегчение ни стоя, ни сидя, ни лежа, а нарастающий невыносимый характер болей способен даже довести до потери сознания.
Спровоцировать воспаление и защемление седалищного нерва могут многие факторы:
— образование грыжи межпозвоночного диска;
— поднятие и перенос тяжестей;
— постоянные повышенные физические нагрузки;
— различные травмы позвоночника;
— опухоли в районе локализации седалищного нерва;
— возрастное сужение просвета спинномозгового канала;
— явления остеохондроза;
— длительное переохлаждение;
— перенесенные инфекционные заболевания;
— воспалительные процессы в органах малого таза (в т.ч. гинекологические заболевания);
— склонность к тромбообразованию;
— рассеянный склероз;
— отравления, интоксикации;
— длительный стресс;
— сахарный диабет.
При желании, список можно продолжить… Особенно хотелось бы отметить влияние стрессовых ситуаций на возникновение ишиаса. Ученые установили, что человек способен легко напрягать мышцы спины, ягодиц, а вот расслабить их самостоятельно, волевым усилием – нет. Способствуют расслаблению данной группы мышц положительные эмоции, негативные же переживания приводят к их повышенному тонусу и спазму, как следствие – к защемлению седалищного нерва. В пользу справедливости данной теории говорит тот факт, что локализация воспалительного процесса при ишиасе у мужчин и женщин разная: у женщин в 80% случаев наблюдается поражение правого седалищного нерва, у мужчин наоборот, процесс носит левосторонний характер с той же частотой. Объясняется это тем, что у мужчин при стрессе активизируется правое полушарие головного мозга и, соответственно, напрягается левая сторона тела, у женщин наоборот, работает левое полушарие и спазм наблюдается с правой стороны.
При первых признаках ишиаса, еще до обращения к врачу, можно предпринять некоторые простые меры, чтобы не допустить его быстрого развития и не усугублять свое самочувствие:
— откажитесь от мягкого дивана и кресла, спать нужно на ровной, достаточно жесткой поверхности;
— для уменьшения болей во время сна можно попробовать подложить под колени скатанное валиком одеяло;
— не делайте резких движений, наклонов, не поднимайте тяжелые предметы, не тянитесь вверх и не удерживайте что либо на вытянутой руке;
— до посещения врача ни в коем случае не пользуйтесь никакими разогревающими мазями и гелями (к примеру, это категорически запрещено при смещении и выпадении межпозвоночных дисков!);
— исключите возможность длительного общего переохлаждения.
Все эти рекомендации хоть и не носят лечебного характера, но значительно повысят шансы избавиться от ишиаса в более сжатые сроки и без осложнений.
Одними народными средствами воспаление седалищного нерва не вылечить, без обращения к врачу тут не обойтись. Врач диагностирует заболевание и возможные причины, его спровоцировавшие, на основании жалоб пациента, проверки рефлексов неврологическим молоточком, оценки чувствительности кожных покровов, чтобы оценить степень поражения нерва. Дополнительно обязательно назначается рентген, в сложных случаях – КТ или МРТ. При подозрении на наличие новообразований в области позвоночника проводится ПЭТ-КТ с использованием радиоактивных изотопов.
Лечение ишиаса носит комплексный характер, это достаточно длительный процесс. В остром периоде основные усилия врачей будут направлены на купирование болевого синдрома, облегчение состояния больного и локализацию воспалительного процесса, исключение возможности его дальнейшего развития. Прежде всего, назначаются препараты НПВС (сейчас чаще назначают группу мелоксикама — Мовалис, Мелбек и другие), в начале в виде краткого курса инъекций, затем с переходом на таблетированные формы и средства для местного применения (мази, гели). С целью уменьшения вредного воздействия данных медикаментов на ЖКТ, обычно назначают Омепразол, Ланцерол, Нольпазу и другие подобные лекарственные средства. Как правило, параллельно назначают инъекции витаминов группы В (В1, В6, В12), в тяжелых случаях возможно подключение стероидных препаратов (Преднизолон, Дексаметазон). В зависимости от причин, спровоцировавших ишиас, могут быть назначены средства, влияющие на свертываемость крови (Гепарин, Варфарин), мышечные релаксанты.
На протяжении нескольких последних десятилетий мнения специалистов существенно разделились: одни, по старинке, рекомендуют тепло (грелки, компрессы, растирания, разогревающие мази) при воспалении седалищного нерва, другие, напротив, категорически ратуют за… лечение холодом! Ну, что сказать: все мы разные, что может быть хорошо для одного больного, совершенно не подходит другому. Во всяком случае, метод опробован лично – после неослабевающих болей в течение 3-х часов, которые не смогли снять обезболивающие средства, была использована скоропомощная терапия в виде обкладывания ноги и ягодиц по ходу нерва содержимым морозилки. Приступ удалось снять в течение 20 минут! Могу порекомендовать больше прислушиваться к своему организму и смотреть самим, что вам реально помогает.
В основном после снятия острых проявлений заболевания возможно назначение физиотерапевтических процедур, иглоукалывания, лечебной гимнастики, грязелечения. Неплохие результаты порой дает применение Суджок-терапии, прочих мануальных практик. Однако сразу хочу предупредить: к мануальным терапевтам можно обращаться в том случае, если вы уверены, что это не шарлатан, и обязательно имея на руках хотя бы рентгеновские снимки – при наличии, к примеру, межпозвонковой грыжи, силовое вправление диска может быть чревато параличом и даже смертью пациента!
Из народных средств для лечения ишиаса применяют пчелиный воск с прополисом: в растопленном виде их наносят на область поясницы и крестца, покрывают полиэтиленом и укутывают шерстяным платком или шарфом. Такой компресс оставляют до утра.
Из меда и ржаной муки делают лепешку, прикладывают к больному месту, прикрывают полиэтиленом, укутывают шерстяными вещами и выдерживают ночь.
Настой зверобоя (1 ст. л. травы на стакан кипятка, можно настаивать в термосе 2 часа) рекомендуют пить по стакану 4 раза в день в течение месяца.
Отличной профилактикой ишиаса будет регулярное укрепление мышц спины и ягодиц, гимнастика и другие физические упражнения, утренний контрастный душ. Отнюдь не лишним будет также своевременное лечение сопутствующих заболеваний, способных спровоцировать воспаление седалищного нерва.
Всем доброго здоровья!
Источник
 Седалищный нерв имеет множество функций. Болезнь ишиас приводит к возникновению сильных болей, что, в свою очередь, провоцирует значительное ограничение подвижности, длительную потерю трудоспособности.
Седалищный нерв имеет множество функций. Болезнь ишиас приводит к возникновению сильных болей, что, в свою очередь, провоцирует значительное ограничение подвижности, длительную потерю трудоспособности.
Лечение заболевания носит консервативный характер, оперативное вмешательство назначают только в экстренных случаях. Патология развивается только у людей зрелого и старшего возраста, пик заболеваемости приходится на 40–55 лет.
Что такое седалищный нерв и его функции
Седалищный нерв наиболее крупный из всех, толщина нервных волокон у взрослого человека достигает 1 сантиметра и более, длина, в зависимости от роста человека – около 1 метра (от области поясницы до пальцев нижних конечностей). Седалищный нерв представляет собой сплетение особых нервных волокон, состоящих из 3 слоев.
Внутренний слой пронизан мелкими кровеносными сосудами – капиллярами, через которые осуществляется питание тканей. В среднем слое содержатся более крупные кровеносные сосуды. Этот слой покрыт соединительной тканью, которая служит защитой для этих сосудов. Внешний слой состоит из наиболее плотной соединительной ткани.
Важно! Седалищный нерв выполняет целый ряд важнейших функций: начиная от сенситивной (обеспечивающей чувствительность мышечной ткани организма) и заканчивая обеспечением двигательной функции всего организма.
Ишиас что это такое
Ишиас это заболевание воспалительной или не воспалительной (защемление) природы, при котором пациент ощущает интенсивную боль в области ягодиц. Болевые ощущения также отдают в ногу. Пациент может испытывать и другие неприятные ощущения.
Воспаление (защемление) седалищного нерва не является самостоятельным заболеванием, практически всегда возникает на фоне развития других патологий, таких как травмы и воспалительные процессы в области нижнего отдела позвоночника, инфекционные и вирусные заболевания, патологии, сопровождающиеся нарушением обменных процессов в организме.
Многочисленные неблагоприятные факторы приводят к сдавливанию седалищного нерва на том или ином его участке. В результате этого появляется боль и ощущения дискомфорта.
Важно! Код по МКБ-10 – Ишиас (М54.3).
Что такое люмбоишалгия
При защемлении седалищного нерва развивается такая патология как люмбоишалгия. При данном заболевании болевые ощущения возникают постепенно, поражая сначала область поясницы и ягодиц, затем бедра и заднюю поверхность ног (одной или обеих), распространяются на голеностопный сустав. Основной причиной развития люмбоишалгии считаются патологические деформационные процессы, происходящие в позвоночнике из-за чрезмерной физической нагрузки.
Сколько по времени обычно длится период обострения
 С течением времени заболевание может перейти в хроническую форму, имеющую волнообразное течение, когда периоды улучшений чередуются с периодами обострений. Количество и длительность обострений может быть различной, в зависимости от следующих факторов:
С течением времени заболевание может перейти в хроническую форму, имеющую волнообразное течение, когда периоды улучшений чередуются с периодами обострений. Количество и длительность обострений может быть различной, в зависимости от следующих факторов:
- Величина суставной щели между позвонками крестцового отдела позвоночника.
- Размеров нервных корешков позвоночника в области поясницы и крестца.
- Количества поврежденных корешков спинного мозга.
На продолжительность периодов обострения влияет и сам характер патологии. Так, если боль имеет периодический характер, усиливается и затихает в течение дня, имеет место воспалительный процесс в области седалищного нерва. В этом случае периоды обострений длятся не более 3 недель. Если же боль интенсивная, постоянная, можно говорить о наличии защемления. Обострения в этом случае носят более продолжительный характер (от 1 месяца и более).
К какому врачу обращаться
Ответим на вопрос какой врач лечит ишиас: пациенту необходима первичная консультация врача терапевта, затем следует обратиться к неврологу.
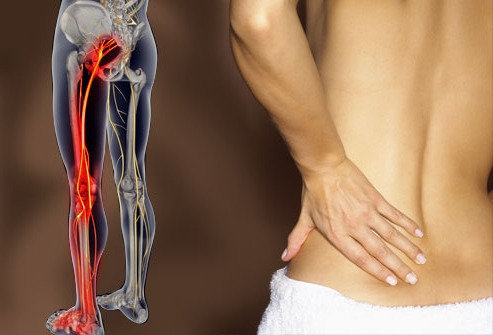
Боль при воспалении (защемлении) седалищного нерва
Появление болезненных ощущений зачастую является единственным проявлением патологии, поэтому для постановки правильного диагноза следует четко определить характер боли, место ее локализации. При ишиасе, чаще всего, боль бывает односторонней (отдающей только в одну ногу).
Пациент чувствует резкую боль (как при ударе ножом, поражении электрическим током). Боль носит интенсивный, внезапный характер, часто проявляется в виде специфических «прострелов».
Важно! При хронической форме заболевания в период обострений боль может не прекращаться на протяжении длительного периода времени.
Локализация болезненных ощущений может быть различной. Чаще всего отмечаются болевые ощущения в области поясницы, ягодиц. Болевые ощущения распространяются на заднюю поверхность бедра, в область коленной ямки, голеностопного сустава. Боль может проявляться как на всех указанных участках одновременно, так и на любом отдельном из них. Как быстро снять боль можно узнать в этой статье.
Симптомы заболевания
Основной симптом развития ишиаса – появление болезненных ощущений (подробнее). Патология проявляется в виде:
- Появления ощущений дискомфорта в области ягодиц, верхней поверхности бедра (чаще всего только с одной стороны, в редких случаях боль бывает двусторонней).
- Затруднение движения в ноге, пациент чувствует неприятные ощущения, такие как онемение, покалывание на пораженном участке.
- При смене положения тела боль на задней поверхности верхней части бедра усиливается, становится более интенсивной.
- Если пациент долго находится в положении сидя, боль также может усиливаться. При ходьбе становится менее выраженной.
Интенсивность болевых ощущений может быть различной, от редких и слабых приступов, до появления интенсивной и постоянной боли, существенно ухудшающей качество жизни пациента.
Ишиас при беременности
Во время беременности у женщины происходят определенные изменения в организме, связанные с увеличением размера живота, перераспределением центра тяжести. При увеличении нагрузки на область позвоночника увеличивается риск развития патологии.
Методы лечения
 Чаще всего для лечения заболевания применяют консервативные методы лечения, хирургическая операция назначается крайне редко, в особо тяжелых случаях. Существует несколько терапевтических методов лечения ишиаса:
Чаще всего для лечения заболевания применяют консервативные методы лечения, хирургическая операция назначается крайне редко, в особо тяжелых случаях. Существует несколько терапевтических методов лечения ишиаса:
- Медикаментозная терапия заключается в приеме препаратов нестероидного типа способствующих устранению воспаления, гормональных средств в виде таблеток для перорального приема, инъекций стероидных средств, осуществляемых эпидурально (необходимо при выряженном болевом синдроме, когда болезненные ощущения становятся нестерпимыми).
- Массаж проводится в периоды ремиссии, когда болевые ощущения стихают, в моменты обострений возможны только легкие массажные движения, такие как поглаживания. Массаж способствует укреплению мышечной ткани, нормализации процессов кровообращения в области пораженного участка седалищного нерва, и, соответственно, восстановлению процессов питания тканей. Правильно подобранный комплекс упражнений нормализует мышечный тонус, способствует правильному расслаблению мышц, и, следовательно, устранению ощущений дискомфорта.
- ЛФК – комплекс физических упражнений, способствующих укреплению мышечной ткани. Упражнения делают в моменты улучшений, ремиссии. При обострениях пациенту необходимо ограничить движения, находясь в определенном положении (ноги приподняты, под поясницу необходимо подложить что-то мягкое). Важно помнить, что все упражнения должны выполняться максимально аккуратно, резких движений следует избегать, так как боль может вернуться внезапно.
- Лечение по Бубновскому представляет собой особый метод, в основе которого лежит физическая активность пациента. Для лечения применяют специальные многофункциональные тренажеры, занятия на которых позволяет укрепить всю костно-мышечную систему в целом. Кроме того, применяют и комплекс суставных упражнений, которые способствуют защите и восстановлению суставов и позвоночника.
- Использование аппликатора Кузнецова. Применение устройства позволяет добиться следующих результатов: расслабление мышц, устранение воспалительного процесса и его болезненных проявлений, нормализация кровообращения, тонуса мышц, обменных процессов в мышечной ткани, восстановление подвижности пациента.
- Гомеопатические препараты, используемые для лечения ишиаса, делятся на 2 группы: основные (используемые для устранения причин заболевания) и симптоматические (необходимые для устранения проявлений патологии). К основным гомеопатическим препаратам относят Экстракт Туи западной, Медорринум, Люэзинум. Симптоматические препараты – Переступень белый, Сушеница, Бихромат.
Полезное видео
Про воспаление седалищного нерва в видео расскажет врач Елена Малышева:
Ишиас представляет собой коварное заболевание, основной симптом которого – боль, может появляться внезапно. Боль бывает достаточно интенсивной, поражает те или иные участки от поясницы до голеностопных суставов. При интенсивной боли пациент не может полноценно двигаться, что негативно сказывается на качестве его жизни. Поэтому заболевание необходимо лечить. Делают это при помощи многочисленных терапевтических методов.
Источник
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
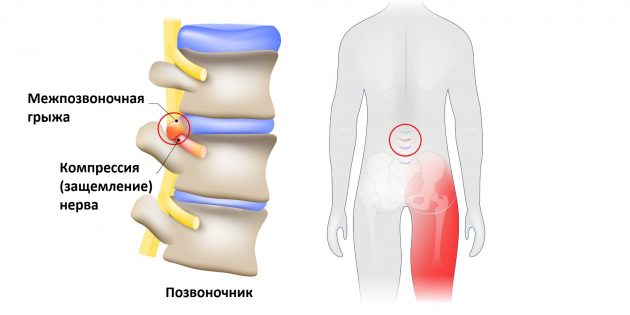 Фото: Designua / Shutterstock
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
- Делать холодные компрессы. Их можно использовать в первые день‑два после того, как случилось защемление седалищного нерва. Прикладывайте грелку с холодной водой или завёрнутый в тонкую ткань пакет со льдом (замороженными овощами) к болезненной области на 20 минут несколько раз в день.
- Делать тёплые компрессы. Их разрешено применять через 2–3 дня после первого приступа. Приложите к пострадавшему месту грелку с горячей (но не обжигающей) водой на 10–15 минут. Повторяйте несколько раз в течение дня по мере необходимости. Чтобы снизить боль, можно попробовать чередовать холодные и тёплые компрессы.
- Принять безрецептурное обезболивающее. Например, на основе ибупрофена.
- Больше двигаться. Первое желание, которое возникает при ишиасе, — присесть или полежать, но это плохой вариант. Неподвижность усиливает раздражение нерва. А вот движение, напротив, помогает избавиться от защемления.
- Регулярно делать упражнения на растяжку нижней части спины и бёдер. Это самый простой способ. Упражнений существуют десятки, выберите те, от которых становится легче именно вам.
- Попробуйте прогибаться в пояснице, выдвигая грудную клетку вперёд, а плечи отводя назад.
- Делайте растяжку «бабочка»: сядьте на пол, согнув колени так, чтобы ступни плотно прижимались друг к другу; максимально прижмите бёдра к полу и медленно наклоняйтесь вперёд, стараясь лечь на ноги грудью.
- Выполняйте скручивания позвоночника: ноги на ширине плеч, таз неподвижен, корпус разворачивается влево и вправо так далеко, как возможно. Вы должны ощутить, как тянется спина в районе поясницы — именно такие движения помогут облегчить боль.
- Повисите на турнике при максимально расслабленных мышцах ног и туловища.
Источник

