Системное действие медиаторов воспаления

Появление воспалительных процессов в ответ на действие патологического фактора является адекватной реакцией организма. Воспаление – комплексный процесс, который развивается на местном или общем уровне, возникающий в ответ на действие чужеродных агентов. Основная задача развития воспалительной реакции направлена на устранение патологического влияния и восстановление организма. Медиаторы воспаления являются посредниками, принимающими непосредственное участие в этих процессах.
Кратко о принципах воспалительных реакций
Иммунная система – охранник человеческого здоровья. При появлении необходимости она вступает в бой и уничтожает бактерии, вирусы, грибы. Однако при усиленной активизации работы процесс борьбы с микроорганизмами можно увидеть визуально или прочувствовать появление клинической картины. Именно в подобных случаях развивается воспаление как защитный ответ организма.
Различают острый процесс воспалительной реакции и хроническое ее течение. Первый возникает в результате внезапного действия раздражающего фактора (травма, повреждение, аллергическое влияние, инфекция). Хроническое воспаление имеет затяжной характер и не столь выраженные клинические признаки.
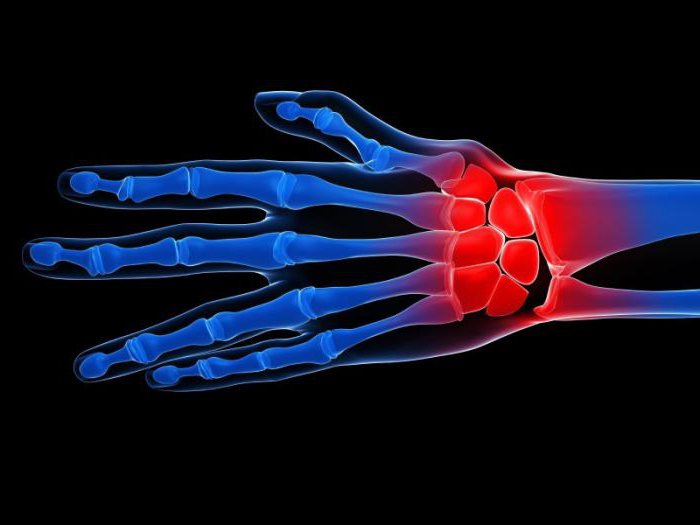
В случае местного ответа иммунной системы в зоне травмы или ранения появляются следующие признаки воспалительной реакции:
- болезненность;
- припухлость, отечность;
- гиперемия кожи;
- нарушение функционального состояния;
- гипертермия (подъем температуры).
Стадии развития воспаления
Процесс воспаления основан на одновременном взаимодействии защитных факторов кожи, крови и иммунных клеток. Сразу после контакта с чужеродным агентом организм отвечает местным расширением сосудов в зоне непосредственной травматизации. Происходит увеличение проницаемости их стенок и усиление местной микроциркуляции. Вместе с током крови сюда поступают клетки гуморальной защиты.
Во второй стадии иммунные клетки начинают борьбу с микроорганизмами, оказавшимися в месте повреждения. Начинается процесс, имеющий название фагоцитоз. Клетки-нейтрофилы изменяют свою форму и поглощают патологических агентов. Далее выделяются специальные вещества, направленные на уничтожение бактерий и вирусов.
Параллельно с микроорганизмами нейтрофилы уничтожают и старые мертвые клетки, располагающиеся в зоне воспаления. Таким образом, начинается развитие третьей фазы реакции организма. Очаг воспаления как бы ограждается от всего организма. Иногда в этом месте может ощущаться пульсация. Клеточные медиаторы воспаления начинают продуцироваться тучными клетками, что позволяет очистить травмированную область от токсинов, шлаков и других веществ.

Общие понятия о медиаторах
Медиаторы воспаления – это активные вещества биологического происхождения, выделением которых сопровождаются основные фазы альтерации. Они отвечают за возникновение проявления воспалительных реакций. Например, усиление проницаемости стенок сосудов или местное повышение температуры в зоне травматизации.
Основные медиаторы воспаления выделяются не только при развитии патологического процесса. Их выработка происходит постоянно. Она направлена на регуляцию функций организма на тканевом и клеточном уровнях. В зависимости от направленности действия, модуляторы оказывают эффект:
- аддитивный (добавочный);
- синергетический (потенцирующий);
- антагонический (ослабляющий).
При появлении повреждения или в месте действия микроорганизмов медиаторное звено контролирует процессы взаимодействия воспалительных эффекторов и смену характерных фаз процесса.
Виды медиаторов воспаления
Все воспалительные модуляторы разделяются на две большие группы, в зависимости от их происхождения:
- Гуморальные: кинины, производные комплемента, факторы свертывающей системы крови.
- Клеточные: вазоактивные амины, производные арахидоновой кислоты, цитокины, лимфокины, лизосомальные факторы, активные метаболиты кислорода, нейропептиды.
Гуморальные медиаторы воспаления находятся в организме человека до воздействия патологического фактора, то есть организм имеет запас этих веществ. Их депонирование происходит в клетках в неактивном виде.
Вазоактивные амины, нейропептиды и лизосомальные факторы также являются предсуществующими модуляторами. Остальные вещества, относящие к группе клеточных медиаторов, вырабатываются непосредственно в процессе развития воспалительной реакции.
Производные комплемента
К медиаторам воспаления относятся производные комплимента. Эта группа биологически активных веществ считается самой важной среди гуморальных модуляторов. К производным относятся 22 различных белка, образование которых происходит при активации комплемента (образовании иммунного комплекса или иммуноглобулинов).
- Модуляторы С5а и С3а отвечают за острую фазу воспаления и являются либераторами гистамина, продуцируемого тучными клетками. Их действие направлено на усиление уровня проницаемости клеток сосудов, что осуществляется прямым способом или опосредственно через гистамин.
- Модулятор С5а des Arg повышает проницаемость венул в месте воспалительной реакции и привлекает нейтрофильные клетки.
- С3Ь способствует фагоцитозу.
- Комплекс С5Ь-С9 отвечает за лизис микроорганизмов и патологических клеток.
Эта группа медиаторов продуцируется из плазмы и тканевой жидкости. Благодаря поступлению в патологическую зону, происходят процессы экссудации. При помощи производных комплемента высвобождаются интерлейкин, нейромедиаторы, лейкотриены, простагландины и факторы, активирующие тромбоциты.
Кинины
Эта группа веществ является вазодилататорами. Они образуются в тканевой жидкости и плазме из специфических глобулинов. Основными представителями группы являются брадикинин и каллидин, эффект действия которых проявляется следующим образом:
- участвуют в сокращении мускулатуры гладких групп;
- за счет сокращения сосудистого эндотелия усиливают процессы проницаемости стенки;
- способствуют увеличению артериального и венозного давления;
- расширяют мелкие сосуды;
- вызывают появление боли и зуда;
- способствуют ускорению регенерации и коллагенового синтеза.
Действие брадикинина направлено на открытие доступа плазмы крови к очагу воспаления. Кинины – медиаторы боли воспаления. Они раздражающе действуют на местные рецепторы, вызывая дискомфорт, болезненное ощущение, зуд.
Простагландины
Клеточными медиаторами воспаления являются простагландины. Эта группа веществ относится к производным арахидоновой кислоты. Источниками простагландинов являются макрофаги, тромбоциты, гранулоциты и моноциты.
Простагландины – медиаторы воспаления, проявляющие следующую активность:
- раздражение болевых рецепторов;
- расширение сосудов;
- увеличение экссудативных процессов;
- усиление гипертермии в очаге поражения;
- ускорение передвижение лейкоцитов в патологическую зону;
- увеличение отечности.
Лейкотриены
Биологически активные вещества, относящиеся к вновь образующимся медиаторам. То есть в организме в состоянии покоя иммунной системы их количество недостаточно для немедленного ответа раздражающему фактору.
Лейкотриены провоцируют усиление проницаемости сосудистой стенки и открывают доступ лейкоцитам в зону патологии. Имеют значение в генезе воспалительной боли. Вещества способны синтезироваться во всех кровяных клетках, кроме эритроцитов, а также в адвентиции клеток легких, сосудов и тучных клетках.
В случае развития воспалительного процесса в ответ на бактерии, вирусы или аллергические факторы лейкотриены вызывают спазм бронхов, провоцируя развитие отечности. Эффект схожий с действием гистамина, однако более длительный. Орган-мишень для активных веществ – сердце. Выделяясь в большом количестве, они действуют на сердечную мышцу, замедляют коронарный кровоток и усиливают уровень воспалительной реакции.
Тромбоксаны
Эта группа активных модуляторов образуется в тканях селезенки, мозговых клетках, легких и кровяных клетках тромбоцитах. Оказывают спастическое воздействие на сосуды, усиливают процессы тромбообразования при ишемии сердца, способствуют процессам агрегации и адгезии тромбоцитов.
Биогенные амины
Первичные медиаторы воспаления — гистамин и серотонин. Вещества являются провокаторами первоначальных нарушений микроциркуляции в зоне патологии. Серотонин – нейромедиатор, который вырабатывается в тучных клетках, энтерохромаффинах и тромбоцитах.
Действие серотонина меняется в зависимости от его уровня в организме. В обычных условиях, когда количество медиатора является физиологическим, он усиливает спазмированность сосудов и повышает их тонус. При развитии воспалительных реакций количество резко увеличивается. Серотонин становится вазодилататором, повышая проницаемость сосудистой стенки и расширяя сосуды. Причем его действие в сотню раз эффективнее второго нейромедиатора биогенных аминов.

Гистамин – медиатор воспаления, имеющий разностороннее действие на сосуды и клетки. Действуя на одну группу гистаминчувствительных рецепторов, вещество расширяет артерии и угнетает передвижение лейкоцитов. При воздействии на другую – сужает вены, вызывает повышение внутрикапеллярного давления и, наоборот, стимулирует движение лейкоцитов.
Действуя на нейтрофильные рецепторы, гистамин ограничивает их функциональность, на рецепторы моноцитов – стимулирует последние. Таким образом, нейромедиатор может оказывать воспалительное противовоспалительное действие одновременно.
Сосудорасширяющий эффект гистамина усиливается под влиянием комплекса с ацетилхолином, брадикинином и серотонином.
Лизосомальные ферменты
Медиаторы иммунного воспаления вырабатываются моноцитами и гранулоцитами в месте патологического процесса в ходе стимуляции, эмиграции, фагоцитоза, повреждения и смерти клеток. Протеиназы, которые являются основным компонентом лизосомальных ферментов, обладают действием противомикробной защиты, лизируя чужеродные уничтоженные патологические микроорганизмы.
Кроме того, активные вещества способствуют повышению проницаемости сосудистых стенок, модулируют инфильтрацию лейкоцитов. В зависимости от количества выделенных ферментов, они могут усилить или ослаблять процессы миграции лейкоцитарных клеток.
Воспалительная реакция развивается и держится на протяжении долгого времени за счет того, что лизосомальные ферменты активируют систему комплемента, высвобождают цитокины и лимокины, активируют свертывание и фибринолиз.
Катионные белки
К медиаторам воспаления относятся белки, содержащиеся в нейтрофильных гранулах и имеющие высокую микробицидность. Эти вещества действуют непосредственно на чужеродную клетку, нарушая ее структурную мембрану. Это вызывает гибель патологического агента. Далее происходит процесс уничтожения и расщепления лизосомальными протеиназами.
Катионные белки способствуют высвобождению нейромедиатора гистамина, повышают проницаемость сосудов, ускоряют адгезию и миграцию лейкоцитарных клеток.
Цитокины
Это клеточные медиаторы воспаления, продуцируемые следующими клетками:
- моноцитами;
- макрофагами;
- нейтрофилами;
- лимфоцитами;
- эндотелиальными клетками.
Действуя на нейтрофилы, цитокины повышают уровень проницаемости сосудистой стенки. Также они стимулируют лейкоцитарные клетки к умерщвлению, поглощению и уничтожению чужеродные поселившихся микроорганизмов, усиливают процесс фагоцитоза.
После умерщвления патологических агентов цитокины стимулируют восстановление и пролиферацию новых клеток. Вещества взаимодействуют с представителями из своей группы медиаторов, простагландинами, нейропептидами.
Активные метаболиты кислорода
Группа свободных радикалов, которые вследствие наличия у себя непарных электронов, способны вступать во взаимосвязь с другими молекулами, принимая непосредственное участие в развитии воспалительного процесса. К метаболитам кислорода, которые входят в состав медиаторов, относятся:
- гидроксильный радикал;
- гидроперекисный радикал;
- супероксидный анион-радикал.
Источником этих активных вещества служат внешний слой арахидоновой кислоты, фагоцитозный взрыв при их стимуляции, а также окисление малых молекул.
Метаболиты кислорода повышают способность фагоцитозных клеток к уничтожению чужеродных агентов, вызывают окисление жиров, повреждение аминокислот, нуклеиновых кислот, углеводов, что усиливает сосудистую проницаемость. В качестве модуляторов метаболиты способны увеличивать воспалительные явления или оказывать противовоспалительное действие. Большое значение имеют при развитии хронических заболеваний.
Нейропептиды
К этой группе относятся кальцитонин, нейрокинин А и вещество Р. Это наиболее известные модуляторы из нейропептидов. Эффект действия веществ основывается на следующих процессах:
- привлечение нейтрофилов в очаг воспаления;
- повышение проницаемости сосудов;
- помощь при воздействии других групп нейромедиаторов на чувствительные рецепторы;
- усиление чувствительности нейтрофилов к венозному эндотелию;
- участие в формировании болевых ощущений в процессе воспалительной реакции.
Помимо всех перечисленных, к активным медиаторам также относятся ацетилхолин, адреналин и норадреналин. Ацетилхолин принимает участие в процессе формирования артериальной гиперемии, расширяет сосуды в очаге патологии.
Норадреналин и адреналин выступают в роли модуляторов воспаления, угнетая рост уровня сосудистой проницаемости.
Развитие воспалительной реакции не является нарушением со стороны организма. Наоборот, это показатель того, что иммунная система справляется с поставленными задачами.
Источник
Воспаление. Теории. Медиаторы
Воспаление – типический патологический процесс, сложившийся в ходе эволюции как защитно-приспособительная реакция организма в ответ на действие повреждающих факторов (флагогенные факторы).
Данный патологический процесс характеризуется формированием в поврежденном участке комплекса функционально-структурных, сосудисто-тканевых изменений, которые в конечном итоге направлены на устранение поврежденного объекта и восстановление (или замещения) поврежденных тканей.
Воспаление – типический патологический процесс (общие механизмы в не зависимости от органа, обнаружим комплекс, который связан с повреждением и параллельный комплекс защитно-приспособительный, этот процесс сформировался в ходе эволюции как защитная реакция). Биологический смысл – защита целого организма от его поврежденной части.
Практически все экзогенные факторы могут вызвать воспалительный процесс. Но также может быть и эндогенные причины воспаления – асептический воспалительный процесс (инфаркт миокарда, ишемия, некроз, панкреатит, нарушение водно-электролитного обмена, образование камней в желчном пузыре и почках, в какой-то степени язвенная болезнь).
В очаге воспаления мы можем обнаружить различные структурно-функциональные изменения. Все это приводит к выздоровлению или чаще всего замещению.
Воспаление. Представление и теории
178 год до н э – Гален и Цельс. Сформулировали признаки воспаления: tumor, rubor, calor, dolor, functio laesa.
Клеточная теория воспаления – 1850 Вирхов.
Нарушается структура и функция клеток. Но ошибся в том, что считал, будто это связанно с нарушением питанием. Сейчас нас волнует нарушение функции клеточных мембран
Сосудистая теория воспаления – 1880 Понгейн. Сейчас – это нарушение системы микроциркуляции.
Биологическая теория воспаления – 1890 Мечников. Получил нобелевскую премию. Открыл и описал явления. В очаге воспаления активируются фагоцитарные реакции.
Он определил, что главным условиям является активация костного мозга, далее активация лейкопоэза. Изучал воспаление у различных видов живых существ, определил, что оно совершенствуется.
Физико-химическая теория воспаления – 1923 Шаде. Чем больше будет выражены изменения Т, рН, давления, водного обмена и т д тем более неблагоприятным будет воспаление для больного.
Биохимическая теория воспаления – 1950-1960 Менкин.. Медиаторы воспаления – это основное звено патогенеза воспаления. Снижение количества или активности цитокинов в очаге воспаления.
Чернух возглавлял институт патофизиологии воспаления. Ввел понятие функциональный элемент – специфические клетки (для органа или ткани) элементы соединительной ткани (клетки, волокна, основное в-во ГАГ), система микроциркуляции (гемо- и лимфо)структуры невной ткани (волокна, синапсы), физиологически активные вещества. Медиаторы – повышается концентрация физиологических регуляторов и они становятся медиаторами, т е факторами патологии.
Альперн; Флори и Поликарп.
Гистологические стадии развития воспалительного процесс:
- Альтерация – повреждение, изменение
- Образование или активация медиаторов воспаления, изменения микроциркуляции.
- Экссудация, миграция (выход форменных элементов), фагоцитоз
- Пролиферация (кардиосклероз, цирроз печени – пат процесс, но иногда и защитные механизмы)
Альтерация может иметь две стадии развития:
- Первичная альтерация. Зависит от силы, длительности действия агента.
- Вторичная альтерация – биохимическая альтерация.
- летальная (для клеток, необратимые изменения клеточной мембраны)
- сублетальная (изменение функций клеточной мембраны, но после восстановление и продолжение работы клеток).
Нарушение обмена веществ в очаге воспаления (белкового, липидного, углеводного) связано со степенью развития альтерации.
Воспаление. Медиаторы воспаления
Клеточные медиаторы воспаления (освобождаются или продуцируются клетками)
1. Лизосомальные ферменты – стартовая площадка, влияют на обменные процессы, на физико-химические процессы. На первом этапе обнаруживают увеличение кол-ва нейтрофилов
Лизосомальные ферменты влияют на базальную мембрану и повышение проницаемости сосудистой стенки. Могут влиять на гемостаз, активировать процессы свертываемости крови
Хемоатрактанты – активируют выход клеток из сосудов и ткани и активируют фагоцитоз
Лизосомальные ферменты активируют образование других медиаторов воспаления
2. Гистамин – место образования тучные клетки, дегрануляция тучных клеток и активируется выход гистамина связан с изменением физико-химических параметров. Лизосомальные ферменты, фиксация иммуноглобулинов на тучных клетках и активация гистомина.
В активации имеют значение простагландины и неферментные катионовые белки.
Эффект от антигистаминных препаратов.
- Нарушения связи с гистамином:
- Влияние на проницаемости сосуд стенки (проницаемость базальной мембраны увеличивается, сокращает эндотелиальные клетки).
- Сосудорасширяющий эффект на артериолы, капилляры, венулы.
- Воздействие на плазменные (гуморальные) медиаторы воспаления
- Зуд, жжение, болевой синдром
3. Серотонин – в тромбоцитах
- Активирует свертывание крови (адгезия, агрегация тромбоцитов)
- Повышает проницаемость стенок капилляров
- Сужение диаметра отводящих венул (венозные гиперемии)
4. Продуцирующиеся подвижными клетками лимфоцитами – лимфокины. Открыто более 30 видов
- Ингибируют процесс миграции макро- и микрофагов
- Обладает свойствами активации
- Свойства хемоатрактантов
Открыты: фактор роста, фактор некроза опухолей, интерфероны (эффекты гистамина и серотонина). Могут стимулировать синтез простагландинов, пролиферативные процессы, пролиферация соединительно-тканным компонентам, формировать развитие лихорадки
5. Лейкокины
Образуются под воздействием лизосомальных ферментов из белков, место образования печень. Маркер – продуцирование белков острой фазы: бета (чаще с) реактивный белок, антитрипсин, амилоидные белки, гаптоглобин, фибриноген.
6. Катехоламины и ацетинхолин (расширение артериол, активация фагоцитоза, активация медиаторов воспаления)
Клеточные модуляторы воспаления
Модуляторы сами по себе могут влиять на воспаление, влиять на образование медиаторов и степень их действие.
Классический вариант – простагландины, образуются всеми клетками за исключением эритроциты (происходит на уровне мембран клетки) активируют их физико-химические изменения.
Фосфолипаза А2 активируется, которая мобилизует полиненасыщенные кислоты (арахидоновая кислота), образование эндоперикисей:
- Простагландин – при воздействии циклооксигиназы
- Липоксигеназа – лейкотриены
Циклический нуклеотид – выполняет функцию внутриклеточных месенжеров (посредников). ц- аденилатциклазная система и цГМФ (противовоспалительный эффект, синтез гистамина усиливается в тучных клетках). Это как бы биологическая программа самозатухания воспалительного процесса, это зависит от соотношения цАМФ и цГМФ. Их тоже можно отнести к модуляторам воспаления.
Гуморальные или плазменные медиаторы воспаления
1. Каликринкининовая система крови. В норме эти факторы могут влиять на сосудистою стенку. При гиперактивации – система переходит в состояние медиаторов воспаления. Ведущий фактор системы брадикинин.
Повреждение сосудистой стенки приводит к активации фактора Кигемена, фибинолизин, в тканях имеется фермент киненаза, в условиях закисления активность киненаз снижается и брадикинин образуется больше.
Вазоактивное вещество, расширение сосудов, повышает проницаемость сосудистой стенки, действует только на эндотелиальные клетки, обладают положительным хемотаксисом, может определять формирование болевого синдрома.
Брадикинин, повышает концентрацию ионов Н, пульсирующие боли – объясняются механическим воздействием, артериальная гиперэмия.
Воспаление. Система комплемента.
Выделяют различные фракции. Ее активация связана с активацией иммунных реакций и неферментные катионовые белки.
Значение различных фракций (фракции влияют на проницаемость мембран микробных возбудителей), проницаемость образуется в очаге воспаления: проницаемость сосудистой стенки (базальная мембрана), активация других медиаторов воспаления, влияние на систему гемостаза. Свертывающие системы и тромбоциты, активируют противосвертывающие системы, фибринолитическая система (ферментный лизис тромба).
Воспаление. Нарушение микроциркуляции в очаге
- Первичный спазм сосудов – усиление влияние катехоламинов. Это кратковременный процесс, моноаксидодсидаза активируется и эффект влияния катехоламинов снижается.
- Артериальная гиперемия (АГ) – усиление кровенаполнения органа, за счет усиления притока в этот участок.
- Расширения артериол, капилляров, венул.
- Ускорение скорости кровотока
- Повышение капиллярного давления
- Покраснение
- Повышение температуры
- Повышение тургора тканей (кожи)
- Субъективный симптом – пульсирующие боли
Механизмы развития артериальной гиперемии
I. Влияние вазоактивных в-в или медиаторов – гистамин, брадикинин, ацетилхолин, простагландины. – расширяют приносящие артериолы.
II. Продукты повреждения тканей, клеток – иона калия, водорода, пептиды
(при инфекционном очаге – под воздействием токсинов может вызываться паралич вазоконстрикторов). В следствии биохимической альтерации сосуды расширяются.
АГ может продолжаться несколько часов.
III. Венозная гиперемия – нарушение оттока крови по венулам.
Внутрисосудистые факторы:
- Изменение реологических свойств крови – сгущение
- Набухание форменных элементов крови в сосудистой стенки, увеличивается диаметр сосудовов – оттекание
- Пристеночное расположение лейкоцитов
- Усиление внутрисосудистой агрегации тромбоцитов = образование монетных столбиков, уменьшается скорость кровотока – изменения заряда тромбоцитов – склеивание, но не тромб.
Все это может привести к образованию пристеночных тромбов.
Внесосудистые факторы:
- Сдавливающие факторы
- Форменные элементы накопившиеся вне сосудов
- Спазм отводящих венул – под воздействием серотонина
- Активируются процессы эксудации
IV. Стаз крови или полная остановка, перед этим могут наблюдаться явления престаза или маятникообразные движения крови.
Тотальное образование тромбов, выход из очага воспаления всех микроорганизмов которые там есть – защитная реакция, но она усиливает гипоксию. Чем больше будет период стаза – тем сильнее будет осложнения больше возможность замены нормальной ткани на соединительно тканную.
В период венозной гиперемии активируется экссудация – выход жидкой части крови из сосудов ткани. Экссудат (больший удельный вес, больше кол-во белков, микробы, токсины, метаболиты, форменные элементы крови и ткани разрушенные) от транссудата. Это имеет диагностическое значение.
Воспаление. Факторы определение развитие экссудации:
Главный механизм – повышение коллоидно-осматического давления тканей, важно нормализовать эти давления.
- Нарушение проницаемости сосудистой стенки, везикуляция эндотелиальных клеток, повышение проницаемости базальной мембраны эндотелиальных клеток, могут влиять лизосомальные ферменты. Во многом это связанно с медиаторам воспаления.
- Повышение капиллярного давления при артериальной и венозной гиперемии.
- Часть белков выходит в ткань, снижение онкотического давления плазмы крови.
- Двойственность экссудативных процессов. Все воздействия для снижения экссудативных процессов, но биологический смысл – если увеличивается количество жидкости в ткани снижается концентрация токсинов, могут выходить антитела – глобулины, но положительные процессы прикрываются негативными.
- Миграция лейкоцитов – выход лейкоцитов из сосудов в ткань. Соотношение циркулирующих и тканевых лейкоцитов 1:60, в тканях реализуют свои функции.
Значение моноцитов – участвуют в фагоцитозе, образуют систему фагоцитирующих мононуклеаров = макрофаги:
1-фиксируемые (Купфера в печени, лимфоузлы, селезенка)
2-нефексируемые (перитониальные, селезенка, легкие- альвеолярные, лимфоузлы).
Нейтрофилы фагоцитируют микроорганизмы
Макрофаги – продукты распада тканей клеток, микроорганизмы,
Воспаление. Фагоцитоз
Мечников описал фагоцитоз, на воспаление посмотрели как на защитную реакцию.
1. Приближение фагоцитов к объекту фагоцитирования. Значение имеет хемотаксис (в-ва обеспечивающие это хемаотрактанты: продукты ж/д организма, токсины, эндотоксины, фракции системы комплемента СА, СА1, медиаторы гистомин, брадикинин, простогландины).
Реализация движений – хемаотрактанты, воздействуют на часть мембраны и переход цитоплазмы из геля в золи, перераспределение клетки в часть куда внедрился фагоцит, уменьшение поверхностного натяжения, движение жидкости в противоположную сторону (принцип реактивности),
2. Атракция – прилипание. Если ее не будет, то следующие процессы также выпадают. Процесс зависит от в-в обсанинов – комплекс а/г+а/т, фракции системы комплемента.
Экзоцитоз – фагоциты начинают выделять БАВ лизоцим, миелопероксидаза, лактоферин, происходит обработка объекта до его поглощения.
3. Поглощение, инвагинация мембраны, контактирующей внутрь клетки – фагостром (объект с частью лейкоцита, далее фаголизосомы
4. Нейтрализация, деструкция, переваривание.
Факторы:
Активация системы окисления – супероксидные радикалы кислорода, атомарный кислород или сегментный перекись водорода, НАДФ-оскидаза.
Разрушают мембрану, миелопероксидаза – окисление микробных белков, гидролиз гликопротеидов микробной оболочки, лизоцим , гидралази, фагоцитин, катеоновые белки – суммарная фагоцитарная активность.
Иногда может развиваться не завершенный фагоцитоз – поступать в зону инфицирования, увеличивается энергопотенциал фагоцитов.
Воспаление. Методы определения фагоцитарных фракций
Гистохимический анализ
Небольшое кол-во крови, вводится субстрат, вводится суспензия стафилококка, инкубируется, мазок, и можем обнаружить внутри нейтральных микробов, или нет, если 50-60% нормальная фагоцитарная активность. Фагоцитарный индекс – усредненный показатель микробов, который фагоцитируется 1-й клеткой в среднем.
Пролиферация – может быть связана с клеточными элементами, которые образуют капсулу и закрывают процесс воспаления. Нас интересует пролиферация с т з завершения воспалительных процессов.
Чаще всего происходит замещение нормальной ткани – соединительно-тканными элементами.
Факторы:
Клетки фибробласты активность зависит от обменных изменений, гипоксия является факторами активизации, закисление среды, лизосомальными ферментами, продукты распада фагоцитов, зависит от ГАГ тоже могут стимулировать фибробласты. Глюкокортикоиды снижают пролиферацию и активность фибробластов.
Взаимодействие между очаговым воспалением и организмом:
В очаге воспаления в крови появляются продукты метаболизма, медиаторы, продукты не полного обмена липидов и углеводов (кетоновые тела, молочная кислота, ПВК) – общий ацидоз, начинают преобладать глобулины, альбумины снижаются, изменения лейкоцитоз. Изменение лейкоцитарной формулы (незрел нейтрофилы – преобладание гнойно-воспалительных процессов, сдвиг влево).
Лимфоцитоз – специфический и неспецифический хронический воспалительный процесс – туберкулез, эозинофелия – аллергические воспалительные процессы, моноцитоз – вирусная инфекция, СОЭ увеличивается – т. к. повышается уровень глобулинов.
Лихорадка (гранулоциты, моноциты продуцируют интерлейкины, попадают в кровь и изменяют функциональную активность гипоталямуса. Формирование висцеро-висцеральных рефлексов.
Влияние систем организма на течение воспалительного процесса.
Нейроэндокринная регуляция.
1. Нервная – может реализовываться через изменение микроциркуляции в очаге, через изменение трофической функции, нарушение обменных процессов.
2. Эндокринная
Противовоспалительные глюкоокртикоиды – могут воздействовать на главное звено, изменение медиаторов, стабилизации клеточной мембраны и внутри клеточной мембраны, стабилизация базальной мембраны. Уменьшить кол-во лизосомальных ферментов, снижение тучных клеток в очаге воспаления, противогистаминный эффект, могут ингибировать образование простогландины и лейкотриены, они ингибируют фосфолипазу А2, могут активировать фагоцитарный процесс, активируется миграция нейтрофилов, снижение активации и пролиферацию фибробластов.
Противовоспалительный эффект минералокортикоидов – дестабилизируют клеточную мембрану и внутри клетки.
Влияние гормонов как маятник. Принципы патогенетической терапии – должны дифференцировать защиту и разрушение, активировать защитные механизмы.
Источник

