Симптомы воспаления ободочной кишки у женщин
Ведущими факторами развития заболеваний ободочной кишки являются малоподвижный образ жизни, неправильный режим и рацион питания (отсутствие растительной клетчатки, преобладание белковой пищи и жиров), чрезмерное употребление лекарственных средств и вредные привычки.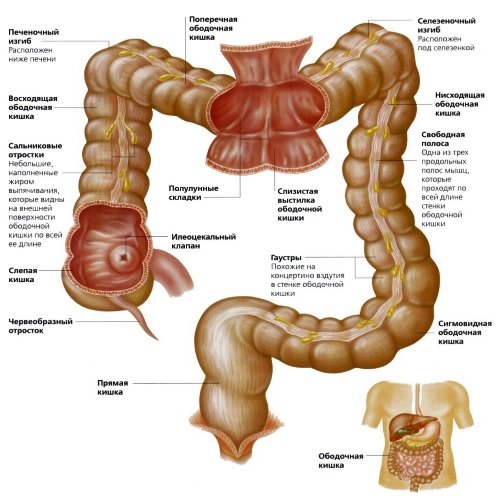
Симптомы патологии ободочной кишки
Заподозрить, что с ободочной кишкой возникли проблемы, можно по следующим симптомам:
- Боли. Они бывают ноющими, спазмирующими. Локализация неприятных ощущений – левая и правая нижние области живота, зона выше и ниже пупка. Спазмы и болезненность заставляют больного идти в туалет, так как акт дефекации приносит облегчение. Связи между едой и появлением болей обычно нет, исключение – воспалительные процессы в поперечной ободочной кишке, которая расположена под желудком и реагирует рефлекторными сокращениями на его чрезмерное наполнение.
- Хронические запоры. Отмечается редкий стул (менее 3 раз в неделю), затрудненная дефекация, чувство неполного опорожнения кишечника.
- Диарея. Беспокоит постоянно, либо появляется эпизодически, чередуясь с запорами.
- Вздутие живота. Возникает после употребления пищи, которая обычно не вызывает появление этого симптома.
- Метеоризм – избыточное скопление и выделение газов в кишечнике.
- Прожилки крови и слизи в кале.
Заболевания ободочной кишки
Болезни ободочной кишки делят на следующие категории:
- врожденные (болезнь Гиршпрунга и пороки развития – удвоение, сужение, заращение части кишечника);
- приобретенные (все заболевания ободочной кишки, которые возникают на протяжении жизни);
- воспалительные (язвенный колит, болезнь Крона, инфекционный колит);
- невоспалительные (полипоз, дивертикулез, дискинезия);
- предраковые (болезнь Крона, язвенный колит, семейный полипоз);
- злокачественные (рак ободочной кишки).
Неспецифический язвенный колит
Неспецифический язвенный колит – хроническое воспаление ободочной кишки, которое проявляется язвами и зонами некроза, не выходящими за пределы слизистой оболочки. Точные причины этого заболевания неизвестны, но факторы, которые провоцируют развитие язвенного воспаления, определены: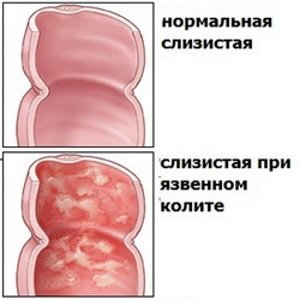
- генетическая предрасположенность;
- дисбаланс кишечной микрофлоры;
- пищевая аллергия;
- стрессы.
Болеют неспецифическим язвенным колитом преимущественно молодые люди. Характерные симптомы недуга:
- кровь и гной в испражнениях;
- поносы;
- ложные позывы сходить в туалет.
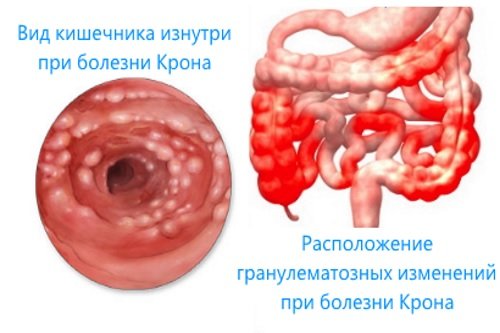
Болезнь Крона
Болезнь Крона – воспалительный процесс, распространяющийся на все отделы кишечной трубки и затрагивающий все ее слои (слизистый, мышечный, серозный), приводит к формированию язв и рубцовых изменений в стенке толстой кишки. Среди возможных причин этого заболевания присутствуют:
- аутоиммунные нарушения;
- генетические мутации;
- инфекционные факторы.
Ведущие симптомы болезни Крона:
- хроническая диарея (длится более 6 месяцев);
- потеря веса и аппетита;
- разнохарактерная боль в животе.

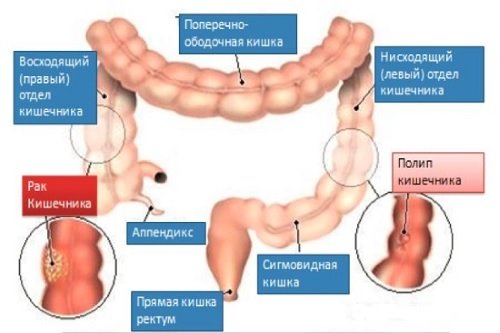
Полипы ободочной кишки
Полипы – доброкачественные выросты слизистой оболочки, которые могут перерождаться в рак. Если полипов обнаруживается много, больному диагностируют полипоз кишечника. Причины:
- хронический воспалительный процесс в ободочной кишке;
- склонность к запорам;
- любовь к тяжелой мясной пищи и рафинированным жирам;
- наследственность, которая играет основную роль при семейном полипозе.
Больные могут длительное время не ощущать патологии, но с увеличением количества и размеров новообразований появляются следующие симптомы:
- «кишечный дискомфорт»;
- кровь в кале;
- хронические поносы и запоры.
Дивертикулез ободочной кишки
Дивертикулез толстого кишечника – множественные выпячивания стенки ободочной кишки в сторону брюшной полости, сформированные слизистой и серозной оболочкой. Основные причины данного заболевания:
- неправильное питание;
- гиподинамия;
- застой каловых масс;
- метеоризм.
Дивертикулез может осложняться воспалением, кровотечением и прободением (прорывом) с развитием перитонита. Специфической симптоматики дивертикулез не имеет – больных беспокоит периодическая боль и вздутие живота, проблемы с опорожнением кишечника.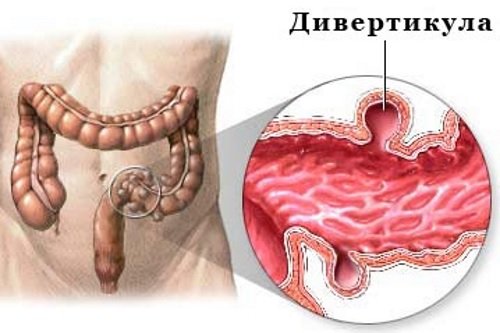
Болезнь Гиршпрунга
Болезнь Гиршпрунга – нарушение иннервации части ободочной кишки врожденного характера, сопровождающееся задержкой отхождения кала. Проявляется это заболевание вскоре после рождения сильным метеоризмом и беспокойством новорожденного. С возрастом, когда ребенок начинает кушать плотную пищу, появляются упорные запоры. Опорожнить кишечник без клизмы больной не может. На фоне длительного застоя кала развивается интоксикация организма.
Инфекционный колит
Инфекционный колит – воспаление ободочной кишки, вызванное попаданием в пищеварительный тракт болезнетворных микробов (шигелл, «плохих» кишечных палочек) из окружающей среды или же активацией условно-патогенной микрофлоры, которая живет в кишечнике. Ведущие симптомы патологии:
- болезненные спазмы в животе;
- урчание;
- повторяющаяся диарея;
- повышение температуры тела, озноб;
- выраженная слабость.
При обильном поносе развивается обезвоживание.
Врожденные аномалии
Эта группа заболеваний развивается внутриутробно из-за действия на эмбрион тератогенных факторов (радиации, лекарственных средств, наркотиков и т.п.). Чаще всего встречается неправильное размещение ободочной кишки, удлинение отдельных ее частей, проявляющееся после рождения запорами и сильными коликами. Реже обнаруживаются сужения и полные заращения кишечной трубки, которые диагностируются у новорожденных по отсутствию отхождения мекония (первородного кала).
Дискинезия ободочной кишки
Дискинезия кишечника – расстройство моторики функционального характера, не связанное с какими-либо поражениями кишечной стенки. Основными причинами данной патологии являются:
- хронические стрессы;
- нарушения со стороны вегетативной нервной системы.
Больные с дискинезией ободочной кишки жалуются на:
- периодический дискомфорт (болезненность, тяжесть) в животе;
- разжижение стула;
- большое количество слизи в кале.
Рак ободочной кишки
Основная статья: Рак кишечника
Рак ободочной кишки – наиболее часто встречающееся онкологическое заболевание среди людей старшего возраста.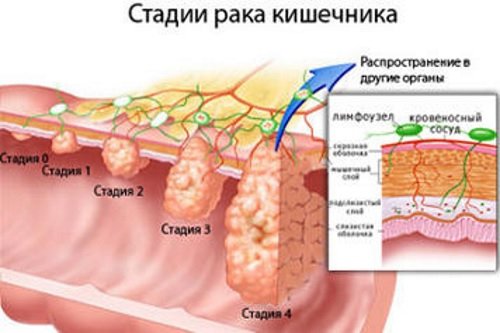
Факторами риска являются:
- Предраковые процессы в кишечнике.
- Наследственная склонность.
- Преобладание в рационе жирной белковой пищи.
- Злоупотребление алкоголем.
На ранней стадии рак ободочной кишки протекает бессимптомно. С прогрессированием недуга у больных появляется ряд жалоб:
- кровь в кале;
- запоры;
- постоянный дискомфорт в животе;
- выраженная слабость.
Диагностика
Выявлением и лечением патологий ободочной кишки занимается проктолог. В план обследования пациентов с симптомами заболеваний этого органа входит:
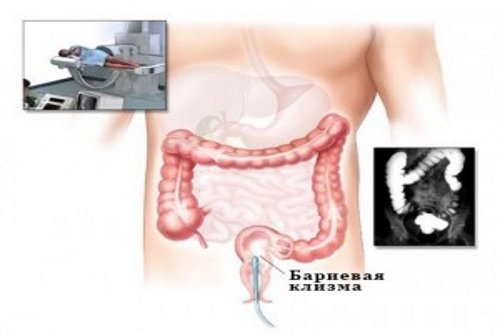
- Колоноскопия. Эндоскопическое исследование толстого кишечника осуществляется через задний проход. Эндоскопист в реальном времени осматривает слизистую оболочку органа и производит забор материала с подозрительных участков для гистологического анализа.
- Ирригоскопия. Этот метод рентгенологической диагностики с контрастированием позволяет хорошо визуализировать дефекты кишечной стенки, выявить новообразования и пороки ободочной кишки.
- Гистологическое исследование. Изучение морфологии взятого в кишечнике образца ткани является самым достоверным способ диагностирования рака, язвенного колита, болезни Крона и Гиршпрунга.
- Копрограмма. Исследование мазков кала под микроскопом проводится для выявления признаков и возможных причин воспалительного процесса в тонком кишечнике, оценки эвакуаторной функции кишечного тракта.
- Посев кала на микрофлору. При подозрении инфекционной природы воспалительного процесса этот анализ дает возможность поставить точный диагноз и выделить возбудителя, что крайне важно для подбора антибактериального лечения.
Рекомендации по профилактике и терапии
Каждое из перечисленных заболеваний ободочной кишки имеет свою тактику лечения. При язвенном колите и болезни Крона больным показаны салицилаты, гормоны и иммуносупрессанты. Если воспаление кишечника имеет инфекционную природу – антибактериальная терапия. При дискинезии ободочной кишки пациента направляют для лечения к невропатологу или психотерапевту. Выраженный дивертикулез, полипоз, аномалии ободочной кишки, болезнь Гиршпрунга – это показания для оперативного лечения. При раковой опухоли проводится комплексное лечение с учетом стадии злокачественного процесса.
Чтобы свести к минимуму риск развития заболеваний ободочной кишки необходимо включать в рацион растительную пищу, избегать вредных жиров, своевременно принимать меры для устранения запора и быть внимательным к своему здоровью.
В случае появления описанных в статье симптомов следует сразу же обращаться к проктологу. После 50 лет желательно ежегодно посещать этого специалиста и регулярно проходить колоноскопию, даже если со стороны работы кишечника нет никаких жалоб.
Источник
Здравствуйте уважаемые читатели! Я надеюсь эта статья поможет вам если нужно в будущем, но лучше всего {Обращайтесь к врачу}. Будьте здоровы;
Строение кишечника
Кишечник человека – это самый длинный его орган, состоящий из множества отделов. Соответственно патологические процессы, в том числе, и воспаления кишечника, могут происходить в любой его части.
Первый отдел кишечника, начинающийся после желудка – это тонкий кишечник или тонкая кишка. В этом отделе происходит расщепление биологических полимеров на мономерные соединения, которые может усвоить организм – жирные кислоты, аминокислоты и моносахариды. Всасывание данных веществ в кровь также происходит в тонкой кишке. Тонкий кишечник делится на три основные части – двенадцатиперстная кишка, тощая кишка и подвздошная кишка. Воспаление тонкой кишки в целом носит название энтерита, воспаление подвздошной кишки – илеита, двенадцатиперстной кишки – дуоденита.
Толстым кишечником или толстой кишкой называется отдел, начинающийся после тонкого и оканчивающийся анальным отверстием. Назначение этого отдела – сбор непереваренных остатков пищи из тонкой кишки и вывод их наружу. Кроме того, в толстой кишке всасываются в кровь вода, электролиты и некоторые витамины.
Толстый кишечник имеет в своем составе несколько элементов:
- слепая кишка,
- ободочная кишка,
- сигмовидная кишка,
- прямая кишка,
- червеобразный отросток (аппендикс).
Воспаление прямой кишки называется проктитом, сигмовидной – сигмоидитом, слепой кишки – тифлитом, аппендикса – аппендицитом.
Энтерит
Энтерит, или воспаление тонкого кишечника – одно из наиболее часто встречающихся воспалительных заболеваний ЖКТ. Энтерит нередко сопровождает такие острые инфекционные болезни, как брюшной тиф, холера, энтеровирусная инфекция, сальмонеллез. Кроме того энтерит возможен при гепатите, холецистите, панкреатите, язвенной болезни желудка. Хронический энтерит редко является первичным заболеванием. Обострения чаще всего происходят на фоне нарушений диеты или употребления алкоголя. Однако нередко воспаление распространяется и на другие отделы ЖКТ, и возникают такие заболевания, как гастроэнтерит и энтероколит.
Колит
Колит – это воспаление толстого кишечника. Причиной острого воспаления толстого кишечника чаще всего является инфекция, например, дизентерия или пищевое отравление. Хроническое воспаление отделов толстого кишечника может вызываться аутоиммунными процессами, нарушениями кровообращения или дисбактериозом, гастритом, энтеритом, панкреатитом, неправильным питанием. Иногда причиной воспаления толстого кишечника является механическая травматизация (например, из-за злоупотребления клизмами). Далеко не всегда встречается воспаление всей поверхности толстой кишки. Обычно поражается определенный ее отдел – прямая, слепая, сигмовидная или ободочная кишка.
Причины воспаления кишечника
Причины воспалительных заболеваний могут быть различными. Знание этиологической природы заболевания во многом предопределяет стратегию его лечения, ведь во многих случаях для исцеления достаточно убрать вызвавшую его причину.
Какие факторы наиболее часто влияют на возникновение воспалительных болезней кишечника:
- бактериальные (реже вирусные) инфекции;
- поражение многоклеточными паразитами – гельминтами;
- злоупотребление лекарственными препаратами, например антибиотиками;
- аутоиммунные болезни, например, болезнь Крона;
- длительные нарушения диеты;
- отравления токсичными веществами;
- радиационное облучение;
- нарушение кровообращения ;
- прочие болезни ЖКТ – гастрит, панкреатит, холецистит, дискинезия желчевыводящих путей, гепатит;
- лишний вес, гиподинамия;
- стрессы;
- гипотиреоз;
- воспаления мочевого пузыря, простаты.
У некоторых воспалительных процессов в кишечнике, например, у неспецифического язвенного колита этиология остается неясной. В некоторых случаях на возникновение воспалений кишечника влияют генетические и наследственные факторы, хотя этот фактор, скорее всего, нельзя назвать решающим.
Женщины и мужчины страдают воспалительными болезнями кишечника приблизительно с одинаковой частотой.
Бактериальные инфекции, как причина воспалений кишечника
В большинстве случаев болезнетворные бактерии становятся непосредственной причиной инфекционного колита. Связано это с тем, что по какой-то причине снижается количество нормальной микрофлоры толстой кишки. Однако, как говорится, свято место пусто не бывает. И в результате в кишке поселяются различные патогенные микроорганизмы – стафилококки, стрептококки, сальмонеллы и кишечная палочка. Выделяемые ими токсины приводят к повреждению слизистой оболочки. В двенадцатиперстной кишке причиной воспаления слизистой оболочки может являться размножение бактерий вида хеликобактер пилори.
Симптомы
Воспаление кишечника редко наблюдается по всей его длине, как правило, страдает один из его отделов. Поэтому симптомы различных типов воспалений могут отличаться. Также различают хронические и острые формы болезней, имеющие свой характерный набор признаков. Острой формой называется такая форма, при которой негативные симптомы наблюдается не дольше, чем в течение 1 месяца. А симптомы хронических форм обычно могут наблюдаться у человека в течение многих месяцев, а то и лет.
Симптомы энтерита
При энтерите характерны такие симптомы, как диарея, возникающая в основном после еды, обильный и частый (до 20 раз в сутки) жидкий или вязкий стул, содержащий много непереваренных частиц пищи. Характерный симптом при энтерите – тупые тянущие боли в области пупка или в правом подвздошье. Иногда боли могут принимать характер колик. Симптомами энтерита могут являться также потеря веса, слабость, анемия, сухость кожи, ломкость ногтей, выпадение волос. Эти явления происходят из-за того, что питательные вещества не полностью усваиваются в тонкой кишке. Нередкий симптом энтерита у женщин – нарушения менструального цикла. Среди симптомов острой формы энтерита – повышение температуры, головная боль.
Симптомы колита
При хроническом колите характерно наличие таких симптомов, как тупые боли, локализованные вдоль линии, по которой располагается толстая кишка – это передняя стенка нижней половины живота. Боли могут усиливаться как в результате погрешностей в диете, так и в результате механических воздействий, например, после поездки в транспорте. Однако столь четкой временной зависимости болей от приема пищи, как при энтерите, при колите не наблюдается.
Также среди симптомов обычны нарушения стула и метеоризм, тошнота, отсутствие аппетита. Характерный симптом язвенного колита – диарея, сочетающаяся с запорами. Стул при колите обычно жидкий, однако объем каловых масс при этом невелик. Однако может наблюдаться и запор. Симптоматика при обострении включает также острые боли в животе, кровь и слизь в стуле, ложные позывы на дефекацию, повышение температуры, слабость и недомогание.
Диагностика воспалений
Чтобы лечение было бы успешным, сначала необходимо установить причину болезни. При диагностике нужно не только определить ее разновидность и этиологию, но и отделить воспалительный процесс в кишечнике от прочих недугов желудочно-кишечного тракта, например, опухолей, холецистита и панкреатита, дискинезии желчевыводящих путей, синдрома раздраженного кишечника. У женщин под воспалительные процессы в кишечнике нередко маскируются чисто женские недуги, например, аднексит.
При установке диагноза врач, в первую очередь, спрашивает больного о его симптомах, проводит пальпацию нижней части живота. Для диагностики нижних отделов кишечника используются такие методы, как колоноскопия (эндоскопическое исследование всей толстой кишки) или ректороманоскопия (эндоскопическое исследование прямой и сигмовидной кишок). Могут использоваться и эндоскопические методы и для исследования внутренней поверхности верхней части кишечника. Например, метод фиброэзофагогастродуоденоскопии, при котором через рот вводится специальный зонд, применяется для исследования желудка и двенадцатиперстной кишки.
Чрезвычайно полезной во многих случаях является копрограмма – метод, позволяющий по структуре испражнений определить отдел, в котором развивается патологический процесс. Также применяется бактериологический анализ кала, который позволяет определить структуру микрофлоры толстой кишки.
Также очень полезным при постановке диагноза является анализ крови. Высокий уровень лейкоцитов и СОЭ в крови обычно указывает на наличие воспалительного процесса.
Лечение
Лечение зависит от разновидности болезни. В большинстве случаев при воспалительных процессах кишечника лечение консервативное. При этом основными методами являются лекарственные средства и диета.
Если заболевание вызвано бактериями, то лечение осуществляется при помощи антибиотиков, если глистной инвазией – то антигельминтными препаратами. Для снятия воспаления могут назначаться кортикостероидные противовоспалительные средства, например, преднизолон.
В том случае, если воспаление вызвано аутоиммунными болезнями, лечение проводится при помощи лекарственных средств-иммуносупрессоров.
Для восстановления полезной микрофлоры используются препараты–пробиотики (Линекс, Бифидумбактерин), для очистки от шлаков – энтеросорбенты (активированный уголь, Смекта, Полисорб, Энтеросгель). При симптомах, свидетельствующих о недостатке ферментов поджелудочной железы, показано применение лекарств, содержащих пищеварительные ферменты – Мезим, Фестал, Креон, при спазмах – спазмолитиков (дротаверин, папаверин). Для лечения метеоризма используются пеногасители (Эспумизан). При диарее симптоматическое лечение включает препараты, снижающие перистальтику кишечника (лоперамид), при запорах – слабительные средства различных классов (экстракт сенны, препараты целлюлозы).
Лечение воспалений в хронической форме может проводиться и при помощи средств народной медицины, растительных препаратов, обладающих вяжущим и противовоспалительным действием, например, отваров коры дуба, ромашки, зверобоя.
При лечении, однако, следует иметь в виду, что любые медикаменты имеют свои противопоказания и побочные действия. Так, лечение противовоспалительными гормональными препаратами нельзя осуществлять дольше, чем в течение 5 дней, а слабительные средства противопоказаны при кровотечениях и геморрое.
Источник
