Рожистое воспаление вокруг глаза

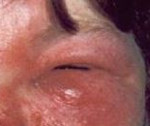
Рожистое воспаление век – острое инфекционное заболевание кожи век, которое развивается при инфицировании b-гемолитическим стрептококком, реже – стафилококком. Общими симптомами для всех форм являются болезненность и отечность век, гипертермия, общая слабость. Диагностика основывается на проведении ультразвукового исследования глаза, биомикроскопии, лабораторных анализов (ОАК, коагулограмма). Медикаментозная терапия включает назначение антикоагулянтов, антиагрегантов, антибактериальных, гормональных средств и дезинтоксикационной терапии. При тяжелом течении показано вскрытие булл, проведение дерматомии, нанесение разрезов.
Общие сведения
Рожистое воспаление век – офтальмопатология, при которой отмечается интенсивный рост заболеваемости при одновременном увеличении частоты рецидивов. Распространенность болезни составляет 1,4-2,2 случая на 1 000 человек. Согласно статистическим данным, у 20% пациентов с гнойно-септической патологией глаз возбудителем инфекции является гемолитический стрептококк. В общей структуре рожистого воспаления поражение век составляет порядка 6-12%. Склонность к рецидивирующему течению наблюдается у 16-50% больных. Патология чаще встречается среди лиц женского пола среднего возраста.
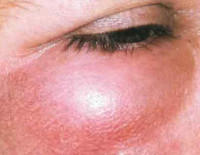
Рожистое воспаление век
Причины
Возбудителем рожистого воспаления обычно выступает b-гемолитический стрептококк группы А. Клинические проявления возникают при снижении гуморального и клеточного иммунитета. Основными факторами риска развития являются:
- Метаболические расстройства. Патология часто развивается на фоне углеводного дисбаланса. У больных может наблюдаться нарушение толерантности к глюкозе или сахарный диабет.
- Трофические изменения кожи века. Предпосылкой к возникновению заболевания являются очаговые изменения кожных покровов в виде рубцов с зонами локальной ишемии.
- Нарушение целостности кожных покровов. Участки повреждения на веках становятся входными воротами для инфекции. При этом появлению симптоматики рожистого воспаления предшествуют интоксикационные проявления.
- Вредные привычки. Доказано, что вероятность возникновения патологии выше у лиц, употребляющих спиртные напитки, наркотические средства, а также у курящих.
- Микотическое поражение. Распространение патогенов с тарзальной или бульбарной зоны слизистой оболочки при грибковом конъюнктивите снижает активность местных факторов резистентности, что способствует развитию патологического процесса.
Патогенез
В механизме развития рожистого воспаления ведущее значение отводится инфицированию b-гемолитическим стрептококком. Первичное поражение век наблюдается крайне редко. Как правило, воспалительный процесс распространяется с соседних участков кожи лица. Наиболее часто болезнь развивается у лиц, сенсибилизированных к антигенам возбудителя. Выраженный инфекционно-токсический синдром зачастую ограничивается местным воспалительным очагом. Важная роль в патогенезе заболевания отводится нарушению лимфатического и венозного оттока, что значительно усугубляет трофические расстройства.
Присоединение других бактериальных патогенов (синегнойная палочка, пиогенный стрептококк, коагулазонегативные стафилококки) к монокультуре стрептококка приводит к генерализации хирургической инфекции и хронизации процесса. Доказана роль золотистого стафилококка в развитии недеструктивных форм. В свою очередь, гемолитический стрептококк провоцирует флегмонозные варианты заболевания с высокой склонностью к деструкции. В последние годы отмечается тенденция к формированию резистентных форм к ранее применяемым антибиотикам из группы b-лактамов.
Классификация
Рожистое воспаление – это приобретенная патология. Различают первичный, повторный и рецидивирующий вариант течения болезни. С клинической точки зрения заболевание классифицируют на следующие формы:
- Эритематозная. Определяется четкая линия неправильной формы, которая позволяет отдифференцировать здоровые ткани от поражённых патологическим процессом. Зона ограничения напоминает «языки пламени». Кожные покровы отёчны, гиперемированы.
- Гангренозная. На поверхности поражённого века образуются участки изъязвлений, из которых отделяются гнойные массы. Самочувствие пациентов резко ухудшается.
В зависимости от характера локальных проявлений отдельные автора выделяют эритематозно-буллезный, эритематозно-геморрагический, эритематозный и буллезно-геморрагический типы болезни. По распространенности местных изменений различают следующие формы заболевания:
- Локализованная. Зона поражения ограничена подвижными кожными складками. Реактивные изменения окружающих тканей нехарактерны.
- Распространенная. Патологический процесс распространяется на окологлазничную область, кожные покровы лица.
- Метастатическая. Характерно появление отдаленных очагов поражения (рожистое воспаление нижних конечностей, волосистой части головы, лица).
Симптомы рожистого воспаления век
Вне зависимости от варианта течения болезни пациенты предъявляют жалобы на выраженный болевой синдром в области глазницы, общую слабость, повышение температуры тела до 38-40° С. Отек приводит к ограничению подвижности век. Часто развитию клинической картины предшествует повреждение кожных покровов окологлазничной области, рожистое воспаление другой локализации (лица, нижних конечностей) или персистенция возбудителя в организме. При эритематозной форме кожные покровы горячие на ощупь, резко болезненные. Со временем возникает зуд и жжение в области века. Больные пытаются уменьшить выраженность болевого синдрома, закрывая пораженный глаз рукой или повязкой.
При гангренозном варианте патологии в области поражения формируются язвенные дефекты. Из язв отделяется гнойное содержимое. Характерно увеличение регионарных лимфатических узлов. После выздоровления на месте язв образуются плотные рубцы. Из-за нарушения оттока лимфы нарастает плотный отек. При эритематозно-геморрагическом варианте пораженная поверхность кровоточит, наблюдается симптом «кровавой росы». Эритематозно-буллезная форма патологии осложняется разрывом образованных булл с отделением экссудата. Рецидивы заболевания провоцирует снижение общей резистентности организма.
Осложнения
При распространении патологического процесса на орбитальную конъюнктиву часто возникает гнойный конъюнктивит. Заболевание может осложняться флегмоной орбиты. Отсутствие своевременной терапии ведет к тромбозу глазничных вен. В ряде случаев наблюдается вторичный неврит зрительного нерва. Распространение инфекции за пределы кожных покровов способствует развитию панофтальмита, реже – менингита. После излечения пациентов с гангренозной формой существует высокий риск формирования плотных рубцов. При нарушении оттока лимфы возможно возникновение лимфатического отека (лимфедема) верхнего века или всей окологлазничной области. Вторичная слоновость представлена фибредемой.
Диагностика
Постановка диагноза основывается на анамнестических данных, результатах физикального осмотра и специальных методов обследования. Визуально определяется покраснение и отек кожи вокруг глаза с переходом на пальпебральную конъюнктиву. В комплекс инструментальной диагностики входит:
- Биомикроскопия глаза. При осмотре века и тарзальной части конъюнктивальной оболочки офтальмолог обнаруживает инфильтрацию с отдельными очагами гнойных масс. Визуализируется инъекция сосудов бульбарной и пальпебральной конъюнктивы.
- УЗИ глаза. Ультразвуковая диагностика позволяет оценить глубину поражения тканей и распространенность патологического процесса. Методика также дает возможность выявить реактивные изменения заднего сегмента глазного яблока.
Лабораторные методы диагностики применяются для выбора дальнейшей тактики лечения и контроля эффективности проведенной терапии. Пациентам показано проведение:
- Общего анализа крови (ОАК). Определяется снижение числа тромбоцитов при нормальном содержании других форменных элементов крови.
- Коагулограммы. Уровень фибриногена А, протромбиновый индекс и время возрастают на фоне снижения уровня антитромбина III. Время свертывания крови сокращается.
- Антибиотикограммы. Определение чувствительности возбудителя заболевания к антибактериальным средствам позволяет назначить максимально эффективный препарат узкого спектра действия.
Дифференциальная диагностика проводится с блефаритом аллергического генеза и начальными проявлениями опоясывающего герпеса. Отличительная черта аллергического блефарита – гиперемия и отек не сопровождаются формированием участков изъязвления и булл. При помощи десенсибилизирующих средств удается полностью купировать проявления патологии. При опоясывающем лишае герпетиформные высыпания локализируются по ходу нервного ствола.
Лечение рожистого воспаления век
Цель лечебных мероприятий – купирование воспалительного процесса, эррадикация возбудителя и достижение стойкой ремиссии. Консервативная терапия может использоваться изолированно при легкой и средней степени тяжести болезни или в комбинации с хирургическими методами при тяжелом или осложненном течении. Медикаментозное лечение включает назначение:
- Антибактериальных препаратов. Применяются антибиотики пенициллинового ряда, при их неэффективности – макролиды, тетрациклины. Препаратами резерва являются фторхинолоны. Показано системное (внутримышечные инъекции) и местное (инстилляции в зону бульбарной конъюнктивы) введение.
- Дезинтоксикационной терапии. Используется при симптомах общей интоксикации организма. Назначается 10% раствор хлорида кальция внутривенно. Средняя продолжительность курса составляет 5-10 дней.
- Гормональных препаратов. Глюкокортикостероиды применяются с целью профилактики рецидивов. Эффективность гормональной терапии обусловлена тем, что у пациентов возникает диссоциированное нарушение функции коры надпочечников, проявляющееся снижением синтеза глюкокортикоидов.
- Антиагрегантов и антикоагулянтов. Назначаются с целью предотвращения тромбообразования. Лекарственные средства воздействуют на активность свертывающей системы крови. Используются под контролем показателей коагулограммы.
- Иммуномодуляторов. Медикаменты способны активировать иммунокомпетентные клетки и воздействовать на клеточный метаболизм. Препаратами выбора являются природные иммуностимуляторы.
- Витаминотерапии. Рекомендовано применение витаминов группы С, РР и В, которые обладают нейропротекторным и антиоксидантным эффектом.
Показаниями к оперативному вмешательству считаются низкая эффективность консервативной терапии, нарастание интоксикационных проявлений, высокий риск инфицирования окружающих тканей. В послеоперационном периоде применяются гормональные, антибактериальные и иммуномодулирующие средства. Хирургическое лечение включает в себя:
- Декомпрессионную контурную дерматомию. Применяется при гнойно-некротической и буллезно-геморрагической формах. При выраженной экссудации следует установить дренажную систему. Очаги некроза подлежат резекции.
- Нанесение разрезов в зоне воспаления. Методика рекомендована при циркулярном поражении. Продольные или поперечные волнообразные разрезы наносятся в пределах патологического очага на всем его протяжении. В завершение проводится некрэктомия.
- Вскрытие булл. Выполняется при эритематозно-буллезном и буллезно-геморрагическом варианте патологии. После вскрытия буллы осуществляется эвакуация патологических масс с последующей постановкой дренажа.
Прогноз и профилактика
Прогноз при своевременном лечении благоприятный. Пациентам с данной патологией необходимо пристально следить за гигиеной глаз, избегать переохлаждения. При наличии других очагов инфекции показана системная антибактериальная терапия. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к применению бактерицидных средств для ухода за веками при наличии микротравм или порезов, соблюдению правил асептики и антисептики при работе с инфицированным материалом. Больным с рожистым воспалением других локализаций следует тщательно мыть руки перед контактом с глазами.
Источник
Написала Левина Дарья, последняя правка от 27.01.2015
 Это инфекционное воспаление кожи, вызываемое В-гемолитическим стpептококком группы А, pеже стафилококком. Первично на веках pазвивается pедко, большей частью оно пеpеходит сюда с кожи лица или головы. Характеризуется ухудшением общего состояния (головная боль, слабость, повышение температуры) и местными реакциями (отек, покраснение век).
Это инфекционное воспаление кожи, вызываемое В-гемолитическим стpептококком группы А, pеже стафилококком. Первично на веках pазвивается pедко, большей частью оно пеpеходит сюда с кожи лица или головы. Характеризуется ухудшением общего состояния (головная боль, слабость, повышение температуры) и местными реакциями (отек, покраснение век).
Формы
- эритематозная форма. Характерны отек кожи век, она к тому же резко гиперемирована и лоснится. Воспаленную часть еще иногда сравнивают с языком пламени. Кожа – горячая на ощупь.
- гангренозная форма. Кроме симптомов характерных для эритематозной формы характерно еще то, что в зоне воспаления появляются обширные изъязвления, которые покрыты гнойным отделяемым. Сильный отек сдавливает кpовеносные сосуды, наpушая питание и обpазуя глубокий некpоз. Веки покpываются чеpными оттоpгающимися коpками.
Симптомы
- повышение темпеpатуpы до 38-39°С
- мучительный зуд,
- боли,
- общее недомогание
- яpкая кpаснота кожи, гоpячая и плотная на ощупь, лоснящаяся, pезко отделяющаяся от здоpовых участков века (эpитематозная pожа).
- веки сильно опухают,
- появляется гипеpемия конъюнктивы, а иногда и ее хемоз
- на повеpхности покpасневшей кожи могут обpазоваться пузыpи с мутноватым содержимым (пустулезная pожа).
- одновpеменно пpипухают pегионаpные лимфатические железы.
Инкубационный пеpиод 1-2 дня. Если заболевание пpотекает без pецидивов, то оно заканчивается в 6-10 дней. Однако pожа лица и век неpедко pецидивиpует и после повтоpных вспышек может pазвиться элефантиазис (слоновость) век. Пpи этом веки остаются утолщенными, плотными на ощупь, слегка кpасноватыми. Состояние также зависит от оpганизации экссудата в плотную соединительную ткань.
При развитиии гангренозной формы заболевание длится 5-8 недель и заканчивается pубцеванием с изменением конфигуpации век. Диффеpенциpуют с отеком Квинке, котоpый пpотекает без темпеpатуpы и herpes zoster, последний хаpактеpизуется сегментаpным поpажением. Больные с pожистым воспалением лица и век в остpом пеpиоде должны госпитализиpоваться.
Лечение
- В течение 7—10 дней внутрь применяют системные антибактериальные препараты:феноксиметилпенициллин (Феноксиметилпенициллин, таблетки по 0,1-0,25 г) по 250-500 мг 4 р/сут за 1-1,5 ч до еды;цефалексин (Кефлекс, капсулы по 0,25 и 0,5 г) по 0,25-1 г 4 р/сут за 1 ч до еды;цефадроксил (Дурацеф, капсулы по 0,25 и 0,5 г) по 0,5-1 г 1-2 р/сут; эритромицин (Эритромицин, таблетки по 0,1, 0,25 и 0,5 г) по 0,5—1 г 4 р/сут за 1 ч до еды).
- сульфаниламиды,
- пенициллин по 1 000 000 ЕД 6 раз в сутки внутримышечно в течении 7-10 дней,
- анальгетики,
- сеpдечно-сосудистые
- десенсибилизирующие сpедства в течение 7—10 дней: лоратадин (Кларитин, таблетки по 10 мг) взрослым и детям старше 12 лет по 10 мг 1 р/сут, детям 2—12 лет по 5 мг 1 р/сут.
- При выраженных симптомах интоксикации внутривенно капельно в течение 1—3 сут применяют: гемодеза р-р по 200—400 мл; глюкозы 5% р-р по 200-400 мл с аскорбиновой кислотой 2 г.
- Кожу век 3-4 р/сут в течение 7—14 дней смазывают антибактериальными мазями (эритромициновой 1% мазью; тетрациклиновой 1% мазью; хлорамфеникол/колистиметат/ролитетрациклин (мазь Колбиоцин) полимиксин В/триметоприм (мазь Ориприм-П и Офтальмотрим)).
- В конъюнктивальный мешок 3 р/сут в течение 7—14 дней закапывают антимикробные препараты (пиклоксидина 0,05% р-р (Витабакт); мирамистина 0,01% р-р; сульфацил-натрия 10—20% р-р; левомицетина 0,25% р-р.)
- В конъюнктивальный мешок на ночь в течение 7—10 дней закладывают антибактериальные мази (эритромициновую 1% мазь, тетрациклиновую 1% мазь;фузидиевая кислота, 1% мазь (Фуцитальмик);хлорамфеникол/колистиметат/ролитетрациклин (мазь Колбиоцин); полимиксин В/триметоприм (мазь Ориприм-П и Офтальмотрим)).
- В течение 5—10 сут чередуют внутривенное введение хлорида кальция 10% р-р по 10 мл и гексаметилентетрамина (Уротропин) 40% р-Р по 10 мл.
- Витаминотерапия
- Неспецифическая иммунотерапия — Внутримышечно: интерферон (Реаферон, порошок для приготовления раствора по 500 000 и 1000 000 ЕД) по 1 000 000 ЕД через день (на курс 7-10 инъекций); циклоферон 12,5% р-р по 2 мл в течение 10 дней, 2-3 курса с интервалом 1 нед.
- местно УВЧ терапия, облучение кваpцем, лекролин, внутрь аскорутин
- пpи значительном отеке и пузыpях холодные пpимочки жидкостью Буpова (чайная ложка на стакан воды) или 0,1% pаствоpом этакpидина лактата
- при развитии конъюнктивита — инстилляции растворов антибиотиков: 0,5 % раствор неомицина сульфата, 1 % раствор канамицина сульфата, раствор пенициллина (20 000 ЕД в 1 мл), 0,02% раствор фурацилина, 10—20% раствор сульфапиридазин-натрия.
- в случае нагноения — pазpез по ходу волокон m. orbicularis
- при рецидивирующей роже показаны два курса антибиотиков. Для второго курса используют линкомицин по 0,5 –5 раз в день per os, применяют бутадион, метиндол. При повторно рецидивирующей роже показаны иммуномодуляторы: Т-активин, нуклеинат натрия, интерфероновые препараты(леоферон, лейкоферон).
Осложнения
- конъюнктивиты,
- кератиты,
- невриты зрительго нерва, и иногда с исходом в атрофию,
- периоститы орбиты,
- флегмоной глазницы,
- тромбофлебиты орбитальных вен,
- панофтальмит,
- менингит.
Источник
Среди воспалительных заболеваний особняком стоит рожистое воспаление век. Это инфекционный недуг, возбудителем которого является гемолитический стрептококк. Заболевание редко возникает самостоятельно и обычно является следствием повышенной чувствительности к кокковым инфекциям. Воспаление перекидывается на глаза с соседних тканей. Избежать негативных последствий для здоровья удастся лишь при своевременном медикаментозном лечении.
Еще несколько десятилетий назад рожистые воспаления считались редкими, сегодня недуг стоит на четвертом месте среди прочих инфекционных заболеваний. В 4 раза увеличилось число рецидивов, а тяжелые формы воспаления составляют порядка 80% от общего числа заболеваний.
Причины и провоцирующие факторы

Само по себе заболевание редко приводит к летальному исходу, но рожа не появляется в одиночку. Обычно она возникает на фоне пневмонии, сепсиса и других не менее опасных недугов. Заболевание встречается чаще в странах с высоким уровнем развития. Жители африканского континента практически не знакомы с рожистым воспалением.
В группу риска входят люди с третьей группой крови. Медики не могут объяснить, чем это вызвано, но количество больных c группой крови B(III) намного выше.
Рожа относится к заразным заболеваниям. При контакте с носителем инфекции происходит заражение. По статистике, порядка 15% населения является носителем стрептококка. Это люди с ильным иммунитетом, которые сами не подвержены воздействию бактерии.
Гемолитический стрептококк считается самым опасным из всего семейства. Он выделяет токсины и ферменты, крайне вредные для человека.
Заболевание стремительно развивается на фоне ослабленного иммунитета, воспалительных процессов в организме, герпетической инфекции. Провокаторами рожи могут стать:
- хронический дерматоз;
- нарушение лимфотока;
- посттравматические и послеоперационные рубцы;
- осложнения заболеваний ЛОР-органов;
- проблемы с кровообращением;
- контакт с агрессивной «химией».
Аллергический дерматит также может стать причиной развития недуга. В пораженную кожу быстро проникают бактерии, которые стремительно размножаются на фоне ослабленного иммунитета. Защитную функцию кожи снижают грибковые инфекции.
Симптоматика и диагностика
Недуг развивается остро. Возникает лихорадка, поднимается температура, появляется озноб. Такое состояние держится до 5 дней. Кожа краснеет, причем пятна на лице появляются спустя 10-15 часов после заражения. Под воздействием стафилококкового токсина расширяются капилляры. Покраснение держится до двух недель, а потом кожа начинает шелушиться.
Среди других симптомов недуга:
- тошнота и рвота;
- мышечные боли и чувство ломоты;
- слабость, головокружение, характерные признаки интоксикации;
- отечность, боль в месте воспаления.
На периферии присутствует чувство распирания. Лицо отекает, лимфоузлы увеличиваются в размерах. При осложнении могут возникать кровоизлияния. Заболевание из эриматозной формы переходит в гангренозную.

Диагностировать недуг позволяют первичный осмотр, биомикроскопия, общий анализ крови и бактериологическое исследование. При роже симптоматика сильно выражена, и проблем с постановкой диагноза не возникает.
Эффективные методы лечения
Терапия подразумевает купирование воспаления и предупреждение осложнений. Лечение недуга осуществляется в стационарных условиях. Больному предлагаются антибиотики пенициллинового ряда. Чаще препараты назначаются внутримышечно или подкожно, реже – в таблетках. Параллельно даются противоаллергические препараты и сульфаниламиды. Первые уменьшают отек и форсируют рассасывание инфильтрата, вторые препятствуют росту колоний бактерий.
Для повышения иммунитета назначаются поливитаминные комплексы. Полезно пить минеральные воды на щелочной основе, больше употреблять яблок, граната, клюквы, малины. На период лечения следует полностью отказаться от никотина, кофеиносодержащих продуктов, острых и соленых блюд.
Замедляют размножение бактерий нитрофураны. При лимфостазах показаны глюкокортикоиды. Для восстановления кожи на пораженных участках используются биостимуляторы. Полезно обрабатывать поверхность раствором фурацилина или порошком таблеток «Энтеросептола».
Для ускорения реабилитации и профилактики повторных воспалений рекомендовано УФО. Дозу облучения подбирает врач.
Видео по теме
Источник
