Рентгенологические симптомы воспаления пародонта
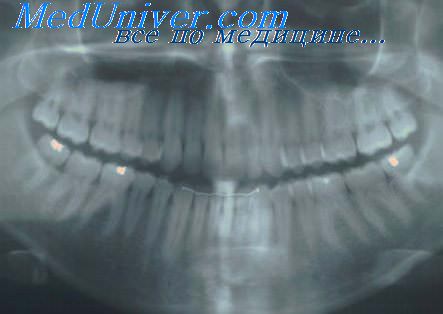
Рентгенологические стадии пародонтита. Оценка прогрессирования пародонтита
Степень активности костных деструктивных изменений определяют по характеру контура зон резорбции, их четкости, наличию очагов остеопороза. Рентгенологические проявления пародонтита по их выраженности и глубине можно разделить на следующие стадии:
1) начальные — когда исчезают лишь замыкающие пластинки гребней и самые их верхушки, но высота перегородок существенно не меняется. Наряду с этим имеются и такие межальвеолярные гребни, в которых видны только участки остеопороза;
2) средние — по глубине и тяжести стадий поражения, когда межальвеолярные гребни разрушены более чем на треть их высоты, костная ткань отсутствует на уровне щечной части и аппроксимальной трети корней;
3) тяжелые — межальвеолярные перегородки разрушены более чем на половину их высоты, корни обнажены более чем на половину их длины.
Костный процесс может быть очаговым, распространенным и генерализованным, иметь различную глубину в разных отделах альвеолярных отростков.
Как правило, деструктивный процесс в пародонте чаще всего начинает выявляться на уровне пришеечного отдела зубов. Первыми исчезают кортикальные выстилки межальвеолярных перегородок, затем вовлекаются более глубокие зоны перегородок.

На этапе начальных рентгенологических проявлений костные изменения могут быть обратимы. По мере нарастания воспалительных изменений кортикальные пластинки межальвеолярных перегородок разрушаются и исчезают. Этот процесс наблюдается как в выступающих участках гребней между альвеолами, так и в глубине лунок, вызывая расширение переодонтальных щелей. Если воспалительный процесс в ПК не исчезает, кортикальная выстилка может исчезнуть на всем протяжении лунки и корни зубов окружает разреженная, нечетко очерченная костная ткань.
При этом следует учитывать, что хотя работами ряда отечественных и зарубежных специалистов давно доказано, что начальные костные проявления появляются в интерпроксимальной зоне, физиологическое ремоделирование, постоянно происходящее в этих отделах, может на некоторый период скрыть как качественные, так и количественные изменения. В частности, рентгенологическая плотность кортикальной замыкающей пластинки альвеолярного края тесно связана с букко-лингвальной его шириной. Именно поэтому остеопороз раньше проявляется у верхушек центральных зубов.
У пациентов с пародонтитом средней степени отмечается деструкция костной ткани межзубных перегородок до 1/3, наблюдается расширение периодонтальной щели в пришеечной области.
При пародонтите тяжелой степени глубина зон резорбции превышает 1/2 расстояния от эмалево-цементной границы до верхушки корней в области поражения.
Наиболее выраженные деструктивные изменения наблюдаются при рентгенологическом исследовании пациентов с быстро прогрессирующим пародонтитом, у которых определяются генерализованное поражение костной ткани на всем протяжении альвеолярных отростков челюстей, полное разрушение кортикальных пластинок, обширные очаги остеопороза с размытыми, нечеткими границами. Глубина зон резорбции у 80 % пациентов превышает 1/3—1/2 расстояния от эмалево-цементной границы до верхушки корней зубов в области поражения.
Очаги глубокой костной деструкции, как правило, выявляются в зонах травматических узлов, нависающих краев пломб или неправильно изготовленных коронок, тесно расположенных зубов. Убыль костной ткани в области моляров у 70 % пациентов с пародонтитом тяжелой степени и 84 % больных с быстро прогрессирующим пародонтитом захватывает область фуркаций: вертикальная убыль кости в этих участках составляет от 4 до 7 мм, что соответствует II—III степени поражения фуркаций по Tarnow— Fletcher.
Таким образом, рентгенологическое исследование является важнейшим способом диагностики распространения деструктивных изменений из тканей десны на краевые костные отделы альвеолярных отростков, позволяет определить характер, степень их активности и глубину разрушения альвеолярного края, выявляет анатомические особенности зубов и челюстей, влияющие на течение заболевания, а также кариозные поражения и их осложнения. Оно является обязательным элементом клинического исследования пациентов на всех этапах лечения заболевания и при динамическом наблюдении за результатами.
— Также рекомендуем «Микробиологическое исследование в стоматологии. Микроскопия зубной бляшки»
Оглавление темы «Основы диагностики в стоматологии»:
1. Проблемы отечественной литературы по стоматологии. Этапы стоматологического обследования
2. Эффективность диагностики в стоматологии. Ступени диагностического процесса
3. Семиотика в стоматологии. Симптомы и синдромы стоматологических заболеваний
4. Клиническая диагностика заболеваний пародонта. Стоматологический анамнез
5. Пародонтологический статус. Стадии воспаления пародонта
6. Измерение пародонтального кармана. Эксудат пародонтального кармана (ПК)
7. Рентгенологические методы в стоматологии. Задачи стоматологической рентгенографии
8. Компьютерная томография в стоматологии. Прицельная рентгенография при пародонтите
9. Рентгенологические стадии пародонтита. Оценка прогрессирования пародонтита
10. Микробиологическое исследование в стоматологии. Микроскопия зубной бляшки
Источник
При данном виде патологии хорошо выражены рентгенологические признаки, обусловленные воспалительно-дистрофическим процессом в пародонте. Активное течение его дает обширные, относительно быстро прогрессирующие очаги деструкции, формирует костные карманы (рис. 2.3 а, б). Контуры деструктивных зон в этих случаях изъедены, отсутствуют четкие границы сохранившейся и разрушенной костной ткани. Вокруг зон деструкции видны участки пятнистого остеопороза. При стихании воспалительных явлений границы разрушенных альвеолярных краев начинают контурироваться более отчетливо, исчезают очаги остеопороза, однако высота разрушенных межальвеоляр-ных перегородок никогда не восстанавливается (рис. 2.4). Нередко при клиническом осмотре нет признаков выраженных воспалительных явлений, а на рентгенограмме деструктивный процесс распространяется в глубь лунки. Об этом свидетельствуют постепенное исчезновение кортикальной пластинки вдоль всего корня, формирование костного кармана.
Начальными симптомами пародонтита являются остеопороз вершин межальвеолярных перегородок, разволокнение их кортикальных пластинок с последующим исчезновением. При этом вершины становятся «разлохмаченными», «изъеденными», незначительно снижается высота альвеолярного отростка (рис.2.5). Можно наблюдать также расширение периодонтальной щели в пришеечной области, располагающееся симметрично либо только с одной стороны.
По мере прогрессирования процесса усиливается резорбция межальвеолярных перегородок. Для легкого пародонтита характерно снижение высоты альвеолярного отростка до 1/3 длины корня (рис. 2.6). Следует отметить, что у разных групп зубов уровень резервирования может быть различным (неравномерная убыль костной ткани).
Пародонтит средней тяжести характеризуется дальнейшим снижением высоты межальвеолярных перегородок до 1/2 длины корня (рис. 2.7 а, б). При этом выражены явления остеопороза: повышена прозрачность кости, ее трабекулярный рисунок смазан, усилена крупнопетлистость, пораженный участок без резких границ переходит в нормальную кость. Формируются пародонтальные карманы, так как резорбция костной ткани у отдельных зубов или их групп идет вдоль корня. При пародонтите различают горизонтальный, вертикальный или кистеобразный типы резорбции. У одного больного можно наблюдать сочетание различных типов резорбции — смешанный тип атрофии (рис. 2.8).
Рис. 3.7. Панорамная рентгенограмма нижней челюсти (а) и верхней челюсти (б). Убыль костной ткани при пародонтите средней степени тяжести.
Рис. 3.8. Панорамная рентгенограмма нижней челюсти. Горизонтальная и вертикальная резорбция костной ткани альвеолярного отростка при пародонтите. Неоднородность картины у различных групп зубов. Костный карман в области 47.
Тяжелый пародонтит характеризуется неравномерной убылью костной тканиальвеолярного отростка более чем на 1/2 длины корня (рис. 2.9 а, б и 2.10). Могут быть зубы с резорбцией стенок лунки до верхушки корня, с явлениями резорбции в области фуркации. Уровень альвеолярного отростка у разных зубов и даже с различных сторон одного зуба варьирует.
Ремиссия может проявляться в виде двух вариантов рентгенологической картины. В первом варианте изменения остаются стабильными длительное время. Во втором варианте исчезают обратимые рентгенологические признаки—остеопороз, расширение периодонтальной щели у вершин межальвеолярных перегородок, появляется четкость контуров самих перегородок (рис 2.11). Может возникать впечатление «восстановления» костной ткани, когда выявляются ранее резко остеопоротически перестроенные костные структуры. Однако при пародонтите в стадии ремиссии со стороны костной ткани наблюдаются только явления стабилизации процесса без восстановления утраченной ткани, что клинически проявляется оголением корней на том или ином протяжении в зависимости от тяжести заболевания.
Источник
Рентгенологический метод — один из важных в диагностике и планировании лечения заболеваний пародонта. Он не является главным, поскольку не всегда выявляет начавшуюся деструкцию костной ткани альвеолярного отростка, особенно с вестибулярной его поверхности, не позволяет оценивать состояние мягких тканей периодонта и уровень эпителиального прикрепления.
При пародонтите рентгенологические изменения не совпадают с клиническим проявлением заболевания, следовательно, не могут являться способом ранней диагностики патологий.
Для получения полноценной рентгенологической картины при отсутствии ортопантомографа должно быть произведено не менее 4—6 снимков. Делать снимки лучше по определенной схеме, а именно в области зубов: 16, 15, 21, 25, 26, 35, 36, 41, 45, 46 что, с одной стороны, дает возможность изучить изменения костной ткани в области всех групп зубов, а с другой — получить информацию о симметричности поражения.
Глубину кармана измеряют с помощью специальной градуированного зонда ВОЗ, штифтов, контрастных растворов, а степень подвижности — по Е. Е. Платонову.
Выделяют 3 степени подвижности зуба.
-При I степени отмечается подвижность по отношению к коронке соседнего зуба в щечно-язычном (небном) или губноязычном (небном) направлениях не более чем 1 мм;
-II степень — подвижность более чем на 1 мм в тех же направлениях; появляется подвижность и в небно-дистальном направлении;
-III степень — зуб подвижен во всех направлениях; зуб может наклоняться в сторону отсутствующего соседнего и т. д.
Штифты имеют преимущество перед растворами и пластическим материалом. Наиболее безопасными являются гуттаперчевые штифты. Штифты вводят в карман в осевом направлении до появления упругого сопротивления, которое расценивается как дно кармана. При наличии костных карманов штифт вводят до их дна.
Активный процесс в пародонте характеризуется изменениями всех структурных его компонентов. Степень изменения тканей имеет прямую корреляцию со степенью тяжести заболевания.
Рентгенологические признаки воспаления пародонта:
-Нарушение целостности компактной пластинки вершины межзубной перегородки.
-Расширение периодонтальной щели у шейки зуба.
-Остеопороз межзубных перегородок.
-Неравномерная резорбция альвеолярного отростка челюсти.
— Деструкция межзубных перегородок.
Нарушение целостности компактной пластинки вершины межзубной перегородки. Прерывистость и нечеткость контура кортикальной пластинки является одним из ранних признаков пародонтита, свидетельствует о начавшемся апикальном снижении эпителиального прикрепления, воспалительном процессе в костной ткани и формировании патологического кармана. Исчезновение кортикальной пластинки в первую очередь отмечается на медиальной или дистальной поверхностях перегородки, затем — в области вершины перегородки.
Расширение периодонтальной щели в области шейки зуба, в виде клина, с медиальной и дистальной поверхностей ее поверхности, также свидетельствует о появлении пародонтального кармана. Вершина клина всегда направлена к корню зуба.
Остеопороз межзубных перегородок. Остеопороз может быть очаговым, захватывать только вершины межзубных перегородок, или диффузным, охватывающим альвеолярный отросток.
Диффузный или системный остеопороз характеризуется следующими признаками: сужение (исчезновение) просвета в периодонтальной щели; истончение кортикальных пластинок лунок зубов; «смазанность» костного рисунка.
Деструкция межзубных перегородок. Межзубные перегородки выглядят неравномерно усеченными. Могут иметь вид ступенек и называются «ступеньки Евдокимова». Такая картина наблюдается чаще при наличии костного пародонтального кармана. Важным в диагностировании карманов и наличии травматических узлов является выявление их причины. Причиной глубоких костных карманов могут быть: поддесневой зубной камень, нависающие края пломбы, искусственные коронки, смещение зубов, особенности прикуса. Структура костной ткани становится менее четкой, расплывчата. Костномозговые пространства расширены, что создает впечатление появления крупноячеистого структурирования ткани. Костные балки местами исчезают.
Появление вертикальных темных («пальцевидных») полос в центре межзубных перегородок обусловлено глубоким проникновением воспалительного процесса в кость. Такое проявление может быть за счет деструкции костных балок. Такое состояние называют по имени автора — » интерсептальные щели Евдокимова». Они обнаруживается при значительном снижении высоты межзубных перегородок и остеопорозе.
В тех случаях, когда имеются другие факторы, провоцирующие воспаление в пародонте (травматическая окклюзия, нависающий край коронки, пломбы, отсутствие контактного пункта и т.д.), более типичным является вертикальный тип резорбции межзубных перегородок. Это У-образной формы тень, локализующаяся с одной или двух поверхностей корня зуба, который является одной из стенок такого дефекта. Клинически всегда обнаруживается костный карман.
Неравномерная резорбция альвеолярного отростка челюсти. Для пародонтита характерно неравномерная резорбция альвеолярного отростка. Уровень снижения и их высота в разных отделах челюсти могут быть разными, и зависят от выраженности воспалительного процесса. Клинически такой тип резорбции соответствует образованию патологических карманов. Участки резорбции могут указывать на наличие травматических узлов.
При необходимости следует прибегать к общеклиническим методам исследования (анализ крови, мочи, глюкозурический профиль, УЗИ и др.) и обследования у специалистов (гастроэнтеролог, кардиолог, эндокринолог, терапевт и др.).
Рекомендуемые страницы:
Источник
Пародонтит — коварное и распространенное стоматологическое заболевание. Оно развивается постепенно и на начальной стадии не вызывает резкого дискомфорта, поэтому многие люди не сразу отправляются в больницу. Чтобы вовремя заметить болезнь и обратиться за помощью, нужно четко знать, что такое пародонтит и как он проявляется.
Что такое пародонтит?
Зуб окружает комплекс тканей, называемых пародонтом. В него входят десна, костная лунка, корень и связки. Эта сложная система выполняет разноплановые задачи:
- фиксирует зубные единицы в нужном месте;
- распределяет жевательную нагрузку;
- управляет мышцами;
- предотвращает инфицирование костей и мягких тканей.
Читайте также:
- Лечение пародонтоза, обзор 16 эффективных методов
- Обзор недорогих и эффективных средств для лечения пародонтоза в домашних условиях
Если по каким-либо причинам слаженная работа нарушается, возникает опасная болезнь — пародонтит. Она характеризуется воспалением тканей пародонта и разрушением альвеолярных отростков. При отсутствии лечения вызывает пародонтоз зубов, подвижность, выпадение, гнойные выделения, абсцесс десны.
Читайте также: пародонтоз у детей, причины, симптомы и методы лечения
Патология часто проявляется на фоне хронических заболеваний. В зоне риска находятся люди, страдающие сахарным диабетом, гипотиреозом, язвой желудка, сердечной недостаточностью. Им необходимо комплексное лечение, нацеленное на оздоровление всего организма.
Причины пародонтита
Существует несколько причин развития патологии. Одной из самых распространенных считается проникновение микроорганизмов внутрь мягких тканей. Диагностика пародонтита обычно показывает присутствие в ротовой полости Prevotella intermedia, Porphyromonas gingivalis, Treponema denticola, Actinobacillus actinomycetemcomitans.
Другими причинами болезни выступают:
- аномалии прикуса;
- скученность зубов;
- высокий тонус жевательной мускулатуры;
- травмирование слизистой оболочки;
- плохое кровоснабжение десен;
- недостаток витаминов и минералов.
Способствующими факторами считаются зубной налет, остатки пищи в межзубных промежутках, повреждение десен неправильно подобранной зубной щеткой, курение.
Симптомы и признаки
Болезнь имеет несколько стадий. Начальный этап — гингивит — проявляется кровоточивостью десен. Небольшие следы крови при чистке зубов или пережевывании твердой пищи редко вызывают опасения. Человек думает, что случайно оцарапал слизистую оболочку и не обращается к врачу.
На второй стадии пародонтита симптомы и лечение у взрослых неотрывно связаны между собой. Человек не может игнорировать тревожные признаки. У него наблюдаются:
- неприятный запах изо рта;
- уплотнение десен;
- увеличение промежутков между зубами;
- сильная кровоточивость.
На третьей стадии возникает чувствительность зубов на перепады температур, острую и сладкую пищу. Десны значительно опускаются, и корневые шейки обнажаются. Вместе с кровью из ранок выделяется гной, зловоние изо рта делается нестерпимым.
Десны опухают, зубы шатаются и начинают выпадать. Иногда наблюдается резкое ухудшение общего самочувствия: головокружение, повышение температуры тела, головная боль.
Рентгенологические признаки
Поставить точный диагноз и определить стадии пародонтита помогают рентгенологические исследования. На снимках хорошо проявляются воспалительно-дистрофичные процессы в пародонте. Посмотрев фото, специалист четко видит костные карманы, очаги деструкции, разрушенные ткани.
Степень деструктивных изменений определяются по четкости контура зон резорбции и присутствию признаков остеопороза. Выделяют начальную, среднюю и тяжелую стадию рентгенологических проявлений пародонтита.
Обычно деструкция проявляется у пришеечного отдела, поражая кортикальные выстилки межальвеолярных перегородок, и лишь потом проникает в более глубокие зоны. Разрушение костной ткани может происходить в разных отделах альвеолярных отростков.
Чем опасен пародонтит?
Воспалительные заболевания полости рта таят опасность, далеко выходящую за рамки стоматологии. При ослаблении иммунитета токсичные вещества и бактерии с легкостью проникают в кровеносную систему и разносятся по органам и тканям. Происходит отравление организма, провоцирующее заболевания внутренних органов, ОРВИ, эндокринные нарушения.
В запущенной стадии пародонтита страдает сердечнососудистая система. Сосудистые стенки истончаются, развивается атеросклероз, ведущий к инфаркту и инсульту.
Инфекционный процесс во рту — серьезная проблема во время беременности. Из-за гормонов у женщин меняется химический состав слюны и нарушается проницаемость сосудов. Слизистая оболочка часто раздражается и становится уязвима к бактериям. Появляется кровоточивость, воспаление, ранки во рту. Прогрессирующий пародонтит при беременности может вызывать отравление плода токсинами и выкидыш.
Первый признак пародонтита – кровоточивость десен
Классификация
Чаще всего пародонтит является последствием гингивита — воспаления десен. Если запустить процесс, он распространяется вглубь, поражает зубные лунки и разрушает костную ткань.
По течению болезни пародонтит классифицируется на:
- острый;
- хронический;
- абсцедирующий.
По степени распространения он бывает очаговым, то есть локализованным на одном участке, и генерализованным, затронувшим все ткани пародонта.
Острый пародонтит
Острая форма обычно поражает пародонт 1-2 зубов и начинается внезапно с ярко-выраженными симптомами. Человек страдает от:
- сильной боли при жевании;
- кровоточивости десен;
- припухлости в месте поражения.
Если заболевание не начать своевременно лечить, оно перетекает в хроническую форму
Такая разновидность болезни возникает из-за иммунных нарушений, термического или химического ожога слизистой, механических травм, неправильно поставленной пломбы, плохо подогнанного зубного протеза.
Хронический
Вялотекущий и длительный воспалительный процесс в ротовой полости называется хроническим пародонтитом. Он сопровождается:
- кровоточивостью;
- зудом;
- скоплением зубного камня;
- неприятным запахом изо рта;
- подвижностью зубов;
- гнойными выделениями;
- общей интоксикацией.
Хроническая болезнь имеет циклическое течение, для которого характерны периоды обострения и ремиссии. Выраженность симптомов зависит от степени тяжести патологии.
Локализованный
Очаговой или локализованный пародонтит — воспалительный процесс, затрагивающий один или несколько зубов. Его особенность в том, что даже если болезнь прогрессирует долго, она не распространяется на другие ткани пародонта. Заболевание бывает острым и хроническим.
При хроническом пародонтите зубы начинают расшатываться
Клиническая картина проявляется кровоточивостью десен, отечностью, болью во время жевания, гиперемией.
Генерализованный пародонтит
Генерализованная форма характеризуется деструктивно-воспалительным процессом, поражающим все ткани пародонта. Болезнь охватывает большинство зубов, с трудом поддается лечению и приводит к частичной или полной адентии.
Именно генерализованный пародонтит обычно становится причиной интоксикации, развития сердечнососудистых и эндокринных заболеваний.
Маргинальный
При инфекционном поражении пародонта стоматолог ставит диагноз — маргинальный пародонтит. Болезнь возникает, когда бактерии через крошечные микротрещинки в слизистой оболочке попадают вглубь мягких тканей.
Поражаются зубные лунки, связки, корневая система, альвеолярная кость. Заболевание имеет локализованный характер и затрагивает определенную часть пародонта. Чаще всего протекает в хронической форме.
Агрессивная форма быстрым развитием воспалительного процесса и формированием больших зубодесневых карманов
Протетический
Протетический пародонтит развивается из-за протезирования. Врачи выделяют такие причины:
- травматическое влияние съемных и несъемных протезов;
- побочное действие стоматологических манипуляций.
Лечебные меры заключаются в устранении воспалительного процесса. Для этого проводят санацию ротовой полости и стараются максимально освободить протезное ложе от базиса, чтобы уменьшить повреждение краевого пародонта.
Что такое агрессивная форма пародонтита?
Она выделяется быстрым развитием воспалительного процесса и формированием больших зубодесневых карманов. Существует несколько форм агрессивного пародонтита:
- препубертатная;
- ювенильная;
- быстротекущая.
Основными причинами развития считаются иммунные и микробные факторы. Для клинической картины характерно отсутствие острой боли при интенсивном разрушении костной ткани.
При тяжелой форме дно кармана становится больше 5 мм
Пародонтит легкой, средней и тяжелой степени тяжести, признаки на фото
Симптомы и лечение пародонтита разной степени тяжести можно разглядеть на фото, которые представлены ниже.
- Легкая форма отличается уменьшением альвеолярной кости на треть высоты зубного корня. Глубина пародонтального кармана достигает 3,5 мм. Пораженные единицы остаются неподвижны.
- Средняя форма диагностируется, когда глубина кармана увеличивается до 5 мм, уменьшение альвеолярной кости составляет половину от высоты корня, подвижность зубов слабая.
- При тяжелой форме дно кармана становится больше 5 мм, а альвеолярная кость убывает сильнее, чем наполовину от высоты корня, зубы шатаются и кровоточат.
На тяжелой стадии в десневых карманах может скапливаться гной. Если вовремя не приять меры, это становится причиной абсцесса.
Пародонтит у детей, отличия
У маленьких пациентов основными причинами пародонтита выступают недостаточная гигиена, травмы слизистой оболочки, слабый иммунитет, патогенные бактерии. Как и у взрослых, заболевание бывает:
- локальным;
- генерализованным;
- острым;
- хроническим.
Симптомы детского пародонтита не отличаются от признаков болезни у взрослых
Кроме этих форм врачи выделяют две разновидности, характерные только для детей:
- препубертатный, развивающийся во время роста молочных зубов;
- пубертатный, диагностирующийся у подростков.
Симптомы детского пародонтита не отличаются от признаков болезни у взрослых пациентов. У детей появляется налет на зубах, оголяются корни, возникают запах изо рта, боль при пережевывании пищи, кровоточивость, лимфоузлы увеличиваются.
Лечение пародонтита
Если есть признаки пародонтита, лечение нужно доверить опытному врачу. Во время диагностики стоматолог:
- выслушивает жалобы;
- выясняет особенности прикуса;
- проверяет наличие зубного камня и характер зубной бляшки при помощи специальных красителей;
- изучает плотность, цвет десен и подвижность зубов.
Затем пациента отправляют на рентген, чтобы выявить все очаги воспаления и глубину поражения тканей. Врач заполняет пародонтограмму — карту, указывая в ней состояние всех зубных единиц, и назначает лечение.
Терапия зависит от тяжести и локализации заболевания. Обязательными мероприятиями являются:
- удаление налета и зубного камня;
- очищение пародонтальных карманов;
- полировка зубов;
- санация рта;
- пломбирование кариозных полостей;
- устранение дефектов протезирования;
- исправление прикуса.
В запущенной форме может потребоваться хирургическое вмешательство. Операция восстанавливает поврежденную костную ткань и убирает рецессии десны.
Пародонтит — лечение в домашних условиях
Для лечения обычно назначают антибиотики. Хорошо себя зарекомендовали препараты:
- Метранидозол;
- Сифлокс;
- Тавирид.
При лечении пародонтита практически всегда назначают антибиотики
Дозировку и положительность приема определяет врач, исходя из состояния пациента. В комплексной терапии используются:
- полоскания рта;
- промывание десен перекисью водорода, Мирамистином, Хлоргекседином;
- аппликации на очаги воспаления.
В домашних условиях медикаментозное лечение разрешается комбинировать с народными средствами.
Аппликации на десны
Избавиться от воспаления и кровоточивости десен помогают гелевые аппликации. Для процедуры подходят препараты:
- Метрогил Дента;
- Пародиум;
- Дентамент.
Небольшую порцию геля закладывают в пародонтальные карманы на 30 минут дважды в сутки. Средний курс 7-10 дней.
Массаж десен
Чтобы улучшить ток крови в пораженной зоне, требуется регулярный массаж, который можно делать самостоятельно.
- Вымойте руки и обработайте спиртом.
- Средним и указательным пальцем осуществляйте массажные движения по линии тока крови 10 минут.
- Повторяйте сеансы 2-3 раза в день на протяжении месяца.
Массаж десен улучшает кровообращение
Процедуры пропускать нельзя. Только так можно добиться заметного результата.
Лечение десен при пародонтите народными средствами, обзор препаратов
Хорошо снимают воспаление и вытягивают гной тампоны с облепиховым маслом.
- Возьмите стерильный тампон.
- Пропитайте облепиховым маслом.
- Приложите к больной десне на четверть часа.
- Повторяйте терапию 4 раза в день.
Быстро убивают патогенную флору и заживляют ранки продукты пчеловодства. Для лечения подходит ягодно-медовая смесь. Соедините по 1 ст. л. калины и рябины и смешайте с майским медом 1: 4. Принимайте по 1 ч. л. после еды, медленно рассасывая во рту, пока признаки болезни не исчезнут.
Для полоскания десен берут лекарственные травы:
- липовый цвет;
- ромашку;
- дубовую кору.
1 ст. л. сырья залейте 200 мл кипятка, прикройте крышкой, полотенцем и оставьте на 2 часа. Отцедите жидкость и используйте для полосканий каждые 2 часа. Чтобы повысить эффективность настоя, растворите в нем 1 ч. л. меда. Курс 10 дней.
В комплексной терапии можно использовать облепиховое масло
Справиться с симптомами пародонтита за неделю можно, обрабатывая десны специальным лекарством. Отмерьте 8 капель спиртовой настойки календулы и соедините с 10 каплями перекиси водорода. Разведите смесь 2 ст. л. кипяченой остывшей воды. Смачивайте тампон и аккуратно протирайте больные участки 4 раза в сутки.
Зубные пасты при пародонтите, какая лучше?
При пародонтите используйте лечебные зубные пасты с содержанием антисептических средств, фтора, витаминов, экстрактов лекарственных трав. Они предотвращают истончение эмали, укрепляют зубы, снимают отечность и воспаление десен.
Для лечения и профилактики стоматологи рекомендуют пасты:
- Пародонтакс;
- Спалт Актив;
- Асепта;
- Элмекс Сенситив;
- Лакалут Актив;
- Лесной бальзам;
- ПрезиДент Эксклюзив.
Чистку осуществляйте многоуровневой зубной щеткой средней жесткости с перекрестной щетиной. Процедуру проводите круговыми движениями, избегая чрезмерного давления, в течение 3-5 минут. Труднодоступные места очищайте ирригатором. После полощите рот подсоленной водой. На 200 мл воды 1 ч. л. соли.
Стоматолог подберет вам хорошую зубную пасту, специально предназначенную для лечения пародонтита
Шинирование зубов при пародонтите
При пародонтите зубы начинают менять положение в ряду и расшатываются. Чтобы укрепить их, врачи применяют шинирование. Самый распространенный вариант —шинирование стекловолокном, которое делают двумя способами:
- на внутренней стороне зубов стоматолог просверливает канавку, вставляет нить из стекловолокна и закрепляет композитом. Метод используется при длительной терапии;
- нить накладывается с внутренней стороны поверхностно. Процедура целесообразна как временная мера после проведенного лечения или травмы десны.
Стекловолокно помогает на начальной стадии пародонтита. В запущенных случаях рекомендуется шинирование коронками или бюгельнгыми протезами.
Лечение пародонтита аппаратом Вектор
Впечатляющие результаты обеспечивает аппарат Вектор. Это прибор, осуществляющий лечение ультразвуковыми колебаниями. Частота волн — 25 кГЦ. После курса у пациента наблюдаются:
- снятие воспаления;
- устранение зубного камня;
- улучшение кровообращения в тканях;
- заживление повреждений;
- исчезновение неприятного запаха;
- прекращение кровоточивости;
- уменьшение пародонтальных карманов;
- укрепление зубов.
Вектор эффективно очищает пародонтальные карманы
На зубную поверхность помещают пасту, содержащую кальций. Ультразвуковые колебания приводят к кавитации. Зубной камень и налет с легкостью отделяются от коронок и корней. Очищение производят при помощи разных насадок.
Продолжительность сеанса от 40 минут до 2 часов. Количество процедур стоматолог назначает индивидуально.
Лазером
Современный и эффективный способ лечения пародонтита — использование лазерного луча. Он обеспечивает биостимулирующее действие и уничтожает поврежденные клетки. Применение лазерной установки гарантирует:
- заживление ран;
- устранение отечности;
- уничтожение бактерий;
- снятие воспаления;
- прекращение кровоточивости десен.
В стоматологической практике востребованы фотодинамические, диодные, СО2-лазеры. Оборудование генерирует лучи, стерилизующие пародонтальные карманы и чистящие зубной камень. Лазерный светодиод коагулирует пораженные ткани и устраняет патогенную флору.
Лазер оказывает биостимулирующее действие и уничтожает поврежденные клетки
Хирургическое лечение
Если глубина зубодесневого кармана увеличивается, и воспаление не проходит, применяют хирургические методы.
- Лоскутная операция. Врач делает надрез на десне и кюреткой или лазером чистит пародонтальные карманы. Для стимуляции роста костной ткани полость карманов заполняют остеогенными препаратами и накладывают швы.
- Гингивопластика. Убирает лишние ткани, выравнивает высоту десен, придает эстетичный вид ротовой полости после проведенных хирургических операций.
- Гингивэктомия. Назначается для уменьшения глубины пародонтальных карманов, предотвращения воспаления и разрушения костной ткани. Операцию делают под местной или общей анестезией.
После хирургических манипуляций пациенту назначают антибактериальные препараты широкого спектра, чтобы предупредить осложнения.
Пародонтит проще предотвратить, чем лечить. Для этого соблюдайте правила личной гигиены, регулярно чистите зубной камень, обогащайте рацион продуктами, содержащими кальций, откажитесь от вредных привычек и раз в полгода проходите профилактические осмотры в стоматологической клинике.
Источник

