Реактивное воспаление у ребенка
 Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Болезнь является весьма распространённой, так как появляется вследствие поражения тела инфекцией, сбоев в иммунитете, респираторных нарушений и других причин. Медицинская статистика показывает большую склонность к реактивному артриту у ребенка мужского пола, но риск остаётся высоким и у девочек.
Болезнь не угрожает жизни, но приносит серьёзные сложности для жизнедеятельности, её важно начать вовремя лечить.
Что это такое?
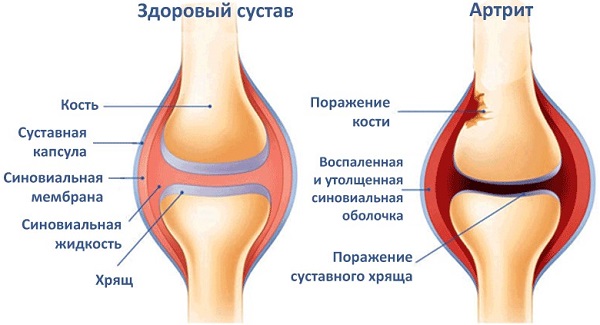
Реактивный артрит (РА) – воспаление суставов, которое носит вторичный характер и развивается после перенесенной внесуставной инфекции. Ранее считалось, что при этом заболевании микробы в полости сустава не обнаруживаются. Современная наука доказала, что при РА можно выявить антигены возбудителей в синовиальной оболочке или жидкости с помощью специальных методов исследования.
Среди детей до 18 лет РА впервые развивается примерно у 30 человек из 100000. Распространенность этого заболевания – 87 случаев на 100000 детского населения. Среди всех ревматических заболеваний в детском возрасте доля РА составляет 40 – 50%. Таким образом, реактивный артрит (не путать с ревматоидным!) – достаточно распространенная болезнь суставов у детей.
Причины развития
Аномальная реакция иммунной системы – основная причина возникновения реактивного артрита у детей. В результате иммунного ответа на внедрение болезнетворных микроорганизмов вырабатываются антитела, которые уничтожают чужаков. Иногда организм перестает понимать разницу между рецепторами клеток внутреннего слоя, выстилающего сустав и клетками микробов. Поэтому вместе с микроорганизмами иммунитет по ошибке уничтожает ткани суставов собственного организма. Ненормальная иммунная реакция запускает реактивный воспалительный процесс, разрушающий сустав.
Инфекции, которые могут спровоцировать заболевание:
- Инфекции дыхательных путей и неспецифические чаще приводят к реактивному артриту у ребенка, чем урогенитальные или кишечные. Ему в половине случаев предшествуют болезни дыхательных путей: ангина, ОРЗ, бронхит, фарингит;
- На втором месте – возбудители кишечных инфекций: иерсинии, сальмонеллы, шигеллы, кампилобактер;
- Реже всего у детей встречается воспаление суставов, вызванное возбудителями урогенитальных инфекций: хламидий, уреаплазмы, гонококков, микоплазмы.
По разным данным, связь с возбудителем удается точно установить в 50-60% случаев.
У дошкольников чаще развивается артрит тазобедренного сустава. У школьников и подростков – голеностопного или коленного сустава. Мелкие суставы рук и ног у детей при реактивном артрите нечасто оказываются повреждены.
Развитие реактивного артрита зависит не столько от инфекции, сколько от предрасположенности. 85% больных имеют отягощенную наследственность – являются носителями антигена HLA-B27. Для них риск развития реактивного артрита в 50 раз выше.
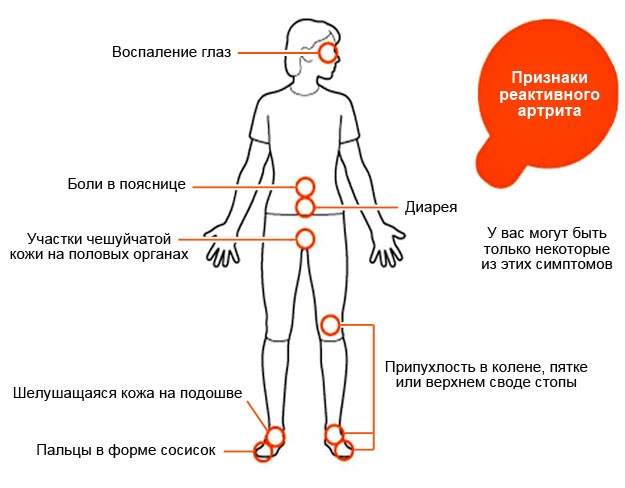
Симптомы и первые признаки
Реактивный артрит у детей Комаровский Е. О. описывает следующей симптоматикой:
- лихорадочное состояние, температура часто достигает 38-39°С;
- глюмерулонефрит;
- тошнота с приступами рвоты, но рвотные позывы появляются не всегда;
- болевые ощущения в любой части головы с головокружением;
- плеврит;
- быстрая утомляемость, слабость;
- признаки болезни проявляются спустя 2-3 недели после инфекционного заболевания;
- ухудшение аппетита и похудание;
- аортальная недостаточность;
- увеличение объёмов лимфоузлов в паху;
- патологии сердечно-сосудистой системы.
Наиболее эффективно лечение реактивного артрита у детей при обнаружении патологии на первом этапе, но в этот период мало характерных симптомов. Недуг полностью излечим на начальной стадии. Если не лечиться или использовать неправильный курс, развивается хроническая форма.

Диагностика
В домашних условиях можно заподозрить реактивный артрит, если воспалению сустава предшествовало какое-либо инфекционное заболевание, а также судя по характерной клинической картине, описанной выше. Далее следует показать ребенка врачу, не начиная самостоятельно никакого лечения, ведь точный диагноз реактивного артрита ставится только после проведения анализов и инструментальных исследований. Все дети с подозрением на реактивный артрит должны быть направлены к ревматологу.
Этапы диагностики:
- Сбор анамнеза.
- Визуальный осмотр.
- Клинический анализ крови (возможно повышение количества лейкоцитов, СОЭ).
- Анализ мочи (также могут быть повышены лейкоциты).
- Ревмопробы (биохимический анализ крови на антистрептолизин О (антитела к стрептококку), СРБ, сиаловые кислоты, общий белок, фибриноген, мочевая кислота, циркулирующие иммунные коплексы), ревматоидный фактор.
- Мазки из мочеиспускательного канала, цервикального канала, конъюнктивы глаза (в случае перенесенной мочеполовой инфекции могут быть выделены хламидии.
- Посев кала на дизгруппу (после кишечной инфекции возможен высев патогенных микроорганизмов – сальмонелл, шигелл, иерсиний).
- Серологические реакции на выявление антител к возбудителям кишечных инфекций.
- Реакция иммунофлюоресценции на обнаружение антигенов хламидий в сыворотке крови и синовиальной жидкости.
- Иммуноферметный анализ – выявляет антитела к хламидиям в сыворотке крови и суставной жидкости.
- Анализ синовиальной жидкости. Может быть повышено количество различных видов лейкоцитов (нейтрофилов – при остром процессе, моноцитов и лимфоцитов – при хроническом).
- Выявление антигена HLA-B27 – в 90 % случаев.
- Рентгенография сустава. Признаки реактивного артрита – кисты в эпифизах, околосуставной остеопороз, воспаление надкостницы, мест крепления сухожилий.
- УЗИ сустава, МРТ – позволяет визуализировать мягкотканые структуры, не видимые на рентгене, наличие суставного выпота.
- Артроскопия – проводится при трудностях в выявлении возбудителя. Врач осматривает сустав изнутри и имеет возможность взять ткани для микроскопического исследования.
К врачу нужно обратиться немедля, если:
- у ребенка покраснение, отек, горячие кожные покровы в области сустава;
- если он жалуется на выраженную боль в суставе;
- при наличии лихорадки.
Последствия реактивного артрита
Без надлежащего лечения реактивные артриты способны вызвать ряд серьезных осложнений. Прежде всего, это касается людей с хроническим течением болезни. Осложнения связаны с частыми обострениями и длительным вяло текущим воспалительным процессом. Чаще всего они встречаются у пациентов, которые обладают генетической предрасположенностью (антигеном HLA-B27).
Наиболее распространенными являются следующие последствия реактивных артритов:
- Хронизация воспалительного процесса. Встречается в среднем у 20% пациентов с реактивными артритами. Она может считаться самым распространенным последствием данного заболевания, так как накладывает отпечаток на жизнь пациента. Человек вынужден длительное время (более года) принимать противовоспалительные препараты, что отражается на его работоспособности.
- Снижение остроты зрения. Является довольно редким последствием синдрома Рейтера. Чаще всего оно вызвано не самой болезнью (которая обычно проходит без последствий самостоятельно), а неправильным приемом препаратов. Без консультации врача-офтальмолога это приведет к обострению хронических заболеваний, если таковые имеются. В частности, речь идет о скрытых формах глаукомы или ускоренном прогрессировании катаракты. Это и становится причиной снижения остроты зрения.
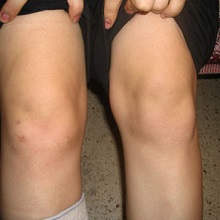
- Ограничение подвижности в суставе. Возникает после интенсивного воспалительного процесса. Отчасти оно объясняется слабостью мышц, если сустав был обездвижен, отчасти – изменениями в полости самого сустава. Наиболее заметно это осложнение при поражении крупных суставов (коленный, локтевой, лучезапястный). При аналогичных проблемах с суставами пальцев ног, например, это не сильно отразится на уровне жизни пациента.
- Хронические болезни внутренних органов. Как уже упоминалось выше, воспалительный процесс при реактивных артритах в редких случаях затрагивает и некоторые внутренние органы. Если пациент поздно обратился к врачу, это может привести к некоторым структурным изменениям и нарушению функции этих органов. В частности, речь идет об утолщении листков плевры и ухудшении фильтрации почек. Наиболее тяжелым осложнением является амилоидоз – отложение патологического белка, которое серьезно нарушает функцию органа.
- Хронические боли в суставе. После перенесенного реактивного артрита остаются редко, но могут беспокоить пациента еще долгие годы. Даже после стихания воспалительного процесса и клинического выздоровления боль иногда остается. Это объясняется структурными изменениями в полости сустава (например, костными наростами на суставных поверхностях или нарушениями выработки суставной жидкости). В результате этих нарушений при движении кости будут сильно тереться друг о друга, что и проявится болевыми ощущениями. Такие боли плохо поддаются медикаментозному лечению и иногда требуют хирургического вмешательства.
Как лечить?
Главной задачей при лечении реактивного артрита у детей в домашних условиях является устранение инфекции.
Если вовремя обратиться к врачу и своевременно начать лечение, то в результате наступает полное выздоровление. К сожалению, некоторые малыши с наследственной предрасположенностью не справляются с болезнью, и реактивный артрит переходит в хроническую форму. При частых рецидивах воспаление может затронуть позвоночник и тем самым вызвать тяжелое заболевание – спондилоартрит.
Медикаменты
Лечение реактивного артрита подразумевает комплексный подход:
- для борьбы с возбудителем заболевания назначают антибиотики, подобранные с учетом вида инфекции;
- для устранения болевых ощущений пациенту рекомендуется принимать нестероидные противовоспалительные препараты (Нурофен, Ибупрофен);
- при острых и длительных болях применяют Нимесулид или Диклофенак;
- в осложненных случаях необходимы гормональные препараты – глюкокортикоиды.
Лечение при острой и хронической формах
При длительном течении болезни для поддержки и укрепления иммунитета рекомендуется принимать иммуномодуляторы. Самые распространенные – Тактивин и Полиоксидоний (рекомендуем прочитать: как давать «Полиоксидоний» детям?). Так как при хронической форме антибиотиков не достаточно, то к лечению подключают еще иммуностимуляторы, которые принимают по определенной схеме. Однако эти препараты нельзя принимать ребенку с симптомами спондилоартрита.
При остром течении коленного артрита деткам в полость сустава вводят гормональные препараты (подробнее в статье: лечение артрита коленного сустава у ребенка). Метод достаточно эффективный, но его нельзя применять, если в полости суставной сумки присутствуют бактерии.
Ремиссия
На этапе ремиссии отсутствуют выраженные симптомы реактивного артрита. Иногда могут возникать слабые дискомфортные ощущения после подвижных игр, переохлаждения. Для их устранения применяются отвлекающие, местнораздражающие наружные средства, например, бальзамы Ким и Барсучок. Во время ремиссии основные усилия врачей направлены на профилактику болезненных рецидивов за счет укрепления защитных сил организма. Для этого детям показан прием сбалансированных комплексов витаминов и микроэлементов: Витамишки, Супрадин Кидс, Мультитабс.
Восстановлению всех функций суставов способствуют физиопроцедуры. Используются магнитотерапия, электрофорез с диметилсульфоксидом, аппликации с парафином и озокеритом, грязелечение, санаторно-курортное лечение. Обязательны ежедневные занятия физкультурой и гимнастикой для укрепления мышц, улучшения кровоснабжения тканей питательными веществами. Также полезны прогулки на свежем воздухе, плавание, аквааэробика.
Профилактика
Ребенка с детства следует приучать к здоровому образу жизни и соблюдению норм личной гигиены. В качестве профилактических мер родителям рекомендуется выполнять следующие рекомендации:
- Своевременно лечить инфекции и хронические заболевания у взрослых членов семьи.
- При планировании беременности женщине следует обследоваться на хламидиоз и при обнаружении инфекции пройти соответствующее лечение, которое предотвратит внутриутробное заражение ребенка.
- Своевременно лечить и вакцинировать домашних животных.
- Приучать ребенка соблюдать личную гигиену( вовремя мыть руки, не брать в рот грязные игрушки, не пользоваться чужими вещами и т.д.).
- Закаливать малыша, повышать его иммунитет, обеспечить ему правильное, полноценное питание, соблюдать режим дня.
- В подростковом возрасте разъяснять вопросы половой гигиены.
Обязанностью каждого родителя является обеспечение ребенку здорового и полноценного образа жизни, а профилактических мер нужно придерживаться не только в периоды болезни, но и на протяжении всей жизни.
Прогноз
У детей с реактивным артритом прогноз в большинстве случаев благоприятный, потому что детский организм быстро восстанавливается. Главным условием является своевременность лечения. В противном случае возможно развитие хронической формы, рецидивы, поражение других органов, развитие ревматоидного артрита и даже слепота.
Источник
Реактивный артрит представляет собой воспалительное заболевание суставов, обусловленное инфицированием организма. Обычно симптомы поражения опорно-двигательной системы появляются спустя 2-4 недели после перенесенной вирусной или бактериальной болезни. В большинстве случаев проявляется реактивный артрит у детей до 14-ти лет.
Причины и этиологические факторы заболевания
Чаще всего реактивный артрит является следствием активации хламидийной инфекции, которая обычно обитает в мочеполовом тракте. Такое наблюдается у подростков. Кроме того, заболевание может провоцироваться кишечными микробами, что характерно для новорожденных, и патогенными агентами, которые вызывают ОРЗ.
К предрасполагающим факторам относится:
- Вакцинация, после которой отмечается временное снижение иммунитета и активация хронической инфекции в организме.
- Частое переохлаждение.
- Неправильное питание.
- Врожденный иммунодефицит.
- Травмы, растяжения.
- Хронические инфекционные болезни (тонзиллит, аденоиды).
- Наличие гена HLA-B27, некоторые белки которого имеют сходную структуру с хламидиями и кишечными микробами. Таким образом, иммунитет вырабатывает антитела не только против бактерий, но и собственных тканей.
Симптоматика
Разнообразие клинических симптомов зависит от причины артрита, силы иммунитета, а также тяжести сопутствующих заболеваний у детей.
Воспалительный очаг зачастую локализуется в суставах нижних конечностей (коленных, голеностопных). Тазобедренные поражаются крайне редко. Воспаление охватывает вначале один сустав (обычно на нижних конечностях), после чего распространяется вверх, поражая другие (симптом лестницы). При этом патологические изменения отмечаются с одной стороны. Не исключено поражение сухожилий в местах их крепления к костным структурам, где при пальпации появляется боль.
Родители должны обратить внимание, если спустя пару недель после диареи или дисфункции мочеиспускания у детей появляются следующие симптомы:
- болевые ощущения в суставах, крестцовой зоне;
- скованность в движениях по утрам;
- отечность и покраснение кожи над суставом;
- неярко выраженная хромота;
- дискомфорт в стопе, боль в пятке;
- отечность пальца;
- гипертермия над суставом.
На кожных покровах появляются высыпания, которые особенно часто локализуются на ладонной и подошвенной областях. Помимо этого, отмечается ускоренное ороговение кожи, не сопровождающееся болевыми ощущениями. Также появляется узловая эритрема. Узелки формируются вследствие сосудистого поражения и воспаления подкожно-жировой клетчатки. Обычно они располагаются вблизи крупных суставов и проходят самостоятельно через пару недель. Ногтевые пластины могут изменять окраску. Они приобретают желтоватый оттенок и становятся ломкими. Ногти чаще всего поражаются на стопах.
На фоне реактивного артрита у детей воспаление охватывает также слизистые оболочки. Так, поражается конъюнктива и полость рта, где появляются эрозии. У ребенка часто диагностируется стоматит и глоссит.
Более подробно о симптомах рассказывается в видео портала www. pediatr-russia. ru.
Симптомы при кишечной инфекции
Если причиной поражения суставов стали кишечные микробы, на первый план выходят симптомы поражения кишечника. Зачастую это проявляется нарушением его работы в виде диареи. В каловых массах содержится кровь и слизь. Кроме того, у детей может наблюдаться тошнота и болевые ощущения в правой половине живота, напоминающие клинику аппендицита.
Признаки артрита появляются спустя 1-3 недели после заражения. У ребенка регистрируется гипертермия до 39 градусов. На голенях локализуется узловая эритема.
Симптомы при респираторной инфекции
Под действием инфекции дыхательных путей образуются узелки и проявляется лимфаденопатия. Лимфоузлы увеличиваются в объеме, воспаляются и становятся менее подвижными.
При прогрессировании инфекционного заболевания наблюдается:
- сердечно-сосудистые заболевания;
- переход восспалительного процесса на почки;
- дыхательная недостаточность, причиной которого является воспаление плевральной оболочки.
Кроме того, присутствуют признаки:
- гипертермия;
- ломота в теле;
- воспаление суставов;
- плохой аппетит;
- недомогание;
- капризность;
- снижение веса.
Синдром «Рейтера»
Клиническая картина артрита на фоне активации инфекции мочеполового тракта выражена довольно ярко. Уже через пару недель после заражения у ребенка отмечается гипертермия до 38,5 градусов. По мере прогрессирования заболевания воспаление распространяется на слизистую глаз с развитием конъюнктивита, а также мочеиспускательный канал.
Не исключено возникновение:
- простатита;
- цистита;
- баланита;
- вульвовагинита.
Реактивный артрит, обусловленный урогенитальной инфекцией, поражает связки и суставные сумки. Поражение со стороны кожных покровов представлено псориазом, трофическими язвами и кератодермией.
Поражение глаз протекает по типу:
- кератита;
- слепоты;
- ретинита;
- ретробульбарного неврита.
Ведущим признаком болезни является артрит. Его симптомы появляются спустя 4-6 недель после перенесенного уретрита.
Малыш ощущает боль, которая ограничивает его двигательную активность. Патологический процесс обычно локализуется в 4-5 суставах, если говорить о средней степени тяжести заболевания. Они увеличиваются в объеме за счет скопления жидкости в тканях и увеличивающегося отека. Кожные покровы над ними становятся гиперемированными, иногда с синеватым оттенком. Боль усиливается при движении, ночью и утром.
Методы диагностики
Заподозрить артрит у детей можно по появлению болевых ощущений в суставах через 2-3 недели после перенесенной инфекционной болезни. В большинстве случаев план обследования и лечения составляет ревматолог.
Первым делом доктор изучает жалобы и анамнез жизни ребенка, акцентируя внимание на перенесенных болезнях и наследственности. После объективного осмотра врач определяет спектр необходимых анализов и исследований.
Это может быть:
- общеклиничсекий анализ крови;
- серологические исследования крови (для выявления антител к возбудителям);
- биохимия с проведением ревмопроб (АСЛО, СРБ, ревматоидный фактор, мочевая кислота, сиаловые кислоты);
- анализ мочи;
- мазки из уретры и влагалища, что необходимо для обнаружения инфекционных агентов;
- посев каловых масс (для выявления кишечной инфекции);
- пункция сустава с забором жидкости для подсчета числа лейкоцитов;
- анализ на наличие HLA-B27;
- рентгенологические исследования (для оценки степени тяжести повреждения суставов);
- УЗИ, магнитно-резонансная томография, необходимые для прицельного исследования суставных тканей;
- артроскопия (назначается редко, для забора биопсийного материала).
С помощью диагностических методов в тканях и суставной жидкости обнаруживается генетический материал возбудителей.
Лечение реактивного артрита
Перед тем как назначить лекарственные средства, врач внимательно изучает результаты лабораторной и инструментальной диагностики, указанные в истории болезни.
Лечебный план составляется с учетом:
- возраста ребенка;
- аллергической предрасположенности;
- тяжести болезни;
- наличия сопутствующих заболеваний.
Чтобы добиться желаемого результата, лечить реактивный артрит у детей следует комплексно. Так, медикаментозную терапию нужно комбинировать с физиотерапевтическими процедурами и народными средствами.
Комбинированное лечение
Лечебные мероприятия должны быть как местного действия, так и системного. Дозы препаратов устанавливаются исключительно врачом с учетом противопоказаний к медикаментам.
Антибиотики
Учитывая результаты лабораторного исследования и вид патогенного возбудителя, врач назначает определенную группу антибактериальных препаратов:
- макролиды — Вильпрофен — разрешен с 5 лет, Ормакс — детям с массой тела более 10 кг, Клацид — с 6 месяцев;
- фторхинолоны — Ципрофлоксацин — с 5 лет;
- защищенные пенициллины — Амоксиклав — с рождения, Флемоксин — детям с массой тела свыше 40 кг.
Длительность терапии составляет 10-14 дней.
Иммунодепрессанты
Учитывая аутоиммунное происхождение болезни, целесообразно использовать иммуносупрессоры, такие как Метотрексат (от 3-х лет) и Сульфасалазин (с 2-х лет). Они угнетают синтез антител и блокируют процесс поражения суставной ткани.
Длительность терапевтического курса составляет около двух месяцев с постепенным увеличением дозы лекарства. В лечении используются минимальные дозы медикаментов, позволяющие предупредить прогрессирование болезни.
Мази и гели
Местно применяются мази и гели на основе нестероидных противовоспалительных средств (Ибупрофен — с 6 лет). Их назначение дает возможность уменьшить дозу системных медикаментов и ускорить выздоровление. Благодаря основным компонентам геля удается уменьшить отечность тканей, выраженность воспаления и гиперемию кожи. Кроме того, местное лечение направлено на снижение болевых ощущений и облегчение движений.
С помощью Димексида (разрешен с 12-ти лет) удается быстро доставить в очаг воспаления гормональные и нестероидные противовоспалительные средства. С этой целью следует сделать компресс на пару часов.
Симптоматическое лечение
Для уменьшения болевых ощущений могут использоваться нестероидные противовоспалительные средства в форме растворов, а также таблетированном виде.
Выбор лекарства зависит от выраженности боли и возраста малыша. Так, до пяти лет зачастую рекомендуется Ибупрофен и медикаменты на основе парацетамола, например, Панадол (разрешен с 2-х месяцев). Они хорошо переносятся детьми, а побочные эффекты наблюдаются крайне редко.
В возрасте старше 12-ти лет врач назначает Нимесил или Мелоксикам. Последний имеет много хороших отзывов и чаще используется в лечении артрита.
При выраженной боли непродолжительным курсом могут назначаться гормональные средства (Гидрокортизон — с 12-ти лет). Они оказывают выраженное противовоспалительное и противоотечное действие, что позволяет не только замедлить прогрессирование болезни, но и уменьшить боль. Лекарства вводятся внутримышечно или внутрисуставно.
Фотогалерея
Курс физиотерапии и ЛФК
В острый период суставу требуется покой, поэтому лечебная физкультура назначается при ремиссии.
Основные ее задачи следующие:
- улучшение местного кровообращения;
- активация обменных процессов;
- уменьшение отечности тканей;
- укрепление окружающих мышц;
- восстановление хрящевой ткани;
- повышение гибкости связок;
- облегчение движений в пораженных суставах;
- поддержка работы сердечно-сосудистой системы;
- адаптация детского организма к нагрузкам.
Подбор упражнений должен осуществляться индивидуально. Длительное обездвиживание воспаленного сустава предрасполагает формированию контрактур и уменьшению его двигательной амплитуды.
Среди физиотерапевтических процедур наиболее эффективными считаются:
- магнитотерапия;
- лазерное воздействие;
- ультрафиолетовое облучение;
- электрофорез с гормональными препаратами;
- амплипульс;
- грязевые ванны;
- массаж.
Народные средства
Народные средства в качестве монотерапии использовать запрещается. Они назначаются исключительно в дополнение к основному лечению.
Вот несколько рецептов природных лекарств:
- Мазь можно приготовить на основе свиного жира с добавлением противовоспалительных компонентов, например, цветов конского каштана, портулака и окопника. Итак, соединяем растения с растительным маслом (или жиром) 1:1, варим полчаса и фильтруем. Теперь добавляем 50 мл меда, перемешиваем и втираем в пораженный сустав.
- Для внутреннего приема рекомендуется отвар. Для его приготовления достаточно варить 15 г портулака в воде объемом 240 мл 10 минут, после чего оставить на полчаса. Затем следует профильтровать лекарство и пить по 15 мл трижды/сутки.
- Для наружного применения рекомендуется настойка. Необходимо 50 г толокнянки залить водкой объемом 450 мл и оставить на две недели в затемненном уголке. Лекарство следует втирать в пораженный сустав.
Для приготовления народных средств следует использовать только те ингредиенты, которые не вызывают аллергии у ребенка.
Возможные осложнения и последствия
При отсутствии лечения артрит подвергается хронизации, что сопровождается развитием таких осложнений, как:
- атрофия мышц;
- плоскостопие;
- амилоидоз, при котором во внутренних органах накапливается атипичный белок;
- клапанные пороки сердца;
- миокардит, перикардит (воспаление сердечных оболочек);
- воспаление стенки аорты;
- гломерулонефрит, пиелонефрит;
- длительный субфебрилитет;
- суставная деструкция и деформация;
- скованность движений в позвоночнике;
- ювенильный спондилоартрит.
Прогноз и профилактика
В большинстве случаев при условии правильно подобранной терапии наступает выздоровление. Специфической профилактики реактивного артрита нет, однако, учитывая его природу происхождения, стоит выделить некоторые мероприятия.
К ним относится:
- своевременное лечение инфекционных заболеваний;
- полное обследование пары на этапе планирования зачатия ребенка;
- соблюдение личной гигиены;
- правильное питание (фрукты, овощи);
- процедуры закаливания;
- контроль активности хронических болезней;
- санация инфекционных очагов;
- прогулки на свежем воздухе.
Основа профилактики – укрепление иммунитета, что позволит противостоять инфекционным микроорганизмам.
Загрузка …
Видео
О методах укрепления иммунитета подробно расскажет доктор Комаровский в видео, опубликованном на его канале.
Источник
