Реакции острой фазы воспаления
При
воспалении нейтрофилы участвуют в
реакции первой очереди в ответ на
инфекцию и повреждение. Хотя они и
способны высвобождать цитокины,
вызывающие реакцию всей системы
иммунитета, их функционирование в очаге
воспаления в основном состоит из
миграции к объекту фагоцитоза,
эндоцитозу, высвобождению протеаз и
кислородных радикалов, эффект которых
на клетки приводит к вторичной
альтерации.
Уже
через 3–5 ч после первичной альтерации
в очаге воспаления начинает нарастать
содержание моноцитов, Т- и В-лимфоцитов.
Межклеточное взаимодействие между
мононуклеарными фагоцитами и
иммунокомпетентными клетками в основном
осуществляется через высвобождение
цитокинов. Высвобождаемые клетками
цитокины не только обеспечивают
интегрированную реакцию системы
иммунитета на инфицирование, но и
вызывают системную
реакцию острой фазы. Своего
максимума реакция острой фазы достигает
на второй–третий день воспаления, когда
в очаге воспаления начинает взаимодействовать
временный комплекс из тесно в функциональном
отношении связанных активированных
моноцитов, тканевых макрофагов и
претерпевших бласттрансформацию
лимфоцитов.
В
основном реакцию острой фазы вызывают
ИЛ-1, 6, интерфероны и фактор некроза
опухолей.
Стимулом
для системной реакции острой фазы
воспаления служат травматические и
раневые повреждения тканей, инфекция
(реже — злокачественный рост).
Реакцию
острой фазы в первую очередь составляют
сонливость и гиподинамия, располагающие
к защитной мобилизации аминокислот из
белков скелетных мышц. Участие системы
иммунитета в реакции острой фазы
проявляет себя нейтрофилией (со сдвигом
влево) и ростом содержания в плазме
крови иммуноглобулинов. Сдвиги эндокринной
регуляции метаболизма приводят к росту
содержания в плазме крови глюкозы,
свободных жирных кислот и глицерина, а
также высвобождению в кровь
несбалансированной смеси аминокислот.
На уровне печени реакцию острой фазы
в основном составляют усиленный
глюконеогенез и синтез белков
острой фазы.
Белки
острой фазы — это иммуномодуляторы,
протеины с прямым или опосредованным
бактерицидным и (или) бактериостатическим
действием, медиаторы воспаления,
хемоаттрактанты и неспецифические
опсонины, ингибиторы первичной альтерации,
синтез которых растет в печени в острый
период воспаления после определенного
распространения его очага в пределах
здоровых тканей. К ним относят белки:
альфа-1-антитрипсин, амилоид А и Р,
антитромбин III, фракцию комплемента
С’з, С-реактивный белок, церулоплазмин,
трансферрин, гаптоглобулин, плазминоген.
Рост
концентрации белков острой фазы в
циркулирующей крови представляет собой
маркер острого воспаления. При этом
наиболее чувствительна к острому
воспалению концентрация в плазме крови
С-реактивного белка, которая за первые
несколько часов воспаления может
возрасти в 10–100 раз. С-реактивный белок
активирует систему комплемента,
подавляет функции тромбоцитов и
лимфоцитов, тормозит ретракцию
сгустка и стимулирует фагоцитоз
нейтрофилами.
Реакция
организма на местное повреждение зависит
прежде всего от его реактивности, которая
определяется функциональным состоянием
его высших регуляторных систем —
нервной, эндокринной и иммунной. В
зависимости от реактивности организма
воспаление может быть:
1)
нормэргическим
—
обычно протекающее воспаление, воспаление
в нормальном организме;
2)
гиперэргическим
—
бурно протекающее воспаление, воспаление
в сенсибилизированном организме (феномен
Артюса, реакция Пирке). Характеризуется
преобладанием явлений альтерации.
3)
гипоэргическим
—
слабо выраженное или вяло текущее
воспаление, при повышенной устойчивости
к раздражителю, либо при ослабленной
реактивности у истощенных лиц. В
старческом возрасте, или после лучевой
болезни может протекать тяжело.
Виды
воспаления.
По характеру сосудисто-тканевой реакции
различают:
1)
Альтеративное
воспаление.
Характеризуется особой выраженностью
явлений дистрофии (до некроза) и
преобладанием их над экссудативно-инфильтративными
и пролиферативными. Чаще встречается
в паренхиматозных органах (миокард,
печень, почки).
2)
Экссудативно-инфильтративное.
Характеризуется преобладанием
микроциркуляторных расстройств с
экссудацией и эмиграцией над процессами
альтерации и пролиферации.
3)
Пролиферативное
(продуктивное). Характеризуется
доминированием размножения клеток и
разрастания соединительной ткани. Оно
может быть вызвано первично, либо
наблюдаться при переходе острого
воспаления в хроническое. Характерно
для туберкулеза, сифилиса, ревматизма,
васкулитов, трихинеллеза и др.
Источник
15.1. Введение
Медиаторы
воспаления играют важную роль в
формировании не только местных, но и
таких системных реакций как ответ
(реакция) острой фазы, повышение СОЭ,
развитие лейкоцитоза и лихорадки.
Термин
«острая фаза» впервые был использован
O.T. Avery в 1941 г. для обозначения изменений
в сыворотке крови больных с инфекционными
заболеваниями. В последующем данный
термин приобрел более универсальное
значение для обозначения изменений не
только протеинового спектра крови, но
и метаболизма и функций различных
тканей, органов, систем и целостного
организма при воздействии на макроорганизм
различных стрессорных факторов, в том
числе, включая возбудителей инфекционных
болезней.
Комплекс
последовательных реакций, инициированных
в ответ на инфекционные возбудители,
физические и химические повреждающие
воздействия или опухолевый процесс
называется ответом
острой фазы (ООФ). С
биологических позиций эту реакцию
организма следует рассматривать как
естественную эволюционно выработанную
реакцию организма, цель
которой заключается в предотвращении
развивающегося тканевого повреждения,
в изоляции и разрушении повреждающего
агента, а также в активизировании
репаративных процессов, необходимых
для восстановления нормальных жизненных
функций.
В
ответ на первичную альтерацию,
вызванную различными инфекционными,
термическими и механическими повреждающими
факторами, в развитии воспалительного,
в том числе и раневого процесса, наиболее
быстро (уже
в течение 1-2 ч) активизируются
и эмигрируют из крови в очаг воспаления
нейтрофилы. Они осуществляют выраженное
местное защитное действие,
проявляющееся в пиноцитозе веществ,
фагоцитозе микроорганизмов, продуктов
распада тканей, токсинов, а также в
высвобождении и активации гидролаз,
свободных радикалов кислорода, перекисей,
катионных белков и других антимикробных
и антитоксических веществ.
Через
3-6-9-12-15 часов после первичной альтерации
в очаге воспаления
на фоне нейтрофилии сначала повышается
количество и активность моноцитов, а
затем и лимфоцитов (раньше Т-, позже
В-лимфоцитов), т.е. возникает
так называемый первичный иммунный
ответ.
Фактически это и есть начало ответа
острой фазы (ООФ), который достигает
максимума через 1-2 суток, затем медленно
ослабляется и заканчивается (в зависимости
от характера и выраженности как первичной,
так и вторичной альтерации) либо через
1, либо через 2 , либо через 3 недели.
15.2.Роль цитокинов в реализации ответа острой фазы
Через
выделение
различных цитокинов
сначала нейтрофилы, а позже
эндотелиоциты, моноциты, гистиоциты,
лимфоциты, фибробласты начинают
участвовать не только в местных, но и в
системных реакциях,
в том числе в активизации различных
звеньев и всей в целом системы иммунитета,
а также гипофиза, надпочечников и других
не только регуляторных, но и различных
исполнительных систем.
Цитокины –
это высоко физиологически активные
вещества, которые в условиях нормальной
жизнедеятельности организма образуются
в различных органах и тканях в
физиологических концентрациях и
ответственны за оптимальную регуляцию
функций на клеточном и тканевом уровнях.
При различных видах воспаления эти ФАВ,
высвобождаясь в повышенных и даже
больших количествах, приобретают
качество медиаторов не только
местного, но и системного воспаления.
Характер
и интенсивность разнообразных местных
и системных реакций на всех этапах и
при всех основных компонентах (процессах)
воспаления регулируется с помощью
различных цитокинов, обеспечивающих
множественные межклеточные взаимодействия.
Именно
через различные, особенно провоспалительные
цитокины, в процессе развития воспаления
в поврежденных тканях происходит
активное взаимодействие гранулоцитов,
макрофагов и иммунокомпетентных Т- и
В-лимфоцитов и других клеток, способных
синтезировать и выделять различные
регуляторные ФАВ. Показано, что та или
иная активность цитокинов проявляется
только после взаимодействия (связывания)
их со своими рецепторами, располагающимися
на поверхности, главным образом,
макрофагов (моноцитарных и тканевых),
а также претерпевших бласттрансформацию
Т- и В-лимфоцитов. На первых этапах
ход воспалительного процесса существенно
не зависит от вида и характера повреждения
и имеет общие механизмы развития.
Например, при наличии этиологического
агента в виде бактериального возбудителя
дальнейшее течение воспалительного
процесса развертывается по “сценарию”
иммунных реакций. В течение нескольких
часов после воздействия микробного
антигена запускается каскад синтеза
цитокинов, регулирующих функции
иммунокомпетентных клеток, начинается
экспрессия их рецепторов, усиливается
выработка молекул адгезии, факторов
роста, провоспалительных интерлейкинов (ИЛ-1,
ИЛ-6, ИЛ-8), ФНОα и др. Через 2 ч после
антигенной стимуляции начинается
выделение функционально активных
интерлейкинов из клеток во внеклеточное
пространство. Максимальный уровень их
секреции достигается через 24-48 ч, в
последующем отмечается довольно быстрое
снижение продукции этих ФАВ. Под действием
пусковых провоспалительных интерлейкинов
в очаге воспаления происходит активация
не только разных типов лейкоцитов, но
и клеток другого происхождения –
эндотелиоцитов, фибробластов, кератиноцитов
и др. Воздействие ИЛ-1, ИЛ-6, ИЛ-8, ФНОα
усиливает основные функции нейтрофилов,
макрофагов, натуральных киллеров, Т- и
В-лимфоцитов, индуцирует выброс гистамина
базофилами и тучными клетками, синтез
ПГЕ2
кератиноцитами и другими клетками.
Таким образом, именно
через цитокины происходит формирование
вторичного иммунного ответа.
При этом в организме не только
осуществляется интегрирование различных
элементов системы иммунитета, но и
возникает
системная реакция острой фазы. Более
эффективное реагирование как иммунной,
так и других систем целостного организма
в ответ на различные повреждения его
клеточно-тканевых структур, их
инфицирование, перерождение, новообразование
(в том числе и малигнизацию) и трансплантацию
чужеродных органов обеспечивается,
главным образом, с участием цитокинов.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Ответ
острой фазы — это комплекс последовательных
реакций, инициируемых физическими,
химическими, биологическими повреждающими
воздействиями или опухолевым процессом.
Принято
считать, что через 3-15
часов
после первичной альтерации на фоне
нейтрофилии повышается количество и
активность моноцитов, а затем и лимфоцитов
(возникает первичный иммунный ответ),
что и является началом ООФ, достигающего
максимума через 1-2
суток,
затем медленно ослабевающего и
заканчивающегося (в зависимости от
характера и выраженности как первичной,
так и вторичной альтерации) через 1-3
недели.
Субъективными
проявлениями ответа острой фазы являются:
сонливость, потеря аппетита (анорексия),
безразличие к окружающему (апатия), боли
в мышцах (миалгии), боли в суставах
(артралгии).
Объективные
проявления ответа острой фазы:
1.Изменения
со стороны крови:
1.1.нейтрофильный
лейкоцитоз с регенеративным сдвигом
влево
1.2.
увеличение СОЭ за счет снижения
поверхностного заряда эритроцитов,
который снижается из-за оседания
глобулинов и фибриногена на поверхности
эритроцитов, а также Н+
нейтрализуют отрицательный заряд
эритроцитов, происходит их агрегация,
снижение СОЭ.
1.3.Диспротеинемия:
гипоальбуминемия, гипергаммаглобулинемия,
появление в крови белков ответа острой
фазы (БОФ),
1.4.
снижение содержания железа (гипосидеремия),
цинка и увеличение концентрации меди
в сыворотке крови
1.5.
активация системы комплемента, активация
системы свертывания крови
2.лихорадка,
3.Развитие
общего адаптационного синдрома
4.активация
клеток иммунной системы
С биологических позиций ООФ следует
рассматривать как естественную
эволюционно сформированную реакцию
организма, цель которой заключается в
предотвращении тканевого повреждения,
изоляции и разрушении повреждающего
агента, а также в активации репаративных
процессов, необходимых для восстановления
нормальных жизненных функций. В ответ
на первичную альтерацию в развитии
воспалительного процесса наиболее
быстро (уже в течение 1-2 ч) активизируются
и эмигрируют из крови в очаг воспаления
нейтрофилы. Они осуществляют выраженное
местное защитное действие, проявляющееся
в пиноцитозе веществ, фагоцитозе
микроорганизмов, продуктов распада
тканей, токсинов, а также в высвобождении
и активации гидролаз, свободных радикалов
кислорода, перекисей, катионных белков
и других антимикробных и антитоксических
веществ. Через 3-15 ч после первичной
альтерации в очаге воспаления на фоне
нейтрофилии сначала повышается количество
и активность моноцитов, а затем и
лимфоцитов (раньше Т-, позже В-лимфоцитов),
т.е. возникает так называемый первичный
иммунный ответ. Фактически это и есть
начало ответа ООФ, достигающего максимума
через 1-2 сут, затем медленно ослабевающего
и заканчивающегося (в зависимости от
характера и выраженности как первичной,
так и вторичной альтерации) через 1-3
нед. Через выделение различных цитокинов
сначала нейтрофилы, а позже эндотелиоциты,
моноциты, гистиоциты, лимфоциты и
фибробласты начинают участвовать не
только в местных, но и в системных
реакциях, в том числе в активизации
различных звеньев и всей системы
иммунитета, а также гипофиза, надпочечников
и других различных как регуляторных,
так и исполнительных систем.
При
воспалении в крови изменяется содержание
белков ответа острой фазы (БОФ). Выделяют
две группы БОФ:
1) негативная
группа — концентрация БОФ снижается
(альбумин,трансферрин);
2) позитивная
группа — концентрация БОФ нарастает в
2-10 раз (альфа-1-антитрипсин, альфа-1-
антихимотрипсин, фибриноген, гаптаглобин);
менее чем в 2 раза (церулоплазмин, Сз
компонент комплемента, инактиватор
С1компонента
комплемента) и более, чем в 1000 раз (С —
реактивный белок (СРБ),сывороточный
амилоидный протеин А(САП-А)).
Белки
ООФ при остром экссудативно-деструктивном
воспалении (Д.Н.
Маянский, 2008)
Тип | Функции |
С1, | Опсонизация, |
Калликреин | Повышение |
Плазминоген | Активация |
С-реактивный | Регуляция |
Церулоплазмин | Нейтрализация |
а1-кислый | Регуляция |
а1- | Тормозит |
а | Тормозит |
а | Тормозит |
Гаптоглобин | |
Сывороточный |
СРБ
— наиболее популярен из всех БОФ, однако
интерпретация титров этого белка сложна,
так как его количество может не отражать
интенсивности воспалительного процесса.
В норме концентрация его составляет от
0,1 до 8,0 мг/л. Уровень СРБ достигает
максимума на 2-3-й день воспалительного
процесса и постепенно возвращается к
исходному значению на 12-15-е сутки.
При
затяжном и хроническом воспалении
содержание СРБ сохраняется на высоком
уровне.
К
наиболее чувствительным БОФ относятся
САП-А. Затем, по убыванию располагаются
СРБ, а-1-химотрипсин, церулоплазмин,
а-1-кислый гликопротеид. Определение
гаптаглобина или фибриногена
малоинформативно. При тяжелых формах
воспаления, особенно гепатитах, синтез
БОФ снижается. В этом случае их титр не
будет соответствовать активности
воспалительного процесса.
В
учебниках и руководствах по патологии
подробно рассматривается структурные,
метаболические и функциональные
изменения в очаге воспаления и мало
уделяется внимания на причины и патогенез
системных изменений.
Патогенез
системной реакции организма при
воспалении (по
Ю.С. Свердлову, 2000)
Повреждение
тканей (инфекция,
травма, распад опухоли, некроз, комплекс
антиген-антитело и др.)

 Воспаление
Воспаление
(освобождение
ИЛ —
1, ИЛ
—
6, ИЛ
—
8, ФНО
-а, ИНФ-у)
Системные
реакции
Нервная
Эндокринная Печень
Костный
Активация
система система мозг лимфоцитов
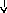
(активация
Гипоталамус
Гипофиз БОФ Лейкоцитоз,
иммунитета)
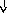

ретикулоцитоз
Лихорадка
АКТГ
В
настоящее время принято считать, что
реализацию системных изменений в
организме при воспалении осуществляют:
интерлейкин-1, интерлейкин-6, интерлейкин-8,
фактор некроза опухолей, интерфероны,
фактор ингибирования лейкемии, онкостатин
М, цилиарный нейтрофический фактор,
трансформирующий фактор роста в, а так
же глюкокортикоиды.
В
настоящее время показано, что инсулин
действует как ингибитор цитокиновой
индукции некоторых БОФ.
Интерлейкин-1
представлен двумя полипептидами ИЛ-1-а
и ИЛ-1-в, последний у человека преобладает.
Стимуляторами выделения ИЛ-1 являются
компоненты клеточных стенок бактерий
(липополисахарид) и медиаторы воспаления,
выделяемые активированными клетками.
Больше всего ИЛ-1 вырабатывают макрофаги.
На всех клетках организма имеются
рецепторы к ИЛ-1, и это обуславливает
его разнообразные эффекты на организм.
Обладая снотворным действием, этот
цитокин вызывает снижение работоспособности,
гиподинамию; стимулирует продукцию
кортикотропина и кортикостероидов,
подавляет гипоталамическую секрецию
соматолиберина и стимулирует выработку
соматостатина, что вызывает ослабление
анаболизма, протеолиз и освобождение
аминокислот из скелетных мышц, усиление
секреции синовиальной жидкости и
резорбтивные изменения в костях и
хрящах, что проявляется костно-мышечно-суставными
болями, а также снижение продукции
инсулина.
Фактор
некроза опухолей, образуется в виде
двух фракций. ФНО-а (кахектин) вырабатывается
макрофагами, лимфоцитами, тучными
клетками и микроглией. ФНО-в (лимфокин)
образуется лимфоцитами. Кахектин
является мощным пирогеном, тормозит
активность центра голода и стимулирует
центр насыщения в гипоталамусе, что
ведет к потере веса, обладает сильным
контринсулярным эффектом, стимулирует
синтез белков острой фазы печени,
индуцирует апоптоз гепатоцитов и клеток
желудочно-кишечного тракта.
ФНО
и ИЛ-1 особенно токсичны при совместном
действии, они способны блокировать
мембранное пищеварение и перистальтику
кишечника, провоцировать рвоту, понос,
вызывать дисфункцию гепатоцитов,
гиперкалиемию и ацидоз, а при массированном
освобождении приводить к летальности,
способствуя развитию ДВС-синдрома. Они
стимулируют эндотелий к продукции
прокоагулянтов, окиси азота и
миокардиального депрессорного фактора,
который вызывает снижение сократимости
миокарда.
ИЛ-6
— важнейший индуктор синтеза белков
острой фазы. Мишенью его действия служат
гепатоциты, тимоциты и лимфоциты. Он
также стимулирует гемопоэз, вызывая
продукцию гранулоцитов, моноцитов,
тромбоцитов, эритроцитов.
ИЛ-8
— это семейство пептидов, которые
вырабатываются макрофагами и клетками
кожи по сигналу ИЛ-6. Он усиливает
хемотаксис и краевое стояние лейкоцитов,
стимулирует освобождение дефензинов
из нейтрофилов.
В
ряде случаев системных проявлений
острого воспалительного процесса может
не быть, хотя различные органы организма
реагируют на повреждение. Это наблюдается
при достаточно быстрой активизации
антимедиаторной системы.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
02.05.201534.57 Mб302008Руководство по кардиологии.pdf
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник

