Прокол при воспалении легких

Воспаление легких – одно из опасных заболеваний, которое при несвоевременном обращении к врачу может привести к скоплению жидкости в органе. Данное явление возникает как результат плеврита и требует незамедлительной врачебной помощи. Данная статья расскажем о том, почему появляется эта патология, каковы ее симптомы, последствия и, как проходят терапевтические действия.
- Симптомы и опасность образования жидкости в легком
- Как проводят выкачку жидкости из легкого?
- Профилактические мероприятия
Что представляет процесс образования жидкости в легких и группы риска
Сначала необходимо понять, почему образуется жидкость, скапливающаяся в легких при пневмонии. Пневмония – это воспалительное заболевание, протекающее в легочной ткани, во время которого из-за патологического влияния микроорганизмов нарушается обменный процесс, плазмо и лимфооттока легкого. Данные явления приводят к нарушению естественной клеточной проницаемости, легочному уплотнению, развивается воспалительный процесс.
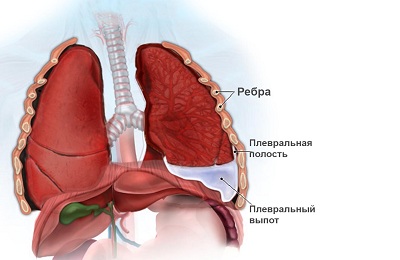 При несвоевременном обращении к врачу или неадекватном лечении развивается выпот, который может проявляться не только во время течения болезни, но и после него. Парапневмонический выпот протекает из-за повышенной активности стрептококка или стафилококка. Во время пневмонии развивается серозная жидкость, которая рассасывается до периода выздоровления. Данная патология не затрагивает легочную ткань, поскольку поражает лишь плевру и не выходит за границы ее карманов. В результате подобного явления может развиться спаечный процесс.
При несвоевременном обращении к врачу или неадекватном лечении развивается выпот, который может проявляться не только во время течения болезни, но и после него. Парапневмонический выпот протекает из-за повышенной активности стрептококка или стафилококка. Во время пневмонии развивается серозная жидкость, которая рассасывается до периода выздоровления. Данная патология не затрагивает легочную ткань, поскольку поражает лишь плевру и не выходит за границы ее карманов. В результате подобного явления может развиться спаечный процесс.
Жидкость, образовавшаяся в легком после пневмонии, является более сложным заболеванием. Данное состояние обусловлено негативным влиянием патогенных микроорганизмов в области плевры. Данное состояние может спровоцировать тяжелые последствия, приводящие к летальному исходу.
У некоторых людей даже несвоевременно начатое лечение дает молниеносный результат, у других же при тщательном лечении образуются разные осложнения, среди которых имеется и плеврит, приводящий к развитию легочного выпота. Ниже перечислены категории людей, имеющих склонность к осложнениям пневмонии:
- люди старческого возраста,
- дети первого года жизни. Особенно те, которые находятся на искусственном вскармливании,
- люди, имеющие врожденный дефект иммунитета,
-
 лица, страдающие ВИЧ-инфекцией,
лица, страдающие ВИЧ-инфекцией, - люди, имеющие хронические заболевания дыхательной системы,
- лежачие больные,
- лица, страдающие сахарным диабетом, сердечной недостаточностью,
- лица, получавшие неадекватное лечение,
- больные, необоснованно принимающие антибиотики,
- часто болеющие пневмонией,
- курильщики,
- лица, злоупотребляющие алкоголем.
Симптомы и опасность образования жидкости в легком
Вода, образовавшаяся в легких, считается довольно опасным состоянием, которое нуждается в скором лечении, поэтому необходимо знать симптомы данного явления. К ним относится:
- одышка, которая проявляется в результате недостатка кислорода и развивается по мере увеличения отечности легкого,
- учащенное дыхание,
- чувство сдавливания грудной клетки,
- недостаток воздуха, больной словно не может ни вдохнуть, ни выдохнуть,
-
 учащенное сердцебиение,
учащенное сердцебиение, - выделение холодного липкого пота,
- бледно-синий цвет кожного покрова,
- влажный кашель, с выделением мокроты розоватого цвета,
- в более тяжелых случаях мокрота выделяется через нос,
- клокочущее дыхание,
- паника, страх смерти,
- потеря сознания,
- ослабевание пульса,
- понижение артериального давления.
Образование жидкости в легком при пневмонии – это опасное состояние, которое может привести к отеку органа. В следствие чего происходят нарушения сердечно-сосудистой системы.
Сердце стает с большим трудом выполнять необходимые функции, не справляется со своими обязанностями и лимфатическая система.
Кровеносная система перегружается, что может привести к серьезным последствиям в результате малейшего скачка артериального давления, развивается гипоксия организма, наблюдаются изменения функционирования нервной системы. Как показывает медицинская статистка, что данное состояние в 50 % случаев приводит к неблагоприятному прогнозу.
Без оказания медицинской помощи у больного развивается поражения головного мозга и сердечно-сосудистой системы, которые в ряде случаев приводят к летальному исходу.
Лечение заболевания
Лечение плеврита должно проводиться в условиях стационара, больному прописывают постельный режим и проводят необходимую диагностику, которая состоит из:
-
 Клинического анализа крови.
Клинического анализа крови. - Анализа крови на газовый состав.
- Рентгенографии грудной клетки, которая позволяет оценить легочный рисунок.
- УЗИ плевральной области позволяет оценить количество жидкости, скопившейся в легком.
- Прослушивания хрипов, которые при скоплении жидкости проявляются по всему органу.
Из медикаментозного лечения обычно врач назначает,
- Антибиотики, помогающие снять воспалительный процесс, для этих целей используют Цифран, Таваник.
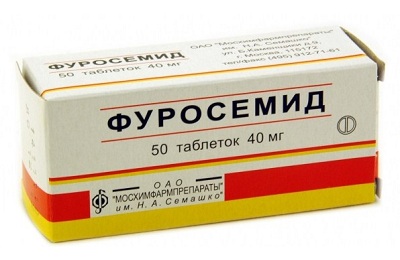
- Мочегонные препараты способствуют выведению жидкости из плевральной области, например, Торасемид, Фуросемид.
- Анальгетики помогают снять болевые ощущения, это такие средства, как Кетамин, Кеторол.
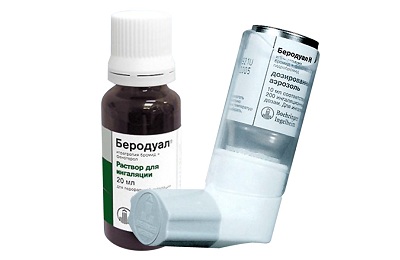
- Средства, расширяющие бронхиальную мускулатуру, например, Беродуал.
- Амброксол и Лазолван в больших дозах помогают вывести скопившуюся жидкость.
- Сосудорасширяющие препараты способствуют оттоку жидкости от легкого, например, Нитроминт.
- Нитроглицерин уменьшает сопротивляемость сосудов.
- При более тяжелых случаях используется препарат искусственной вентиляции легких.
- Кислородные ингаляции.
- Массаж, дыхательная гимнастика, лечебная физкультура способствуют выведению жидкости из органа.

Как проводят выкачку жидкости из легкого?
При ухудшении состояния, когда антибиотикотерапия не дает необходимого результата, выполняют пункционное лечение.
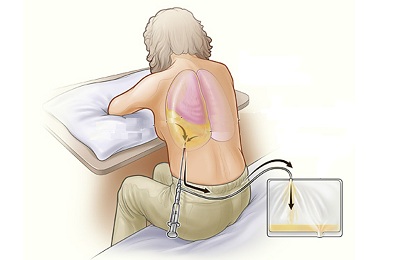 Во время данного метода пользуются Новокаином, раствором йода, Этиловым спиртом. Больной садится на стул, при этом оперившись на стол, наклонившись вперед. Основываясь на УЗИ диагностику, рентген грудной клетки в 2 проекциях врач находит необходимое место.
Во время данного метода пользуются Новокаином, раствором йода, Этиловым спиртом. Больной садится на стул, при этом оперившись на стол, наклонившись вперед. Основываясь на УЗИ диагностику, рентген грудной клетки в 2 проекциях врач находит необходимое место.
По верхнему краю легкого производится прокол, во время которого происходит выкачка накопившейся жидкости при помощи шприца. Если выделяется гнойный экссудат, то рекомендуется промывание полости плевры.
Профилактические мероприятия
Для того, чтобы не развилось столь опасное состояние, как скопление жидкости в легком, нужно выполнять следующие простые рекомендации:
- При развитии пневмонии нужно срочно обращаться к врачу, категорически запрещено заниматься самолечением.
-
 Необходимо точно соблюдать дозировку препарата, рекомендованную врачом, поскольку самостоятельное уменьшение дозы ведет к повторному появлению болезни и, как следствие, к развитию осложнений, одним из которых является плеврит.
Необходимо точно соблюдать дозировку препарата, рекомендованную врачом, поскольку самостоятельное уменьшение дозы ведет к повторному появлению болезни и, как следствие, к развитию осложнений, одним из которых является плеврит. - Рекомендуется отказаться от курения, поскольку по мед. статистике отечность легкого чаще всего развивается у курящих людей.
- Хронические заболевания сердца и дыхательной системы способствуют появлению данного осложнения, поэтому необходимо лечить основное заболевание.
- Регулярный прием витаминов поможет поддержать иммунную систему.
- Сбалансированное питание способствует нормализации работы органов.
- Ежедневные прогулки на свежем воздухе улучшают фильтрацию легких.
При обнаружении первых симптомов образования жидкости в легких, необходимо срочно обратиться к врачу и начать рекомендованное лечение, чтобы избежать серьезных осложнений.
Загрузка…
Источник
Так осуществляется прокол (фото)
Легкие выстланы тонкой серозной оболочкой, которая называется плеврой. Состоит плевра из двух листков, между ними содержится около 2 мл жидкости, главным предназначением которой является обеспечение легкого скольжения во время дыхательных движений.
В норме плевральная жидкость светло-желтого цвета, прозрачная, не имеет какого-либо запаха. При заболеваниях легких, травмах, опухолях и других патологиях органов дыхания в плевральной полости увеличивается и накапливается количество жидкости, что сопровождается выраженной одышкой пациента, болями в грудной клетке, нарастающей слабости. Для определения причины этого состояния пациенту делается плевральная пункция.
Что это такое?
Основы анатомии
Пункция легкого – это диагностическое исследование, которое заключается во взятии анализа содержимого плевральной полости для дальнейшего изучения в лаборатории. Благодаря такому исследованию врач имеет возможность с высокой точностью установить причину скопления выпота (жидкости) и назначить пациенту эффективное лечение.
Кроме этого во время процедуры возможно введение лекарственных препаратов в плевру и доставка их непосредственно в очаг поражения. В ходе пункции можно откачать лишнюю жидкость, воздух, избавив тем самым пациенту от неприятных ощущений и болей.
Пункция легких – это одна из наиболее распространенных процедур в торакальной хирургии и представляет собой прокол грудной клетки и плевры с диагностической целью, определением степени тяжести течения заболевания и проведения необходимых лечебных манипуляций.
Кому назначают пункцию легких: показания к проведению
Когда показана пункция легких
Главными показаниями к проведению плевральной пункции пациенту являются заболевания, течение которых провоцирует скопление в полости выпота (гноя, серозной жидкости, крови) или воздуха. В результате увеличения объема жидкости между листками плевры сдавливается легкое, на фоне чего пациенту трудно дышать и он испытывает боли при движении грудной клетки.
Среди заболеваний, при которых пункция легкого является обязательной диагностической процедурой, выделяют следующие:
- плеврит – чаще всего экссудативный, характеризуется воспаление листков плевры и скоплением в полости серозной жидкости;
- пневмоторакс;
- туберкулез легких;
- осложненное течение пневмонии с поражением плевры;
- гидроторакс;
- подозрение на опухолевые образования в легких или грудной клетке.
Подготовка к процедуре
Премедикация перед пункцией
Как и любое другое медицинское исследование, плевральная пункция требует определенной подготовки, в зависимости от которой процедура будет успешной или не очень. Естественно, что пациент, которому назначают пункцию впервые в жизни, испытывает страх и может наотрез оказываться от процедуры.
Подготовка к пункции легкого начинается с психологического настроя человека врачом – крайне важно объяснить больному насколько необходимо исследование и, как оно может повлиять на процесс его выздоровления.
Важно! Когда врач подробно рассказывает, как делают пункцию легких, какую позу во время процедуры должен занимать больной и какие ощущения при этом у него будут – пациенту легче морально настроиться и согласиться на ее проведение.
Если больной в сознании, то медицинский работник обязательно должен получить его согласие на проведение пункции в письменном виде, если по каким-либо причинам пациент не может его дать или находится в бессознательном состоянии, то это делают его ближайшие родственники.
Получение письменного согласия на пункцию
Далее пациенту проводится премедикация – подготовка в более глубокой анестезии. Премедикация основана на введении анестезиологом лекарственных препаратов пациенту со снотворным или транквилизирующим действием, в некоторых случаях могут дополнительно использоваться антигистамины.
Премедикация позволяет уменьшить волнение и переживания пациента, снять напряжение и нормализовать параметры пульса и давления – часто на фоне стресса эти показатели немного завышены. На видео в этой статье подробнее рассказывается, для чего делают премедикацию, и какие препараты для этого используют.
Техника проведения процедуры
Стерильная одежда и перчатки позволяют избежать осложнений
Перед началом проведения пункции медицинская сестра должна подготовить стерильные инструменты, которые будут использоваться в ходе процедуры, одежду для себя и врача. При проведении пункции медсестра ассистирует врачу – подает нужные инструменты, разговаривает с пациентом, успокаивает его и выполняет различные указания.
Ниже приведена инструкция поведения больного во время манипуляции и этапы проведения пункции:
- В кабинет, где проводится пункция, пациента приводит медсестра в строго назначенное время – его переодевают в стерильную одноразовую одежду со свободным доступом к спине (рубахи на завязках).
- Положение пациента – он должен сидеть спиной к врачу с поднятой одной рукой для расширения межреберного пространства и облегчения доступа. Если пациент находится в тяжелом состоянии и не может оставаться в сидячем положении, то процедуру можно провести лежа на боку.
- Место прокола обеззараживают растворами антисептиков – чаще всего используют йод и хлоргексидин, после чего тщательно просушивают место обработки марлевой салфеткой.
- Местное обезболивание – используют 0,5% раствор Новокаина. Тонкой плевральной иглой, соединенной со шприцем резиновой трубочкой и зажимом на ней, обкалывают кожу вокруг места предполагаемого прокола. Зажим на трубочке позволяет предотвратить попадание воздуха в плевральную полость во время процедуры.
- Врачом производится прокол плевры – в зависимости от заболевания и предварительного диагноза пациенту осуществляют прокол между 2-3 ребрами для удаления скопившегося воздуха и между 7-8 ребром – для удаления лишней жидкости. Игла вводится обязательно по верхнему краю ребра, так как по нижнему расположено большое количество нервных окончаний. Почему так важно вводить иглу именно между указанными ребрами? Введение иглы выше 2 ребра, как правило, не позволяет добраться до места скопления воздуха, а низкое введение (ниже 8 ребра) представляет угрозу для больного в плане возможного задевания органов брюшной полости.
- Медленно и постепенно из плевральной полости удаляют скопившийся воздух или лишнюю жидкость – если в ходе проведения процедуры в шприц начинает поступать пенистая сукровица или пациент заходится в приступе кашля, манипуляцию немедленно прекращают. Содержимое плевральной полости, полученное во время пункции, помещают в стерильную заранее подготовленную посуду.
- Кожу в месте прокола захватывают между двумя пальцами в складку, аккуратно вынимают иглу и тщательно обрабатывают спиртовым раствором, после чего обязательно накладывают ватный тампон, сверху стерильную марлевую салфетку, которую закрепляют пластырем.
Пенистая кровянистая жидкость в шприце
Важно! Перед проведением местного обезболивания врач обязательно уточняет у пациента, как он переносит препараты Новокаина и если в анамнезе имелись случаи аллергической реакции или индивидуальной непереносимости, то подбирают другой анестетик.
В случае тяжелых состояний и необходимости оказания пациенту неотложной помощи иглу после пункции могут не вынимать, чтобы иметь доступ к легким и при экстренных ситуациях быстро ввести больному лекарство или откачать воздух, кровь, гной.
После завершения процедуры, полученные материалы во время пункции отправляют в лабораторию для дальнейшего изучения. На основании результатов исследования будет принято решение о дальнейшем лечении пациента.
Возможные осложнения
Процедура имеет осложнения
Несмотря на высокий профессионализм медиков и соблюдение техники выполнения прокола, у пациента иногда могут возникать осложнения пункции:
| Осложнения | Что к ним относится? |
| Вызванные введением наркоза | Аллергическая реакция, ангионевротический отек, лекарственный шок, тахикардия, развитие острой сосудистой недостаточности |
| Вызванные самой пункцией | Занесение инфекции, прокол легкого или внутренних органов, легочное кровотечение, гемоторакс, попадание воздуха при нарушении алгоритма проведения процедуры |
Важно! Во избежание перечисленных осложнений медсестра, ассистирующая врачу, должна внимательно наблюдать за реакцией больного и его состоянием в ответ на манипуляции. Если что-то идет не так, как требуется, и у пациента появляются нежелательные симптомы, проведение пункции немедленно завершают, зажимом перекрывают трубочку, чтобы в плевральную полость не попал воздух. Самого пациента доставляют в палату на каталке и оставляют под наблюдением в течение суток.
В качестве заключения
Плевральная или легочная пункция является неотъемлемой частью диагностических процедур в торакальной хирургии и позволяет на раннем этапе обнаружить заболевания органов дыхательной системы. Конечно, процедура весьма неприятна, но проводится под местным наркозом и длится не более 15-20 минут, зато дает врачу информацию о состоянии легких и плевры.
На основании этих данных подбирается эффективное лечение пациенту. Не нужно отказываться от пункции, если на ней настаивает врач – цена не знания диагноза и проведения лечения «вслепую» часто оказываются слишком высокой и стоит человеческой жизни. Обращайтесь только к квалифицированному специалисту, который имеет опыт в проведении пункции легких, таким образом, вы избавите себя от возможных осложнений.
Источник
Гидроторакс – скопление жидкости в плевральной полости является частым осложнением пневмонии. Возникает как следствие плеврита – воспаления плевральных листков, окружающих легкие. Наличие реактивных процессов в плевре определяет тяжесть течения пневмонии.
Причины появления жидкости в легких
Полость плевры изолирована, поэтому любые процессы в ней вторичны и связаны с патологией легких.
Развитие патологического процесса обусловлено следующими факторами:
- непосредственное инфицирование плевры;
- состояние местных защитных сил организма.
Инфекция распространяется на плевру чаще всего с расположенных рядом воспалительных очагов в легких. Вследствие нарушения проницаемости сосудов в полости начинает скапливаться экссудат – жидкость. Отмечено, что вирусные пневмонии редко сопровождаются экссудативными плевритами, только когда присоединяется вторичная бактериальная инфекция. Поэтому наличие выпота свидетельствует об остром воспалительном процессе, вызванном именно бактериальной флорой.
Экссудативные плевриты делят на:
- негнойные (геморрагические, серозно-геморрагические, серозные);
- гнойные;
Гнойные плевриты или эмпиема плевры являются осложнением чаще пневмококковой, стрептококковой, стафилококковой, Фридлендеровской пневмонии. Возникают как на фоне острого процесса, так и после воспаления легких. Клиническая картина отличается тяжелым течением.
Характерными симптомами являются:
- тяжелая интоксикация;
- высокая лихорадка с ознобами;
- быстрая потеря веса и сил.
В анализах наблюдают высокие цифры лейкоцитоза, прогрессирующую гипохромную анемию, высокую СОЭ.
Диагностика гидроторакса
Диагностический алгоритм основывается на оценке анамнеза, жалоб, клинических проявлений, лабораторных данных и результатов инструментальных методов исследования.
Появление интенсивных болей в боку при дыхании на фоне или после острой фазы пневмонии свидетельствует о наличии сухого плеврита. В течение 1-3 дней начинает скапливаться жидкость между листками плевры, после чего боль уходит.
При перкуссии определяется зона притупления, выше которой спавшаяся ткань легкого с ослабленным дыханием.
Анализы крови реагируют повышением лейкоцитов в основном при гнойном плеврите, серозный выпот может не проявлять себя лабораторно. Оценить состав воды в легких можно при помощи микробиологических анализов.
Сначала оценивают макроскопические характеристики:
- цвет;
- запах;
- прозрачность;
- консистенция.
После этого исследуют жидкость на количественное содержание белков, эритроцитов и лейкоцитов, при необходимости выполняют бактериологическое исследование.
Основными методами визуализации, которые применяются для диагностики гидроторакса, являются рентген грудной клетки, ультразвуковые исследования плевральных полостей и мультиспиральная компьютерная томография.
Наиболее достоверным и доступным методом признано УЗИ плевральных полостей, которое позволяет:
- оценить объем выпота;
- выявить характеристики жидкости (однородная, с наличием нитей фибрина, взвесью);
- провести при необходимости лечебно-диагностическую пункцию под ультразвуковым контролем.
Как производится пункция
Помимо антибактериальных препаратов, которые назначают для лечения пневмонии, при плеврите присоединяют противовоспалительную терапию. Введение лекарственных средств интраплеврально, непосредственно в полость, считается нецелесообразным.
В зависимости от объема выпота и уровня дыхательной недостаточности решают вопрос о проведении пункционного лечения. Прокол производят по верхнему краю ребер, желательно под контролем ультразвука, чтобы избежать травмы легких и других паренхиматозных органов.
Аспирация содержимого проводится полностью только при выявлении гноя. Повторные скопления гнойного содержимого являются показанием уже не просто к повторному проколу, а к установке дренажа и промыванию плевральной полости.
Обязательными являются лечебная физкультура и выполнение физиопроцедур после острого процесса. В период рассасывания у ослабленных и лежачих больных могут формироваться соединительнотканные тяжи.
В последствие фибриновые нити становятся очень плотными, фиксируют листки плевры, что уменьшает экскурсию грудной клетки, снижает жизненный объем легких и может приводить к развитию хронических заболеваний. Во время ЛФК необходимо активно разрабатывать мышцы грудной клетки, чтобы избежать неприятных последствий.
Источник

