Профилактика воспаления желчного пузыря

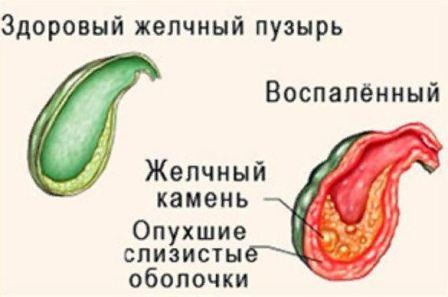
Воспаление стенок желчного пузыря, называемое еще холециститом, как правило, является вторичным, то есть не самостоятельным заболеванием, а осложнением другой патологии – в первую очередь желчнокаменной болезни, при которой холецистит называют калькулезным (от лат. calculus – камешек).
Если же воспаление желчного пузыря возникает при отсутствии камней – его, соответственно, называют бескаменным холециститом.
Что такое желчный пузырь
Желчный пузырь – небольшой полый орган, непосредственно сообщающийся с печенью и двенадцатиперстной кишкой через узкие протоки. Основная функция желчного пузыря, как ясно из названия этого органа – хранение желчи, горьковатой зеленой вязкой жидкости, представляющей собой набор ферментов, необходимых для расщепления жиров и других питательных веществ.
Она вырабатывается печенью в ответ на сигнал от желудочных и кишечных рецепторов о поступлении пищи, дозревает, попадая в желчный пузырь, а из него по желчному протоку под воздействием сокращений сфинктеров и гладкой мускулатуры проникает в двенадцатиперстную кишку, где участвует в переваривании пищи.
Воспаление желчного пузыря развивается, когда его стенка оказывается поврежденной вследствие воздействия определенных факторов. При этом различают острый холецистит, возникающий внезапно и отличающийся ярко выраженными симптомами, и хронический, развивающийся постепенно, часто незаметно для больного или с редкими обострениями.
Чем опасно воспаление желчного пузыря
Холецистит, как воспалительный процесс, без лечения приводит к закономерным изменениям в тканях органа – в первую очередь желчного пузыря. Повреждаются здоровые клетки слизистой оболочки, а потом и более глубоких слоев, стенка желчного пузыря становится менее эластичной, на ней появляются язвы, гнойники, что создает благоприятную среду для размножения болезнетворных микроорганизмов.
При хроническом течении воспалительный процесс может перейти на печень, поджелудочную железу или двенадцатиперстную кишку. Бактериальная флора может разноситься с током крови и к более отдаленным органам.
В результате повреждений стенки пузыря и потери ее эластичности появляется риск разрыва при переполнении желчью, что может привести к перитониту – опасному для жизни состоянию, требующему срочной помощи хирурга.
Почему возникает воспаление желчного пузыря
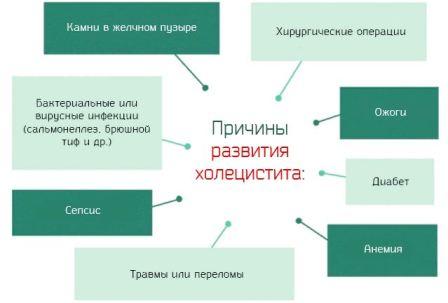
Причин развития воспаления довольно много, чаще это осложнения других заболеваний. Все причины можно выделить в три группы в соответствии с типом повреждения стенки желчного пузыря.
- Механические причины — желчные камни, растяжение стенки при застое желчи, травмы брюшной полости.
- Химические причины — это самоотравление при хроническом застое желчи, проникновение в желчный пузырь активных ферментов поджелудочной железы при рефлюкс-синдроме, изменение состава желчи вследствие патологий печени и погрешностей в питании.
- Биологические причины — активность болезнетворных микроорганизмов: вирусов при гепатите и других заболеваниях печени; бактерий, в том числе при общих и кишечных инфекциях; грибков; гельминтов (глистов) – остриц, аскарид; простейших – лямблий, амеб.
В более редких случаях воспаление желчного пузыря могут вызывать внутренние факторы организма. Например, анатомические особенности строения желчного пузыря – образование в нем перегородок и перегибов.
Такое часто встречается в детском возрасте и, как правило, проходит по мере взросления. Другой причиной могут быть аутоиммунные заболевания – когда клетки иммунитета атакуют собственные ткани организма.
Симптомы воспаления желчного пузыря
Симптомы более выражены при остром холецистите, в том числе при обострении хронического его течения.
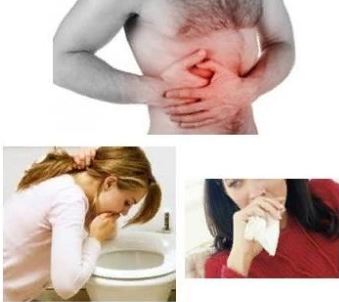
Боль в животе – основной симптом холецистита. Она обусловлена раздражением нервных окончаний в стенке желчного пузыря, особенно, вблизи сфинктеров, открывающих и закрывающих желчные протоки.
Боль при холецистите иногда путают с проявлением других заболеваний – гепатитов, желчной колики, поэтому будет полезно знать основные ее отличия:
- Локализация боли – правое подреберье. Иногда боль в животе при холецистите отдает вверх – к груди, также имеет место холецистокардиальный синдром, при котором болит не только живот, но и сердце;
- Интенсивность боли – от тупой до острой и сильной, в зависимости от течения холецистита;
- Характер боли – ноющий, приступообразный, чаще постоянный, усиливающийся после приема жирной пищи.
Желтуха – окрашивание кожи, слизистых, склер глаз в желтый цвет вследствие накопления в этих тканях билирубина, который в норме должен удаляться вместе с желчью через желчный пузырь и двенадцатиперстную кишку.
Желтуха при холецистите свидетельствует о нарушении оттока желчи, что может происходить из-за закупорки желчного протока камнем, потери эластичности стенки пузыря, спазма сфинктера и других причин.
Изменения стула – из-за того, что жиры не распадаются при недостатке желчи, стул становится более жидким, кроме того, он часто приобретает светло-желтый оттенок.
Диспепсия (нарушения пищеварения) – комплекс симптомов, включающий тошноту, отрыжку, вздутие живота и т.д.
Горечь и металлический привкус во рту – свидетельствует об избытке выработки желчи, в результате чего она забрасывается в желудок и повреждает его стенки.
Как врач диагностирует воспаление
При подозрении на воспаление желчного пузыря пациента направляют на консультацию к двум специалистам: гастроэнтерологу и хирургу. Задачей врача при диагностике является установить причины болезни, повреждения других органов, а также дифференцировть холецистит от других заболеваний со схожими симптомами.
К современным методам диагностики воспаления желчного пузыря относятся:
Лабораторные анализы, которые помогут оценить состояние всех органов пищеварения. При холецистите в крови увеличивается количество клеток нейтрофилов и показатель СОЭ (скорости оседания эритроцитов), что говорит о воспалении.
Биохимический анализ крови может показать увеличение количества билирубина и АЛТ (аланинтрансферазы). При остром холецистите билирубин обнаруживают и в моче, чего в норме быть не должно – он выводится с желчью, а не через почки.
Дуоденальное зондирование – с помощью специального дуоденального зонда из двенадцатиперстной кишки берут содержимое на анализ, определяют объем и состав желчи. Исследование проводится вне острой фазы заболевания.
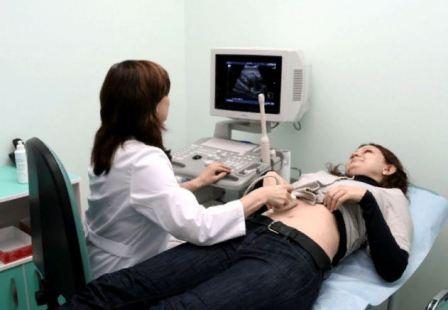
УЗИ желчного пузыря и близлежащих органов – один из самых показательных и нетравматичных методов, позволяет оценить двигательную активность, размеры и состояние желчного пузыря, в том числе увидеть желчные камни в нем.
Лечение
Воспаление желчного пузыря при отсутствии осложнений имеет достаточно хороший прогноз – даже при терапевтическом лечении показатель полного выздоровления очень высок. Однако от пациента требуется строгое соблюдений рекомендаций гастроэнтеролога – коррекция питания, отказ от вредных привычек и так далее.
Схема лечения предполагает решение следующих задач:
- устранение воспаления с помощью НПВС (нестероидных противовоспалительных препаратов) и физиотерапевтических методов, а также уменьшения нагрузки на желчный пузырь при коррекции диеты;
- снятие болевого синдрома и спазма гладкой мускулатуры;
- стимуляция движения желчи, для чего используются желчегонные препараты, фитотерапия, лечебная гимнастика;
- устранение причины холецистита – удаление камней (и самого пузыря), антибактериальная и антипаразитарная терапия, лечение основного заболевания;
- специальная щадящая диета.
Радикальным методом лечения воспаления желчного пузыря является хирургическая операция холецистэктомия – удаление желчного пузыря. Существуют два типа такой операции – классическая холецистэктомия – осуществляется удаление пузыря через разрез в правом подреберье и лапароскопическая холецистэктомия – когда пузырь удаляют с помощью лапароскопа через небольшое отверстие.
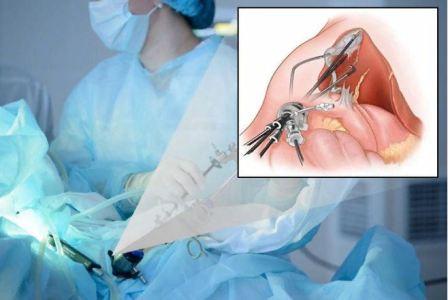
Холецистэктомия проводится, если нет возможности восстановить функции этого органа – стенка сильно повреждена, присутствуют желчные камни.
Обратите внимание, что желчные камни практически нельзя растворить или раздробить – они очень твердые, имеют жировую структуру, при застревании в узком желчном протоке вызывают сильную боль. Поэтому к дроблению камней в желчном пузыре с помощью ударной волны прибегают очень редко.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
Профилактика
Основой профилактических мер является нормализация питания – отказ от жирной пищи, переедания, больших перерывов между едой. Нужно употреблять больше продуктов, богатых пищевыми волокнами (клетчаткой). Более подробно о специальной лечебной диете No5 при заболеваниях печени и желчевыводящих путей можно прочитать в соответствующей публикации.
К профилактике возникновения воспаления желчного пузыря также относится лечение дисбактериоза кишечника, хелиобактериоза, лямблиоза.
Кроме того, важную роль играет своевременное обращение за медицинской помощью в случае возникновения симптомов холецистита.
Источник
Болезни желчного пузыря и желчевыводящих путей занимают одно из ведущих мест среди заболеваний органов пищеварения. Широкий спектр патологии желчного пузыря и желчных путей включает в себя как органические заболевания (желчнокаменную болезнь (ЖКБ), хронический холецистит и др.), так и функциональные нарушения[1].
Данные заболевания выявляются у лиц любого возраста, причем у женщин в 3–10 раз чаще, чем у мужчин. Заболевания билиарного тракта часто впервые дебютируют у женщин во время беременности в результате гормонально обусловленного и механического холестаза, замедления моторики желчного пузыря и желчевыводящих путей во вторую половину беременности, повышения литогенности (т. е. способности к камнеобразованию) желчи, запоров беременных[1]. В меры профилактики холецистита и желчнокаменной болезни входят следующие мероприятия:
- Основой профилактики и лечения является диетотерапия: диета № 5, исключение из рациона пряностей, копченостей, жиров животного происхождения, дробное питание (5–6 раз в день) без переедания, минеральные воды[2].
- Устранение очагов хронической инфекции — необходимо своевременно проводить лечение воспалительных заболеваний горла, носа, внутренних органов. Патогенные микроорганизмы могут попадать в желчный пузырь с током крови или лимфы при гайморите, тонзиллите, кариесе зубов и других заболеваниях.
- Лечение хронических заболеваний желудочно-кишечного тракта, которые также могут приводить к нарушению функции системы желчевыделения.
Тем, кто находится в группе риска по заболеваниям желчного пузыря — необходимо посоветоваться с врачом для подбора оптимальных мер профилактики.
Препараты для предупреждения заболеваний желчного пузыря
Врач может назначить различные средства, поддерживающие функцию печени и желчного пузыря, снимающие воспаление и улучшающие отток желчи или препятствующие образованию камней. Одним из лекарственных препаратов, применяемых при высоком риске желчнокаменной болезни или холецистита, является урсодезоксихолевая кислота. Она оказывает благотворное влияние на состояние желчевыделительной системы, что особенно важно для людей, находящихся в группе риска.
В рекомендациях Российской гастроэнтерологической ассоциации по диагностике и лечению жёлчнокаменной болезни (ЖКБ) УДХК назначается на разных стадиях заболевания, к примеру, при билиарном сладже. Это состояние, когда в желчном пузыре сгущается желчь из-за неправильного, нерегулярного питания и ряда других причин.
Можно сказать, что билиарный сладж является первой ступенью ЖКБ, так как предшествует образованию холестериновых камней.
При нарушениях работы желчного пузыря или желчных протоков происходит застой желчи, она становится более густой, вероятность камнеобразования повышается. Поэтому одно из важных свойств УДХК — способность снижать литогенность желчи, то есть изменять ее состав так, чтобы уменьшить риск формирования камней[3].
В рекомендациях Российской гастроэнтерологической ассоциации по диагностике и лечению жёлчнокаменной болезни (ЖКБ) описано применение УДХК при постхолецистэктомическом синдроме (синдром, при котором симптомы ЖКБ могут проявляться уже после удаления желчного пузыря).
Без дополнительного лечения урсодезоксихолевой кислотой (УДХК) частота рецидивов камнеобразования после удаления желчного пузыря в ближайшие 1–2 года достигает 50%.
При выборе препарата урсодезоксихолевой кислоты стоит ориентироваться на продукты из итальянской субстанции с наиболее доступной курсовой стоимостью.
Источник
С холециститом, или воспалением желчного пузыря (ЖП), не понаслышке знакомы около 10-15% населения нашей планеты. Дискомфорт и тянущие боли в правом подреберье, трудности с перевариванием пищи и неприятная горечь во рту – все это – повод пройти обследование. А чем лечат холецистит: в нашем обзоре и видео в этой статье разберем самые эффективные средства, которые вам точно помогут.

Доверьтесь специалисту
Основы классификации заболевания
Прежде чем мы обсудим, что пить при холецистите, чтобы быстро снять боли и дискомфорт, разберемся, какие существуют виды воспаления желчного пузыря. Ведь клиническая форма заболевания во многом влияет на подбор тактики терапии.

Основные причины патологии
Холецистит делят на две большие группы:
- Острый:
- катаральный – с вовлечением в патологический процесс слизистой (поверхностной) оболочки органа;
- флегмонозный – с разлитым гнойным воспалением;
- гангренозный – с некротическим поражением стенки ЖП.
- хронический.

С острым холециститом шутки плохи
Важно! Терапией острого холецистита занимается врач-хирург в условиях стационара. Большинству пациентов показана операция – холецистэктомия. Лечить флегмонозную и тем более гангренозную форму воспаления дома запрещено!
И все же, подавляющая часть больных сталкивается именно с хроническим холециститом (ХХ). Итак, что такое холецистит и чем он опасен?

Более чем у 60% пациентов ХХ вызван инфекционными агентами – кишечной палочкой, стрептококками, сальмонеллами и др.
В результате повреждающего действия на стенку ЖП развивается вялотекущий воспалительный процесс. Со временем стенки органа утолщаются, становятся малоподвижными, а на слизистой оболочке появляются изъязвления и рубцы. Это в свою очередь провоцирует дальнейшие нарушения оттока желчи и формирование камней.
Обратите внимание! Обострение ХХ практические всегда возникает после погрешности в диете – употребления жирной жареной пищи. Также приступ могут спровоцировать переохлаждение, снижение иммунитета, тряска, интенсивные физические нагрузки.
Консервативные методы лечения хронического холецистита
Лечение хронического холецистита обычно проводится консервативными методами (но может потребоваться и операция).
Среди основных его целей:
- ликвидация воспалительных изменений в стенке ЖП;
- профилактика осложнений;
- устранение симптомов патологии;
- повышение качества жизни и реабилитация больных.

Важно уменьшить количество обострений
Важно! План терапии составляется врачом индивидуально для каждого пациента. Выбранная тактика во многом определяется клиническим течением патологии (частотой и выраженностью обострений), наличием/отсутствием конкрементов, функциональным состоянием ЖП.
Немедикаментозная терапия
Прежде чем мы разберем, какие препараты принимать при холецистите, хотим обратить ваше внимание на то, что важным методом лечения остается диетотерапия. Все пациенты с ХХ должны придерживаться лечебного стола № 5 (по Певзнеру).
Среди его принципов:
- Частый и, что важно, дробный прием пищи (около 5-6 раз в день).
- Составление и поддержание четкого режима питания.
- Употребление 2500-2900 ккал в сутки.
- Создание меню с оптимальным содержанием белков, жиров и углеводов.
- Снижение в рационе доли животных жиров и увеличение доли растительных.
- Обильное питье (около 2 л чистой воды в сутки).
- Предпочтительные варианты термической обработки – варка и приготовление на пару.

Лечим организм изнутри
Среди разрешенных продуктов:
- нежирное мясо (птица, кролик, говядина, рыба);
- пшеничные отруби;
- крупы (особенно пшеная, гречневая);
- кисломолочная продукция;
- овощи и фрукты.

Помимо воды, полезно пить компоты из сухофруктов, отвар шиповника.
Из рациона больных исключают:
- жирные, копченые блюда;
- жирное мясо и субпродукты (почки, мозги, язык и др.);
- яичные желтки;
- специи и приправы;
- наваристые бульоны;
- сдобу и кондитерские изделия;
- орехи;
- алкоголь;
- газированные напитки.

Разрешенные и запрещенные продукты
Важно! Пациентам с ХХ рекомендуется придерживаться лечебной диеты на протяжении всей жизни. Это поможет значительно сократить число обострений.
Медикаментозная терапия
Лекарства при холецистите желчного пузыря – еще один обязательный элемент терапии. Очень важно, чтобы все таблетки и уколы назначил квалифицированный врач (терапевт или гастроэнтеролог) на основе полученных данных обследования. Только специалист сможет оценить нюансы течения патологии и индивидуальные особенности организма.
Итак, что принимать при холецистите: лекарства делятся на несколько фармакологических групп.
Таблица: Уколы и таблетки при холецистите желчного пузыря:
| Группа | Механизм действие | Представители |
| Антибиотики | Устранение бактериальных инфекций и локального воспаления | Азитромицин, Ампициллин, Амоксициллин, Цефтриаксон, Метронидазол |
| Сульфаниламиды | Уничтожение патогенных микроорганизмов в кишечнике (при сопутствующем воспалении) | Сульфадимезин, Сульфален |
| Антимикотики | Уничтожение грибков, которые могут усиленно размножаться в ЖКТ в ответ на противомикробную терапию | Нистатин, Флуконазол, Фуразолидон |
| Желчегонные препараты | Нормализация выработки и оттока желчи | Аллохол, Холосас, Хофитол |
| Спазмолитики | Снятитие мышечного спазма, устранение болевого синдрома | Но-шпа, Папаверин, Тримедат, Дюспаталин |
| Гепатопротекторы | Восстановление работы печени, ускорение регенерации гепатоцитов | Эссливер, Эссенциале форте, Урсосан, Карсил, Гептрал |
Антибиотики, сульфаниламиды и противогрибковые средства
Антибиотики при холецистите и воспалении печени – важная составляющая лечения. Однако прежде чем выбрать тот или иной препарат, важно пройти подробное диагностическое исследование, выявить возбудителя воспаления и определить его чувствительность к противомикробным средствам.
Антибиотик при холецистите должен обладать специфической активностью в отношении микробов, колонизирующих на стенках ЖП.

Столько лекарств – какое поможет?
Чаще всего пациентам назначаются цефалоспорины. Именно они эффективно побеждают холецистит: антибиотики имеют высокую активность и широкий спектр действия. При выраженном обострении заболевания рекомендуются препараты эритромициновой группы.
Какие таблетки пить при холецистите беременным женщинам, пожилым пациентам и детям? Для них отличным вариантом станут эффективные и абсолютно безопасные антибиотики пенициллиновой группы. Благодаря тому, что они хорошо накапливаются в желчи, лечебный эффект наступает достаточно быстро.

Сравнительная диаграмма цена на противомикробные препараты
Обратите внимание! Любое лекарство при холецистите желчного пузыря имеет свои противопоказания. Следуйте рекомендациям вашего лечащего врача и внимательно изучайте инструкции по применению.
В среднем курс антибиотикотерапии при обострении ХХ составляет 10-14 дней. Если препарат подобран правильно, уже на 2-3 день лечения пациент чувствует себя гораздо лучше.
Сульфаниламиды – это замена антибиотикам. Их назначают при:
- невозможности противомикробной терапии «классическими» средствами;
- осложнении ХХ воспалением слизистой кишечника.
Антимикотики показаны при активации патогенной грибковой флоры в организме. Такое явление часто происходит на фоне противомикробной терапии, поэтому некоторые специалисты считают целесообразным превентивное (профилактическое) их применение.

Грибковая инфекция – частое осложнение антибиотикотерапии
Желчегонные препараты
Желчегонные средства при холецистите – обязательный компонент лечения.
По фармакологическому действию их можно разделить на две большие группы:
- холеретики – препараты, усиливающие выработку желчи;
- холекинетики – лекарства, способствующие нормализации оттока желчи.
К холеретикам относятся:
- средства на основе бычьей желчи – Холензим, Аллохол;
- растительные стеролы – кукурузные рыльца, цветы бессмертника, экстракт плодов шиповника;
- синтетические препараты – Никодин, Осалмид, Цикловалон.

Средства на растительной основе эффективны и стоят недорого
Холекинетики – это еще одни часто назначаемые препараты при холецистите: застой желчи при их приеме устраняется за счет повышения тонуса мышц желчных протоков и желчного пузыря и усиления его сокращений.
Важно! Желчегонные препараты противопоказаны при обтурационной желтухе, острых гепатитах, сопутствующих декомпенсированных заболеваниях ЖКТ. Как принимать Аллохол при холецистите, сопровождающемся камнями в желчном пузыре, уточните у своего лечащего врача.
Спазмолитические препараты
«Чем снять боль при холецистите?» — пожалуй один из самых частых вопросов пациентов. В этом могут помочь спазмолитики – группа медикаментов, устраняющих мышечных спазм и облегчающих отток желчи в ДПК.
Чаще всего используется Но шпа при холецистите: как принимать это лекарство?
Стандартные рекомендации следующие:
- взрослым – 1-2 таблетки (40-80 мг) × 3 раза в день;
- подросткам 12-18 лет – 1 таблетка (40 мг) × 2-4 раза в сутки;
- детям 6-12 лет – 1 таблетка (40 мг) 1-2 раза в сутки.

Самый известный спазмолитик
Важно! При остром приступе с выраженным болевым синдромом желательно использовать спазмолитики в инъекционной форме. Как принимать Ношпу в уколах, вам расскажет врач.
Гепатопротекторы
Гепатопротекторы – это вспомогательные средства, призванные препятствовать разрушению клеточных мембран гепатоцитов и стимулировать их регенерацию.
Существует несколько разновидностей таких лекарств:
- основанные на животных компонентах;
- основанные на растительных компонентах;
- аминокислоты;
- препараты урсодезоксихолевой кислоты;
- эссенциальные фосфолипиды;
- ингибиторы ПОЛ (перикисного окисления липидов);
- БАДы.

Алгоритм подбора эффективного гепатопротектора
Прочие средства
Дополнительно пациенту могут быть назначены симптоматические средства:
- НПВС (Парацетамол, Ибупрофен) при выраженном синдроме интоксикации;
- противорвотные препараты (Церукал) при сильной тошноте;
- витамины при общем ослаблении организма и т.д.

Симптоматическое лечение назначается исходя из жалоб пациента
Физиопроцедуры
После стихания обострения больным показаны физиотерапевтические процедуры.
Они включают:
- УВЧ-терапию;
- криотерапию;
- лазеротерапию;
- вакуумный массаж;
- ДМВ-терапию;
- углекислые и родоновые ванны;
- гальванизацию и электрофорез спазмолитиков и др.

Многие процедуры проводятся в специализированных санаториях
Обратите внимание! При бескаменном холецистите с явными признаками застоя желчи полезно делать такую процедуру, как тюбаж. Этот комплекс лечебных процедур применяется для промывания (очищения) печени.
Прогноз заболевания
В большинстве случаев хронический холецистит протекает относительно доброкачественно. Заболевание продолжаетс

