Профилактика острых гнойных воспалений среднего уха
Хронический гнойный средний отит – длительное воспалительное инфекционное заболевания полостей среднего уха, которое имеет течение с периодами ремиссий и обострений. Начало заболевания связано с острым отитом, иногда перенесенным в детстве.
Осложнения:
- Приводит к развитию тугоухости.
- Вызывает парез лицевого нерва, лабиринтит.
- Приводит к развитию внутричерепных осложнений. Это имеет большую опасность для жизни больного.
Этиология: инфекционные агенты – тафилококк или смешанная микробная флора, плесневые грибы.
Патогенез: Высокая вирулентность микроорганизмов и ослабление иммунитета способствует переходу острого отита в хронический. Важное значение в этом имеет наличие других сопутствующих заболеваний. Определенную роль играет состояние полости носа, околоносовых пазух и глотки. Нередко рецидивирующий острый гнойный средний отит переходит в хронический.
Клинические симптомы: Обязательными признаками являются следующие:
- Длительное гноетечение из уха. Заболевание длится годами;
- Стойкая перфорация барабанной перепонки со омозолевшими краями;
- Снижение слуха, шум в ухе.
Заболевание делится на две формы: мезотимпанит и эпитимпанит.
Причины острого среднего отита
Острый средний отит — это инфекционное заболевание, вызвать которое могут вирусы, бактерии или вирусно-бактериальные ассоциации.
Большую роль в развитии острого воспаления среднего уха играют вирусы — возбудители острых респираторных инфекций, а именно:
- вирусы гриппа;
- парагриппа;
- аденовирусы;
- энтеровирусы;
- респираторно-синцитиальные вирусы;
- коронавирусы;
- риновирусы;
- метапневмовирусы.
У 70% больных при исследовании экссудата, полученного из среднего уха, обнаруживают бактерии. Наиболее часто это:
- Streptococcus pneumoniae;
- Haemophilus influenzae;
- Moraxella catarrhalis.
Способствуют развитию заболевания:
- сниженный иммунный статус организма (врожденные иммунодефициты, недавно перенесенные острые инфекционные заболевания, сопутствующая тяжелая соматическая патология (бронхиальная астма, сахарный диабет, болезни почек);
- склонность к аллергическим заболеваниям;
- наличие расщелины неба у ребенка;
- активное и пассивное курение;
- низкий социально-экономический статус пациента.
Классификация и механизмы развития заболевания
По характеру воспаления различают 3 стадии заболевания:
- катаральная;
- экссудативная (серозный);
- гнойная.
Механизмы их развития также различаются.
Катаральный средний отит (другие названия — евстахиит, тубоотит) чаще развивается при острых респираторных вирусных инфекциях — отек, вызванный воспалением в области верхних дыхательных путей, распространяется на слизистую оболочку слуховой трубы, что ухудшает ее проходимость. В результате нарушаются все 3 функции трубы:
- вентиляционная (воздух, содержащийся в трубе, всасывается, а поступление нового затруднено);
- защитная (вследствие недостаточной вентиляции снижается парциальное давление кислорода — бактерицидная активность клеток трубы ослабевает);
- дренажная (нарушение свободного оттока жидкости из трубы — приводит к размножению бактерий в среднем ухе).
Следствие этих процессов — снижение давления в барабанной полости, приводящее к подсасыванию секрета из носоглотки и выделению невоспалительной жидкости — транссудата.
Также причиной евстахиита могут быть резкие перепады атмосферного давления — при погружении и всплытии подводников (мареотит), подъеме и спуске самолета (аэроотит).
Экссудативный средний отит (секреторный, серозный, мукозный средний отит) является следствием катарального: на фоне дисфункции слуховой трубы, снижения общего и местного иммунитета воспалительный процесс прогрессирует — в барабанную полость усиленно выделяется воспалительная жидкость, или экссудат.
Восстановление вентиляционной функции среднего уха на данном этапе приведет к выздоровлению, а в случае неоказания больному помощи, процесс может принять хроническое течение, преобразуясь в фиброзирующий средний отит (процесс рубцевания в барабанной полости), приводящий к выраженному стойкому снижению слуха.
Острый гнойный средний отит — это острое гнойное воспаление слизистой барабанной полости с вовлечением в процесс других отделов среднего уха. Возбудителем данной формы заболевания являются бактерии. Они попадают в барабанную полость чаще через слуховую трубу — тубогенным путем. Через рану сосцевидного отростка или при травме барабанной перепонки инфекция также может попасть в барабанную полость — в этом случае отит называют травматическим.
Существует и третий возможный путь проникновения инфекции в среднее ухо — с током крови (гематогенный). Он наблюдается сравнительно редко и возможен при некоторых инфекционных заболеваниях (корь, скарлатина, туберкулез, сыпной тиф).
При остром гнойном среднем отите воспалительные изменения возникают не только в слизистой оболочке, но и в прилежащей к ней надкостнице. Выделяется воспалительная жидкость сначала серозного, а затем и гнойного характера. Слизистая резко утолщается, на ее поверхности возникают изъязвления, эрозии. В разгар болезни барабанная полость заполняется воспалительной жидкостью и утолщенной слизистой оболочкой, а поскольку дренажная функция трубы нарушена, это приводит к выбуханию барабанной перепонки наружу. При неоказании больному помощи на данном этапе происходит расплавление участка барабанной перепонки (ее перфорация), и содержимое барабанной полости вытекает наружу (это называют отореей).
Осложнения
Последствия, которые могут сопровождать хронический гнойный средний отит, это:
- тугоухость – ухудшение слуха различной степени выраженности;
- аутофония – эффект усиленного восприятия собственного голоса при произношении звуков с обычной громкостью;
- прорыв барабанной перепонки.
Если диагностика и лечение хронического гнойного среднего отита были проведены с опозданием, то могут возникнуть вторичные последствия (осложнения осложнений) описываемого заболевания. Это:
- менингит – воспалительное поражение мозговых оболочек;
- энцефалит – воспалительный процесс в тканях головного мозга;
- менингоэнцефалит – сочетанное воспаление мозговых оболочек и тканей головного мозга;
- лимфаденит – воспаление регионарных лимфатических узлов;
- лимфангит – воспаление регионарных лимфатических сосудов;
- сепсис – распространение инфекционного агента с током крови и/или лимфы по всему организму, которое способно привести к формированию метастатических инфекционных очагов в других органах и тканях (нередко гнойных).
Почему острый средний отит чаще возникает у детей
Существуют возрастные особенности строения среднего уха, способствующие более быстрому распространению инфекции из носоглотки в среднее ухо. Слуховая труба у детей короткая, широкая и расположена почти горизонтально (лишена физиологических изгибов, характерных для взрослых). Барабанная полость детей раннего возраста заполнена особой, так называемой миксоидной, тканью — это студенистая, рыхлая эмбриональная соединительная ткань, являющаяся благоприятной почвой для развития инфекционного процесса.
Кроме анатомо-физиологических особенностей для детей характерны некоторые патологические состояния, способствующие развитию ОСО. В первую очередь это аденоидные вегетации (гипертрофические изменения лимфоидной ткани носоглотки) — в них нередко обнаруживаются стрептококки и гемофильная палочка.
Дети, посещающие детские коллективы, постоянно контактируют с инфекционными агентами друг друга. Для одного ребенка конкретный возбудитель может быть условно патогенным и не вызывать заболевания, а для другого он может оказаться вирулентным, агрессивным и вызвать воспаление верхних дыхательных путей, откуда процесс, возможно, перейдет на среднее ухо.
Дети часто болеют респираторными вирусными инфекциями, осложнением которых может быть ОСО. Кроме того, эти инфекции не только ослабляют иммунитет, а и приводят к морфологическим изменениям слизистой оболочки дыхательных путей, снижая ее невосприимчивость (резистентность) к потенциально опасной (патогенной) микрофлоре.
Существуют так называемые транзиторные (физиологические) иммунодефицитные состояния, характерные для детей раннего возраста, — они также являются благоприятным фоном для возникновения инфекционных заболеваний.
Прогноз
Прогноз при хроническом гнойном среднем отите разный, может быть сложный – патология способна привести к возникновению гнойных внутричерепных осложнений, которые опасны не только для здоровья, но и для жизни и могут привести к летальному исходу. Поэтому хронический гнойный средний отит относят к потенциально опасным патологиям. Только благодаря своевременному выявлению и адекватному лечение можно избежать тяжелых последствий. В ряде случаев таких пациентов удается спасти, но возможна инвалидизация из–за поражения структур центральной нервной системы.
Прогноз ухудшиться в таких случаях, как:
- самолечение;
- использование сомнительных народных методов лечения, введение в ухо токсических веществ и аптечных препаратов;
- лечение у шарлатанов;
- позднее обращение в клинику;
- консервативная терапия при показаниям к хирургическому лечению;
- неадекватное оперативное вмешательство.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
всего, сегодня
(47 голос., средний: 4,85 из 5)
Кровотечение из уха: причины, симптомы, лечение
Ларинготрахеит: причины, симптомы, лечение
Похожие записи
Симптомы острого среднего отита
Часто ОСО протекает с ярко выраженной симптоматикой, однако встречаются и латентно протекающие отиты – когда клинические проявления заболевания выражены незначительно.
Для острого среднего отита, как и для любого другого инфекционного заболевания, характерны общие симптомы:
- общая слабость;
- чувство недомогания;
- отсутствие аппетита;
- повышение температуры тела до фебрильных цифр.
При катаральном среднем отите пациенты предъявляют жалобы на:
- заложенность уха;
- шум в ухе;
- незначительное снижение слуха — нарушение проведения звука в основном на низких частотах; после проглатывания слюны или зевания слух временно улучшается;
- резонирование своего голоса в больном ухе — аутофонию.
Боль в ухе обычно низкой интенсивности или вообще отсутствует.
Течение экссудативного отита обычно малосимптомно. Больной отмечает:
- заложенность уха;
- ощущение давления, иногда шум в ухе;
- легкую аутофонию;
- некоторое снижение слуха.
Болевые ощущения, как правило, отсутствуют, а к снижению слуха больной через некоторое время адаптируется и перестает его замечать.
Острый гнойный средний отит может протекать легко и быстро разрешиться, вяло и продолжаться длительное время, остро и бурно. Обычно он завершается полным выздоровлением, но иногда воспалительный процесс хронизируется. При отсутствии своевременного лечения гнойный средний отит может осложниться мастоидитом, внутричерепными инфекционными процессами и даже сепсисом.
Клинически в течении острого гнойного среднего отита принято выделять 3 стадии:
- доперфоративную;
- перфоративную;
- репаративную.
Не обязательно конкретный отит пройдет все 3 стадии — уже на начальной (доперфоративной) стадии он может разрешиться.
- Доперфоративная стадия. Ведущей жалобой больного является боль в ухе, особенно в положении лежа на стороне поражения. Боль выраженная, резкая, стреляющая, отдающая в висок. Постепенно нарастая, она становится нестерпимой, мучительной, лишает больного покоя и сна. Может отмечаться болезненность при прикосновениях к сосцевидному отростку. Одновременно с болевыми ощущениями возникает чувство заложенности уха, шум в нем, снижается слух. Общее состояние больного нарушено: имеются признаки интоксикации, повышена до фебрильных цифр температура тела. Длительность начальной стадии: 2–3 часа — 2–3 суток.
- Перфоративная стадия определяется началом гноетечения из уха, возникшим вследствие прободения барабанной перепонки. Выделения из уха сначала обильные, характер их слизисто-гнойный или гнойный, часто – с примесью крови. Со временем количество выделений уменьшается, они густеют и приобретают гнойный характер. Состояние больного на данной стадии резко улучшается: боль в ухе стихает, температура тела снижается, иногда даже нормализуется. Продолжительность гноетечения — 5–7 дней.
- На репаративной стадии гноетечение их уха прекращается, перфорация рубцуется, слух постепенно восстанавливается.
Капли при гнойном отите
Медикаменты в виде капель усиливают антибактериальное лечение, ускоряют процесс полного выздоровления за короткий период времени. Выделяют ушные капли, которые наделены исключительно антибактериальным воздействием на органы слуха:
- Ципромед.
- Фугентин.
- Отофа.
Капли комбинированного действия (Анауран, Полидекса, Кандибиотик) сочетают в себе противовоспалительное и антибактериальное действие. Их применение приводит к эффективному, желаемому результату уже после нескольких раз приема. Но употреблять средства нужно только после согласования с доктором, чтобы не навредить органам слуха еще больше.
Диагностика
На основании жалоб пациента и данных анамнеза заболевания врач лишь предположит наличие воспалительного процесса в среднем ухе. Подтвердить или опровергнуть данный диагноз поможет отоскопия – визуальный осмотр барабанной перепонки при помощи специального прибора — отоскопа. Барабанная перепонка имеет вид, специфичный для каждой из стадий заболевания:
- на стадии острого тубоотита перепонка лишь немного втянута;
- экссудативная стадия характеризуется гиперемией (покраснением) и утолщением барабанной перепонки, причем гиперемия охватывает сначала ненатянутую ее часть, распространяясь затем на всю поверхность перепонки;
- доперфоративная стадия острого гнойного отита отоскопически проявляется яркой гиперемией и отечностью барабанной перепонки и выбуханием ее в полость наружного уха различной степени выраженности;
- на перфоративной стадии определяется наличие отверстия на барабанной перепонке, из которого выделяется серозно-гнойный, гнойный или с примесью крови экссудат;
- на репаративной стадии перфоративное отверстие закрывается рубцовой тканью, барабанная перепонка серого цвета, мутная.
С целью определения качества слуха проводят камертональное исследование, результаты которого на разных стадиях также варьируют.
Изменения в общем анализе крови неспецифичны — определяются признаки воспалительного процесса (лейкоцитоз, нейтрофилез (если имеет место бактериальная инфекция), повышение СОЭ).
Бактериоскопическое исследование экссудата, взятого из очага воспаления, позволит определить вид возбудителя и чувствительность его к антибактериальным препаратам.
Лечение острого среднего отита
Поскольку в течении острого среднего отита определяется четкая стадийность, лечение данного заболевания также специфично на каждой из стадий.
В целом лечение острого среднего отита может включать:
- осмотически активные обезболивающие и противовоспалительные препараты местного действия (в виде ушных капель);
- системные и топические деконгестанты (препараты, суживающие сосуды и уменьшающие заложенность носа);
- системную антибиотикотерапию;
- антигистаминные средства;
- туалет и анемизацию полости носа;
- анемизацию и катетеризацию слуховой трубы;
- миринготомию и шунтирование барабанной полости.
Малоэффективными средствами в данном случае считаются:
- противоотечная терапия в виде таблеток и сиропов (принимаемая через рот) — доказательств их эффективности нет, а побочные эффекты случаются нередко;
- муколитики (препараты, разжижающие слизь) перорально — причины те же;
- антибактериальные препараты местного действия (в виде ушных капель) — антимикробный компонент этих препаратов не оказывает желаемого эффекта на микроорганизмы, находящиеся в барабанной полости; применение препаратов этой группы оправдано лишь на перфоративной стадии острого гнойного отита, поскольку в перепонке имеется отверстие, через которое действующее вещество попадет в барабанную полость. В данном случае назначаемый препарат не должен оказывать ототоксического эффекта (им обладают такие антибиотики, как Полимиксин В, Неомицин, Гентамицин).
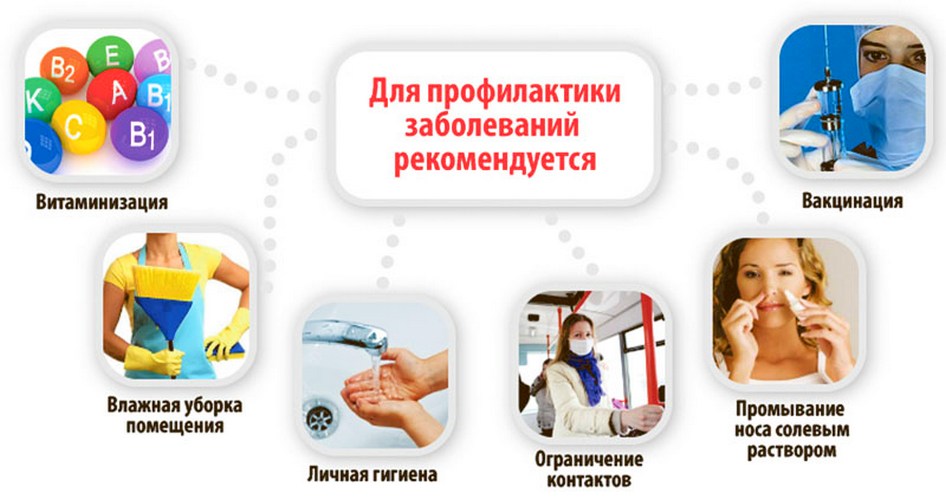
Профилактика отита
Основная цель профилактики отита у взрослых заключается в том, чтобы евстахиева труба не оказалась заблокированной густой слизью. Это не такая простая задача. Как правило, острые риниты сопровождаются жидкими выделениями, но в процессе лечения слизь часто становятся гораздо гуще, застаиваясь в носоглотке.
Чтобы не дать развиться отиту, вызванному застойными гнойными процессами, нужно своевременно лечить соответствующие ЛОР-заболевания – банальный насморк, гайморит, или удалить из глотки аденоиды.
Что делать, чтобы не допустить осложнения ЛОР-заболеваний в виде отита:
- Использовать сосудосуживающие препараты в нос для уменьшения отека слизистой;
- Поддерживать жидкостный баланс в организме, пить больше воды;
- Своевременно принимать жаропонижающие препараты при очень высокой температуре, не допуская её удержания;
- Сохранять температуру воздуха в жилом помещении в пределах от 18 до 20 °C по Цельсию;
- Поддерживать влажность в комнате, проветривать и регулярно делать влажную уборку;
- Соблюдать меру в сморкании – ни в коем случае не переусердствовать, так как это вызывает блокирование слуховых труб и застой инфицированной слизи, а высмаркивать каждую ноздрю, зажимая их по отдельности.
Но наиболее важной профилактикой при самых первых симптомах будет своевременное обращение к врачу. Он осмотрит барабанную перепонку и определит, в какой части уха отит, собрался ли гнойный экссудат в барабанной полости
Возможно, потребуется анализ крови, или другое обследование, по результатам которого врач подберет правильное лечение и убережет больного от страшных осложнений отита.
Автор статьи:
Образование: В 2009 году получен диплом по специальности «Лечебное дело», в Петрозаводском государственном университете. После прохождения в интернатуры в Мурманской областной клинической больницы получен диплом по специальности «Оториноларингология» (2010 г.)
‹
Рецепт здоровья – имбирь с лимоном и мёдом: как приготовить имбирный лимонад?
Чем больше у вас лишний вес, тем больше вам нужно есть, чтобы похудеть! Как?
›
( 2 оценки, среднее 5 из 5 )
Источник
Гнойный средний отит занимает около 30% от всех видов ЛОР-заболеваний. Это распространенная болезнь, особенно среди детей. По статистике 80% малышей от рождения до 3 лет хотя бы раз страдают этим недугом.
Что такое гнойный отит?
Гнойный отит относится к воспалительным заболеваниям уха. Возникать недуг может в любом из отделов этого органа: наружном, среднем или внутреннем.
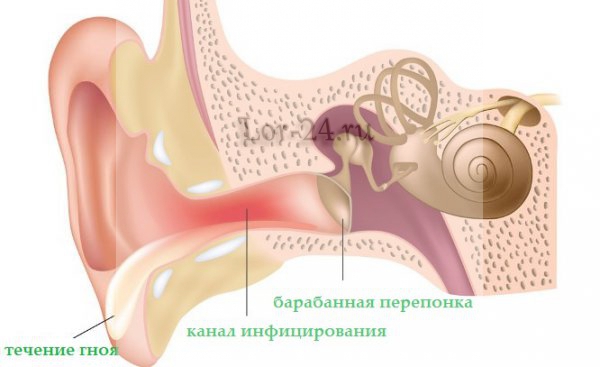
Наиболее часто встречается отит среднего уха, которое состоит из:
- барабанной перепонки;
- барабанной полости;
- слуховых косточек;
- слуховой (или евстахиевой) трубы, которая соединяет среднее ухо с носовой полостью и служит в качестве дренажной системы. Именно по ней, в большинстве случаев, сюда попадает инфекция.
Далее среднее ухо переходит во внутреннее, где находится улитка, передающая звуковые колебания в головной мозг по слуховому нерву.
Дети болеют данным недугом чаще, так как строение уха в детском возрасте отличается от его строения у взрослых. Слуховая труба у них короче и шире, а в полости среднего уха у новорожденных находится жидкость, в которой попавшие бактерии развиваются быстрее.
Инфекция, попавшая в ухо, вызывает воспалительный процесс, в результате которого слизистая оболочка и барабанная перепонка отекают, на ее стенках образуются эрозии и язвы, кровеносные сосуды расширяются, снижается проницаемость их стенок, постепенно выделяется и накапливается экссудат. По мере развития болезни, воспалительный процесс охватывает все части среднего уха, и отит переходит в острую форму. Также он может распространяться на соседние ткани, во внутреннее ухо и в полость черепа, что ведет к менингиту. Есть односторонний и двусторонний гнойный отит, когда воспаляются оба уха.
Если заболевание не лечить, оно может перейти в хроническую форму. У больных хроническим гнойным отитом периоды ремиссии чередуются с обострениями болезни. Его лечение более длительное и трудное. Он подразделяется на мезотимпанит (когда поражается только слизистая оболочка) и эпитимпанит (воспаление охватывает кости). Первый вид относительно спокойный, его возможно вылечить консервативными методами. С эпитимпанитом намного сложнее, так как существует большой риск его распространения на мозговую ткань.
к содержанию ↑
Причины отита
От чего возникает острый гнойный отит?
- Попадание инфекции из носоглотки и верхних дыхательных путей (стрептококки, кокки, пневмококки, стафилококки) по слуховому каналу в барабанную перепонку. Происходит это во время сильного кашля, чихания или сморкания. При резком давлении на барьер слуховой трубы, в результате которого он прорывается и инфекция вместе со слизью попадает в среднее ухо.
- Другие пути попадания инфекции – гематогенный, то есть с током крови, и через поврежденную барабанную перепонку (например, из-за различных травм).
- Острый гнойный отит может быть осложнением вирусных заболеваний (например, гриппа или скарлатины).
- Попадание воды в уши и последующее переохлаждение.
- Аллергические реакции.
- Сниженный иммунитет. Слабая защита организма – это еще один фактор, из-за которого может развиться гнойный отит.
Среди недугов, которые предрасполагают возникновению гнойного отита, находятся: синуситы, риниты, аденоиды. Хронические процессы в носоглотке нарушаю дренажную систему слуховых каналов, поэтому микробы легко могут попасть в ухо.
к содержанию ↑
Отит гнойный: симптомы
Симптомы гнойного отита у взрослых:
- Резкая боль в ухе. Болевые ощущения – это следствие раздражение нервных окончаний, которое происходит из-за отека тканей и выделения гноя. Появляясь в глубине уха, боль отдает виски, затылок или зубы. При накапливании экссудата, барабанная перепонка выпячивается и со временем прорывается, происходит перфорация. После выхода гноя боли стихают;
- Лихорадка, которая является последствием воспаления и попадания токсинов и микробов в кровь. Температура тела может повысится до 38-39ᵒС;
- Выделения из уха. В начале они серозно-кровянистые, затем – гнойные.
- Снижение слуха (как следствие накопления экссудата), шум в ушах, ощущение заложенности. Эти симптомы могут беспокоить в течение некоторого времени после выздоровления, потом они проходят сами по себе. Если в воспалительный процесс было вовлечено внутреннее ухо, то наблюдается значительное нарушение слуха.
Иногда болезнь протекает легко и быстро, если защитные силы организма способны вести борьбу с инфекцией или в этом им помогает вовремя начатое лечение. Когда же реактивность организма снижена, воспаление может приобрести масштабный характер. Сильная боль в ухе, высокая температура и большое количество выделений – такие симптомы наблюдаются при возникновении гнойного отита на фоне ОРВИ.
к содержанию ↑
Стадии гнойного отита
В течении среднего гнойного отита выделяют 3 стадии:
- Доперфоративная (продолжительность от нескольких часов до нескольких дней). После попадания инфекции в среднее ухо начинается воспалительный процесс, который вызывает боль в ухе и повышение температуры тела. В барабанной полости накапливается экссудат и начинает давить на перепонку. Боль острая, нестерпимая. На этой стадии наблюдаются проблемы со слухом.
- Перфоративная стадия (5-7 дней). Барабанная перепонка прорывается и начинается стадия гноетечения. Сразу появляются обильные, слизистые выделения с примесью крови. Затем их становится меньше, они густые. Воспаление постепенно проходит, состояние человека улучшается, снижается боль и лихорадка.
- Репаративная стадия. Это завершительная стадия, во время которой воспаление и гноетечение прекращается, перфорация затягивается. Если разрыв был небольшой, то рубцевание происходит быстро.
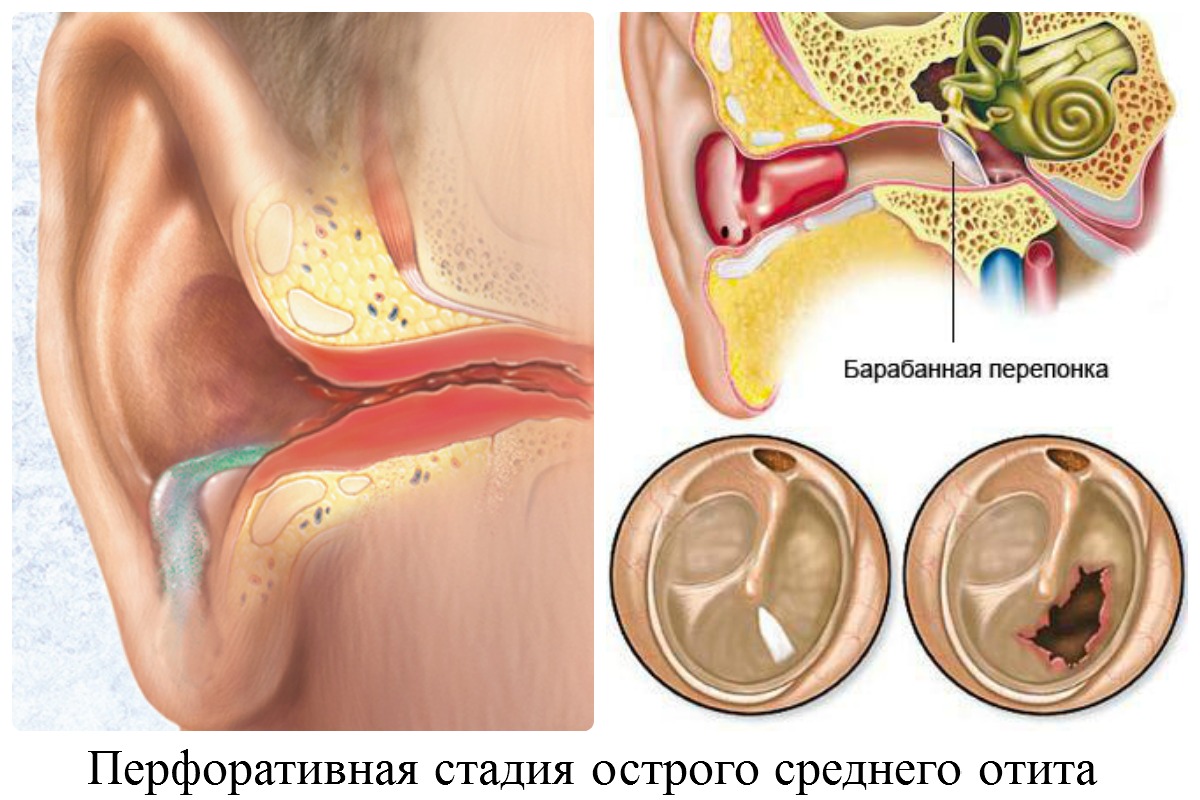
Стадия отита
Если полное выздоровление не наступает и барабанная перепонка не заживает, то развивается хронический гнойный отит. Он характеризуется периодическим возникновением болей и гнойных выделений из уха, а также постепенным снижением слуха и наличием стойкого дефекта барабанной перепонки.
к содержанию ↑
Последствия гнойного отита
Как правило, болезнь длится 2-3 недели, хотя в разных случаях она протекает по-разному. Например, первая стадия принимает затяжной характер, признаки ее слабовыраженные. Если на протяжении длительного времени не происходит перфорация и гной из уха не выходит, то развивается адгезивный процесс (скапливается вязкий гной). В результате образуются спайки и рубцы, мешающие работе слуховых косточек и нарушающие проходимость слуховой трубы. Это может привести к тугоухости и даже глухоте.
Также возможно острое течение болезни, с быстрым распространением воспалительного процесса вглубь черепа (экстрадуральный абсцесс). Такие осложнения при гнойном отите могут привести даже к смерти больного, поэтому важно безотлагательное хирургическое лечение.
Насторожить должен продолжительный период перфоративной стадии, когда выделения и температура не проходят спустя 2-3 недели. Это может свидетельствовать о воспалении и скоплении гноя в сосцевидном отростке. Такое заболевание носит название мастоидит. Он опасен тем, что способен вызывать потерю слуха, менингит, паралич лицевого нерва, абсцесс головного мозга.
На развитие мастоидита также может указывать возобновление болезни после улучшения состояния больного. Боль и лихорадка возвращаются снова. Причина этому – застой экссудата.
Одно из неприятных последствий гнойного отита среднего уха у взрослых – холестеатома, характеризуется скоплением омертвевших эпителиальных клеток в среднем и даже внутреннем ухе. Такое образование удаляют хирургическим путем, но нарушения слуха все равно остаются.
Осложнения могут развиться по причине ослабленной иммунной защиты организма, высокой степени болезнетворности микробов, попавших в ухо, а также из-за несвоевременной или неправильно проведенной терапии.
к содержанию ↑
Диагностика
При появлении подозрений на гнойный отит, необходимо обратится к врачу-отоларингологу или ЛОРу, который произведет осмотр больного уха. Отоскопия проводится при ярком освещении, специальным отоскопом. На гнойный отит указывают гиперемия и выпячивание барабанной перепонки. После перфорации наблюдается пульсация и выход гноя через прободение в перепонке.
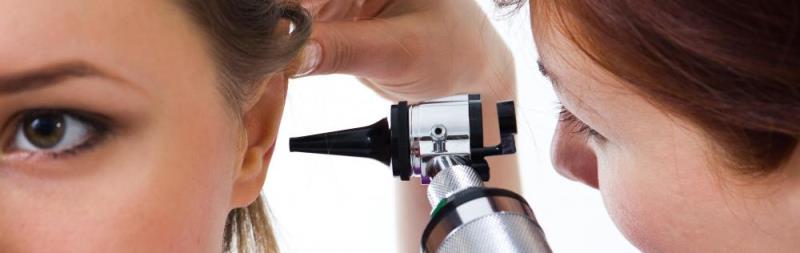
Диагностика болезни
Дополнительно необходимо сдать общий анализ крови. Если показатели лейкоцитов и СОЭ увеличены не сильно, то болезнь протекает спокойно. Когда анализ крови показывает выраженный лейкоцитоз, исчезновение эозинофилов или резкое увеличение СОЭ – это может свидетельствовать о распространении воспаления и инфекции.
Еще один из возможных анализов – бактериальный посев, во время которого берут мазок для определения типа бактерий. Эта информация нужна для того, чтобы правильно подобрать лекарства. При легкой форме (или во время доперфоративной стадии) недуга бакпосев не нужен, так как его результаты будут готовы через 5-7 дней, а за это время отит проходит. Но, если симптомы ярко выражены или не проходят долгое время, то этот анализ необходим.
По показаниям для проверки слуха проводят аудиометрию. При подозрении на менингит, мастоидит и другие осложнения, назначают такие исследования, как КТ и МРТ. Томография поможет выявить воспаление в костях черепа, мозговых оболочках, наличие образований при холестеатоме и скопление жидкости в труднодоступных местах.
к содержанию ↑
Гнойный отит: лечение у взрослых
По результатам осмотра и анализа, ЛОР назначает лечение, которое направлено на снятие симптомов, снятие воспаления и восстановление нормального слуха.
Для этого используют комплекс мероприятий:
- продувание слуховой трубы для восстановления дренирования и вентиляции. Производят его с помощью специального ушного катетера, в который вводят раствор из Дексаметазона, Амоксициллина и пары капель 0.1% раствора адреналина. Эта процедура очень эффективная, она позволяет значительно ускорить процесс выздоровления и восстановления слуха;
- физиотерапевтические процедуры (прогревание, УФО, СВЧ). Их проходят курсом 1-2 недели. Физпроцедуры благотворно влияют на биологические процессы в больном месте, активизируют защитные реакции в организме и ускоряют процесс выздоровления;
- спрей или капли в нос. Такие средства сужают сосуды, останавливают выделение слизи, прочищают евстахиеву трубу и улучшают дыхание. Можно использовать Нафтизин или Санорин, которые закапываются по 3 раза в день в течение 3-5 дней. Перед закапыванием нос прочистить. Капать обе ноздри;
- регулярное самостоятельное прочищение слухового прохода, чтобы гной в ухе не скапливался (делать это нужно аккуратно);
- жаропонижающие. Такой препарат, как Парацетамол, необходим в случае стойкой высокой температуры, которая мучает пациентов на первой стадии;
- анальгетики для снятия боли. Есть ушные капли при гнойном отите, с обезболивающим эффектом, которые действуют целенаправленно. Например, Отизол, который содержит бензокаин, антипирин и фенилефрин гидрохлорид, оказывает антисептическое, противовоотечное, противовоспалительное и анальгезирующее действие. Есть также другие капли, основанные на лидокаине (Отипакс). Их прописывают в доперфоративной стадии, после появления перфорации их применять нельзя. Также можно ставить в уши обезболивающие тампоны. Для этого подходит раствор 1:1 из борной кислоты и глицерина. Смоченный в растворе тампон вводится до барабанной перепонки и прикрывается ваткой. Держать его нужно 4 часа;
- противогрибковые средства, если возбудителем является грибок;
- промывание ушей в больнице физраствором или водой. Для снятия отека применяют противоотечные препараты, например, Дексаметазон;
- антибиотики от инфекции и воспаления.
При лечении хронического отита принцип остается тот же. Первоочередная задача – очистить ухо от гноя и снять воспаление. В этом помогает усиленный курс продуваний и промываний. Для последних используют раствор Адреналина или Эфедрина (для снятия отека), а также раствор Формалина, Серебра нитрат, спирт, жидкость Гордеева (оказывают антисептическое, вяжущее действие, помогают прижечь грануляции, которые образуются при хроническом гнойном отите). Постоянное применение антисептических средств поможет уничтожить вредные микроорганизмы. Кроме вышеуказанных препаратов широкой популярностью пользуется борная кислота, а вот перекись водорода лучше не использовать. Кроме антисептических необходимо воздействие антибактерицидных препаратов, то есть антибиотиков.
Рассмотрим подробнее, какие антибиотики назначают при гнойном отите. При легкой степени заболевания, на доперфоративной стадии подходят препараты в виде таблеток пенициллиновой группы, в основном, с амоксициллином (активный против кокков). Он содержится в Амоксициллине, Флемоксине. Принимают внутрь курсом в 7-10 дней, 3 раза в день каждые 6 часов. Улучшения должны быть заметными уже спустя 1-2 дня приема таблеток.
Если назначенный антибиотик не помогает спустя 3 дня, то его заменяют на другой, помощнее, например, Аугментин или Амоксил, в которых присутствует амоксициллин с клавулановой кислотой. Они действуют на большое число различных микроорганизмов.
Когда пенициллиновые не оказывают должного результата (при тяжелой форме болезни) или у человека аллергия на пенициллин, могут прописать антибиотики группы цефалоспорины, например, Цефтриаксон, Цефуроксим или Цефазолин, который обладает широким спектром действия. Обычно их вводят внутримышечно.
Есть также ушные капли при гнойном отите с антибиотиком, которые оказывают антимикробное действие. Они не имеют столько побочных эффектов, так как действуют местно. Также их не трудно использовать самостоятельно, в отличии от внутривенных или внутримышечных уколов.
Популярны такие капли, как:
- Ципрофарм (действующее вещество – ципрофлоксацин);
- Нормакс. (действующее вещество – норфлоксацин);
- Отофа (содержат рифампицин натрий).
Существуют комбинированные ушные капли. Они более мощные и часто используются в лечении хронического гнойного отита.
К ним относится:
- Кандибиотик, который содержит клотримазол (противогрибковое), лидокаин (обезболивающее) хлорамфеникол (антибактериальное), беклометазона дипропеонат (противовоспалительное и противоаллергическое).
- Фугентин (содержит комбинацию антибиотиков: фузидова кислота и гентамицин).
- Анауран. Также содержит лидокаин, а в качестве антибиотика – полимиксин сульфат и неомицина сульфат.
- Софрадекс. В нем присутствуют два вида антибиотиков – это фрамицетина сульфат и грамицидин, а также глюкокортикоид – дексаметазон.
Ушные капли не эффективны на доперфоративной стадии острого отита.
Так, как у антибиотиков есть ряд побочных эффектов, то при легком течении болезни их не рекомендуют. Такое лечение целесообразно на стадии выделения гноя, при сильном болевом синдроме и лихорадке.
Хроническую форму гнойного отита тяжело вылечить консервативными способами, поэтому приходится прибегать к хирургическим. Иногда только таким способом можно удалить скопившиеся грануляции и спайки, и восстановить слух.
Чем промыть ухо при гнойном отите в домашних условиях? Можно использовать небольшое количество перекиси водорода или теплой воды. Необходимо набрать 1 мл жидкости в шприц или грушу и залить в среднее ухо. Затем закрыть ухо ваткой и оставить на 3 минуты. Такую процедуру повторяют несколько раз.
к содержанию ↑
Как правильно капать уши?
Перед закапыванием, капли нужно подогреть в руке, затем наклонить голову набок и закапать столько капель, сколько написано в инструкции.
Попутно при лечении гнойного отита необходимо проводить т?
