Продуктивное воспаление хроническое воспаление

Лекция. Продуктивное воспаление. Хроническое воспаление.

Основные термины -1 • Гранулема (granulum – зерно, oma – опухоль) ограниченный очаг продуктивного воспаления. • Гумма (gummi – клей) — специфическая инфекционная гранулема при сифилисе. • Инфильтрат (in – в, filtratum – проникновение) – уплотнение ткани в результате проникновения в нее каких либо клеточных элементов. • Кондилома (condyloma – нарост) – сосочковое разрастание плоского эпителия и подлежащей стромы. • Полип (poly – много, pus – нога) – сосочковое разрастание эпителиального слоя слизистых оболочек с подлежащей тканью

Основные термины -2 • Специфическое воспаление — хроническое воспаление с рядом морфологических черт, специфических для вызвавшего их биологического возбудителя. • Склероз (sclerosis – уплотнение) – разрастание соединительной ткани в органах с вытеснением паренхимы. • Фиброзный (fibro – волокно) – представленный соединительной тканью. • Цирроз (kirros – рыжий) — процесс разрастания соединительной ткани в органе, сопровождающийся его деформацией и структурной перестройкой.

Основные термины -3 • Бугорок — специфическая инфекционная гранулема при туберкулезе. • Лепрома (lepo – шелушиться, oma – опухоль) – специфическая инфекционная гранулема при лепре в сосочковом слое кожи. •

Воспаление – стромально – сосудистая реакция на повреждение. Складывается из 3 -х взаимосвязанных реакций: — альтерации (повреждение- некроз, дистрофия) — экссудации — пролиферации

Продуктивное воспаление – форма воспаления, при которой пролиферативные процессы преобладают над альтеративными и экссудативными.
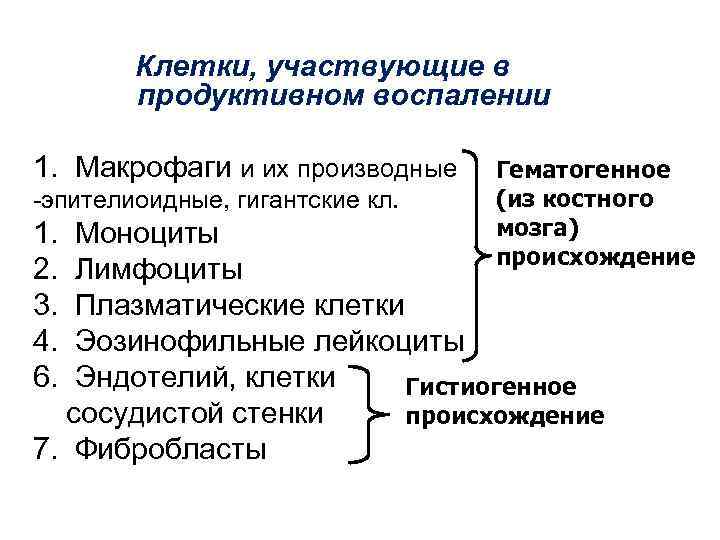
Клетки, участвующие в продуктивном воспалении 1. Макрофаги и их производные -эпителиоидные, гигантские кл. 1. 2. 3. 4. 6. Гематогенное (из костного мозга) происхождение Моноциты Лимфоциты Плазматические клетки Эозинофильные лейкоциты Эндотелий, клетки Гистиогенное сосудистой стенки происхождение 7. Фибробласты

1. 2. 3. 4. 5. Спектр действия активированного макрофага Фагоцитоз. Выявление антигенных детерминант и представление их иммунной системе Регулирующее действие на клетки цитокины, факторы роста и др. Тканевое повреждение — токсические метаболиты кислорода, протеазы, фактор хемотаксиса нейтрофилов, метаболиты арахидоновой кислоты, ф-р некроза опухоли, ф-ры коагуляции, оксид азота. Фиброз — факторы роста, фиброгенные цитокины, ремодулирующие коллагеназы.
Взаимодействие макрофага, лимфоцита и плазматической клетки МФ ПК ЛЦ
Макрофаг тканевого инфильтрата гистиоцит Моноцит Макрофаг — гистиоцит

Классификация продуктивного воспаления: 1. По течению: – острое; – хроническое. 2. По морфологии: – интерстициальное (межуточное); – с образованием полипов и остроконечных кондилом; – гранулематозное (инфекционное, вокруг инородных тел и животных паразитов) 3. По распространенности: – диффузное; – очаговое (гранулема)

Межуточный миокардит

Микропрепарат 47. Межуточный миокардит
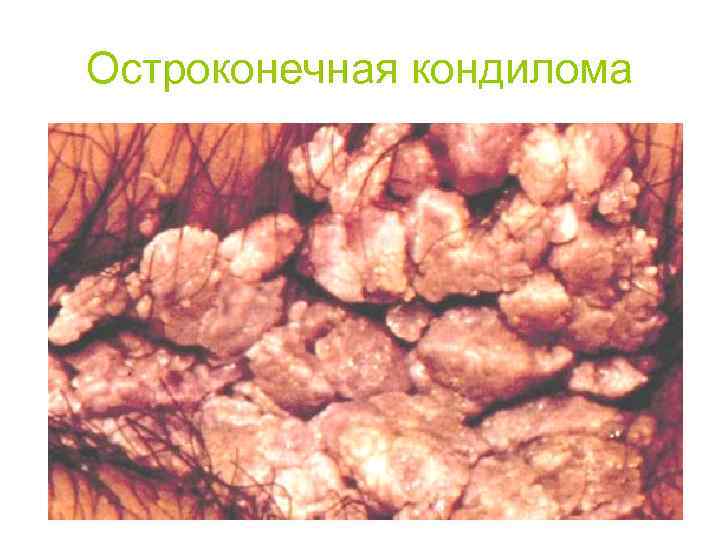
Остроконечная кондилома
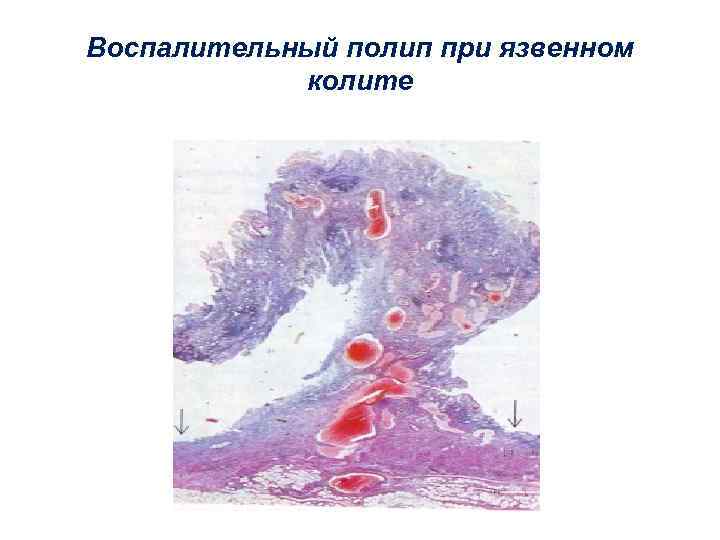
Воспалительный полип при язвенном колите

Гранулематозное воспаление – специализированная форма хронической воспалительной реакции, при которой преобладающим типом клеток являются активированные макрофаги и их производные – эпителиоидные клетки и гигантские клетки (типа инородных тел; Лангханса). Морфологический субстрат группы гранулематозных заболеваний

Гранулема – очаговое скопление клеток моноцитарно – макрофагального происхождения (макрофагов и их производных).

Гранулематозные заболевания Бактериальные: туберкулез лепра бруцеллез сальмонеллез листериоз сифилис Ку-лихорадка Индуцированные металлами: бериллиоз циркониевый гранулематоз Грибковые: гистоплазмоз бластомикоз кокцидиомикоз Вирусные и хламидиевые: болезнь кошачьих царапин венерическая лимфогранулема Гельминтные: шистосомоз трихинеллез филяриоз Индуцированные чужеродными телами: пневмонит чужеродных тел Кремниевый гранулематоз Неясной причины: саркоидоз болезнь Крона гранулематоз Вегенера гигантоклеточный артериит первиный билиарный цирроз печени кольцевидная гранулема ревматоидный артрит пневмонит гиперчувствительный

Альвеококкоз печени
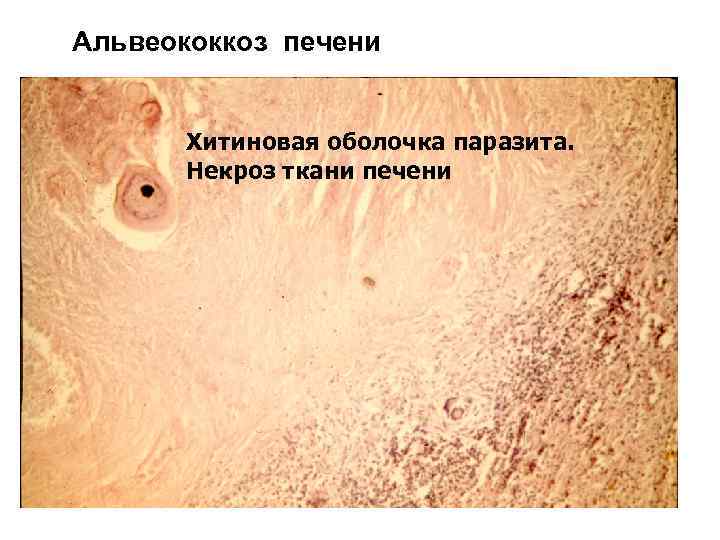
Альвеококкоз печени Хитиновая оболочка паразита. Некроз ткани печени

Альвеококкоз печени – 57 Гигантские клетки инородных тел МФ ЛЦ Хитиновая оболочка паразита. Некроз ткани печени

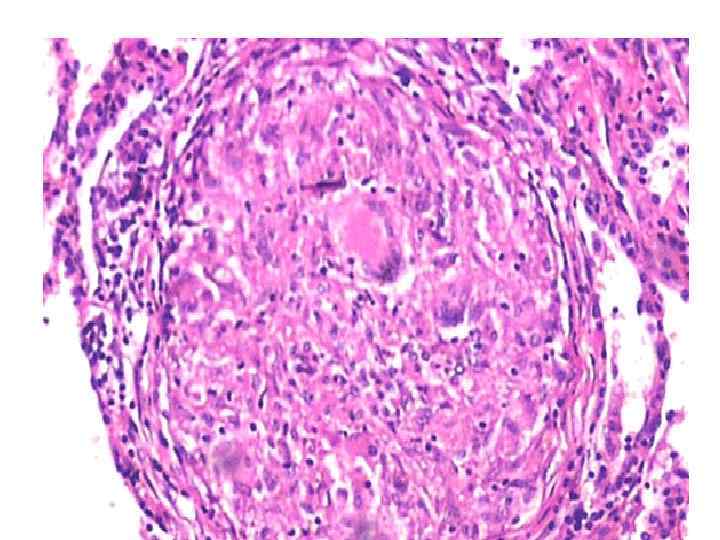
Гранулема при саркоидозе легких

Условия развития гранулематозного воспаления 1. Наличие антигенов, способных стимулировать систему мононуклеарных фагоцитов, созревание и трансформацию макрофагов. 2. Персистенция (длительное существование) антигена. 3. Стойкость антигена к фагоцитамхарактерен незавершенный фагоцитоз – эндоцитобиоз

1. По этиологии: Классификация A. Инфекционные гранулем B. Неинфекционные (пылевые, медикаментозные, инородных тел) C. Неустановленной этиологии 2. По патогенезу: A. Иммунные (ГЗТ – IY тип) B. Неиммунные 3. По морфологии: A. Макрофагальная (простая гранулема, фагоцитома) B. Эпителиоидноклеточная C. Гигантоклеточная 4. В зависимости от специфичности (возбудителя) A. Неспецифический гранулематоз B. Специфический гранулематоз

Гигантская клетка Пирогова – Лангханса

Морфогенез и морфология гранулем – 1. Накопление моноцитарных фагоцитов в очаге повреждения ткани. 2. Созревание моноцитов в макрофаги и образование макрофагальной гранулемы. 3. Созревание и трансформация моноцитарных фагоцитов и макрофагов в эпителиоидные клетки и образование эпителиоидноклеточной гранулемы. 4. Трансформация эпителиоидных клеток в гигантские (слияние) и формирование гигантоклеточной гранулемы. ПО МЕРЕ ТРАНСФОРМАЦИИ СПОСОБНОСТЬ К ЗАВЕРШЕННОМУ ФАГОЦИТОЗУ СНИЖАЕТСЯ
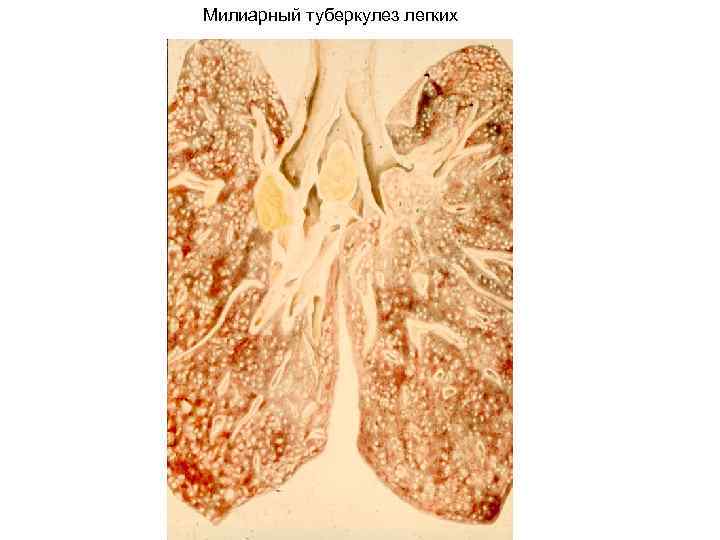
Милиарный туберкулез легких

Милиарный ( очаги размером с просяное зерно) туберкулез легких — оп
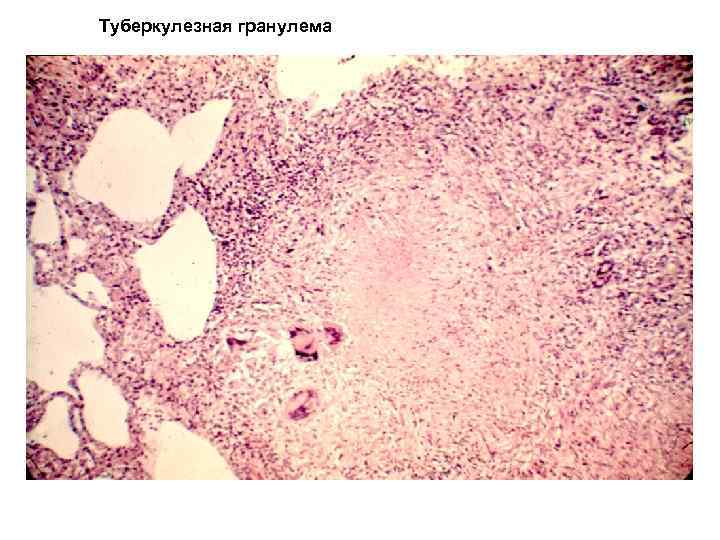
Туберкулезная гранулема

Туберкулезная гранулема • • 1 4 2 3 Строение 1 -казеозный некроз 2 — ЛЦ 3 — эпителиоидные клетки • 4 — гигантские клетки Пирогова — Лангханса • Сосудов в гранулеме нет • Строма ретикулярная
Сифилитическая гумма в печени
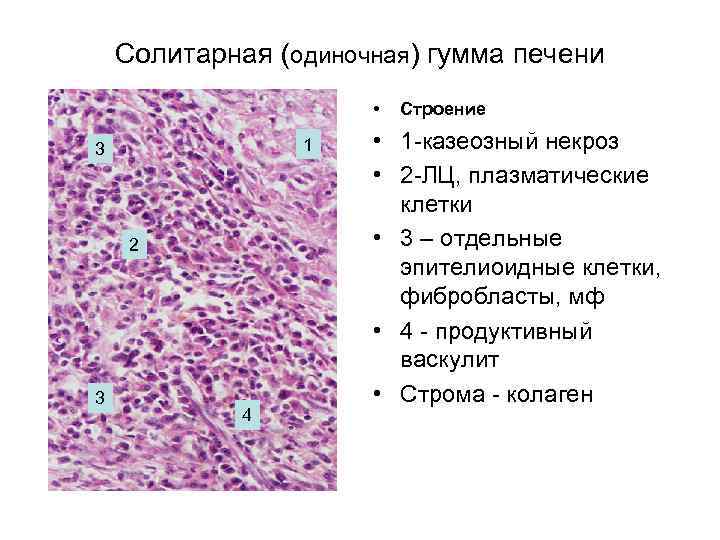
Солитарная (одиночная) гумма печени • 1 3 2 3 4 Строение • 1 -казеозный некроз • 2 -ЛЦ, плазматические клетки • 3 – отдельные эпителиоидные клетки, фибробласты, мф • 4 — продуктивный васкулит • Строма — колаген
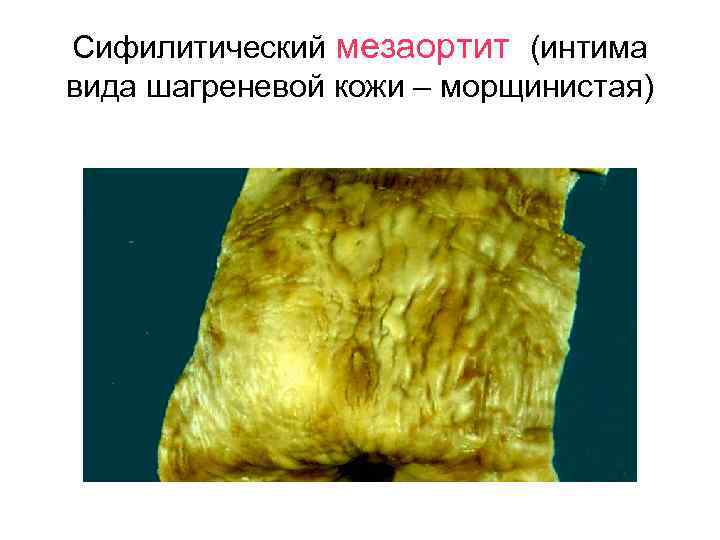
Сифилитический мезаортит (интима вида шагреневой кожи – морщинистая)
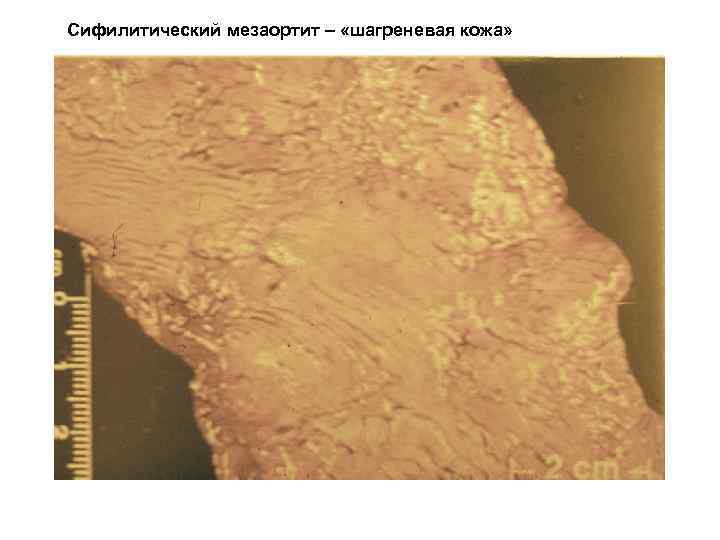
Сифилитический мезаортит – «шагреневая кожа»
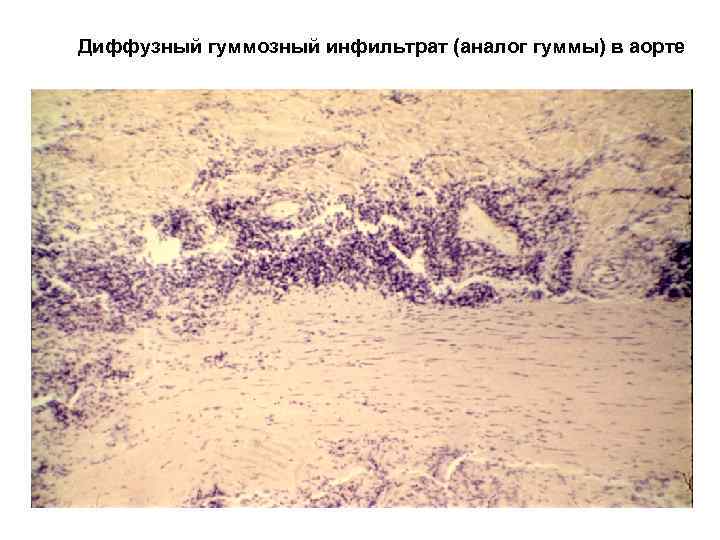
Диффузный гуммозный инфильтрат (аналог гуммы) в аорте

Сифилитический мезаортит – гуммозный инфильтрат и продуктивный васкулит по ходу vaza vazorum –оп -104 а

Сифилитический мезаортит окраска: фукселин на эластику Лизис эластики по ходу инфильтрата

Разрушение эластики стенки аорты в области гуммозного инфильтрата

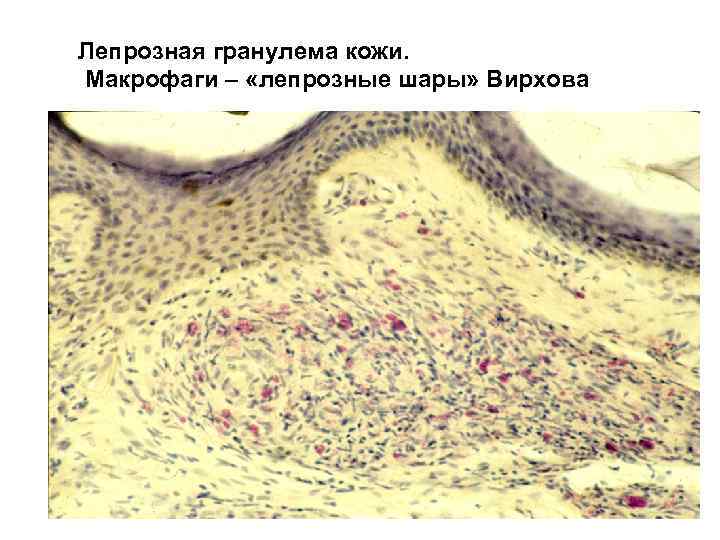
Лепрозная гранулема кожи. Макрофаги – «лепрозные шары» Вирхова
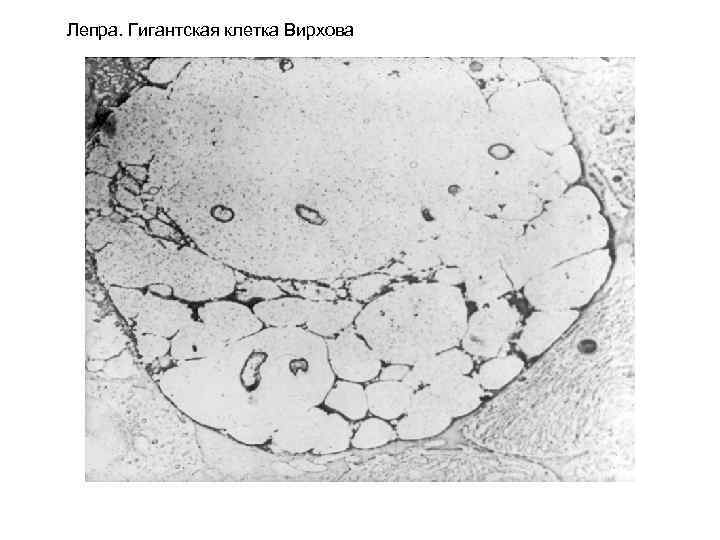
Лепра. Гигантская клетка Вирхова

Хроническое воспаление длительный (как правило более 6 мес) воспалительный процесс, при котором деструкция (альтерация) и экссудация развиваются одновременно с пролиферацией

Особенности хронического воспаления 1. Персистенция повреждающего фактора. 2. Иммунологическая недостаточность с развитием вторичного иммунодефицита А. Нарушение гуморального иммунитета – изменение концентрации Ig. A, Ig. G, Ig. M в крови и повышение их уровня в тканях. Б. Нарушение клеточного иммунитета — лимфоцитопения — снижение общей популяции Т-лимфоцитов — снижение уровня Т-хелперов и Т-супрессоров — изменение соотношения Тхл/Тс — снижение хемотаксической активности лейкоцитов 3. Нарушение регенерации в очаге хронического воспаления. 4. Затруднение восстановления гомеостаза. 5. Течение с обострениями и ремиссиями.

Морфологические признаки хронического воспаления: 1. В строме — а )мононуклеарная инфильтрация (макрофаги, моноциты, лимфоциты, плазматические клетки, эозинофилы, тучные клетки) б) склероз 2. В паренхиме – дистрофия, атрофия, некроз. Функция органа утрачивается вследствие персистирующей альтерации ткани.
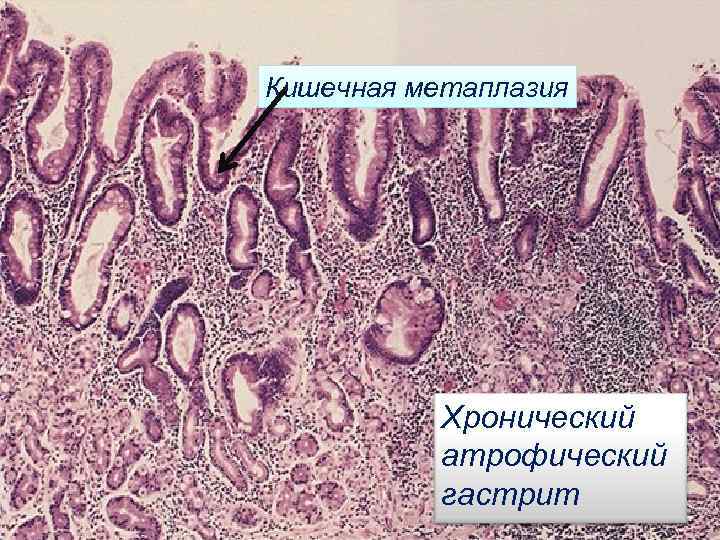
Кишечная метаплазия Хронический атрофический гастрит

Склероз (от греческого sklerosisуплотнение) – процесс, ведущий к диффузному или очаговому уплотнению внутренних органов, сосудов, соединительнотканных структур в связи с разрастанием зрелой плотной соединительной ткани. В паренхиматозных органах сопровождается вытеснением паренхимы.

Морфогенез склероза 1. Формирование новых сосудов (ангиогенез) (Фактор Роста Фибробластов, сосудисто – эндотелиальный ФР) 2. Миграция и пролиферация фибробластов (ФРФ, ТЦФР, ЭФР, Тр. ФР-β, ИЛ (интерлейкин)-1, ИЛ-4, Фактор Некроза Опухоли -α) 3. Синтез экстрацеллюлярного матрикса (Тр. ФР-β, ИЛ-1, ИЛ-4, ФНО-α) 4. Созревание и организация фиброзной ткани (ремоделирование)

Причины склероза 1. Исход хронического продуктивного (межуточного, гранулематозного) воспаления. 2. Исход острого воспаления при затяжном течении. 3. Исход системной (ревматические болезни) или локальной дезорганизации соединительной ткани. 4. Исход некроза. 5. Заместительный склероз при атрофии паренхимы. 6. Диффузный склероз при хронической гипоксии. 7. Рубцы в результате заживления раневых и язвенных дефектов. 8. Организация тромбов, образование спаек.

Последствия склероза — снижение функции органа вследствие нарушения регенерации и утраты (или нарушения строения) части его ткани — капиллярно – паренхиматозный блок — фон для развития злокачественных опухолей (рак легкого в рубце, центральный рак легкого на фоне хронического бронхита, рак в крае хронической язвы желудка, рак желудка на фоне хронического гастрита; рак печени на фоне вирусного гепатита и цирроза; рак почки на фоне атеросклеротического нефросклероза; и пр. )

Фиброзно-кавернозный туберкулез легких. 1 -склерозированная стенка каверны; 2 –фрагмент гранулемы. 1 2
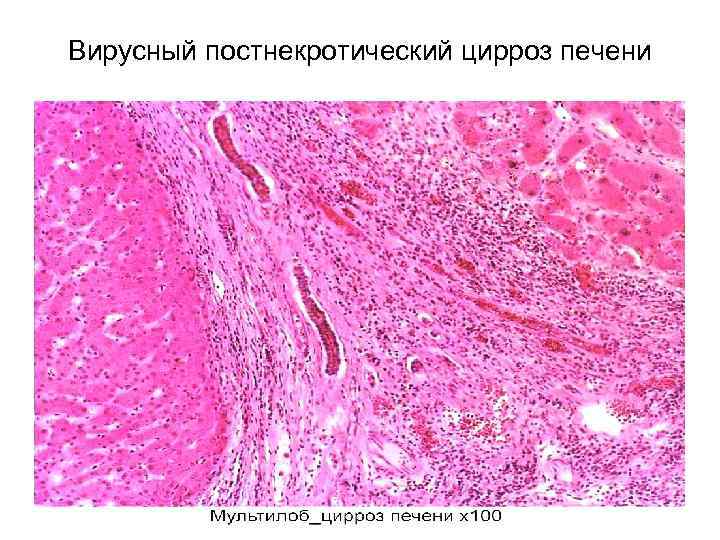
Вирусный постнекротический цирроз печени
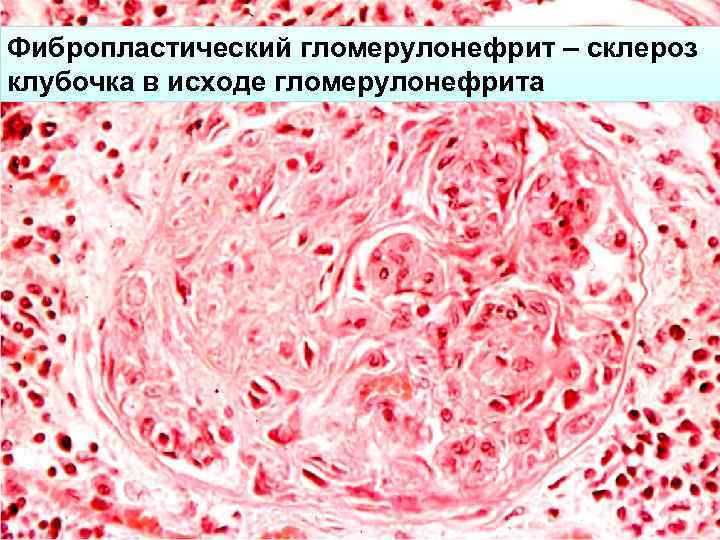
Фибропластический гломерулонефрит – склероз клубочка в исходе гломерулонефрита

Карнификация легкого – осложнение пневмонии

Диффузный миокардит и кардиосклероз при ревматизме
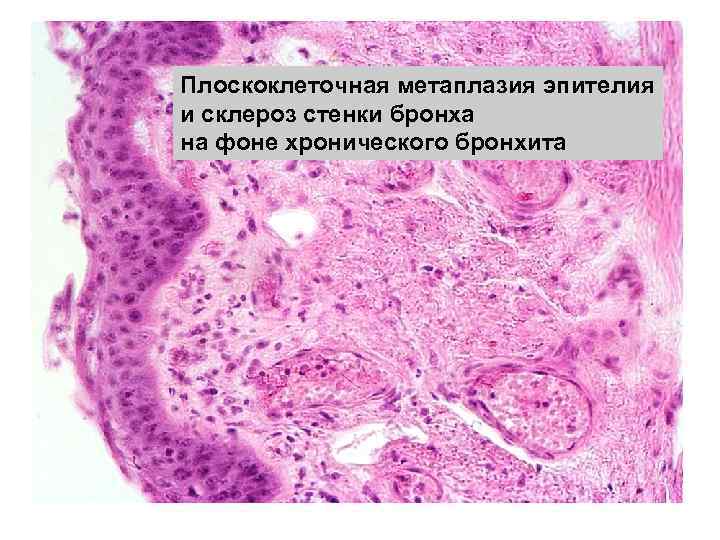
Плоскоклеточная метаплазия эпителия и склероз стенки бронха на фоне хронического бронхита
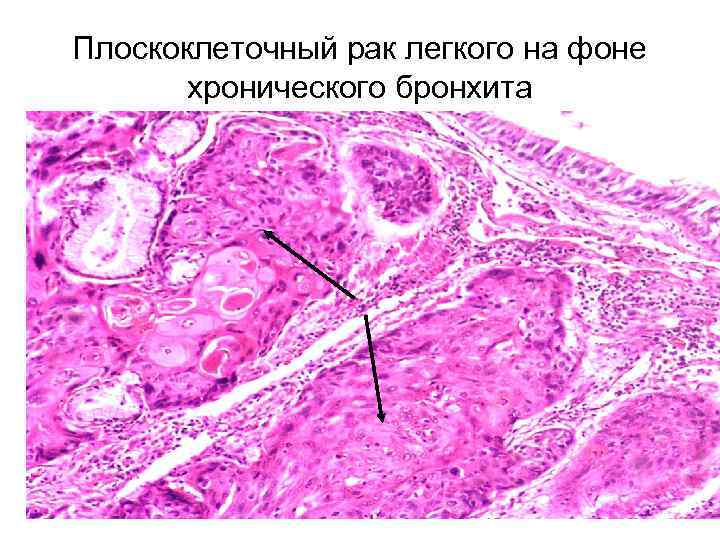
Плоскоклеточный рак легкого на фоне хронического бронхита

Склерозированные сосуды в дне хронической язвы желудка
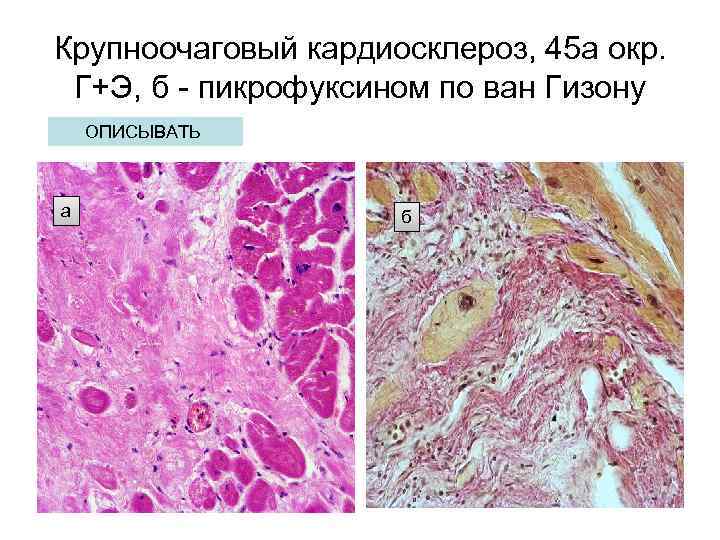
Крупноочаговый кардиосклероз, 45 а окр. Г+Э, б — пикрофуксином по ван Гизону ОПИСЫВАТЬ а б
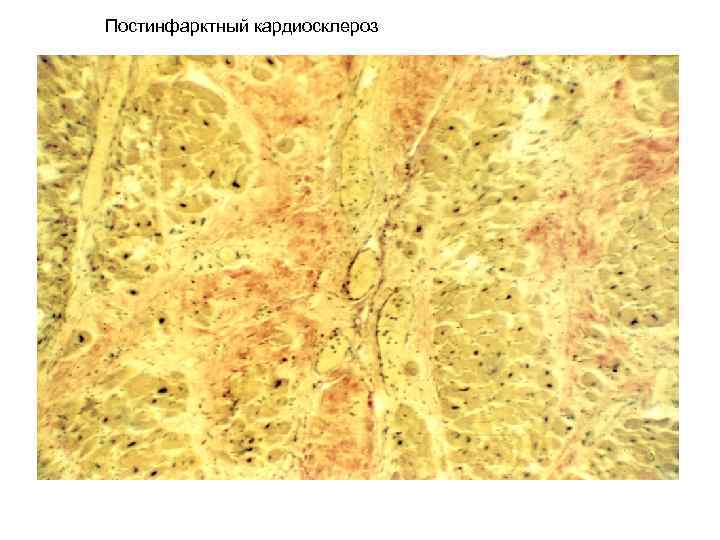
Постинфарктный кардиосклероз

Источник
Это воспаление с
преобладанием процессов клеточного
размножения, пролиферации клеток
гематогенного (лимфоциты, моноциты,
макрофаги) и гистиогенного происхождения
(эндотелиальные, адвентициальные клетки,
фибробласты). Процесс характеризуется
также формированием и очагов некроза,
и несостоятельной репарацией. Основными
особенностями продуктивного воспаления
считают длительное воздействие
патогенного раздражителя и хроническое
течение (редко – острое). Длительная
антигенная стимуляция приводит к
развитию реакций гиперчувствительности.
В очагах продуктивного
воспаления отмечается выраженная
пролиферация моноцитов, которые в
дальнейшем трансформируются в макрофаги.
Макрофаг – центральная фигура при
продуктивном воспалении, является
основным представителем системы
моноцитарных фагоцитов (СМФ). Основной
его функцией является фагоцитоз, который
при продуктивном воспалении не всегда
является завершённым и воспалительный
процесс приобретает хронический
характер.
Вторичное повреждение
(альтерация) тканей в виде некроза
индуцируется медиаторами воспаления
плазменного и клеточного происхождения,
которые накапливаются в очаге воспаления.
Экссудативные изменения выражены
незначительно. Но без процесса экссудации
невозможно представить себе образование
клеточных воспалительных инфильтратов
и гранулём, т.к. большинство клеток их
имеет гематогенное происхождение.
Медиаторы макрофагов
усиливают пролиферацию и метаболизм
фибробластов и тем самым индуцируют
синтез коллагена. Следовательно, ещё
одной особенностью продуктивного
воспаления является развитие в его
исходе склероза с персистирующей
(замедленной) деструкцией соединительной
ткани, что служит проявлением нарушения
процессов репарации. Поэтому повреждение
тканей продолжается, воспалительная
реакция то стихает, то возобновляется,
и восстановление повреждённых
паренхиматозных клеток происходит
замещением их соединительной тканью.
В патогенезе продуктивного воспаления
большую роль играет иммунологическая
реактивность организма. При некоторых
заболеваниях возникают защитные реакции
против собственных тканей организма,
что приводит к развитию аутоиммунных
болезней.
Хроническое
воспаление – это длительный (в течение
недель – месяцев) воспалительный
процесс, при котором деструкция и
воспаление развиваются одновременно
с заживлением. Хроническое воспаление
может развиваться в исходе острого
воспаления. Но чаще оно с самого начала
имеет хронический характер. Многие
хронические заболевания человека
характеризуются развитием хронического
прогрессирующего воспаления в органах
(так, хронический гломерулонефрит,
хронические язвы кожи голени при
варикозной болезни и пр.). Морфологические
изменения складываются из следующих
основных признаков: 1) преобладание
продуктивной тканевой реакции (по разным
причинам не происходит эффективной
пролиферации клеток в очаге воспаления,
завершающейся репарацией тканей), 2)
наличие вторичного повреждения тканей,
вызванного клетками самого очага
хронического воспаления, 3) слабая
выраженность экссудативной реакции
тканей, незавершённый фагоцитоз, 4)
мононуклеарная инфильтрация тканей,
диффузная или очаговая, вплоть до
образования гранулём, 5) склероз и
длительная, замедленная деструкция
соединительной ткани.
Хроническое
воспаление редко завершается благоприятным
исходом с замещением очага воспаления
соединительной тканью. В большинстве
случаев возникают разнообразные
осложнения – вторичный амилоидоз,
кахексия, склеротические изменения,
ведущие к недостаточности функции
органов, а также опухолевые процессы.
Хроническое воспаление может быть
представлено различными морфологическими
вариантами экссудативного и продуктивного
воспаления. Хроническое экссудативное
воспаление представлено хроническим
гнойным (хронический абсцесс, остеомиелит)
и хроническим катаральным воспалением.
Выделяют три
основных вида продуктивного воспаления:
1. межуточное, 2. с образованием полипов
и остроконечных кондилом, 3. гранулематозное.
Межуточное
(интерстициальное) воспаление.
Характеризуется
образованием очагов или диффузного
воспалительного клеточного инфильтрата
в строме паренхиматозных органов –
миокарда, печени, лёгких, почек. Отличается
разнообразием этиологических факторов
и однотипностью морфологии. Инфильтрат
представлен лимфоцитами, гистиоцитами,
плазматическими клетками, единичными
полиморфноядерными лейкоцитами,
фибробластами. Исходы: возможно полное
рассасывание инфильтрата; при хроническом
течении происходит разрастание
соединительной ткани, что приводит к
склерозу. Орган уменьшается, уплотняется,
что может привести к нарушению его
функции.
Воспаление с
образованием полипов и остроконечных
кондилом.
Развивается на слизистых оболочках и
граничащих с ним плоским эпителием при
длительно существующем воспалении.
Образуются полипозные разрастания, при
этом разрастается и железистый эпителий,
и подлежащая соединительная ткань.
Например, на слизистой носа, уретры,
влагалища, прямой кишки, желудка. В
участках плоского эпителия, расположенного
вблизи призматического (анус, половые
органы) отделяемое слизистых оболочек
при хроническом воспалении постоянно
раздражает плоский эпителий и ведёт к
формированию остроконечных кондилом
(гонорея, сифилис). В отличие от папиллом,
строма кондилом инфильтрирована
полиморфноядерными лейкоцитами,
лимфоцитами.
Гранулематозное
воспаление
характеризуется образованием клеточных
узелков (гранулём). Это очаговое скопление
способных к фагоцитозу клеток
моноцитарно-макрофагальной природы.
Заболевания,
которые сопровождаются развитием
гранулём, получили название гранулематозных
болезней.
Выделяют четыре группы гранулематозных
болезней:
1. инфекционные
– при острых (бешенство, вирусный
энцефалит, сыпной тиф, брюшной тиф), но,
как правило, при хронических (туберкулёз,
сифилис, проказа и пр.) инфекциях.
2. неинфекционные
– силикоз, асбестоз, талькоз, антракоз,
подагра и пр.
3. медикаментозные
(лекарственный гранулематозный гепатит,
олеогранулематозная болезнь и т.п.).
4. неустановленной
этиологии
(саркоидоз, болезнь Крона, болезнь
Хортона и пр.).
Гранулематозное
воспаление развивается при условии: 1)
наличия веществ, способных стимулировать
СМФ, созревание и трансформацию
макрофагов; 2) стойкости раздражителя
по отношению к фагоцитам.
Особенностью
гранулематозного воспаления является
наличие клеточной трансформации моноцита
в макрофаг → эпителиоидную клетку →
многоядерную гигантскую клетку. Важнейшей
причиной трансформации макрофага служит
незавершённый фагоцитоз. При незавершённом
фагоцитозе может возникнуть своеобразный
симбиоз «макрофаг – бактерия»
(эндоцитобиоз), когда микроб сохраняет
жизнеспособность в клетке.
Образование
гранулём проходит четыре
стадии:
1. накопление в
очаге повреждения юных моноцитарных
фагоцитов;
2. созревание этих
клеток в макрофаги с образованием
макрофагальной гранулёмы;
3. дальнейшее
созревание макрофагов в эпителиоидные
клетки (в виде тонких пластинок, иногда
вытянутых, напоминающих клетки плоского
эпителия) и образованием эпителиоидно-клеточной
гранулёмы;
4. слияние
эпителиоидных клеток в гигантские
многоядерные клетки и формирование
гигантоклеточных гранулём.
Появление
многоядерных клеток большинство авторов
связывают со слиянием эпителиоидных
клеток в многоядерный симпласт, но
возможен и другой механизм – путём
деления ядер эпителиоидных клеток без
деления клетки. Гигантские многоядерные
клетки Пирогова–Лангханса отличаются
эксцентричным расположением ядер с
одной стороны в виде подковы. Гигантские
клетки инородных тел характеризуются
хаотичным расположением ядер,
преимущественно в центре клетки. Оба
типа клеток лишены лизосом и фагоцитоз
в них незавершённый.
Классификация
гранулём.
По этиологии.
I. Гранулёмы установленной этиологии:
1. гранулёмы инфекционные, 2. гранулёмы
неинфекционные (пылевые, медикаментозные,
вокруг инородных тел). II. Гранулёмы
неустановленной этиологии.
По патогенезу.
I. Иммунные (чаще построены по типу
эпителиоидноклеточных). II. Неиммунные
(при острых инфекциях, токсические). В
неиммунных гранулёмах не образуются
эпителиоидные клетки. Большинство из
них развиваются вокруг инородных тел,
паразитов.
По морфологии.
I. Зрелые макрофагальные. II.
Эпителиоидноклеточные гранулёмы.
Возможно следущее подразделение по
морфологии: 1) с образованием гранулематозного
инфильтрата (диффузный тип), 2) с
образованием гранулём (туберкулоидный
тип). К числу критериев оценки гранулём
относят их специфичность. Специфическими
называют гранулёмы, образующиеся под
действием специфических возбудителей
и характеризуются относительно
специфическими морфологическими
проявлениями. В зависимости от особенностей
созревания клеток различают гранулёмы
с замедленным обменом (например, гранулёмы
инородных тел, с длительным периодом
жизни моноцитов) и гранулёмы с высоким
уровнем обмена (в ответ на проникновение
в организм бактерий, которые живут в
макрофагах несколько дней), они
дифференцируются в эпителиоидные.
Исходы гранулём:
1. рассасывание, 2. некроз, 3. нагноение,
4. рубцевание. В большинстве случаев
гранулематоз оставляет после себя
относительно длительный иммунитет,
иногда пожизненный к тому же заболеванию.
СПЕЦИФИЧЕСКИЕ
ГРАНУЛЁМЫ
Гранулёма
туберкулёза.
Возбудитель – микобактерия, палочка
Коха. Гранулёма – туберкул,
макроскопически бугорок в виде серого
узелка величиной с просяное зерно
(милиарный
бугорок). Микроскопически состоит из
эпителиоидных клеток, лимфоцитов,
многоядерных клеток Пирогова–Лангханса.
Среди типичных клеток могут встречаться
плазматические клетки, макрофаги, тонкая
сеть аргирофильных волокон. В последующем
(при неблагоприятных условиях) происходит
повышение тканевой проницаемости, в
бугорок проникают лейкоциты, белки
плазмы. Это способствует размножению
микобактерий, выделению ими токсинов.
Появляется творожистый некроз в центре
бугорков, и цвет их из серого переходит
в жёлтый, жёлто-серый, напоминающий
творог (творожистый бугорок). Если
творожистому некрозу подвергаются
крупные участки ткани с гнойным
расплавлением, то образуются полости
– каверны. В зависимости от реактивности
организма в строении бугорка преобладают
то одни, то другие клетки. При благоприятном
течении бугорок приобретает фиброзный
характер, т.е. образуется рубец. Очаг
может обызвествляться – петрификация.
По макроскопической картине различают
1) субмилиарные
бугорки – мелкие, с маковое зерно; 2)
милиарные
(milium – просяное зерно); 3) солитарные
– крупные, одиночные, с круглыми
контурами; 4) конгломератные
– крупные бугорки с фестончатыми
контурами (образуются при слиянии
нескольких милиарных).
Гранулёма
сифилиса.
Возбудитель – бледная спирохета, палочка
Шаудина–Гофмана. В развитии приобретённого
сифилиса различают три периода: первичный,
вторичный, третичный. Гранулёма – гумма
– характерна для третичного периода
(от лат. gummi – клей). Обычно гумма одиночная,
солитарная. Гумма может локализоваться
в разных органах и тканях: костях, коже,
печени, головном мозге и др. Макроскопически
представляет собой опухолеподобный
узел от нескольких миллиметров до 2–3
см, центральная часть которого занята
клейкой тягучей массой (волокнистый
некроз), по периферии – плотная
соединительная ткань. Микроскопически
внутренний слой этой волокнистой
капсулы, граничащий с некротической
массой, представлен лимфоцитами, обилием
плазматических клеток (клетки
Маршалко–Унны), немного эпителиоидных
клеток, фибробластов, единичных гигантских
клеток Пирогова–Лангханса. В гранулёме
много капилляров, ретикулярных волокон.
Кроме гумм в третичный период, который
обычно развивается спустя несколько
лет (4–5 и более) после заражения, может
развиваться диффузное гранулематозное
воспаление – гуммозная инфильтрация.
Состав инфильтрата такой же, как в гумме.
При этом быстро проявляется тенденция
к склерозу. Гуммозная инфильтрация чаще
возникает в средней и наружной оболочках
аорты и носит название сифилитического
мезаортита. В исходе – склероз с резкой
деформацией тканей.
Гранулёма проказы
(лепры).
Возбудитель – палочка Хансена,
окрашивается в красный цвет по
Цилю–Нильсену. При этом заболевании
п?

