Процессы воспаления малого таза
Итак, что же представляют из себя ВЗОМТ – в широком понятии это воспалительные процессы матки, яичников и маточных труб, относящиеся к женским половым органам. Как осложнения перенесенного подобного воспаления –это прежде всего спаечный процесс органов малого таза (фиброзных тяжи из соединительной ткани между тканями и органами или спайки).
Какие же бывают причины и последствия воспалительных процессов органов малого таза:
- половая инфекция, как самая распространенная: вирусная, бактериальная, паразитарная и грибковая;
- инфекции, передающиеся половым путем – как последствия послеродовых осложнений, выкидышей, абортов и использования внутриматочной контрацепции, как самые частые причины воспалений органов малого таза;
- такие осложнения, таким как хроническая тазовая боль в органах малого таза, бесплодие и даже внематочная беременность;
- бесплодие, как отсутствие наступления беременности-это один из самых опасных последствий ВЗОМТ



Симптомы и признаки воспаления органов малого таза:
Давайте определим, что же такое «симптом»?
Это прежде всего ощущение пациента, а уже «признак» – это выражение заболевания, которое определяет врач. Как пример, сыпь – это признак, а боль-симптом.
У большинства женщин воспалительные процессы органов малого таза протекают без каких-либо симптомов, и о своей проблеме пациентка узнает, не сразу, а, например, придя на обследование с целью профилактического осмотра, либо уже для выявления причин бесплодия.
- боли в животе и/или в поясничной области, могут быть даже очень выраженными, пациенты зачастую принимают спазмолитики и обезболивающие средства, отдают в паховые отделы живота, ногу, прямую кишку;
- болезненные ощущения и сильные боли при половом акте,
- повышение температура тела (не всегда);
- общая утомляемость, слабость, усталость, снижение работоспособности;
- нарушение менструального цикла, нерегулярные менструации;
- необычные влагалищные выделения, зуд половых органов;
- появление язвочек, пузырей, кондилом или пятен около входа во влагалище, области заднего прохода, на вульве;
- учащенное, болезненное, иногда с резями мочеиспускание;
- тошнота, рвота (непостоянно);
- отсутствие наступления беременности.
Самые распространенные причины ВЗОМТ:
Итак мы выяснили, что как правило, ВЗОМТ вызваны инфекцией. Инфекция, попадая во влагалище, восходящим путем поднимается в шейку матки и может инфицировать маточные трубы и даже яичники. Зачастую это микст инфекция, и она вызывается несколькими видами вирусов и /или бактерий. Хламидиоз – наиболее частая причина воспаления (50-65%), не менее опасна гонорейная инфекция (14% случаев).
Аборты, выкидыш и роды. Во время родов или в раннем послеродовом периоде, при операционном вмешательстве при прерывании беременности и выскабливании полости матки бактерии/вирусы попадают во влагалище; затем они активно размножаются, и из-за неполного закрытия шейки матки вызывают воспалительные осложнения.
Внутриматочные спирали (средства контрацепции), становятся причинами инфекции в качестве инородного тела, и как следствие, вызывают воспаление.
Сексуальная активность, частая смена партнера и одновременный контакт сразу с несколькими половыми партнерами, также способствуют повышенному риску развития ВЗОМТ, особенно при отсутствии использования барьерной контрацепции (презерватива).
Осложнения ВЗОМТ:
- абсцессы яичников, маточных труб, области вульвы, входа во влагалище;
- внематочная беременность (нетипичное расположение развития эмбриона за пределами матки, как правило в маточных трубах);
- и самое грозное, бесплодие – примерно 20% женщин с воспалительными заболеваниями органов малого таза сталкиваются с проблемой забеременеть из-за спаечного процесса в маточных трубах и их непроходимости.
Диагностика воспалительных процессов органов малого таза:
На приеме лечащий врач задает пациенту вопросы относительно симптоматики заболевания и проводит гинекологический осмотр.
При осмотре обычно врач берет мазок из шейки матки, влагалища и мочеиспускательного канала на микрофлору, назначает мазки на генитальные инфекции. Также пациенту могут назначаться общие анализы крови и мочи. Однако не всегда мазки и другие тесты выявляют инфекцию, тогда назначается УЗИ органов малого таза, для определения воспаление маточных труб. Но надо помнить о том, что ультразвуковое исследование может показать только сильное воспаление. 
Способы лечения воспаления тазовых органов
Все мы понимаем, что чем раньше начнем проводить лечение, тем меньше вероятность серьезных осложнений, особенно таких как бесплодие.
Первоочередным в тактике лечения ВЗОМТ является назначение антибактериальных средств.
Обычно срок приема антибиотиков в среднем длится 7-10 дней. Пациенты с болями или с другими выраженными симптомами госпитализируются в стационар.
Конечно же широко используют хирургические операции, такие как лапароскопия или сальпингэктомия (удаление одной или обеих маточных труб), могут выполняться при абсцессах или непроходимости маточных труб. Врачи всегда стараются избежать удаления сразу обеих маточных труб, так как подобная тактика приведет к неспособности женщины забеременеть самостоятельно.
При подобных обстоятельствах половой партнер также должен пройти обследование и параллельно пройти лечение инфекции, так как если партнер инфицирован, уже существует риск 100%-го повторного воспаления у женщины.
Обязательно стоит воздежаться от полового контакта обоим половым партнерам до конца лечения.
Профилактика ВЗОМТ
- Используйте барьерную контрацепцию-презервативы.
- Проходите регулярное обследование у гинеколога, особенно при смене нескольких половых партнеров.
- Необходимость в регулярном обследовании полового партнера.
- Воздержание от полового контакта до полного закрытия шейки матки (не менее месяца) после родов, аборта или выкидыша.
Задать все интересующие Вас вопросы и записаться на прием можно по телефону
8 800 250 24 24
Источник
Одной из самых распространенных гинекологических патологий является воспаление органов малого таза у женщин. Воспаление органов малого таза ежегодно диагностируется у каждой трехсотой женщины. Около 15% женщин с этим диагнозом могут стать бесплодными. Чаще всего это патологическое состояние провоцируется инфекцией передающейся половым путем: хламидиями и гонореей. Наибольшему риску заболеть подвергаются молодые женщины, не успевшие перешагнуть двадцатипятилетний рубеж и ведущие беспорядочную половую жизнь.
Основная симптоматика
Гинекологи выделяют следующие симптомы воспаления органов малого таза у женщин:
- тянущий болевой синдром внизу живота и области таза,
- боли в животе иррадиирующий в поясничную зону;
- боль в тазу, иррадиирующая во внутреннюю часть бедра;
- изменение оттенка и покраснение половых губ;
- обильные и плохо пахнущие выделения;
- влагалищный зуд и жжение;
- болезненные ощущения при сексуальном контакте;
- появление кровянистой “мазни” после секса.
Если женщина не обратит внимание на первичные симптомы, ситуация может усугубится и перерости в более тяжелую форму, которую будет сложно лечить.
Многие воспалительные симптомы невыносимы и изнурительны. Больной становится трудно выполнять повседневные дела, работать или учиться. На фоне усталости и слабости повышается температура тела. Появляется раздражительность и плаксивость, нарушается менструальный цикл.
Главные провоцирующие факторы
Воспаление малого таза провоцируется:
- частой сменой сексуальных партнеров;
- тяжелыми родами и беременность;
- продолжительным ношением маточной спирали;
- маточным выскабливанием;
- внутриматочными вмешательствами;
- прерыванием беременности на протяжении 12-24 месяцев.
Еще одним провоцирующим фактором выступает несоблюдение правил личной гигиены. Это касается женщин, пользующихся чужими полотенцами, беспечно относящихся к общественным туалетам и редко подмывающимся во время менструации.
К основным инфекционным возбудителям патологического состояния следует отнести грамотрицательные энтеробактерии, стафилококки, анаэробные микроорганизмы, кишечную палочку, энтерококки, микоплазмы, протей и стрептококки.
Какие бывают осложнения
По причине некорректной или несвоевременной терапии развивается такое опасное осложнение, как нарушение проходимости и эластичности труб матки. Некоторые женщины становятся бесплодными. Риск бесплодия увеличивается с каждым следующим воспалительным эпизодом.
Опасность внематочной беременности заключается в разрушении стен трубы матки. Этот процесс сопровождается сильным болевым синдромом. Возникает внутреннее кровотечение, что может привести к гибели женщины. Менее серьезным последствием является хронический тазовый болевой синдром. Он присутствует на протяжении нескольких лет.
Основные формы патологии
Гинекологи выделяют следующие воспалительные процессы:
- оофорит;
- сальпингит;
- вагинит;
- пельвиоперитонит;
- параметрит;
- вагиноз;
- бартолинит.
Оофорит представляет собой воспалительный процесс, затрагивающий яичники. Его протекание сочетается с сальпингитом или воспалением маточных труб. Он бывает острым, подострым и хроническим. Главные симптомы это мучительный болевой синдром в паху, нижней части живота и пояснице. Острая форма характеризуется жаром, ознобом, наличием сильных болезненных ощущений в зоне живота, а так же интоксикацией организма.
При вагините воспаляется слизистая оболочка влагалища. Патологический процесс развивается на фоне проникновения в организм простейших и бактерий. Характеризуется мучительным жжением в половых органах. Для острой формы характерны такие симптомы как обильные выделения с запахом протухшей рыбы и боль.
Когда воспаление затрагивает серозный покров брюшины малого таза, у женщины диагностируется пельвиоперитонит. Для этой патологии характерно появление сильной лихорадки, которая сопровождается ознобами и интоксикацией. Живот вздувается, мышцы брюшной стенки напрягаются. Возникают так называемые перитониальные симптомы или симптомы “острого живота”.
Воспалительный процесс, протекающий во внешних структурах матки и имеющий гнойно-инфильтративный характер, определяется как параметрит. Он является последствием тяжелых родов, сложного аборта и гинекологических оперативных вмешательств. При этом повышается температура, человек жалуется на недомогание и появление внизу живота болезненных ощущений.
Вагиноз провоцируется инфекцией, но не имеет воспалительного характера. Для этой болезни характерны боли во время полового акта, сухость влагалища, спазмы и снижение лактофлоры. Иногда при вагинозе она отсутствует полностью.
При воспалении большой железы влагалищного преддверия диагностируется бартолинит. Этот патологический процесс развивается у женщин старше 20 лет. Сегодня такой диагноз ставится каждой пятидесятой женщине.
Как можно помочь
Если диагностируется острое воспаление, женщине показана госпитализация в стационар. Пациентке назначается соблюдение строгого постельного режима. Больная обязуется придерживаться щадящей диеты. Деятельность ее кишечника находится под строгим врачебным контролем. Иногда состояние больной предполагает назначение очистительных нехолодных клизм.
Назначаются такие лекарственные средства, как Метронидазол, Клиндамицин, Тинидазол. Большую пользу организму приносят препараты валерианы и брома. Также пациентке может быть назначено употребление седативных лекарственных препаратов.
Когда врач прибегает к консервативной терапии, то назначает пациентке прохождение:
- симптоматического лечения;
- иммунотерапии;
- антикоагулянтного лечения;
- детоксикационного лечения;
- антибактериального лечения.
Также корректируются нарушения обменных процессов. Некоторые случаи требуют незамедлительного оперативного вмешательства. Операция назначается при наличии тубоовариального абсцесса и тогда, когда заболевание “не реагирует” на антимикробные лекарственные средства.
Женщина должна тщательно следить за соблюдением правил интимной гигиены. Обратившись к врачу, она обязана указать каждый “подозрительный” признак. Это поможет правильно диагностировать патологию. Лечение обязан пройти и сексуальный партнер.
Источник
Воспаления органов малого таза прогрессируют под воздействием провоцирующих факторов. Основная задача лечения – быстро купировать приступ, избежать осложнений. Комплексный прием БАДов по схеме не менее эффективен, чем медикаментозная терапия синтетическими препаратами.
 Общее описание
Общее описание
Воспаление – это острое состояние органов малого таза, которое возникает при различных диагнозах в зависимости от локализации очага патологии.
Возможные заболевания у женщин:
- сальпингит – поражение маточных труб;
- вагиноз – активность патогенной флоры во влагалище;
- вагинит – воспаление слизистой влагалища;
- оофорит – воспалительный процесс яичников;
- сальпингоофорит – это поражение матки, маточных труб, яичников;
- параметрит – воспаление околоматочной клетчатки;
- пельвиоперитонит – воспалительный процесс области брюшины.
Это лишь часть опасных диагнозов, возникновение которых не только ухудшает самочувствие женщины, но и приводит к дисфункции половой и репродуктивной системы, снижению сексуальной активности, бесплодию.
Симптомы
Хронические болезни полностью не лечатся, поэтому задача пациентки – продлить ремиссию, купировать острое состояние.
Своевременно обратить внимание рекомендуется на следующие признаки патологии:
- нарушение менструального цикла;
- боль, зуд, жжение при опорожнении мочевого пузыря;
- рези во влагалище;
- недомогание, спад работоспособности;
- нарушение пищеварения (рвота, диарея, боли в животе);
- повышение температуры до отметки 37-37,5 градусов;
- нервозность, реже – агрессия.
Женщина при обострении воспалительного процесса органов малого таза становится пассивной и раздражительной. Быстрее наступает чувство утомления, нарушается сон и покой. Игнорировать столь неприятные симптомы не рекомендуется, от этого проблема со здоровьем только усугубляется.
Лечение
Помимо системного приема медикаментов, направленных на купирование болезненного приступа, пациентке необходимо сменить привычный образ жизни, правильно питаться и принимать поливитаминные комплексы в период сезонного авитаминоза.
В числе других рекомендаций по лечению:
- регулярно посещать гинеколога;
- избегать переохлаждения;
- отказаться от губительных привычек;
- нормализовать сон;
- выполнять гимнастические управления;
- корректировать повседневный рацион;
- увеличить потребление жидкости до 2 литров/сутки.
Помимо этого, рекомендуется пройти полный курс натуральными БАДами, которые помогут надолго забыть о неприятных приступах хронических патологий органов малого таза у женщин разного возраста.
Схема лечения
Прием БАДов вызывает меньше побочных эффектов, минимизирует риск осложнений, действует на очаг патологии ничуть не слабее. Главное – соблюдать дозировки, правильно сочетать биологические добавки в одной схеме лечения:
Периоды | Название БАДов | Схема лечения | Курс, недель |
Острый период | Эсобел с экстрактом сабельника | по 0,5 ст. л. трижды/сутки | 1-4 |
Популин | по 0,5 ст. л. трижды/сутки | 1 | |
Простадонт | по 0,5 ст. л. трижды/сутки | 4 | |
Флорента | развести в 5–10 раз, по 1-2 ст. л. 3 раза/день | 6-8 | |
Период ремиссии | Эплир масло | ультразвук, интравагинально | 10-12 процедур |
Гепатосол | по 0,5 ст. л. трижды/сутки | 4 | |
Витасел | по 0,5 ст. л. трижды/сутки | 4 | |
Скипидарные ванны | смешанные, на 10-14 день через день | 8-10 процедур |
Основой комплексной терапии являются Эсобел с экстрактом сабельника, Популин, Простадонт, Гепатосол, Витасел. Остальные БАДы усиливают положительную динамику при воспалении органов малого таза, ускоряют выздоровление.
Сколько нужно препаратов
- Простадонт (90 г) – 2 уп.;
- Эсобел с экстрактом сабельника (120 г) – 1-2 уп.;
- Скипидарные ванны (250 мл) – по 1 фл.;
- Популин (75 мл) – 2 фл.;
- Флорента (500 мл) – 1 фл.;
- Гепатосол (90 г) – 2 уп.;
- Витасел (90 г) – 2 уп.;
- Эплир масло (10 мл) – 2 уп.
Предписанные порции БАДов предназначены для прохождения одного курса, коррекция суточных дозировок индивидуальная.
Внимание! Копирование материалов без указания активной ссылки на ресурс https://mir-zdor.ru запрещено!
Источник
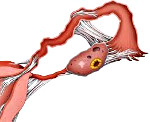
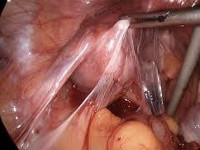
Спайки в малом тазу — соединительнотканные тяжи, покрывающие поверхность тазовых органов и соединяющие их между собой. Спаечный процесс проявляется постоянными или периодическими тазовыми болями, невынашиванием беременности или бесплодием, кишечными расстройствами в виде запора, учащенного стула и метеоризма. При постановке диагноза используют бимануальное исследование, УЗИ и томографию тазовых органов, гистеросальпингографию, диагностическую лапароскопию. Консервативная терапия включает назначение антибактериальных, противовоспалительных, гормональных и фибринолитических средств. Хирургическое лечение основано на лапароскопическом рассечении спаек.
Общие сведения
Спаечная болезнь в области малого таза (пластический пельвиоперитонит) – одна из наиболее распространенных причин хронических тазовых болей и нарушений овариально-менструального цикла. Женщины страдают данной разновидностью спаечной болезни в 2,6 раза чаще мужчин. При этом частота возникновения острой кишечной непроходимости из-за спаек у пациенток женского пола выше в 1,6 раза. Обычно заболевание выявляют у женщин, которые перенесли полостные вмешательства или воспалительные процессы. При повторных операциях риск образования соединительнотканных сращений существенно возрастает: если после первого вмешательства их выявляют у 16% прооперированных, то после третьего — почти у 96% больных.

Спайки в малом тазу
Причины спаек в малом тазу
Тазовая спаечная болезнь развивается на фоне процессов, провоцирующих усиленное образование соединительной ткани. Непосредственными причинами формирования спаек являются:
- Воспаление тазовых органов. Заболевание чаще диагностируется у женщин, перенесших острый воспалительный процесс, страдающих хроническим кольпитом, эндометритом, аднекситом, параметритом и т. п.
- Хирургические вмешательства. Вероятность возникновения спаечной болезни выше после лапаротомических операций: аппендэктомии, кесарева сечения, удаления придатков, надвлагалищной ампутации или экстирпации матки.
- Кровоизлияния в малый таз. Толчком к началу спаечного процесса может послужить апоплексия яичника, кровотечение вследствие разрыва трубы при внематочной беременности.
- Эндометриоз. Распространение эндометриодных разрастаний на органы и брюшину малого таза стимулирует образование фибринозных соединительнотканных тяжей.
- Травмы малого таза. К развитию заболевания могут привести открытые и закрытые повреждения, полученные в аварии, при падении с высоты, на производстве.
По данным исследований, более чем в половине случаев пластический пельвиоперитонит возникает при сочетанном действии двух и более причин. В развитии патологии важную роль играют предрасполагающие факторы: инвазивные гинекологические вмешательства, беспорядочная половая жизнь, позднее обращение за медицинской помощью.
Патогенез
При травматических повреждениях, остром и хроническом воспалении брюшины, покрывающей тазовые органы, выделяются медиаторы, стимулирующие процесс регенерации. Одним из звеньев этого процесса является активация фибробластов, синтезирующих фибрин. В результате фибриновые волокна «склеивают» расположенные рядом органы и ткани. Такая реакция носит защитный характер и направлена на локализацию очага воспаления. При массивных поражениях и хронических воспалительных процессах обратная резорбция соединительной ткани нарушается, что приводит к образованию плотных спаек между серозными оболочками тазовых органов. При этом листки брюшины также уплотняются, подвижность матки и придатков ограничивается. При смещении органов спайки натягиваются, что сопровождается раздражением нервных окончаний и возникновением характерного болевого синдрома.
Классификация
Клиническая классификация пластического пельвиоперитонита основана на особенностях его течения. Выделяют следующие формы патологии:
- Острая. Заболевание проявляется выраженной клинической симптоматикой с болевым синдромом, температурой, падением давления, тошнотой и другими признаками нарастающей интоксикации. В ряде случаев развивается кишечная непроходимость.
- Интермиттирующая. Отмечается фазность течения. При обострении возникают характерные боли, могут наблюдаться кишечные расстройства. В период ремиссии симптоматика минимальна или отсутствует.
- Хроническая. Заболевание протекает бессимптомно или его проявления слабо выражены. Пациентку периодически беспокоят запоры и боли внизу живота. Обычно причиной обращения к врачу становится невозможность забеременеть.
Поскольку спайки играют существенную роль в развитии бесплодия, важно учитывать особенности поражения придатков матки. Специалисты в области гинекологии и репродуктологии различают следующие стадии процесса, определяемые лапароскопически:
- I стадия. Единичные тонкие сращения локализованы возле яичника, маточной трубы, матки или других органов, но не препятствуют движению яйцеклетки.
- II стадия. Яичник соединен плотными сращениями с маточной трубой или иными органами, при этом более 50% его поверхности остается свободной. Спайки мешают захвату яйцеклетки фимбриями.
- III стадия. Более половины яичника покрыто многочисленными плотными спайками. Маточные трубы непроходимы вследствие деформации и перекрытия просвета.
Симптомы спаечной болезни
При неосложненном течении основным клиническим признаком наличия спаек между органами в малом тазу является болевой синдром. Пациентка практически постоянно ощущает тупую или ноющую боль различной интенсивности внизу живота, над лобком, в области поясницы, крестца, прямой кишки. Болезненные ощущения усиливаются при физических нагрузках (поднятии тяжестей, занятиях спортом), стрессах, переохлаждении, в период овуляции и месячных. Боли могут возникать при дефекации, активном половом акте, переполненном мочевом пузыре либо сразу после его опорожнения.
При сдавливании спайками органов, расположенных в малом тазу, наблюдаются признаки их раздражения или функциональной недостаточности. Больную беспокоят кишечные расстройства: учащенный стул, запоры, умеренный преходящий метеоризм. Периодически возникает тошнота, очень редко – рвота. Симптомы усиливаются после употребления бобовых, чеснока, свеклы, винограда и других продуктов, способствующих повышенному газообразованию. Поражение яичников и маточных труб проявляется нарушением репродуктивной функции и жалобами на невозможность забеременеть.
Осложнения
Наиболее грозное осложнение заболевания – острая кишечная непроходимость. Из-за сдавливания спайкой просвет кишечника частично или полностью перекрывается, кровообращение в стенке кишки нарушается. При несвоевременном лечении возможен летальный исход. Бесплодие при спайках в малом тазу возникает у 25% пациенток. Из-за наличия соединительнотканных тяжей нарушается иннервация и кровоток в стенке матки, что вызывает ее гиперактивность и провоцирует преждевременное прерывание беременности. Спайки маточных труб и яичников препятствует нормальному движению яйцеклетки и ее оплодотворению, повышает вероятность возникновения внематочной беременности.
Диагностика
В постановке диагноза важную роль играет сбор анамнестических сведений и выявление возможных причин развития патологии. Чтобы подтвердить наличие спаек в малом тазу, в план обследования включают:
- Осмотр в гинекологическом кресле. При бимануальной пальпации в области придатков определяется тяжистость, болезненность. Подвижность матки ограничена. Своды влагалища укорочены.
- Диагностическая лапароскопия. Эндоскопическое обследование является наиболее достоверным методом диагностики, обеспечивающим хорошую визуализацию спаек между органами малого таза.
- Гинекологическое УЗИ. В процессе исследования сращения выявляются в виде неоднородных эхо-сигналов различной интенсивности, соединяющих стенки малого таза и тазовые органы.
- Гистеросальпингография и ультразвуковая гистеросальпингоскопия . Методики направлены на оценку степени вовлеченности в спаечный процесс маточных труб.
- МРТ тазовых органов. На полученном трехмерном изображении в полости малого таза определяются анэхогенные белые тяжи.
Для выявления причин заболевания пациентке назначают мазок на флору, бакпосев с антибиотикограммой, ПЦР-диагностику ИППП. Дифференциальную диагностику проводят с острыми и хроническими воспалительными процессами, доброкачественными и злокачественными новообразованиями в органах малого таза. При остром течении с признаками кишечной непроходимости необходимо исключить другую хирургическую патологию. Для уточнения диагноза могут быть назначены консультации онкогинеколога, урогинеколога, хирурга.
Лечение спаек в малом тазу
Терапевтическая тактика определяется стадией, характером течения, клинической выраженностью и наличием осложнений. На начальном этапе лечения хронической спаечной болезни рекомендована комплексная консервативная терапия, которая включает в себя:
- Антибактериальные препараты. Назначаются при подтверждении ведущей роли инфекционных агентов в развитии спаечного процесса с учетом чувствительности микроорганизмов.
- Нестероидные противовоспалительные средства. Эффективно устраняют выраженный болевой синдром. Снимают отек и ускоряют рассасывание спаек на начальных этапах болезни.
- Гормональные препараты. Гормонотерапия показана при спаечном процессе, возникшем на фоне наружного генитального или экстрагенитального эндометриоза.
- Фибринолитические ферменты. Расщепляют гликопептидные связи в соединительнотканных тяжах, что способствует полному или частичному рассасыванию спаек.
- Витамины, иммунокорректоры. Применяются для улучшения общего самочувствия и коррекции возможных иммунных нарушений.
- Физиотерапия, бальнеотерапия. Используются в качестве вспомогательных методов лечения.
При неэффективности медикаментозного лечения хронической формы заболевания, остротекущем и интеркуррентном вариантах патологии показано хирургическое вмешательство. Для рассечения спаек обычно применяют эндоскопические операции. Зачастую лапароскопия является лечебно-диагностической процедурой, соединительнотканные сращения рассекают прямо в ходе обследования. В зависимости от применяемых инструментов такие вмешательства могут быть лазерохирургическими, электрохирургическими и аквадиссекционными. В последнем случае спайки разрушают повышенным давлением воды. При распространенном спаечном процессе выполняют альтернативные варианты лапароскопии: двойную с атипичными точками введения троакара, открытую (минилапаротомическую) с прямым введением троакара, с созданием пневмоперитонеума повышенного давления. Операции с рассечением спаек скальпелем в наши дни проводятся редко.
Прогноз и профилактика
При адекватном лечении на ранних стадиях заболевания прогноз благоприятный. Хирургическое рассечение спаек позволяет устранить или существенно уменьшить болевой синдром и в 50-60% случаев восстановить репродуктивную функцию у женщин с 1-2 стадией спаечной болезни. Использование противоспаечного гелевого барьера сводит к минимуму риск рецидива заболевания. Профилактика возникновения спаек в малом тазу включает плановые осмотры у гинеколога для обнаружения и лечения воспалительных процессов, отказ от необоснованных инвазивных вмешательств, планирование беременности, использование контрацептивов при половых контактах со случайными партнерами. Чтобы уменьшить вероятность возникновения перитонеальных тазовых спаек, при проведении операций у женщин важно выбирать наиболее щадящий вид вмешательства, своевременно лечить воспалительные осложнения, в послеоперационном периоде соблюдать двигательный режим.
Источник

