Процесс пролиферации при воспалении

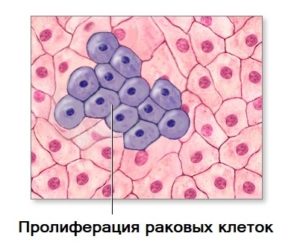 Пролиферация – это процесс размножения клеток, приумножающий объем тканей. Интенсивно протекает в период эмбрионального развития, когда клетки развивающегося эмбриона активно и непрерывно делятся. Процессом пролиферации управляют гормоны, способные как ускорить её, так и замедлить рост клеток.
Пролиферация – это процесс размножения клеток, приумножающий объем тканей. Интенсивно протекает в период эмбрионального развития, когда клетки развивающегося эмбриона активно и непрерывно делятся. Процессом пролиферации управляют гормоны, способные как ускорить её, так и замедлить рост клеток.
Пролиферация, являясь основным процессом, обеспечивающим нормальное развитие и рост тканевых структур, способствует их постоянному обновлению и нормальной работе организма.
Пациенты, увидев в заключении врача после обследования слово «пролиферация», задаются вопросом что это такое, начинают волноваться насколько это опасно, но не стоит паниковать – пролиферация не является заболеванием.
Клеточным структурам многих видов тканей необходимо регулярное обновление. Этот физиологический процесс осуществляется путем деления клеток. Процесс обновления клеток явно выражен в кожном покрове, слизистых оболочках желудочно-кишечного тракта, системы дыхания и матки. Это означает, что пролиферация в них является необходимым и нормальным процессом.
Клеточная пролиферация с медицинской точки зрения
 Изучив процесс клеточной пролиферации, врачи выяснили, что она контролирует процесс нормального функционирования защитных сил организма – иммунитета. Пролиферация способствует уничтожению тканевых дефектов и восстановлению прежнего функционирования органов, работа которых была нарушена. Но нельзя назвать пролиферацию полностью безвредным процессом. Она может принимать участие и в патологических процессах, например, при выработке большого количества соматотропного гормона (гормона роста) наблюдается увеличение конечностей и некоторых органов.
Изучив процесс клеточной пролиферации, врачи выяснили, что она контролирует процесс нормального функционирования защитных сил организма – иммунитета. Пролиферация способствует уничтожению тканевых дефектов и восстановлению прежнего функционирования органов, работа которых была нарушена. Но нельзя назвать пролиферацию полностью безвредным процессом. Она может принимать участие и в патологических процессах, например, при выработке большого количества соматотропного гормона (гормона роста) наблюдается увеличение конечностей и некоторых органов.
Нарушение процесса пролиферации и дифференцировки клеток может сопровождаться атипией (внешнее и функциональное изменение клеток) и дать толчок образованию злокачественных опухолей. Клетки начинают активно размножаться, что называется гиперпролиферация. Так происходит потому, что пролиферация уже не дифференцирующихся клеток приводит к началу опухолевого процесса. Но не следует забывать о том, что в различных органах тканевая пролиферация протекает неодинаково.
Ведущие клиники в Израиле
В зависимости от индекса пролиферативной активности и способности делиться клетки организма в медицине подразделяются на 3 группы:
- Лабильные;
- Стабильные;
- Статические.
Лабильным клеткам присущи выраженные пролиферативные процессы, вследствие чего они могут регенерировать быстро и восстанавливать свою деятельность.
В процессе регенерации наблюдаются такие процессы как:
- Рост соединительной ткани;
- Формирование новых сосудов;
- Устранение тканевых дефектов.
В эту группу можно включить клетки крови, эпителиальной ткани и эпидермиса, слизистого покрова желудочно-кишечного тракта. Наиболее быстро пролиферация протекает в слизистой желудка.
Стабильным клеткам свойственны умеренные пролиферативные процессы из-за чего способность их к быстрому размножению и восстановлению несколько хуже. Пролиферирующие клетки здесь образуются исключительно в результате серьезных повреждений тканей или органов. Сюда можно отнести печень, поджелудочную железу, поперечно-полосатую мышечную ткань, слюнные железы и др.
К статическим клеткам можно отнести кардиомиоциты и нервные клетки. Они практически не поддаются пролиферации, не способны восстанавливаться и размножаться. Однако, если на кардиомиоциты долгое время действует какое-либо напряжение, они способны восстановиться за счет пролиферирующих внутриклеточных структур внутри здоровых клеток. Это, в конечном счете, может привести к гипертрофии миокарда.
Виды пролиферации
Медицине на сегодняшний день известны следующие виды пролиферации клеток:
- Физиологическая пролиферация – восстанавливает тканевые и клеточные структуры естественным путем. Сюда можно отнести пролиферацию плоского эпителия ЖКТ и клеток крови;
- Репаративная — способствует регенерации тканей и клеточных структур при воспалительных процессах после каких-либо повреждений;
- Патологическая пролиферация клеток – процесс развития атипичных тканей, отличающихся структурой от здоровых. В пример можно привести рубцы в месте ожогов, разрастание соединительных тканей в месте разрыва стенки миокарда, хрящи в месте перелома. Но самым сложным проявлением патологической пролиферации является возникновение раковых опухолей.
Изучение процессов пролиферации имеет немаловажное значение для понимания процесса гомеостаза (поддержания постоянства внутренней среды организма).
Пролиферация эндометрия и шейки матки
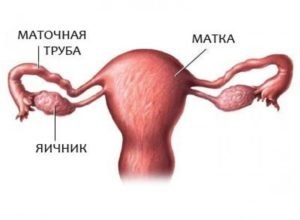 Пролиферация в гинекологии – явление нередкое. Деление клеток женских половых органов итак происходит довольно быстро, а при патологиях этот процесс протекает еще активнее. Пролиферация клеток призматического эпителия в половых органах выявляется после гистологического анализа слизистой оболочки матки, шейки матки или ее фрагмента, который забирается путем конизации. По итогам анализа врач-гинеколог делает вывод о наличии или отсутствии патологического процесса.
Пролиферация в гинекологии – явление нередкое. Деление клеток женских половых органов итак происходит довольно быстро, а при патологиях этот процесс протекает еще активнее. Пролиферация клеток призматического эпителия в половых органах выявляется после гистологического анализа слизистой оболочки матки, шейки матки или ее фрагмента, который забирается путем конизации. По итогам анализа врач-гинеколог делает вывод о наличии или отсутствии патологического процесса.
Рассмотрим подробнее пролиферацию в матке. В разных частях матка имеет неодинаковую структуру и выстилку. Шейку ее выстилает многослойный плоский без атипии эпителий, зону цервикального канала – цилиндрический эпителий, а слизистую эндометрия выстилает железистая ткань.
В течение одного менструального цикла на матку воздействуют гормональные всплески, готовящие ее к возможной беременности, поэтому клетки ее начинают пролиферировать и подготавливать эндометрий для более удобной имплантации оплодотворенной яйцеклетки. Именно поэтому процесс пролиферации не просто нормальный, но еще и необходимый.
У беременной женщины в результате гормональных изменений активная пролиферация железистого эпителия маточной шейки считается нормальным явлением.
Ускоренный пролиферативный процесс может свидетельствовать о следующем:
- О наличии воспалительного процесса – цервицита;
- О повреждениях различного рода (выскабливание при абортах, послеродовые разрывы, удаление фрагмента шейки матки);
- О возможных опухолевых процессах (дисплазия, полипы, рак).
Иными словами, в шейке матки наблюдается воспалительная, гиперпластическая и посттравматическая пролиферация.
Бактериальные, грибковые и вирусные цервициты приводят к повреждениям покровного эпителия, который вследствие этого начинает усиленно пролиферировать для восстановления своей целостности.
Похожие явления наблюдаются при эрозии, повреждении шейки матки при родовых потугах, абортах и прочих манипуляциях. Такая пролиферация, способствующая регенерации многослойной плоской эпителиальной ткани, считается физиологической.
Пролиферация в перечисленных выше ситуациях не приносит вреда, но все же требует лечения под наблюдением врача. При полном восстановлении слизистой оболочки волноваться не о чем.
Пролификация с атипией имеет несколько другой характер. Базальноклеточная гиперплазия может способствовать развитию псевдоэрозий шейки матки, которые при несвоевременном лечении могут преобразоваться в раковую опухоль.
Псевдоэрозия представляет собой явление, когда снаружи шейки матки появляются участки железистого эпителия, который обычно выстилает стенки в цервикальном канале. Это происходит из-за гормонального сбоя, который в свою очередь вызывается вирусными заболеваниями. При псевдоэрозиях может пролиферировать, как плоский эпителий, так и участки цилиндрического, из которого и формируются эрозии.
Опасным явлением выступает пролиферация с дисплазией многоклеточного плоского эпителия шейки матки, так как дисплазия – это предраковый процесс.
Поговорим о пролиферации эндометрия.
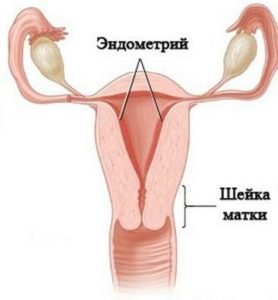 Эндометрий представляет собой внутренний слой матки, постоянно обновляющийся и имеющий сложное строение. В период менструации он отторгается из-за не наступившей беременности и образуется вновь до следующего цикла. Этот процесс является постоянным и не обходится без пролиферации. Более активно клетки эндометрия пролиферируют в первую половину менструального цикла, когда слизистая оболочка матки находится под действием гормонов эстрогенов. В случае, когда пролиферация не прекратилась вовремя, возникает гиперплазия эндометрия. Это может повлечь за собой образование кист, полипов, что грозит перерождением их в онкологию.
Эндометрий представляет собой внутренний слой матки, постоянно обновляющийся и имеющий сложное строение. В период менструации он отторгается из-за не наступившей беременности и образуется вновь до следующего цикла. Этот процесс является постоянным и не обходится без пролиферации. Более активно клетки эндометрия пролиферируют в первую половину менструального цикла, когда слизистая оболочка матки находится под действием гормонов эстрогенов. В случае, когда пролиферация не прекратилась вовремя, возникает гиперплазия эндометрия. Это может повлечь за собой образование кист, полипов, что грозит перерождением их в онкологию.
Получается, процесс пролиферации в матке не всегда является патологией. В некоторых случаях этот процесс жизненно необходим.
Пролиферация клеток в гастроэнтерологии
Обновление клеток железистого эпителия желудка происходит регулярно, так как она нуждается в постоянной пролиферации. Любое повреждение слизистой ускоряет процесс деления клеток. Причинами активной пролиферации обычно выступают язвенная болезнь, гастрит, различные полипы, а также опухоль.
При острой форме гастрита на фоне воспаления, выраженного в виде отечности слизистого покрова и кровоизлияний, выявляются также участки покровно-ямочного эпителия, который пролиферируя, способствует регенерации поврежденной слизистой оболочки.
Хронический гастрит, встречающийся сегодня у людей всех возрастных групп, также протекает с усиленным процессом пролиферации эпителия. Этот процесс особенно проявляется при гиперплазиях, когда утолщается слизистая и возможно возникновение различного рода полипов.
При обострении язвенной болезни наблюдается повреждение стенок органа. Для устранения этого дефекта по краям язвы начинается активная пролиферация слизистого эпителия. Такая пролиферация особенно характерна для гиперпластических полипов, обнаруживаемых по краям язвы.
Наиболее опасной считается предраковая пролиферация желудочной стенки, когда начинает умножаться количество темных вытянутых клеток в зоне шеек желез желудка.
В самом начале процесс несет регенеративный характер, но из-за нарушенной дифференцировки клеток полного восстановления слизистой не наблюдается. Железы в результате покрываются несвойственными ими темными вытянутыми клетками, которые в норме находятся лишь в шейках этих желез. В дальнейшем это приводит к развитию злокачественного образования – карциномы.
Пролиферация молочной железы
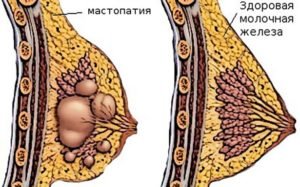 Молочные железы часто подвержены различным изменениям. Они регулярно испытывают на себе воздействие половых гормонов, которое проявляется в изменениях груди во время менструации, в период беременности и грудного вскармливания. По этой причине орган подвержен различным патологиям. Согласно статистическим данным около 60% женщин в возрасте 25-35 лет подвержены развитию мастопатии.
Молочные железы часто подвержены различным изменениям. Они регулярно испытывают на себе воздействие половых гормонов, которое проявляется в изменениях груди во время менструации, в период беременности и грудного вскармливания. По этой причине орган подвержен различным патологиям. Согласно статистическим данным около 60% женщин в возрасте 25-35 лет подвержены развитию мастопатии.
Несмотря на то, что мастопатия является доброкачественным процессом, наличие ее повышает риск развития рака груди. Пролиферативное действие здесь еще более опасно. Оно повышает риск развития онкологии в 25 раз. Именно поэтому пролиферуриющая мастопатия называется предраковой.
Не тратьте время на бесполезный поиск неточной цены на лечение рака
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Выделяют 3 степени мастопатии:
- При первой степени не наблюдается пролиферации;
- При второй имеются признаки пролиферации;
- При третьей степени наблюдается выраженная пролиферация атипичных клеток эпителия.
Получается, процесс пролиферации является не только признаком развития мастопатии, но и показателем возможного развития онкологии. Поэтому при наличии каких-либо изменений в груди делается цитограмма для изучения структуры ткани груди.
Пролиферация при воспалениях
Любой воспалительный процесс завершается пролиферацией. Очаговая воспаленная часть ограничивается от нормальных тканей именно за счет пролиферации. Однако, этот процесс может наблюдаться на начальной стадии воспаления фолликулярного эпителия. В этом случае причины пролиферации могут быть разнообразными.
В процессе пролиферации может наблюдаться активное деление различных клеток, а именно:
- Клеток мезенхимы;
- Эндотелиальных клеток;
- В — и Т-лимфоцитов;
- Клеток адвентиция;
- Тучных клеток;
- Макроцитарных клеток.
Рассмотрим пролиферацию в фибробластах. При ней наблюдается активная выработка белков. В дальнейшем фибробласты преобразуются в зрелые клетки, именуемые фиброцитами. На конечном этапе пролиферация приводит к отделению очага воспаления от нормальных тканей с помощью коллагена. Смотря на наличие такой структуры, можно установить диагноз пролиферация.
Что делать при выявлении пролиферации?

Где бы ни был выявлен процесс пролиферации, первое, что сделает квалифицированный специалист – это определит причину, только потом подберет необходимую терапию. Не существует однозначного метода лечения пролиферации, так как она не является самостоятельной патологией, а лишь служит спутником других болезней.
Для лечения пролиферации при воспалительных процессах назначается противовоспалительная терапия, дополняющаяся противовирусными и антибактериальными препаратами, оказывающими антипролиферативное действие.
Предраковый пролиферат с атипией на фоне фовеолярной дисплазии требует более серьезных мер лечения вплоть до удаления пораженной части органа или ткани. Пролиферация, протекающая на фоне карциномы, требует лечения по правилам онкологической терапии и не исключает удаления пораженного органа.
Пролиферация, которая свидетельствует о патологии, служит сигналом, призывающим к немедленному лечению. В связи с этим пациенты с диагностированной у них пролиферацией, находятся под надзором врача. Завершив лечение основного заболевания, следует провести дополнительное исследование (биопсию или цитологический анализ), которое позволит оценить насколько эффективно прошло лечение и определить есть ли риск образования в будущем злокачественной опухоли.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 6 октября 2019;
проверки требует 1 правка.
Пролиферация (от лат. proles — отпрыск, потомство и fero — несу) — разрастание ткани организма путём размножения клеток делением.
История[править | править код]
Термин в медицине впервые ввел немецкий учёный Вирхов для обозначения новообразования клеток путём их размножения делением[1], дабы отличать этот механизм от других механизмов изменения объёма клеток, например отёка или апоптоза.
Регулирование пролиферации[править | править код]
Интенсивность пролиферации регулируется стимуляторами и ингибиторами, которые могут вырабатываться и вдали от реагирующих клеток (например, гормонами), и внутри них. Эффект стимулирования пролиферации используется в биоинженерии при создании модифицированных каркасов тканеинженерных конструкций[2].
Непрерывно пролиферация происходит в раннем эмбриогенезе и по мере дифференцировки периоды между делениями удлиняются.
Термин в философии[править | править код]
В философию данный термин внес Фейерабенд для обозначения процесса умножения (размножения) конкурирующих теорий. Философы употребляют термин при обозначении процесса привития или произрастания некоторой научной новации в науке.
Термин в ботанике[править | править код]
В ботанике пролиферация растения (пролификация) — это явление прорастания какого-либо органа из другого органа, завершившего свой рост. Например, формирование из апикальной меристемы цветка не гинецея, а побега с листьями.
Пролиферация в патологической анатомии животных[править | править код]
Это завершающая стадия воспаления с восстановлением повреждённой ткани или образованием рубца. Пролиферирующие фибробласты синтезируют основные вещества соединительной ткани — тропоколлаген и коллаген, которые превращаются в зрелые клетки-фиброциты. Формируются аргирофильные и коллагеновые волокна, грануляционная ткань с большим количеством вновь образованных капилляров и молодых клеток превращается в волокнистую соединительную ткань, которая замещает мёртвую ткань или служит барьером между здоровой и воспалённой частями органа[3].
Причиной пролиферативных явлений служит ряд активных веществ-стимуляторов роста и размножения, освобождающихся при распаде лейкоцитов и других клеточных элементов, и оптимальные сдвиги в осмотическом и онкотическом давлении. Действие этих веществ осуществляется рефлекторно, путём раздражения рецепторов поражённых тканей[4].
Примечания[править | править код]
- ↑ Большая медицинская энциклопедия (недоступная ссылка)
- ↑ Тенчурин Т.Х., Люндуп А.В., Демченко А.Г., и др. Модификация биодеградируемого волокнистого матрикса эпидермальным фактором роста при эмульсионном электроформовании для стимулирования пролиферации эпителиальных клеток // Гены и клетки. — 2017. — Т. 12, № 4. — С. 47-52. — ISSN 2313-1829. — doi:10.23868/201707029.
- ↑ А.В.Жаров, В.П.Шишков и др. Патологическая анатомия сельскохозяйственных животных. — М,: Колос, 1995. — 543 с.
- ↑ М.К.Долматов, А.А.Журавель, В.М.Коропов. Патологическая физиология сельскохозяйственных животных. — М., 1960. — 512 с.
Ссылки[править | править код]
Источник
Воспаление всегда начинается с повреждения и гибели клеток. Но на определенном этапе, когда процессы устранения повреждения, очищения от всего погибшего, чуждого организму входят в силу, инфильтрация, нагноение и связанные с ними процессы протеолиза и некроза приостанавливаются и на передний план выступают процессы восстановления. В соответствии с этим меняется и клеточный состав воспалительного инфильтрата. Полиморфно-ядерные лейкоциты постепенно исчезают (гибнут), а доминирующими становятся мононуклеары – моноциты и лимфоциты. Роль моноцитов заключается в том, что они, как и тканевые макрофаги поглощают и переваривают погибшие клетки, а также продукты распада, возникающие при альтерации. Лимфоциты обеспечивают гуморальный иммунитет.
По мере очищения очага воспаления наступает пролиферация (от лат. proliferatio — размножение) — компонент воспалительного процесса и завершающая его стадия — характеризующаяся увеличением числа стромальных и, как правило, паренхиматозных клеток, а также образованием межклеточного вещества в очаге воспаления. Эти процессы направлены на регенерацию альтерированных и/или замещение разрушенных тканевых элементов. Существенное значение на этой стадии воспаления имеют различные биологически активные вещества, в особенности стимулирующие пролиферацию клеток.
Продуктивную или пролиферативную стадию воспаления иногда называют стадией репарации, что более точно, и указывает на суть процесса в этот период, а также на биологическое значение воспаления, связывающего между собой результат повреждающего действия чрезвычайного раздражителя с процессами репарации. Пролиферацию завершает инволюция рубца, то есть уничтожение и элиминация, лишних коллагеновых структур. Основные клеточные эффекторы пролиферации — это активированные мононуклеарные фагоциты, фибробласты и иммунокомпетентные клетки. Фибробласты в очаге воспаления образуют и высвобождают коллаген и энзим коллагеназу, ответственный за формирование коллагеновых структур стромы соединительной ткани. Кроме того они выделяют фибронектин, определяющий миграцию, пролиферацию и адгезию фибробластов. Мононуклеары и лимфоциты секретируют цитокины как стимулирующие, так и подавляющие эти функции фибробластов. Нейтрофилы, как клеточные эффекторы воспаления, влияют на пролиферацию, секретируя тканеспецифические ингибиторы, взаимодействующие по принципу обратной связи.
Одновременно с процессом пролиферации и даже несколько опережая его, идет процесс активного погашения воспалительного процесса, что проявляется ингибицией ферментов, дезактивацией «медиаторов воспаления», детоксикацией и выведением токсических продуктов. Образование «медиаторов воспаления» тормозится разными механизмами. Что касается ингибиторов гидролаз, то в этом отношении важнейшую роль играют α2-макроглобулин, α1-антихимотрипсин, антитромбин III и α-антиплазмин. Они являются главными ингибиторами кининобразующих ферментов крови и таким образом устраняют их влияние: расширение и повышение проницаемости сосудов. Кроме того, они являются главными ингибиторами системы коагуляции, фибринолиза и комплемента, ингибируют элластазу и коллагеназу лейкоцитов и тем самым предохраняют от разрушения элементы соединительной ткани. Противовоспалительный эффект оказывают и антиоксиданты (например: церулоплазмин, пероксидазы, супероксид-дисмутаза).
В воспалительном очаге изменяется взаимоотношение между клетками. Они перестают вырабатывать одни медиаторы и начинают синтезировать другие. Теперь на тот же медиатор клетка может дать совсем другой ответ, потому что на ее поверхности появляются совсем другие рецепторы, а прежние погружаются внутрь ее (интернализация). Гистамин — типичный «медиатор воспаления», но его эффект в завершающую стадию воспаления может стать совсем иным, чем вначале процесса. Оказалось, что это зависит от того, какие рецепторы «выставлены» на эффекторных клетках (например, на эндотелиоцитах) в данный момент. Если это H1, то действие будет провоспалительное, а если H2, то – противовоспалительное.
В регуляции процесса воспаления, и пролиферации в частности, кроме местных факторов, большую роль играют также и общие факторы, в том числе эндокринные. Гормоны коры надпочечников глюкокортикоиды тормозят синтез вазоактивных веществ в клетках, вызывает лимфопению, уменьшает число базофилов и эозинофилов. Кроме того, они стабилизируют мембраны лизосом, угнетают выработку интерлейкина-1β. Что же касается фагоцитарной активности, то она к концу воспаления возрастает. Благодаря этому зона воспаления освобождается от некротизированных клеток, чуждых и токсических веществ.
Таким образом, в конце воспаления, в деле его завершения решающую роль играют две клетки: фибробласт и эндотелиоцит. Два процесса совершаются в этот период: заселение зоны фибробластами и неоангиогенез, т.е. образование новых кровеносных и лимфатических сосудов.
Продуктивная стадия воспаления протекает в несколько этапов, которые имеют определенную специфику в различных органах и тканях. В случае субституции (а именно такая форма репарации более характерна для исхода воспаления) идет новообразование молодой (грануляционной) соединительной ткани, а затем формирование и перестройка рубца. В случае реституции наряду с обычными этапами продуктивной стадий, можно выделить и другие, специфические для конкретного органа или ткани.
Исход воспаления зависит от вида, силы и продолжительности действия флогогена, реактивности организма, его течения, локализации и распространенности. При небольших повреждениях тканей, при ранах, заживающих первичным натяжением, воспалительный процесс заканчивается восполнением погибших и восстановлением обратимо поврежденных элементов, т.е. практически полным восстановлением. В случае гибели больших массивов клеток дефект замещается соединительной тканью с последующим образованием рубца, т.е. наблюдается неполная регенерация. Этим воспаление обычно и заканчивается. Однако, в некоторых случаях наблюдается избыточное образование рубцовой ткани, которая может деформировать орган и нарушать его функцию. Возможным исходом воспаления может быть развитие осложнений воспалительного процесса (образование абсцесса, флегмоны, эмпиемы, развитие перитонита) и даже гибель органа и возможно всего организма (при некротическом воспалении жизненно важных органов).
Воспаление и иммунная реактивность организма
Между выраженностью основных процессов воспаления и силой раздражителя имеется определенная зависимость: с повышением агрессивности флогогенного фактора усиливается и ответ. Однако, известно, что такая зависимость наблюдается далеко не всегда. Один и тот же раздражитель у разных людей может вызывать совершенно разную реакцию. Так, например, из детей, заразившихся дифтерией из одного и того же источника, одни погибают от тяжелой интоксикации, а у других болезнь проявляется сравнительно слабыми воспалительными изменениями. В связи с этим возникло представление о том, что воспаление зависит не только от природы этиологического фактора, но и от реактивности организма. Если реакция организма не выходит за пределы наблюдаемой наиболее часто, то такое воспаление называют нормергическим. Если воспалительный агент вызывает лишь слабую затяжную реакцию с преобладанием альтерации, то воспаление является гипоергическим. Это наблюдается, например, при голодании. Однако в некоторых случаях воспаление протекает настолько бурно, что возникает несоответствие между силой раздражителя и ответной реакции (местной и общей) организма. Такое воспаление называют гиперергическим. Его особенность заключается в том, что оно развивается на «иммунной (аллергической) основе».
Источник

