Признаки воспаления желчного пузыря у мужчин

Симптомы холецистита у взрослых мужчин могут немного отличаться в зависимости от того, какая форма болезни присутствует. Но в любом случае они доставляют немало дискомфорта пациентам, а сама болезнь способна привести к тяжелым последствиям. Поэтому требуется своевременно провести лечение.
Причины
Спровоцировать развитие холецистита способны следующие факторы:
- формирование камней в желчном пузыре, которые приводят к повреждениям слизистой оболочки, создают помехи для нормального оттока желчи;
- несоблюдение правил здорового питания, когда человек употребляет много жирных, жареных, соленых и острых блюд;
- злоупотребление спиртными напитками;
- частые стрессы;
- наследственная предрасположенность;
- врожденные дефекты пузыря, например, изгибы, перегородки;
- нарушение гормонального фона в организме;
- иммунные патологии;
- неконтролируемый прием медикаментов;
- ожирение или, наоборот, резкое похудение;
- проникновение инфекции в желчный пузырь.
Пожилые люди чаще болеют холециститом, но встречается заболевание и среди молодых мужчин. Поэтому следить за своим здоровьем важно постоянно.
Разновидности холецистита и сопутствующие им симптомы
Существует несколько типов заболевания, которые сопровождаются немного разными признаками воспаления желчного пузыря у мужчин.
Острая форма
Обострение холецистита проявляется резко вследствие возникновения нарушений в работе желчного пузыря, долгого периода образования болезни, развития осложнения на фоне другой патологии или индивидуальных особенностей организма.
Острый холецистит сопровождается выраженными клиническими симптомами, а именно:
- резкой болезненностью справа под ребрами, проявляющейся приступами;
- сильной рвотой;
- тошнотой;
- расстройством стула.
Если обострение возникло при легкой форме холецистита, облегчение наступает уже в течение недели, и заболевание переходит в стадию ремиссии. Если же присутствует тяжелый тип холецистита, особенно сопровождающийся инфекционным поражением, тогда высок риск смерти пациента.
Гнойный вид
Это опасная форма холецистита, способная привести к летальному исходу, если своевременно не начать лечение или допустить ошибки в назначении тактики терапии.
Симптомы следующие:
- болевой синдром в районе желудка, который усугубляется, когда человек интенсивно дышит, кашляет, меняет положение тела;
- газообразование, небольшое ощущение вздутия живота;
- существенное повышение температуры тела;
- тошнота;
- рвотные позывы.
Подобные проявления должны стать серьезным поводом для визита к доктору.
Ангренозный тип
Данная разновидность острого холецистита характеризуется тем, что в пораженном органе начинается процесс отмирания нервных клеток. Это влечет существенное ухудшение самочувствия пациента, он становится раздражительным, нервным.
Омертвевшие клетки вызывают интоксикацию организма. У человека начинает болеть под ребрами, усиливается биение сердца, учащается дыхание, наблюдается сухость в ротовой полости и вздутие живота. При осмотре доктор может обнаружить, что мышечные ткани брюшины напряжены.
Катаральная форма
Это самая безопасная форма острого холецистита изо всех существующих, протекает без осложнений. Но все же сопровождается рядом неприятных симптомов:
- болезненными ощущениями в правом подреберье и в районе живота, которые могут отдавать в правую лопатку, поясничный, шейный отделы;
- рвотные позывы;
- учащенное сердцебиение;
- небольшое повышение температуры;
- обильное слюноотделение;
- беловатый налет на поверхности языка.
Врач при осмотре пальпирует пораженные участки тела. Во время этой процедуры выявляется боль при нажатии на область живота.
Хроническая форма
Хронический холецистит не отличается выраженностью. У пациента возможно появление ноющей боли в зоне правого подреберья, которая отдает в область груди, спины. Болевой синдром при хронической форме возникает, когда человек нарушает лечебный процесс, делает резкие движения, подвергается стрессу.
Помимо боли, наблюдаются возникновение таких признаков холецистита у мужчин:
- небольшое увеличение температуры тела;
- общая слабость во всем теле;
- ощущение тяжести в районе живота;
- отрыжка;
- горький привкус во рту;
- повышенное газообразование;
- расстройство стула;
- тошнота.
Во время осмотра специалист оценивает изменения кожных покровов и слизистых оболочек, а именно появление желтушности. При хроническом холецистите доктор нередко обнаруживает напряжение брюшных мышц.
Тактика терапии
Лечение холецистита у мужчин проводится комплексным путем с применением следующих методов.
Прием медикаментов
Для терапии заболевания врачи выписывают следующие группы препаратов:
- антибактериальные, если в желчном выявлена инфекция;
- средства против паразитов;
- медикаменты против интоксикации организма;
- обезболивающие, спазмолитики;
- желчегонные;
- противорвотные;
- иммуномодуляторы.
Самостоятельно принимать никакие препараты нельзя, в том числе и народные. Только врач решает, какие именно средства необходимо пить больному, в какой дозировке и в течение какого времени. Самолечение способно привести к тяжелым последствиям.
Питание
Диета — одна из важнейших составляющих лечения холецистита. Требуется скорректировать рацион, исключив все вредные продукты, соблюдая правила готовки и приема пищи.
Основные рекомендации докторов:
- Исключить из меню все жирное, острое, мучное, сладкое, копченое, а также полуфабрикаты, колбасы.
- Снизить объем потребляемой соли до минимума.
- Готовить блюда путем варки, тушения, запекания или на пару. Жарить категорически запрещается.
- Принимать пищу дробным путем, то есть маленькими порциями, но часто.
- Соблюдать питьевой режим, выпивая в сутки не менее 1,5–2 л воды.
- Включить в меню овощи, фрукты, ягоды, зелень, также можно есть макаронные изделия, постную рыбу и мясо, крупы.
- Ограничить потребление яиц до 2-х в неделю.
При обострении патологии врачи назначают голодание примерно на 5 дней. В течение этого времени разрешаются только напитки. Затем постепенно больные возвращаются к диете.
Оперативное вмешательство
К проведению операции прибегают, если:
- отсутствует эффект от медицинских препаратов и правильного питания;
- серьезно нарушена функциональность желчного пузыря;
- быстро прогрессирует болезнь;
- часто случаются обострения;
- регулярно мучают колики;
- развиваются осложнения холецистита.
Проводится вмешательство одним из двух способов — открытым или лапароскопическим. В первом случае для доступа к пораженному органу производят большой разрез брюшной стенки, поэтому такой метод является травматичным, после него пациент восстанавливается дольше, а также есть высокий риск возникновения послеоперационных последствий.
При лапароскопии не делают никаких разрезов, а выполняют несколько проколов, через которые вводят инструменты и видеокамеру, после чего проводят удаление желчного пузыря. После такой операции организм больного реабилитируется быстрее и легче.
К чему приведет отсутствие лечения?
Если не лечить холецистит, есть риск развития следующих осложнений:
- Гнойный воспалительный процесс в пузыре.
- Некроз клеток пораженного органа, который может возникнуть вследствие воспаления желчного пузыря, а также давления камней на слизистую оболочку.
- Образование отверстия в стенке желчного пузыря, в результате которого содержимое этого органа выходит внутрь брюшной полости, что вызывает развитие перитонита.
- Возникновение свищей между пузырем близлежащими органами, что приводит к некрозу клеток.
- Распространение воспалительного процесса на другие участки организма.
- Закупорка желчевыводящих путей.
- Цирроз печени.
- Онкология желчного пузыря.
Некоторые из перечисленных последствий представляют большую угрозу для жизни пациента, например, рак, некроз способны быстро привести пациента к смерти.
Профилактика холецистита
Для предотвращения болезни врачи советуют соблюдать такие правила:
- правильно питаться, не увлекаясь вредной пищей;
- отказаться от употребления алкогольных напитков;
- заниматься умеренной физической активностью;
- соблюдать режим дня, а также труда и отдыха;
- не принимать никакие медикаменты бесконтрольно;
- своевременно лечить патологии органов пищеварения, а также любые инфекции в организме.
Таким образом, проявления холецистита у мужчин немного отличаются в зависимости от типа заболевания. При их возникновении следует посетить врача для прохождения обследования. Если диагноз подтвердится, лечение стоит начинать своевременно во избежание тяжелых последствий вплоть до летального исхода.
Источник
Симптомы холецистита у мужчин проявляются значительно реже и менее интенсивно, нежели у женщин. Это заболевание относится к наиболее популярным формам желчнокаменной болезни. Развивается патология на фоне разных факторов.
Желчь вырабатывается в печени, скапливается в желчном пузыре и поступает в 12-перстную кишку во время еды. Этот секрет нужен для того, чтоб лучше переваривать пищу, которую ест человек. Чаще всего заболевание формируется по причине того, что отток желчи по выводящему протоку нарушен и желчь застаивается в пузыре.
Также выделяют другие причины формирования холецистита у мужского пола:
- повреждения – травмы живота или операции;
- инфекции;
- опухоль.
Факторами, которые способствуют ускоренному прогрессированию заболевания, являются:
- лишний вес;
- приём определённых препаратов;
- старшая возрастная категория.
Прогрессированию данной патологии могут способствовать такие факторы:
- ухудшение общего состояния;
- заражение крови;
- голодание;
- патологии сердца;
- сахарный диабет;
- ВИЧ.
В медицине определили, что холецистит у мужчин существует в разных формах, для которых свойственна разная симптоматика и методы лечения. В основном патология разделяется на два типа:
- острая;
- хроническая.

Классификация холецистита
Острый холецистит разделяется на три подвида:
- катаральный;
- флегмонозный;
- гангренозный.
В свою очередь, у хронической формы также есть несколько подтипов:
- латентная;
- язвенно-гнойная;
- рецидивирующая.
Во время диагностики холецистита доктору в первую очередь важно определить у больного калькулезный или некалькулезный тип патологии. Эти две формы недуга отличаются наличием или отсутствием конкрементов (камней) в желчном. Оба типа болезни могут сформироваться как при остром, так и при хроническом холециститах.
Обращаясь к гастроэнтерологу больной должен рассказать обо всех симптомах, которые его волнуют. Жаловаться пациент может на такие общие симптомы:
- приступы тошноты;
- слабость;
- боли;
- рвота;
- температура;
- дискомфорт и тяжесть в желудке;
- неприятный запах и привкус в ротовой полости.
Первыми признаками формирования воспалительного процесса в организме являются такие симптомы:
- высокий показатель давления в желчных протоках;
- камни в органе;
- наличие инфекции в желчном и его каналах;
- патологии желудка;
- сниженный уровень сопротивления организма любым внешним раздражителям;
- негативные изменения в желчевыводящих протоках.
На формирование острой формы патологии влияют разные факторы. Прежде чем определять симптоматику болезни, нужно узнать, что может привести к прогрессированию заболевания. Обостриться холецистит может под влиянием таких причин:
- морфологические нарушения в желчном;
- длительный срок формирования патологии;
- осложнения;
- индивидуальные особенности организма.
К наиболее распространённым признакам развития болезни относятся такие симптомы:
- резкая боль приступообразного характера в районе правого подреберья;
- сильная рвота и тошнота;
- изменение стула.

Возможная иррадиация боли при остром холецистите
Если у пациента обострилась лёгкая форма острого холецистита, то в течение 5–7 дней, больному становится легче и патология переходит в стадию ремиссии. В случае формирования тяжёлого типа с попаданием инфекции в организм, у пациента может появиться гнойная форма, которая может привести к смертельному исходу.
Гнойный или флегмонозный холецистит является одной из наиболее опасных форм развития патологии. При позднем или неправильном лечении пациент может умереть. Распознать эту форму можно по характерным симптомам:
- боли в зоне желудка, которые становятся сильными и интенсивными при дыхании, кашле или изменении положения тела;
- незначительное вздутие живота;
- повышение температуры тела до высоких показателей;
- незначительное бурление в кишечнике;
- тошнота и рвота.
При появлении гангренозного процесса в органе начинают отмирать нервные окончания. Этот процесс способствует значительному ухудшению состояния больного, нервозности и раздражительности. На фоне этих признаков в организме пациента происходят изменения, которые характеризуются такими показателями:
- усиленная интоксикация организма;
- перитонит гнойного типа;
- болевые приступы становятся менее интенсивными;
- тахикардия;
- учащённое дыхание;
- пересушен язык и ротовая полость;
- наблюдается вздутие живота;
- отмечается напряжение мышц передней брюшной стенки.
Самой простой и лёгкой формой недуга является катаральный тип. Однако у заболевания есть свои симптомы, которые доставляют больному значительный дискомфорт, а именно:
- боль в правом подреберье и животе, которая может распространяться к правой лопатке, на поясницу, шею;
- рвота;
- повышение температуры тела;
- тахикардия;
- повышенное выделение слюны и образование белого налёта на языке.
Во время пальпации живота пациента доктор нажимает на воспалённые места и следит за реакцией. При проведении осмотра можно выявить синдром Ортнера и Мерфи, при которых больной чувствует неприятные ощущения в области дуги правого ребра и в районе желчного пузыря.

Определение симптома Ортнера
При определении симптоматики хронической формы холецистита доктора разделяют признаки на болевые, диспепсические, холестатические, астеновегетативные и интоксикационные.
Для желчнокаменной болезни характерно проявление боли в правом подреберье. Приступ может переходить на грудную клетку, спину. Формируются болезненные ощущения при нарушении диеты, стрессах, резком изменении положения тела, усиленных физических упражнениях или нагрузках.
При хроническом холецистите у мужчин также проявляется:
- лихорадка;
- слабость;
- кардиология;
- тяжесть в животе;
- отрыжка;
- горечь в ротовой полости;
- метеоризм или запоры;
- тошнота.
При осмотре пациента доктор может определить разную степень развития желтушности на кожном покрове или слизистых, болезненность в районе пузыря, печени, существенные напряжения мышц правого подреберья. Также устанавливается аномальный размер печени и желчного.
При появлении признаков холецистита необходимо обратиться к врачу и пройти обследование. Лечение патологии подразумевает пожизненное соблюдение диеты, применение медицинских препаратов и, при необходимости, хирургическое вмешательство.
Источник
Воспаление желчного пузыря, или холецистит, – одна из наиболее часто встречающихся патологий пищеварительной системы. Из-за неспецифической картины и высокой вероятности развития осложнений болезнь считают коварной. Наиболее подвержены воспалительным патологиям женщины от 40 лет, у мужчин же болезнь диагностируют в два раза реже.
Причины и факторы риска
Воспаление желчного пузыря развивается вследствие заражения органа нежелательными микроорганизмами. Ускоряет возникновение симптомов воспаления желчного пузыря снижение иммунитета, наличие сопутствующих заболеваний. Еще один существенный фактор риска – генетическая предрасположенность.
Ведущие причины развития заболевания:
- проникновение стафилококков, стрептококков и других бактерий;
- заражение паразитами или глистами, например, лямблиями;
- грибковое инфекционное поражение;
- вирус гепатита;
- продолжительное влияние аллергических компонентов.
 Для того чтобы активировалось воспаление желчного пузыря и его симптомы, необходимо влияние целого ряда дополнительных факторов. Они усугубляют общее состояние женского или мужского организма, ослабляют иммунитет и естественную защиту. Это может быть застой, связанный с закупоркой желчевыводящих путей.
Для того чтобы активировалось воспаление желчного пузыря и его симптомы, необходимо влияние целого ряда дополнительных факторов. Они усугубляют общее состояние женского или мужского организма, ослабляют иммунитет и естественную защиту. Это может быть застой, связанный с закупоркой желчевыводящих путей.
Другие отрицательные факторы:
- продолжительное воздействие инфекций;
- опущение желудка, некоторых отделов кишки и других органов пищеварительной системы;
- недостаточная физическая активность;
- некорректно составленный рацион, несоблюдение перерывов между приемами пищи;
- преобладание в меню продуктов с высокими показателями жирности, пережаренными;
- злоупотребление алкоголем, частое курение.
В развитии желчекаменной болезни виновны также психологические травмы и стрессы, дисфункции щитовидной железы.
Классификация
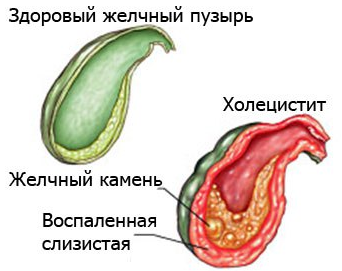
Воспаление желчного может быть калькулезным и бескалькулезным. В первом случае происходит образование камней (конкрементов), во втором – нет.
Классификация болезни желчного пузыря у взрослых и детей проводится в зависимости от стадии. Идентифицируют хронический холецистит и острый. Хронический холецистит может продолжаться до шести и более месяцев. Осложняют этот процесс дисфункции пузыря: перегиб, изменение формы, кисты. Острая форма воспалительного процесса более скоротечна – она продолжается около трех месяцев.
 Хронический холецистит бывает трех типов:
Хронический холецистит бывает трех типов:
- Флегмонозный. В желчном пузыре начинают развиваться гнойные массы. Состояние ухудшается постепенным воспалением стенок пузыря. Симптомы флегмонозной формы одни из самых серьезных.
- Катаральный. В этом случае поверхность желчного пузыря отекает и краснеет. Однако воспаляться будет исключительно поверхностная часть.
- Гангренозный. Крайне тяжелая форма, которую легко диагностировать при помощи УЗИ. Это происходит в силу частичного и быстро прогрессирующего некроза тканей. Гангренозная форма быстро распространяется, поражая не только желчный пузырь, но и его пути, протоки, канальцы. Последствия болезни самые тяжелые.
Очень важно выяснить все про воспаление желчного пузыря, симптомы и лечение.
Клиническая картина
Главными симптомами болезни являются сильные боли под ребрами справа. Также больные жалуются на тошноту, нарушение пищеварительных функций и прогрессирующее расстройство желудка, которое не купируется медикаментами или диетой. Клиническая картина может сильно различаться в зависимости от стадии и формы болезни.
Хроническая форма
Симптомы хронического холецистита у женщин и мужчин развиваются крайне медленно. Вероятно чередование усугубления состояния с относительным покоем. Ухудшение клинической картины при воспалении желчного пузыря может продолжаться до двух-трех недель. При этом боли слабо выражены, носят тупой или ноющий характер, идентифицируются под ребрами справа.
Вероятно появление горькой отрыжки и диспепсических расстройств. Речь идет о тошноте, продуктивных рвотных позывах. Могут незначительно увеличиваться температурные показатели тела.
Проявления гангренозного холецистита смазаны. У пациента может не быть неприятных симптомов из-за того, что отмирают нервные окончания. В результате идентифицируют период ложного выздоровления, после которого состояние больного ухудшается еще больше.
 Тяжелее всего проходит флегмонозная форма болезни. Она сопровождается рядом критических симптомов:
Тяжелее всего проходит флегмонозная форма болезни. Она сопровождается рядом критических симптомов:
- интоксикация, которая провоцирует сильнейшую лихорадку;
- озноб;
- сильные приступы жажды;
- раздражение брюшной области;
- усиление болей, в том числе головных, и неприятных симптомов.
С подобными признаками можно справиться в домашних или амбулаторных условиях и купировать их. Однако даже в таком случае флегмонозный тип холецистита принимает хроническое течение.
Острая форма
В том случае, когда болезненные ощущения от воспаления желчного пузыря развиваются по типу приступов и продолжаются от двух дней и более – можно заподозрить именно это фазу заболевания. Дополнительными подтверждающими симптомами будут тошнота и рвотные позывы, которые не приносят облегчения. Болезненные ощущения ярко выраженные, отмечают иррадиацию под лопатку или плечо, реже – в область ключицы.
Характерны следующие симптомы воспаления желчного:
- Усиление симптомов. Это связано с тем, что организм перестает справляться с воспалением, проникновением в организм токсинов и других нежелательных компонентов.
- Постоянное увеличение температурных показателей тела, 38 и более градусов. Характерно учащение пульса, возникновение лихорадочного состояния.
- Образуются многочисленные язвы и эрозии. В них скапливается гной. Со временем абсцессы вскрываются и прорывают тонкую оболочку желчного пузыря. Вследствие этого его содержимое оказывается в области кишечника, что приводит к повторной интоксикации, шоку и даже смерти.
Последние изменения наиболее критичны, потому что развивается перитонит – опасное воспаление брюшины, приводящее к серьезным критическим последствиям.
Диагностика
Воспаление желчного пузыря, симптомы и лечение не должны оставаться без внимания гастроэнтеролога. Проводят лабораторную и инструментальную диагностику. Перед этим изучают пациента, обеспечивают визуальный осмотр, пальпаторное обследование.
В первом случае речь идет о различных анализах крови. Проводят общую и биохимическую проверку, исследуют состояние желчи и мочи. Также специалисты проверяют каловые массы на наличие в них яиц глистов и эластазы.
Обязательный этап – исследование крови на предмет иммуноферментного состава. Подобная диагностика позволяет определить наличие или отсутствие вредных микроорганизмов, воспаление и другие негативные изменения.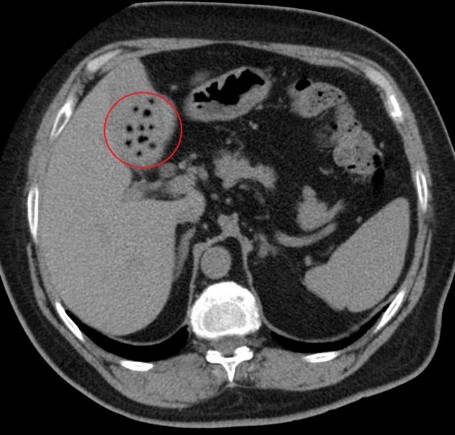
Дополняется изучение инструментальными обследованиями. Обязательно проводят УЗИ и рентгенографию. С их помощью:
- идентифицируют наличие, количество и контуры камней;
- определяют застой желчи;
- диагностируют утолщение стенок пузыря – по контурам воспалившегося органа;
- выявляют дискинезии, изгибы.
Не менее значимая часть диагностики перед лечением – дуоденальное зондирование. С его помощью специалисты определяют особенности секреции пузыря. В наиболее тяжелых случаях гастроэнтерологи настаивают на проведении компьютерной томографии, чтобы детально изучить, как должен выглядеть орган и что с ним происходит.
Для того чтобы восстановительный курс оказался результативным, диагностика должна проводиться на каждом этапе терапии. Это позволит контролировать изменения состояния, а также спрогнозировать вероятность появления осложнений.
Лечение
Восстановительный курс должен быть полноценным, поэтому длится он долго. Лечение рекомендуется проводить сразу по нескольким направлениям. Это могут быть лекарственные средства, диета и даже хирургическая операция.
Медикаменты
В рамках терапии воспаления желчного пузыря применяют препараты, которые помогают снимать болезненные ощущения, спазмы и даже колики. Речь идет об использовании спазмолитиков и анальгетиков. В числе первых выделяют Мебеверин, Но-шпу, вторых – Анальгин, Баралгин или Кетонал. Это эффективные средства, однако их не рекомендуется применять самостоятельно, без предварительной консультации специалиста.
В перечне разрешенных к применению медикаментов находятся:
- Препараты, которые нормализуют деятельность желчного пузыря. Это может быть Сорбит, Ксилит, Холосас.
- Желчегонные составы. Специалисты назначают Дигестал, Холензим. Реже используют Аллохол и его аналоги. Во время беременности настоятельно рекомендуется выпивать минимальные дозировки и отказаться от самолечения.
- Антибиотики. Используют Ципрофлоксацин или ингибиторы МАО, например, Фуразолидон.
- Гепатопротекторы. Применяют такие таблетки, как Эссенциале или Гепабене. Еще один медикамент из представленного ряда – Карсил.
 Во время лечение рекомендуется пить и литолитики. В этом случае речь идет о препаратах, которые растворяют камни в пузыре. Используют Урсофальк, Урсосан, Эксхол. Для того чтобы медикаментозный курс оказался полноценным, важно использовать препараты на всем протяжении терапии, строго придерживаясь дозировки, назначенной специалистом.
Во время лечение рекомендуется пить и литолитики. В этом случае речь идет о препаратах, которые растворяют камни в пузыре. Используют Урсофальк, Урсосан, Эксхол. Для того чтобы медикаментозный курс оказался полноценным, важно использовать препараты на всем протяжении терапии, строго придерживаясь дозировки, назначенной специалистом.
Хирургия
Как снять и вылечить воспаление желчного пузыря в самом сложном случае? Для этого применяют холецистэктомию, которая является неотложной операцией. Метод назначают при наиболее остро выраженной форме. Другие показания: подозрение на воспаление брюшины, присоединение симптомов гнойной интоксикации. Еще одна распространенная причина – многочисленные конкременты, которую затрудняют отток желчи, провоцируют ее застой или загиб самого пузыря.
При холецистэктомии проводится полное удаление желчного пузыря. После этого больному необходим длительный восстановительный курс, пожизненная коррекция рациона с многочисленными ограничениями.
Диета
Если диагностировано воспаление желчного пузыря, лечение – это еще и исправление меню. Во время усугубления общего состояния больного помещают в условия стационара или соответствующее гастроэнтерологическое отделение. При этом:
- В первое время откорректированное питание предполагает употребление воды в небольшом количестве. Можно есть сухарики без добавок и дополнительных ингредиентов. Важно нормализовать питьевой режим – употребляют разбавленный и слегка подслащенный чай, натуральные неконцентрированные соки.
- Расширять список и вводить в него новые продукты допустимо исключительно после стихания болей и нормализации общего состояния. Улучшение должно подтверждаться результатами диагностики.
- Огромное значение в лечении отводится ограничению любых перегрузок. Недопустимо употреблять все слишком горячее или холодное, химически активное – любые красители и консерванты вредны.
- Из меню убирают все жареное, острое и жирное. Нельзя пить спиртные напитки, даже слабоалкогольные.
- Отказываются от сладостей, сдобы и шоколада.
 Рекомендованы к употреблению овощные и крупяные супы – они могут употребляться исключительно в протертом виде. Также гастроэнтерологи настаивают на пользе:
Рекомендованы к употреблению овощные и крупяные супы – они могут употребляться исключительно в протертом виде. Также гастроэнтерологи настаивают на пользе:
- овсяной или гречневой каши – в полужидком виде;
- творога с минимальной жирностью;
- натуральных муссов и киселей;
- вареной рыбы, которая относится к нежирным сортам;
- отварном или перетертом диетическом мясе – крольчатина, курятина, индюшатина.
Разнообразить меню можно полезными паровыми котлетами, белыми сухарями, приготовленными в духовке. Рекомендуются кисломолочные продукты, но лишь в том случае, если у них понижены показатели жирности.
Полезны для почек и печени сезонные овощи и фрукты. Их допустимо кушать ежедневно в свежем или запеченном виде. Питаться нужно небольшими порциями, не более шести раз в течение 24 часов.
Гастроэнтерологи рекомендуют составлять таблицы питания, в которые будут заноситься данные о диете. В ней нужно фиксировать меню на каждый день, с точным указанием порций и примерным обозначением количества калорий. Эта информация может оказаться ценной при назначении восстановительного курса.
Осложнения
При несвоевременном или неполноценном лечении развиваются критические изменения. Это может быть эмпиема пузыря или протоков. Речь идет об инфекции, которая приводит к тому, что полости заполняются содержимым, содержащим гной.
После воспаления желчного пузыря, агрессивных симптомов и неудачного лечения у женщин и мужчин могут развиться:
- Водянка – проявление острого осложнения ЖКБ. В данном случае диагностируют воспаление и заполнение пузыря значительным количеством жидкости внутренней секреции. В результате этого орган полностью перестает работать.
- Флегмона. Идентифицируют изменение структуры стенок пузыря с последующими гнойными трансформациями.
- Некроз и перфорация стенки, шейки. Одно из самых серьезных и быстро прогрессирующих осложнений холецистита и холестероза, приводит к формированию абсцесса под печенью. По мере развития проблемы идентифицируют распространение инфекции на другие органы или всю брюшную область в целом. Некроз или перфорация являются руководством к проведению скорейшего хирургического вмешательства.
- Перекрытие общего протока конкрементами, гноем или слизистыми массами. Это может привести к самым тяжелым последствиям, например, механической желтухе.
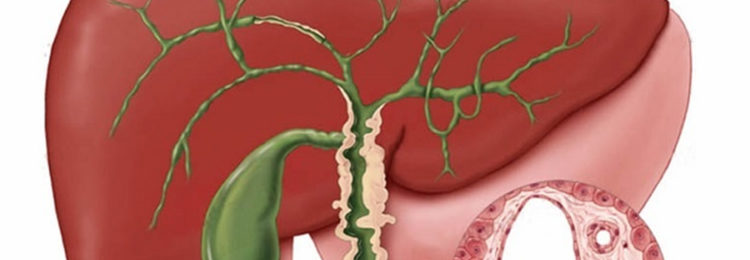 Еще одно осложнение – восходящий холангит. В организме больного начинает распространяться инфекция, которая затрагивает протоки желчного пузыря и печени. Это может спровоцировать серьезное и быстро прогрессирующее поражение органов, вплоть до сепсиса.
Еще одно осложнение – восходящий холангит. В организме больного начинает распространяться инфекция, которая затрагивает протоки желчного пузыря и печени. Это может спровоцировать серьезное и быстро прогрессирующее поражение органов, вплоть до сепсиса.
Реже идентифицируют панкреатит и панкреонекроз. Каждое из них может развиться вследствие того, что инфекция проникает к поджелудочной железе, потому что камень блокирует протоки или нарушается естественная моторика внутри билиарной системы. При некрозе справиться с состоянием поможет только хирургическое вмешательство.
Прогноз и профилактика
При неосложненных формах заболевания прогноз достаточно благоприятный, в то время как с калькулезными видами болезни намного сложнее справиться.
Если заболевание принимает хроническую форму, добиться пожизненной ремиссии возможно. Для этого необходимо следовать определенным рекомендациям:
- принимать назначенные гастроэнтерологом медикаменты;
- полноценно и правильно питаться;
- каждый год делать УЗИ органов, которые относятся к билиарному тракту: поджелудочная железа, желчный пузырь, протоки.
Наиболее нежелательный исход вероятен при тяжелой гнойной форме болезни, а также многочисленных конкрементах большого размера. Исправить это положение можно операцией, а именно полным иссечением желчного пузыря.
Для исключения развития воспаления желчного пузыря в дальнейшем настоятельно рекомендуется справиться со всеми негативными факторами, которые приводят к поражению желчного пузыря. Важно отказаться от всех вредных привычек, нормализовать вес. Добиться этого позволит в том числе изменение рациона и своевременное лечение вирусных и бактериальных патологий.
Лицам с усугубленной наследственностью, в том числе ребенку, рекомендуется регулярно проходить УЗИ-диагностику, чтобы контролировать органы ЖКТ. При обострении состояния не следует заниматься самолечением в домашних условиях или принимать народные средства. Только врач может охарактеризовать состояние пациента и назначить действенное лечение.
Источник

