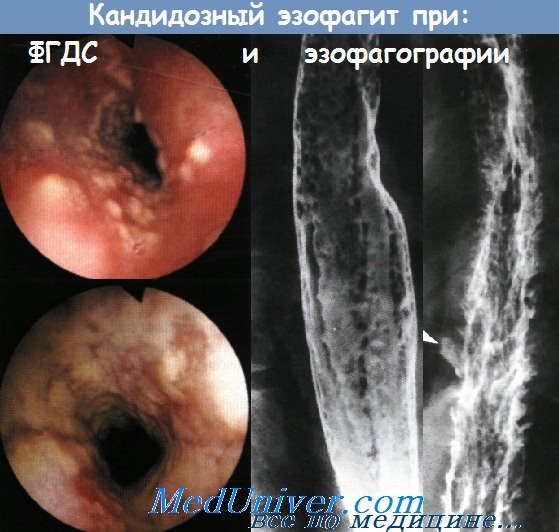
Признаки воспаления пищевода у взрослых

Оппортунистические инфекции желудочно-кишечного тракта у лиц разных возрастных групп вызывают особый интерес у специалистов. Редкие патологические нарушения отличаются патогенезом и симптомами от других заболеваний пищеварительного тракта. Грибковые поражения пищевода в практике гастроэнтерологов встречается у 0,7 %-1,5% больных.В последние годы наблюдается рост микозов ЖКТ, в том числе инвазивных форм. Смертность при них достигает 34%. Это связано с увеличением иммунодефицитных состояний, при которых кандидозный эзофагит протекает в тяжелой форме и требует длительного лечения противогрибковыми препаратами.
Оглавление
- Кандидозный эзофагит — что это такое?
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Диета
- Лекарственные препараты
- Народные средства
- Профилактика
Кандидозный эзофагит — что это такое?
Грибы рода Candida являются частью нормального биоценоза человека. Разные заболевания приводят к снижению иммунитета и нарушению равновесия микрофлоры. Поэтому происходит активное размножение условно-патогенных микроорганизмов.

Кандидозный эзофагит – это воспаление пищевода, спровоцированное грибами рода Candida albicans.
Кандидоз пищевода: причины, симптомы и лечение
Быстрый рост мицелия отмечается на слизистой оболочке, где эпителий многослойный. Чаще грибковая инфекция поражает ротовую полость и верхние отделы пищеварительного тракта. Формируется кандидозный эзофагит. Патология в большинстве случаев носит хронический характер, с периодическими обострениями симптомов на фоне снижения иммунного статуса.
Как диагностировать состояние, и чем лечить заболевание — актуальные вопросы, которые рассматриваются в статье. Главной задачей гастроэнтеролога является выяснение основной причины развития инфекции для определения стратегии лечения.
Причины
Причины возникновения кандидозного эзофагита связаны с нарушением защитных механизмов. Существуют факторы антифунгальной резистентности, которые формируют оптимальный баланс условно-патогенной микрофлоры и препятствуют развитию инфекционных процессов.
Они представлены:
- целостностью слизистой оболочки;
- мукополисахаридами слизи;
- антагонистической активностью полезных и условно-патогенных бактерий;
- противогрибковой активностью лизоцима;
- фагоцитарной активностью полиморфноядерных клеток;
- антифунгальным гуморальным ответом за счет образования антител к грибам B-лимфоцитами.
Важно!
Причины кандидозного эзофагита обусловлены дефектом иммунной системы.
Первичное развитие заболевания встречается крайне редко. Возникает на фоне врожденного иммунодефицита, связанного с генетическим дефектом.
В других случаях патология проявляется на фоне:
- Физиологического иммунодефицита — периодов спада активности иммунной системы у детей, людей пожилого возраста, на этапе вынашивания ребенка.
- Синдрома приобретенного иммунодефицита.
- Опухолей, особенно после облучения и химиотерапии.
- Аллергических заболеваний.
- Длительного лечения глюкокортикостероидами.
- Аутоиммунных нарушений.
- Патологических изменений эндокринной системы — сахарного диабета, ожирения, гипотиреоза.
- Дисбактериоза на фоне антибактериальной терапии.
- Обменных хронических заболеваний.
- После трансплантации органов и тканей.
Классификация
Грибковая инфекция поражает вначале поверхностные слои эпителия. Разрастание мицелия приводит к глубоким изменениям слизистой оболочки, иногда с захватом мышечных клеток. Разделяют кандидозный эзофагит по морфологическим признакам и тяжести заболевания.
Эндоскопическая классификация включает 4 степени поражения, представленных в таблице 1.

Таблица 1. Классификация по степени поражения
| Уровень поражения | Критерии |
| 1 степени | На слизистой расположены единичные бляшки до 2 мм в диаметре на фоне гиперемии, отека тканей не отмечается. |
| 2 степени | Распространение налета, занимающее более половины поверхности пищевода, бляшки 2-5 мм в диаметре на гиперемированном и отечном фоне. |
| 3 степени | Поражение органа занимает более 50% тканей, сливного характера, могут быть узловые и выпуклые элементы, иногда с образованием язвенных дефектов. |
| 4 степени | Распространение пленок на весь пищевод, с признаками сужения органа. В таком случае затруднено эндоскопическое исследование, потому что аппарат плохо проходит по пищеводу. |
Существует другой вариант морфологической классификации, который отражает уровень повреждения эпителия и визуальные изменения.
Таблица 2. Классификация по глубине поражения и эндоскопическим симптомам
| Форма | Глубина поражения | Эндоскопические признаки |
| Катаральная | Проникновение грибка в поверхностный эпителиальный слой | Определяется отек и гиперемия с образованием тонкой «паутинообразной» пленки. |
| Псевдомембранозная флегмонозная | Прорастание мицелия в слизистую и подслизистую оболочку | Формируются рыхлые бляшки бело-серого цвета до 5 мм в диаметре, расположенные на ярко гиперемированной слизистой, при контакте эпителий ранимый и кровоточит. |
| Фибринозно-эрозивная | Внедрение Candida albicans в мышечную оболочку пищевода | Наблюдаются грязно-белые бахромчатые налеты, расположенные лентами или крупными сливными очагами вдоль складок на фоне воспаления; при прикосновении к бляшкам, обнажаются эрозивные зоны. |
Симптомы
У трети пациентов, которые страдают хронической патологией, клинические признаки заболевания отсутствуют. Кандидозный эзофагит постепенно прогрессирует, поэтому нарастают симптомы, характерные для заболеваний пищеварительного тракта. По мере развития процесса на фоне обострения возникают характерные проявления и жалобы на:
- дисфагию или одинофагию (нарушение глотания и появление боли во время акта глотания);
- затруднение глотания;
- ощущение комка в области горла;
- различной интенсивности боли при глотании;
- тошноту;
- рвоту с примесью бело-серых пленок;
- расстройство дефекации в виде диареи с примесью слизи;
- снижение аппетита;
- уменьшение массы тела.
Внимание!
При затруднении приема воды и пищи растет риск обезвоживания на фоне нутритивной недостаточности. Это тяжелое состояние, требующее немедленной госпитализации в стационар и проведения инфузионной терапии.
Диагностика
При наличии симптомов грибковой инфекции пищевода проводят комплексное обследование пациента. Врач выясняет подробный анамнез и проводит детальный осмотр больного. Кандидозный эзофагит в большинстве случаев является проявлением системных изменений с нарушением иммунного статуса. Поэтому для выяснения причины дефицита выполняют серологические, биохимические и иммунологические исследования.
Важно!
Обязательным анализом является исследования крови на ВИЧ, учитывая эпидемиологическую ситуацию в стране.
Важным методом диагностики является эндоскопическое обследование.

Метод позволяет определить наличие патологических признаков, степень распространения процесса, осложнения. Во время процедуры проводят забор материала для микробиологического исследования с определением чувствительности флоры к фунгицидным и антибактериальным препаратам.

Лечение
Помощь при микозах пищеварительного тракта включает лечебную диету, медикаментозную терапию и альтернативные методы.
Меню должно учитывать клинические проявления заболевания, которые коррелируют с морфологическими изменениями. Питание предлагают щадящее, учитывая особенности грибкового воспаления. Если имеет место кандидозный эзофагит, лечение препаратами направлено на эрадикацию Candida albicans, стабилизацию иммунитета и восстановление обменных нарушений при тяжелом течении патологии.
Диета
При грибковом поражении диета – полноправное звено в лечении. Главной особенностью рациона является исключение продуктов, которые способствуют росту мицелия (продукты, содержащие углеводы и дрожжи).
Диета при кандидозе пищевода и желудка
Степень механической переработки пищи и вариант ее приготовления зависит от тяжести заболевания. Питание при кандидозном эзофагите легкой степени включает отварные тушеные блюда мелкими кусочками или перемолотые. Если пациенту сложно проглатывать пищу за счет обильных наслоений, дают жидкую или пюреобразную еду.
Диетическое меню разрабатывают с учетом следующих рекомендаций:
- Исключение ингредиентов, содержащих сахар, дрожжи — варенья, повидла, меда, сдобных мучных изделий, джемов.
- Ограничение молочной продукции, учитывая входящую в состав лактозу, кроме кисломолочных блюд.
- Обогащение рациона за счет продуктов, которые богаты растительной клетчаткой и способны восстанавливать баланс микрофлоры в кишечнике — это петрушка, укроп, рис, гречиха, пшено, ягоды, бобовые, огурцы, капуста, свекла, морковь.
- Отказ от алкоголя, крепкого чая, газированных цветных напитков. Советуют пить напиток из «чайного гриба», который повышает иммунитет.
Примерное меню на неделю
В остром и реабилитационном периоде пациентам нужно соблюдать диету и придерживаться правильного режима питания. Вариант меню при кандидозном эзофагите выглядит таким образом:
Понедельник
| Часы | Меню |
| 9.00 | Гороховое пюре; тефтели; зеленый чай несладкий |
| 12.30 | Картофельный суп; отварная говядина; рисовая каша, салат из вареной свеклы; компот из сухофруктов |
| 16.00 | Желе виноградное; печенье галетное |
| 19.00 | Каша гречневая сеченая; паровые куриные котлеты; чай |
| 21.00 | Йогурт |
Вторник
| Часы | Меню |
| 9.00 | Творожная запеканка; бисквит; ягодный кисель |
| 12.30 | Суп овсяный; тыквенно-мясное суфле; отвар шиповника |
| 16.00 | Ряженка; овсяное печенье |
| 19.00 | Капуста тушеная; фрикадели говяжьи; компот яблочный |
| 21.00 | Кефир |
Среда
| Часы | Меню |
| 9.00 | Пшенная каша, рыбное суфле; компот из яблок |
| 12.30 | Овощной суп-пюре с тыквой и кабачком; отварная куриная грудка; пюре картофельное; компот грушевый |
| 16.00 | Кисель малиновый; бисквит |
| 19.00 | Запеканка с картофелем и куриным фаршем; чай |
| 21.00 | Йогурт |
Четверг
| Часы | Меню |
| 9.00 | Гречневая каша; фрикадели куриные; черный чай несладкий |
| 12.30 | Овощной суп; рыба на пару; картофельное пюре; кисель сливовый |
| 16.00 | Грушево-яблочное пюре |
| 19.00 | Запеканка с картофелем и куриным фаршем; отвар шиповника |
| 21.00 | Кефир |
Пятница
| Часы | Меню |
| 9.00 | Омлет из яиц; галетное печенье; отвар шиповника |
| 12.30 | Рисовый суп протертый; рыбные паровые котлеты; салат из тертой моркови; компот ягодный |
| 16.00 | Творог с нежирной сметаной |
| 19.00 | Рагу с капустой, зеленым горошком, мясом индейки; чай зеленый |
| 21.00 | Йогурт |
Суббота
| Часы | Меню |
| 9.00 | Рисовая каша, котлеты говяжьи паровые; компот из сухофруктов |
| 12.30 | Гречневый суп; овощное рагу; говяжьи тефтели; чай каркаде |
| 16.00 | Желе яблочно-абрикосовое |
| 19.00 | Овсяная каша; биточки куриные; компот |
| 21.00 | Ряженка |
Воскресенье
| Часы | Меню |
| 9.00 | Яйцо всмятку; творожное суфле; чай зеленый |
| 12.30 | Суп пшенный; овощное рагу с мясным фаршем; персиковый компот |
| 16.00 | Творожная запеканка с морковью и сметаной |
| 19.00 | Овсяная каша; салат из капусты и моркови; черный чай |
| 21.00 | Кефир |
Лечение препаратами
Помощь при воспалении пищевода, вызванном грибковой флорой, включает этиологическую и патогенетическую терапию.

Основное направление — это лечение кандидозного эзофагита препаратами с антимикотическим действием. Дополнительно назначают лекарства, которые устраняют причину заболевания и последствия нарушения микробиоценоза пищеварительного тракта. При легком течении патологии применяют пероральные формы, в тяжелых случаях вещество вводят внутривенно.
Противогрибковые лекарственные препараты представлены тремя группами:
- полиеновыми — амфотерицином В, натамицином;
- азольными — флуконазолом, кетоконазолом;
- эхинокандинами — каспофунгином, микафунгином.
В настоящее время хороший результат терапии отмечается на фоне применения азольных соединений. Пациенты отмечают хорошую переносимость и низкую вероятность развития побочных реакций. Назначают следующие варианты препаратов, которые представлены в таблице.
Таблица 3. Группы протвогрибковых препаратов
| Препарат | Доза, и сколько принимать |
| Флуконазол, Фуцис | 200-800 мг 1 раз в сутки перорально в таблетках, капсулах или внутривенно |
| Эхинокандины — Каспофунгин | 50 мг/кг в сутки 1 раз в день |
| Амфотерицин В | 0,6-1,0 мг/кг 1 раз в сутки |
Важно!
Антигрибковая терапия предусматривает нагрузочные дозы препаратов и поддерживающие. Нагрузочные дают в начале курса лечения, они необходимы для создания концентрации, губительной для грибов. Поддерживающие – для поддержания этого уровня.
Лечение народными средствами
Наряду с традиционными методами терапии уменьшить проявление симптомов при кандидозе пищевода можно с помощью альтернативной медицины. Натуральные препараты устраняют неприятные симптомы, уменьшая воспаление и ускоряя процесс заживления слизистой. Вылечить кандидозный эзофагит полностью и навсегда лишь народными рецептами невозможно.
Таблица 4. Лечение кандидозного эзофагита народными средствами
| Название | Рецепт |
| Настой из корня аира | 10 грамм сырья заливают 2 стаканами кипящей воды и настаивают 60 минут. Объем делят на два приема, принимают перед едой. |
| Настой тмина | На 250 мл воды добавляют 10 грамм сырья. Полученный раствор фильтруют через час, делят на 3 приема и пьют малыми порциями. |
| Облепиховое масло | Принимают через час после еды по 1 столовой ложке 3 раза в сутки. |
Профилактика
Предупреждение развития хронической патологии — важная задача для гастроэнтеролога. Эзофагит кандидозный нуждается в профилактике, направленной на:
- терапию острого грибкового поражения;
- лечение системных заболеваний, которые вызывают снижение иммунитета;
- своевременное выявление осложнений при патологии ЖКТ.
Необходимо обращаться к специалисту, если на фоне приема препаратов не отмечается положительной динамики или состояние ухудшается. В таком случае врач проведет дополнительную диагностику и определит, чем лечить микоз.
Кандидозный эзофагит — это серьезная патология, которая является показателем низкого иммунного статуса человека. Поэтому наряду с противогрибковой терапией необходимо комплексное лечение основного заболевания.
Рекомендуемые материалы:
Эрозивный рефлюкс-эзофагит: симптомы и лечение
Что такое катаральный рефлюкс-эзофагит
Что делать, если пища по пищеводу плохо проходит
Непроходимость пищевода у пожилых людей
Сужение пищевода: симптомы и лечение
Что такое эзофагоспазм?
Чем лечить воспаление пищевода
Источник

Иногда воспаление пищевода происходит не только через кислотный рефлюкс. По мнению экспертов, когда наша иммунная система слабая, а иммунитет низкий, эта часть пищеварительной системы может быть инфицированной. Здесь мы поговорим о всех причинах этого воспаления и как от них избавиться.
Как узнать, есть ли у меня воспаление пищевода?
Воспаление пищевода может быть связано с двумя причинами: нормальным эзофагитом и инфекционным эзофагитом. Врач должен определить в ходе обследования, который именно в вас, чтобы увидеть, вызван он вирусом, бактериями или просто кислотным рефлюксом. Но, как правило, все эти причины могут вызывать одинаковые симптомы. Посмотрим, какие это симптомы.
1. Затруднение глотания

Когда в пищеводе воспаления или инфекции, они распространяются по всему горлу. Помните, что пищевод — это участок между горлом и желудком, что означает, что это верхняя часть нашей пищеварительной системы, и часто боль достается горла, которое становится воспаленным и не дает нам нормально глотать.
2. Язвы во рту
Герпес или стоматит появляются из-за инфекции в организме. Обычно мы чувствуем больше инфекций, когда наш иммунитет низкий, то есть когда наша иммунная система не очень хорошо защищена и белые кровяные клетки не работают правильно. Первым симптомом эзофагита, как правило, есть герпес или стоматит.
3. Кашель

Сухость и воспаление пищевода вызывают сильный кашель. Это происходит, когда нам нужна влага в горле, но оно настолько воспаленное и сухое, что мы не можем прокашляться.
4. Изжога
Важно помнить, что воспаление пищевода может быть вызвано многими факторами, в том числе кислотным рефлюксом, вирусом, как вот оральным герпесом или вирусом цитомегалии (грибковая инфекция), или серьезной болезнью, которая угрожает нашему здоровью. Вот почему в большинстве случаев наиболее распространенным ранним симптомом, который мы ощущаем, является изжога в желудке. Эта боль поднимается к горлу, но он также сконцентрирован в желудке.
5. Сильная лихорадка

Увеличение температуры нашего тела всего на две десятых градуса уже достаточно, чтобы указать на что-то серьезное, что происходит внутри организма. Высокая температура обычно является симптомом инфекции. Поэтому лучше обратиться к врачу, прежде чем принимать аспирин, чтобы попытаться ее уменьшить. Лихорадка — это показатель того, что что-то происходит — не игнорируйте ее.
6. Храп
Воспаление пищевода поднимается к горлу, и когда оно распухает, выход воздуха наружу осложняется, что приводит к храпу. Очевидно, только этот симптом не означает, что что-то не так, но если это сопровождается болью в горле и в животе, отнеситесь к этому серьезно и проконсультируйтесь с врачом.
Лечение инфекций пищевода

Ваш врач назначит курс лечения, который вы должны пройти, что, как правило, предполагает прием антибиотиков в течение восьми или десяти дней, чтобы посмотреть, как инфекция прогрессирует. Но самое главное узнать причину заражения: это был вирус? Или иммунитет низкий и теперь нам нужно лучше заботиться об иммунной системе? Существуют анализы, которые дадут ответ на вопрос о происхождении инфекции. В то же время, что мы можем сделать в домашних условиях?
- Чаи из алоэ: алоэ идеально подходит для лечения инфекций и уменьшения воспаления. Это растение является естественным антибактериальным агентом и помогает снять все виды воспалений, как внутренние, так и внешние, поэтому мы рекомендуем вам смешать гель алоэ с литром воды и пить ежедневно по крайней мере в течение 6 дней. Как это сделать? Это просто — возьмите две столовые ложки геля из растения, будьте осторожны, чтобы не порезаться о колючую письмо, добавьте его в чашку кипящей воды и хорошо перемешайте. Затем добавьте три стакана воды к этой смеси и пейте ее в течение дня. Убедитесь, что она теплой температуры, то есть ни горячая, ни холодная, чтобы не раздражать желудок или пищевод.
- Имбирный чай: имбирь — еще один природный антибиотик, способствует заживлению и борется с воспалением. В идеале, вы должны пить два стакана чая с его корня в день. Просто натрите столовую ложку имбиря в каждую чашку. И помните: эти чаи не следует пить горячими — они должны быть комнатной температуры.
Видео по теме:
Источник
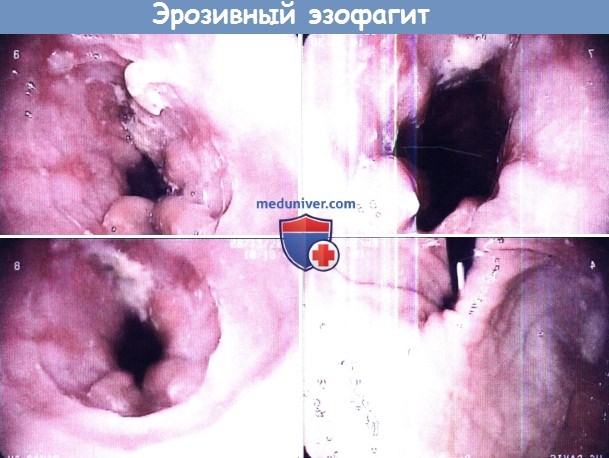
Причины и признаки воспаления пищеводаУ неспецифического эзофагита, который проявляется болью при глотании и изжогой, существует целое множество причин. Наиболее распространенным этиологическим фактором инфекционного эзофагита является микроорганизм Candida albicans. Риск данного заболевания повышен у пациентов с иммунодефицитом, либо длительно принимающим антибактериальные препараты; основными симптомами являются боль и дисфагия. Для постановки диагноза исследования только лишь полости рта недостаточно, потому что часто кандидозный эзофагит не сопровождается образованием налетов в полости рта или глотке. Грибковую инфекцию стоит заподозрить при обнаружении при эзофагоскопии белесоватых бляшек с эритематозным основанием. Лечение состоит в назначении топических или системных противогрибковых препаратов. Топическое лечение можно начать с назначения раствора нистатина для полоскания и глотания (400000-600000 ЕД 4 раза в день) или пастилок клотримазола (одна 10 мг пластинка медленно рассасывается 5 раз в день). При применении топических препаратов эффективность лечения зависит от достаточного контакта между препаратом и слизистой оболочкой. Если топическое лечение оказывается неэффективным, предпочтительно назначение перорального флюконазола. Минимальная начальная нагрузочная доза составляет 200 мг, затем по 100-200 мг в течение 14-21 дня. При неэффективности такого лечения следует взять биопсию с посевом культуры гриба. Лекарственный эзофагит сопровождается появлением точечных изъязвлений на слизистой пищевода, вызван он постоянным длительным контактом слизистой оболочки с лекарственным препаратом. По всей видимости, лекарственный эзофагит развивается из-за того, что лекарственный препарат медленнее проходит по пищеводу и вызывает его местное химическое раздражение. Наиболее часто лекарственный эзофагит вызывается теграциклинами, хлористым калием, доксициклином, аспирином и бифосфатами. К основному фактору риска развития лекарственного эзофагита относится неправильный прием медикаментов (прием препарата без достаточного количества жидкости и/или прием препарата сразу перед тем, как принять горизонтальное положение). Степень повреждения может разниться от поверхностного воспаления до формирования глубоких язв и стриктур. Как правило, заболевание разрешается самостоятельно в течение нескольких дней. Самым главным является его предотвращение, а не лечение. По мере заживления пищевода все препараты желательно принимать в жидком виде. В качестве дополнительного лечения могут использоваться антирефлюксные препараты. Также способствует заживлению и защищает слизистую оболочку суспензия сукральфата. Пациентов нужно предупреждать о том, что лекарственные препараты следует запивать большим количеством воды, а после их приема находиться в вертикальном положении. Если пациент не может пить и принимать пищу из-за выраженных болей при глотании, на небольшой период времени его можно перевести на парентеральное питание и внутривенное введение жидкостей.
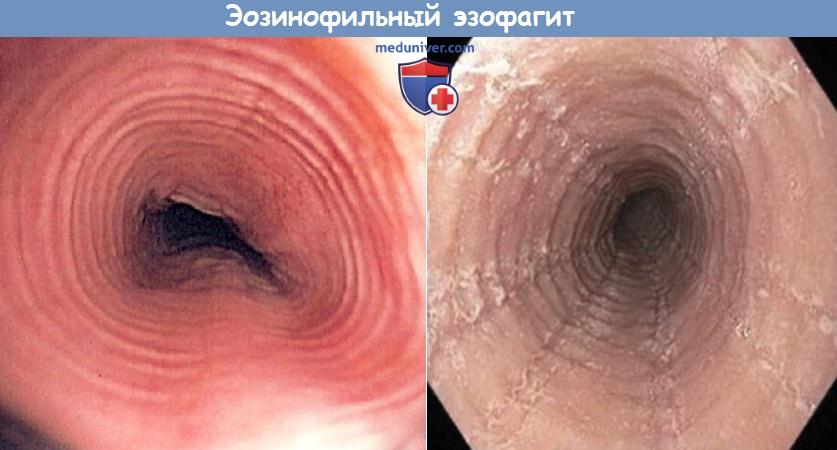
К редким воспалительным заболеваниям пищевода относится эозинофильный эзофагит. Согласно заключению рабочей группы Американского общества гастроэнтерологов, эозинофильный эзофагит является клинико-патологическим заболеванием, которое характеризуется следующими признаками: Причины заболевания неизвестны. В последнее время диагноз эозинофильного эзофагита выставляется все чаще и чаще. Считается, что его природа связана с аллергией. Для объяснения патогенеза эозинофильного эзофагита были предложены две гипотезы. Согласно первой из них, клеточный ответ на определенную пищу или аллергены вызывает продукцию цитокинов. Согласно результатам исследований питающихся элементными смесями детей, перевод на такую гипоаллергенную диету может вести к полному разрешению эозинофилии; следовательно, хотя бы у некоторого числа пациентов эозинофильный эзофагит связан с пищевыми аллергенами. Согласно второй теории, ГЭРБ приводит к пептическому повреждению межклеточных контактов эпителиальных клеток, в результате чего их проницаемость повышается, а в очаг воспаления мигрируют воспалительные клетки, в особенности эозинофилы. Одним из общепризнанных диагностических критериев является обнаружение 15 и более эозинофилов в поле зрения при исследовании биоптата. Слизистая пищевода уникальна в том отношении, что в норме она лишена эозинофилов. Тем не менее, эозинофилы могут появляться в ней при самых различных заболеваниях, например, при ГЭРБ, болезни Крона, системных коллагенозах, лекарственном эзофагите. Следовательно, перед постановкой диагноза эзонофильного эзофагита больного требуется тщательно обследовать и исключить все другие возможные причины его состояния. При проведении дифференциальной диагностики необходимо учитывать анамнез пациента, клиническую картину, эндоскопические признаки и точный подсчет эозинофилов под микроскопом. У взрослых обычно не отмечается повышение эозинофилов или IgE в периферической крови. При эндоскопии может отмечаться «трахеолизация» пищевода, когда на его внутренней поверхности появляются кольца. Но в некоторых случаях пищевод может выглядеть абсолютно нормальным, поэтому для постановки диагноза требуется высокая степень настороженности. К эндоскопическим признакам эозинофильного эзофагита относят появление продольных борозд, кровоточивость, отек, продольные разрывы, возвышающиеся белесоватые бляшки, белый налет, вид слизистой оболочки, напоминающий «гофрированную бумагу», сужение пищевода, временные или постоянные кольца на пищеводе. В обзоре, выполненном Американским обществом гастроэнтерологов, у 86% пациентов обнаруживались кольца, стриктуры или сужение пищевода. И хотя ни один из этих признаков не может считаться патогномоничным, при определенных условиях одновременное наличие нескольких из них может свидетельствовать в пользу эозинофильного эзофагита. Лечение начинается после проведения эндоскопии и взятия биопсии. Возможно назначение местных или системных кортикостероидов, оценка аллергического статуса, пробное исключение возможных аллергенов. При проведении эзофагоскопии следует быть особенно осторожным, потому что пациенты с эозинофильным эзофагитом имеют повышенный риск травматизации слизистой и перфорации пищевода.
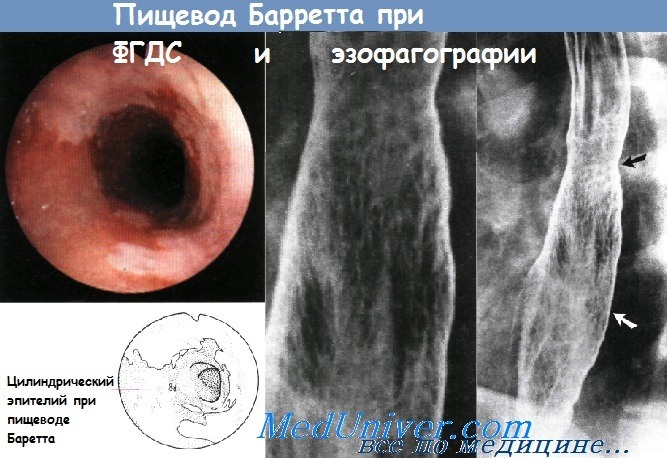
Полимиозит представляет собой воспалительно-дегенеративное заболевание поперечно-полосатой мускулатуры, которые сопровождается ослаблением функции пораженных мышц. Наиболее частым симптомом полимиозита является слабость проксимальных мышц плечевого пояса и бедер. Если полимиозит сопровождается появлением высыпаний на коже, то такое состояние обозначают как «дерматомиозит». При полимиозите возможно снижение силы перистальтики, дискоординация сократительной активности пищевода, расширение просвета пищевода. При манометрии определяется снижение тонуса верхнего пищеводного сфинктера и уменьшение силы перистальтических волн. Лечение направлено на увеличение силы пораженных мышц и предотвращение внемышечных осложнений. При дерматомиозите лечение направлено на устранение симптомов со стороны кожи. Чаще всего для обследования и лечения пациенты с полимиозитом направляются к ревматологу. Обычно назначают кортикостероиды, иногда могут использоваться азатиоприн и метотрексат. Длительность приема системных кортикостероидов может составлять один год. Для ГЭРБ характерен заброс содержимого желудка обратно в пищевод. Это заболевание является наиболее частой причиной эзофагита. Дальнейший заброс пищи в глотку носит название ларингофарингеальной рефлюксной болезни (ЛФРБ) или внепищеводного рефлюкса. К типичным симптомам ГЭРБ относят регургитацию, изжогу, боль за грудиной. К симптомам ЛФРБ относят дисфагию, периодическую дисфонию, желание «прочистить горло», ощущение кома в горле и кашель. Механизм развития ГЭРБ связан с периодическими аномальными сокращениями нижнего пищеводного сфинктера и с растяжением желудка. Механизм развития ЛФРБ изучен менее подробно, но, вероятно, связан с аномальными сокращениями верхнего пищеводного сфинктера. Забрасываться обратно в пищевод может пища, воздух, желудочная кислота, желчные кислоты (желчный рефлюкс), содержимое пищевода (при пищеводно-глоточном рефлюксе). Повреждение пищевода при ГЭРБ может проявляться эрозивным эзофагитом и пептическими стриктурами. Для постановки диагноза рефлюкса обнаружение эндоскопических изменений в пищеводе не требуется (неэрозивная рефлюксная болезнь). Рефлюкс часто сопровождает грыжу пищеводного отверстия диафрагмы. Длительно существующая ГЭРБ повышает риск развития пищевода Баррета и аденокарциномы пищевода. Тем не менее подход со сведением заболеваний в «единый» спектр сменило подразделение ГЭРБ на несколько «категорий»: неэрозивный эзофагит, эрозивный эзофагит, пищевод Баррета; а переход из одной категории в другую является достаточно редким явлением. По имеющимся данным тяжесть ГЭРБ может со временем усиливаться, но по данным наблюдений за 20 лет процесс идет относительно медленно. Для постановки диагноза ГЭРБ в амбулаторных условиях выполняется pH-метрия и манометрия. Манометрия полезна для подтверждения правильного расположения рН-пробы и для диагностики нарушений моторики. Перед проведением pH-метрии необходимо прекратить прием антисекреторных препаратов. Согласно рекомендациям Американского общества гастроэнтерологов, всем пациентам с ГЭРБ и дисфагией, у которых эмпирическое назначение ингибитора протонной помпы два раза в день оказалось неэффективным, требуется выполнение эндоскопии с биопсией. Лечение рефлюксной болезни состоит в изменении образа жизни и назначении препаратов, снижающих секрецию соляной кислоты, например, ингибиторов протонной помпы. Сами ингибиторы протонной помпы никак не влияют на рефлюкс, вместо этого они снижают кислотность забрасываемых в пищевод продуктов (повышают pH). К сожалению, даже вещества с нейтральным или слабокислым pH могут повреждать пищевод и вызывать симптомы рефлюкса. Пищевод Баррета является потенциальным осложнением длительно существующей ГЭРБ. Для данного заболевания характерно превращение нормального плоского эпителия проксимальной части пищевода в цилиндрический эпителий кишечного типа (метаплазия). Пищевод Баррета является самым значительным последствием ГЭРБ, способным привести к развитию аденокарциномы пищевода. Соответственно, всем пациентам с длительно существующим ГЭРБ, особенно мужчинам-европеоидам среднего возраста, рекомендуется периодически проходить эндоскопический скрининг на предмет пищевода Баррета. При подтверждении диагноза необходимы регулярные эндоскопические осмотры, чтобы вовремя определить развитие дисплазии и аденокарциномы. Риск развития аденокарциномы на фоне существующего пищевода Баррета составляет около 0,5% в год, но значительно возрастает у пациентов с дисплазией высокой степени и с обширным повреждением пищевода (более 3 см). Цель наблюдения — диагностировать рак на ранней стадии, когда еще сохраняется вероятность успешного лечения. Согласно рекомендациям по эндоскопическому скринингу, биопсию следует брать из четырех квадрантов с интервалами по 2 см так, чтобы захваченным оказался весь пораженный участок пищевода. Частота проведения эндоскопии зависит от выраженности дисплазии.
— Также рекомендуем «Причины и признаки травмы пищевода» Оглавление темы «Болезни пищевода и нарушения глотания»:
|