При воспаление мышц глаза

При миозите глаза воспаляется одна или несколько наружных мышц. Заболевание довольно редкое и зачастую лечится быстро, но тяжелые формы воспаления могут привести к атрофии глазной мышцы и полной утрате зрения. Узнаем, из-за чего возникает эта патология и как она лечится.
Воспаление глазной мышцы: особенности заболевания

Глазной миозит возникает преимущественно у мужчин старше 30 лет, которые ведут малоподвижный образ жизни и чья профессиональная деятельность связана с большой нагрузкой на органы зрения. Принимает воспаление чаще всего одностороннюю форму. Миозит глазодвигательных мышц бывает первичным и вторичным. Первый возникает вследствие аутоиммунных болезней, когда клетки организма атакуют собственные ткани, а не только вредоносные. Из-за этого мышцы глаза увеличиваются в размерах и утолщаются. Это приводит к отечности век. Симптомы вторичного миозита могут быть разными. Они зависят от спровоцировавших болезнь факторов.
Основные причины появления глазного миозита
Воспаление глазной мышцы вторичного типа возникает вследствие воздействия на глаза токсических веществ и других неблагоприятных факторов. Самые распространенные причины патологии:
- механические травмы глазных яблок, в том числе ожоги;
- постоянная нагрузка на глаза при отсутствии лечебной гимнастики для расслабления глазных мышц;
- инфекционные офтальмологические заболевания вирусной, грибковой или бактериальной этиологии;
- операции на глазах;
- злоупотребление алкоголем, интоксикация наркотическими веществами и производственными ядами;
- переохлаждение.

Спровоцировать воспаление глазных мышц способны и другие факторы. Бывают случаи, когда миозит становится следствием стрессовой ситуации, психического перенапряжения.
Как проявляется миозит?
Эта болезнь может протекать в острой и хронической форме, принимать односторонний и двухсторонний характер. Интенсивность проявления признаков бывает разной. Симптоматика определяется причинами патологии, состоянием иммунитета, возрастом пациента. Характерные симптомы глазного миозита:
- распирающая боль в глазном яблоке, усиливающаяся при движении им;
- отечность век и конъюнктивы, что приводит к сужению глазной щели;
- слезоточивость;
- повышенная светочувствительность;
- экзофтальм — смещение глаза наружу;
- плохая подвижность глазного яблока;
- головная боль со стороны воспалительного процесса;
- повышение температуры тела.

Остро протекает болезнь при инфекционных глазных заболеваниях. Если воспаление возникает из-за переохлаждения, проблем с иммунитетом, то признаки его не такие интенсивные.
Современные методы диагностики миозита
Врач должен точно определить природу заболевания, ее степень и форму протекания. Для этого назначаются несколько диагностических процедур:
- проверка остроты зрения;
- серологическое исследование крови, применяемое для выявления вирусов и бактерий;
- компьютерная томография и/или МРТ;
- тонометрия;
- осмотр передней камеры глаза — гониоскопия;
- биомикроскопия;
- офтальмоскопия;
- электромиография.

После проведения всех этих процедур и постановки точного диагноза врач определяет способ терапии глазного миозита. Какие методы лечения этой патологии применяются сегодня?
Современные методы лечения воспаления глазной мышцы
Лечится болезнь консервативными методами. Больному назначаются лекарственные препараты и физиотерапевтические процедуры. Этиотропное лечение, направленное на уничтожение вирусов или бактерий, используется только при инфекционном происхождении недуга.
В зависимости от той или иной формы заболевания применяются следующие виды лекарственных препаратов и процедур:
антибиотики, вводимые подкожно в область нижнего века;
нестероидные противовоспалительные средства, помогающие устранить боль и воспаление;
ангиопротекторы, укрепляющие сосуды, что позволяет предотвратить развитие патологий сетчатой оболочки;
радиотерапия и физиотерапия назначаются курсами при отсутствии эффекта от медикаментов.

Травмы глаза, которые привели к повреждению глазных мышц, иногда лечатся хирургическим способом. В ходе операции восстанавливается структура травмированных мышечных волокон. Острая форма миозита лечится примерно 4-6 недель. Если он хронический, лечение затягивается. Полностью избавиться от него удается за 2 месяца. При этом больному рекомендуется после выздоровления первые полгода посещать офтальмолога хотя бы раз в 2 месяца.
Профилактика глазного миозита
Как предотвратить развитие этой патологии? Нужно следить за своим здоровьем, закаляться, укреплять иммунитет, делать зарядку для глаз несколько раз в день, особенно при повышенных зрительных нагрузках, заниматься спортом. Если Вы работаете в неблагоприятных условиях, носите защитную маску или очки.
Не запускайте болезнь. При первых ее симптомах обратитесь к врачу. Из-за отсутствия лечения миозит может стать причиной полной утраты зрения.

Источник
Глазной миозит – это заболевание, во время которого воспаляется одна или несколько наружных глазных мышц. Это редкий недуг, чаще всего от которого страдает один глаз. Болеют молодые люди и люди в среднем возрасте. Чаще болеют мужчины. Развивается такое заболевание у людей, работа которых сидячая (это работа представителей музыкальной сферы, людей, связанных с работой за компьютерами).

Будьте бдительными – если недуг не вылечить вовремя, то могут быть разного рода осложнение. Никто не говорит о хирургическом вмешательстве, но то что придется ложиться на стационарное излечение в больницу – вполне возможно, особенно если начнутся осложнения с областями тела которые находятся на лице.
Помните, первая медицинская помощь может понадобиться каждому. Всегда обращайтесь при любых изменениях на лице к опытным специалистам.
Миозит глаз – что влияет и каким образом?
На возникновение воспаления мышц влияет наличие:
- инфекционных болячек;
- инфекционных заражений, которые отличаются паразитарным характером;
- хронического процесса, что способствует появлению отравления организма;
- недугов больного, связанных с работой, что появляются из-за длительного мышечного напряжения или неудобного положения тела во время пребывания на рабочем месте;
- предварительного получения травмы или не специфических физических нагрузок, нередкого пребывания на холоде, мышечных судорог, которые могут способствовать развитию миозита на фоне травмы;
- переохлаждения (из-за этого воспаление нередко развивается у детей);
- психического перенапряжения или стрессовых ситуаций, что вызывают возникновение ответных реакций определенного характера в организме больного, перманентного мышечного напряжения.
Если говорить о течении болезни, то все воспалительные процессы могут быть острыми или хроническими.
| Острые формы характеризуются стремительным развитием, после того, как был перенесен инфекционный недуг или травмировались мышцы. Интенсивность его также определяется факторами, которые сопровождают, переохлаждением и мышечным напряжением. | Хронические формы недуга могут развиваться у человека из-за того, острая форма была вылечена плохо. Его характеризуют боли после того, как мышцы были перенапряжены, переохлаждение или резких изменений метеоусловий во внешней среде. |
Зависимо от распространения миозит бывает локального и диффузного характера.
| При локальном недуге воспаляется одна группа мышц. Заболевание сопровождают четко выраженные боли и становящаяся с каждым днем интенсивнее слабость мышцы. В таком случае возможно наличие маленького отека и несильного покраснения кожи, в локализации мышц, которые являются вовлеченными в воспаление. Нечасто местные формы недуга сопровождает лихорадка и головные боли. | Диффузные формы недуга или полимиозиты обычно не отличаются интенсивным проявлением болевого синдрома. Он больше отличается постепенным увеличением слабости, его сопровождает отечность участков поражения. Также в процесс могут вовлекаться суставы, которые находятся рядом. Это может привести к возникновению артрита. |
Какие симптомы миозита глазной мышцы?
Есть главные симптомы миозита, сопровождающие любую его форму и вид. Обычно болят мышцы. Усиление неприятных ощущений происходит при смене метеоусловий, а также ночью. Также есть и такие симптомы: напрягаются участки мышц, вовлеченные в воспалительный процесс, суставы ограничиваются в движении. Мышцы болят больше.

Миозит глаз может быть острым экзофтальмическим, хроническим олигосимптоматическим. Также есть нейромиозиты. Все эти факторы если ними не заниматься приведет к очень тяжелым болячкам.
Первая наиболее распространена. Ее характеризуют особые симптомы. Начало острое, когда глаз двигается, наблюдается продромальная болезненность. Также эту форму отличают другие симптомы, она отличается светобоязнью человека, возможно наличие слезливости. К последним присоединяются экзофтальмы, они появляются из-за утолщения воспалившихся мышц. Чем больше мышц участвуют в процессе, тем сильнее они выражаются.
Подвижность глазных яблок в сторону больных мышц болезненна и ограничена. Из-за перифокального отека ему трудно переместиться в орбиту. Раздражения глаз ведут к появлению хемоза, птоза, периорбитальных болей. Они влияют на то, что состояние называют как миопатический болевой экзофтальм.
Чаще всего симптомы выражаются умеренно. Через пару недель симптомы устраняются. Если течение экзофтальмологического миозита вялое, то его могут считать орбитальной опухолью, поскольку рентгенограмма показывает орбитное затемнение.
При второй форме воспаление мышц глаз симптомы выражаются не очень сильно (боли поламывающего характера, наличие диплопии, пареза мускул глаз). Процесс протекает медленно.
Окулярный нейромиозит характеризуется острым двусторонним экзофтальмом, отеком век, хемозом, множественными параличами мускул глаз.
Как вылечить миозит глаза?
Диагностировать данное заболевание несложно. Специалист может поставить точный диагноз, при помощи анамнеза больного.
Чтобы увидеть детальную картину, можно проходить электромиографию. Таким образом исследуются биоэлектрические импульсы больного. Еще сдают общий анализ крови, чтобы можно было выявить воспалительный процесс.
До определения методов терапии, в каждой индивидуальной ситуации, специалист ознакомляется с природой возникновения болезни или неприятных подобного рода ощущений.
Само лечение миозита разделяется на патогенетическую и симптоматическую. Патогенетическое лечение занимается излечением причины формирования заболевания. Симптоматическое лечение облегчает состояние больного.
Среди главных методов при терапии миозита глаз называют:
- лечение физиотерапией;
- лечение физкультурой;
- массаж (подходят при любых формах болезни, если форма заболевания не гнойная);
- лечение белковой диетой;
- лечение противовоспалительными средствами;
- лечение медикаментами (обезболивающие и сосудистые препараты).
Хороший эффект во время терапии воспалительных недугов глаз дает «Преднизолон», «Преднизон», «Триамцинолон» или «Дексаметазон». Когда болезнь протекает тяжело, то кроме стероидов рекомендовано использование салицилатов (чтобы человек потел, когда его укутывают), «Амидопирина», «Бутадиона», физиотерапии (диатермии, диадинамика).
Чтобы избежать повторного развития миозита, следует проводить санацию инфекционного очага и закаливать организм.
Подведем итоги болезни
 Для профилактики миозита каждому человеку следует хорошо беречь свое здоровье. Не стоит забывать уделять внимание организму. Все это будет полезным в исключении ряда факторов. Это факторы, которые могут способствовать появлению подобного воспаления. Иначе недуг может иметь очень серьезные последствия для организма (мышцы попросту могут атрофироваться).
Для профилактики миозита каждому человеку следует хорошо беречь свое здоровье. Не стоит забывать уделять внимание организму. Все это будет полезным в исключении ряда факторов. Это факторы, которые могут способствовать появлению подобного воспаления. Иначе недуг может иметь очень серьезные последствия для организма (мышцы попросту могут атрофироваться).
Мышцы не должны перенапрягаться, когда выполняется любая работа. То же касается ситуации, когда имеет место физическая активность (спорт, например). Надо избегать переохлажденя. Нежелательны сквозняки. Работа не должна выполняться в холодных помещениях. Следует подпирать оптимальные температуры.
Простудные и инфекционные процессы специалисты рекомендуют лечить правильно и своевременно. Это тоже будет профилактикой недуга. Не стоит пренебрегать предписаниями врача. Обратившись к специалистам вовремя, можно начать эффективное лечение. Тогда лечить недуг будет проще и легче. Выздоровление наступит быстро.
Статья проверена редакцией
Источник
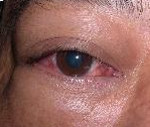
Миозит орбиты – острое или хроническое воспаление глазодвигательных мышц. Основные симптомы заболевания – распирающая боль в периорбитальной области, мышечная слабость, диплопия, ограничение подвижности глазного яблока. Глазная щель сужена, веки отечны. Для постановки диагноза применяется офтальмоскопия, биомикроскопия, УЗИ, тонометрия, гониоскопия, КТ орбит и головного мозга. Тактика лечения сводится к назначению антибиотиков, ангиопротекторов, НПВС, антигистаминных средств, гормональных препаратов и радиотерапии. После купирования острого процесса применяется электрофорез.
Общие сведения
Миозит орбиты – заболевание, при котором поражается одна или несколько наружных мышц глаза. Впервые патология была описана в 1903 году американским ученым Г. Глизоном. Согласно статистическим данным, первичный идиопатический вариант встречается у 33% больных, страдающих миозитом. На долю вторичной формы приходится 67% случаев. Часто патологию рассматривают в общей структуре псевдотумора орбиты. Развитие современных методов диагностики в офтальмологии позволило сократить частоту проведения энуклеаций на 27%. Идиопатический вариант болезни чаще диагностируют у лиц мужского пола после 40 лет. Вторичное поражение мышц глазницы встречается во всех возрастных группах.
Миозит орбиты
Причины
Этиология данного заболевания до конца не изучена. Ученые полагают, что в основе первичной формы лежит аутоиммунный процесс, при котором повреждается скелетная мускулатура. В тоже время, остается неизвестным, почему в этот процесс вовлекаются именно наружные мышцы глазного яблока. Основными причинами вторичного воспаления глазодвигательных мышц являются:
- Травматические повреждения. Непосредственное травмирование мышц или костных стенок орбиты осложняется вторичным миозитом, что обусловлено локальным повреждением мышечных волокон. Патология может возникать на фоне контузии глаза.
- Инфекционные заболевания. Пусковым фактором становится грипп, ангина, ревматизм. Тропностью к миоцитам обладают токсины или продукты распада, образующиеся при сифилисе и токсоплазмозе глаза. После проведения этиотропного лечения все симптомы патологии исчезают.
- Воздействие физических факторов. Возникновению симптомов миозита часто предшествует переохлаждение или ожог. При формировании послеожоговых рубцов устранить симптомы не удается.
- Интоксикация организма. Преходящий миозит – это одно из частых проявлений наркотического или алкогольного отравления. Интоксикация ядохимикатами в условиях производства (пары ртути, свинца) также потенцирует развитие болезни.
- Несоблюдение правил гигиены. Пренебрежение гигиеной глаз способствует проникновению патологических агентов в глазничную полость. Косметические средства, остающиеся на коже при несвоевременном снятии макияжа, токсически воздействуют на структуры глазного яблока.
- Ятрогенное воздействие. Клиническая картина развивается в раннем или отдаленном послеоперационном периоде. Хирургическое вмешательство по поводу коррекции страбизма нередко осложняется воспалением глазодвигательных мышц.
Патогенез
Механизм развития первичного идиопатического миозита не выяснен. В патогенезе вторичной формы тип пускового фактора напрямую зависит от этиологии. При травмах или интраоперационном повреждении мышц патологический процесс запускают провоспалительные агенты (интерлейкины 1, 2, 6, 8, гамма-интерферон, фактор некроза опухолей а). Наружные мышцы глаза при инфекционном генезе болезни поражаются токсинами возбудителя и продуктами распада окружающих тканей. Острая интоксикация этанолом и наркотическими веществами приводит к снижению тонуса скелетной мускулатуры. Со временем атония сменяется спазмом, судорожными подергиваниями, которые потенцируют развитие миозита. В основе воспаления мышц глазницы при переохлаждении лежит нейрогенный механизм.
Классификация
С учетом причины развития различают первичный идиопатический и вторичный миозит. Этиология первичной формы остается неизвестной, вторичный вариант возникает на фоне других патологических состояний и заболеваний внутриорбитальной локализации. Согласно клинической классификации выделяют следующие разновидности заболевания:
- Острая. Отличается внезапным началом и положительной динамикой при своевременном назначении лечения. Клиническая симптоматика нивелируется самостоятельно на протяжении 6 недель. Рецидивы не наблюдаются.
- Хроническая. Длительность течения более 2 месяцев. Пациенты часто утверждают, что симптомы присутствуют в течение многих лет. Периоды обострений чередуются с кратковременными ремиссиями. Хроническое течение наиболее характерно для идиопатической формы болезни.

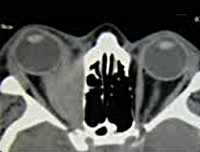
КТ глазниц. Слева выраженное утолщение нижней (красная стрелка) и внутренней (синяя стрелка) прямой глазодвигательной мышцы, сопоставимое с их воспалением.
Симптомы миозита орбиты
При идиопатической форме первые проявления возникают на фоне полного благополучия. Пациенты предъявляют жалобы на острую боль в области глазницы, чувство выраженной мышечной слабости. Визуально определяется отечность век. Глазничная щель сужается за счет вторичного птоза. Подвижность век и глазного яблока резко ограничена или невозможна. При одностороннем поражении больные отмечают двоение перед глазами. Болевой синдром нарастает при движении глаз в сторону поражения. Очень быстро прогрессирует явление экзофтальма. Увеличение глазных мышц в объеме сопровождается чувством распирающей боли в глазнице.
На стороне поражения появляется головная боль, которая усиливается при попытке совершать движения глазными яблоками. Конъюнктива гиперемирована. Линия перехода орбитальной конъюнктивы в пальпебральную сглажена за счет отека. Ухудшение зрения возникает только при компрессии ДЗН у пациентов с высокой степенью экзофтальма. Клинические проявления нарастают при общем переохлаждении организма, эмоциональном перенапряжении. При тяжелом течении возможно незначительное повышение температуры тела, отечность всей периорбитальной зоны.
При вторичном миозите орбиты прослеживается четкая взаимосвязь между развитием симптомов болезни и действием определенных факторов (переохлаждение, коррекция страбизма, интоксикация). При травматическом или ятрогенном генезе патологии репозиция глаза практически невозможна. У больных с интоксикацией симптомы носят временный характер, а устранение действия этиологического фактора позволяет добиться стойкой клинической ремиссии. Для вторичного миозита, возникающего на фоне переохлаждения, часто характерно рецидивирующее течение.
Осложнения
При отсутствии своевременного лечения возникают рубцово-атрофические изменения, которые практически не подвергаются обратному развитию. У большинства пациентов развивается офтальмогипертензия, резистентная к гипотензивной терапии. При высокой степени тяжести наблюдаются признаки застоя диска зрительного нерва, возможен последующий переход в тотальную атрофию. Прогрессирующее снижение остроты зрения становится причиной амавроза. Хроническая форма осложняется рестриктивной миопатией. Ретробульбарная клетчатка может замещаться фиброзной или хрящевой тканью.
Диагностика
На первом этапе диагностики проводится физикальное обследование пациента. Визуально определяется экзофтальм в сочетании с отечностью окологлазничной зоны. Для измерения степени выстояния глазного яблока может применяться экзофтальмометрия. При инфекционном миозите осуществляется выявление возбудителя патологии при помощи серологических методик. Специфические методы исследования включают в себя:
- УЗИ глаза. При проведении ультразвукового исследования в В-режиме определяется увеличение глазного яблока в объёме. Эхогенность поражённой мышцы снижена. Отмечается расщепление эхо-сигналов от глазного дна.
- КТ головного мозга и орбит. Пораженная мышца веретенообразно утолщена. При осмотре глазницы в аксиальной проекции обнаруживается экзофтальм средней степени выраженности. Объём мышечной ткани и века увеличен. Ретробульбарное пространство не изменено.
- Бесконтактная тонометрия. Внутриглазное давление повышено. При дополнительном проведении электронной тонографии изменения в циркуляции внутриглазной жидкости отсутствуют.
- Биомикроскопия глаза. При осмотре переднего сегмента глазного яблока выявляется отчётность и инъекция сосудов конъюнктивы. Прозрачность роговой оболочки не снижена. Рельеф радужки сохранен.
- Гониоскопия. Передняя камера глаз среднего размера. Прозрачность водянистой влаги полная. При травматической природе заболевания во внутриглазной жидкости определяется примесь крови.
- Офтальмоскопия. При осмотре глазного дна визуализируется бледно-розовый диск зрительного нерва с четкими границами. Артерии сужены. Макулярные рефлексы сохранены. На сетчатке обнаруживается «поперечная полоса».
Дифференциальная диагностика проводится с новообразованиями орбиты и эндокринной офтальмопатией. При прогрессирующей опухоли глазницы болевой синдром менее выражен, взаимосвязь с движениями глаз практически не прослеживается. При миозите мышцы поражаются по всей длине, в то время как при эндокринной офтальмопатии это происходит только на ограниченных участках.

КТ глазниц (аксиальный срез, этот же пациент). Слева (красная стрелка) асимметричное воспалительное утолщение нижней прямой мышцы.
Лечение миозита орбиты
Терапевтическая тактика зависит от причин развития заболевания. Этиотропная терапия применяется только при возникновении миозита на фоне инфекционной патологии. При травматическом генезе проводится оперативное вмешательство, направленное на восстановление целостности пораженной мышцы. Консервативная терапия болезни включает:
- Антибиотики. В лечении миозита используются антибактериальные препараты широкого спектра действия. Лекарственные средства вводятся ретробульбарно. Рекомендован короткий курс антибиотикотерапии длительностью 5-7 дней.
- Нестероидные противовоспалительные средства. Медикаменты данной группы высокоэффективны при легкой степени выраженности патологии. НПВС назначаются при остром течении или в период обострений.
- Гормональные препараты. Показаны при тяжелом или осложненном течении и склонности к частым рецидивам. Глюкокортикостероиды часто применяются в лечении идиопатического миозита при отсутствии эффекта от НПВС.
- Ангиопротекторы. Сосудоукрепляющие средства препятствует чрезмерной экссудации и нарастанию отека. Укрепление сосудистой стенки позволяет избежать развития осложнений со стороны сетчатки.
- Радиотерапию . Используется для лечения резистентных форм болезни и для профилактики рецидивов в случае недостаточной эффективности классической схемы терапии. Проводится облучение дозой 20 Гр на латеральную стенку орбиты.
После устранения острого воспалительного процесса назначается физиотерапевтическое лечение. Поочерёдно применяется электрофорез антибактериальных препаратов в комбинации с антигистаминными средствами и глюкокортикостероидами. Параллельно осуществляется осмотерапия. Гипотензивные средства неэффективны.
Прогноз и профилактика
Прогноз при остром орбитальном миозите благоприятный. При хроническом течении возможны рецидивы заболевания. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к соблюдению техники безопасности (использование очков, маски) при работе в производственных условиях, своевременному снятию декоративной косметики. Пациент должен находиться под динамическим наблюдением у офтальмолога в течение трёх месяцев после купирования симптоматики. Развитие повторных приступов требует назначения противорецидивной терапии радиоволновыми методами.
Источник
