При сливной пневмонии очаги воспаления увеличиваются в размерах
Основные причины развития сливной пневмонии.
Пневмония – заболевание, которое несколько лет тому назад уносило тысячи жизней. К счастью медицина развивается и в настоящее время фармакологические компании предлагают целый арсенал средств, позволяющих победить эту непростую патологию.
Тем не менее, успех терапии возможен лишь при условии своевременного обращения пациента к врачу. Тем не менее, нередки случаи проявления пневмонии осложненного типа, при которых прогноз для пациента неблагоприятен. К подобным формам болезни относится сливная пневмония.
Как происходит заражение?
Под термином сливной пневмонии подразумевают воспалительный процесс инфекционного характера вызывающий поражение легких. Для недуга характерно тяжелое течение.
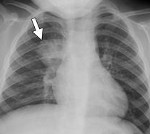
На снимке рентгенографии отчетливо видны очаги воспаления.
Внимание! В легочных тканях образуются существенные по размеру очаги с воспалительным инфильтратом – их размер может достигать 5-10 см в диаметре.
Очаги локализуются рядом, но при этом не соприкасаются друг с другом, то есть абсолютное слияние не происходит. На различных стадиях патологического процесса прослеживается измерение размеров воспаленных зон.
Подобный патологический процесс чаще всего протекает в нижних долях легкого, вызывая поражение одного или нескольких сегментов. Присутствует вероятность развития перекрестной пневмонии, в таком случае очаги воспаления будут локализоваться в верхних долях правого легкого и в нижних долях левого.
Воспаление легких может стать причиной развития серьезных осложнений.
Видео в этой статье ознакомит читателя с особенностями протекания сливной пневмонии у пациентов, характерной симптоматикой и методами лечения.
Среди перечня вероятных осложнений, проявляющихся на фоне очагово-сливной пневмонии, выделяют:
расширение границ инфильтрационных зон;
вовлечение плевры в патологический процесс;
гнойное расплавление очага;
проявление абсцесса;
эндокардит;
перикардит;
менингит;
сепсис.
В наиболее частых случаях сливная пневмония является осложнением гриппа или острой респираторно-вирусной инфекции. Поражение также диагностируют у пациентов с хроническими патологиями верхних дыхательных путей.
Стоит отметить, что при проявлении пневмонии на фоне подобных патологий диагностика усложняется.
Самолечение – основная проблема пациента.
В некоторых случаях пациент не замечает существенного ухудшения самочувствия, продолжает проводить лечение в домашних условиях и игнорирует необходимость обращения за помощью к врачу. В течение этого времени в организме человека происходят необратимые изменения и справиться с воспалительным процессом без последствий для здоровья будет крайне трудно.
Причины проявления
Очагово-сливная пневмония (на фото) представляет собой тяжелый патологический процесс, который чаще всего диагностируют у лиц с ослабленной иммунной системой и неустойчивой иммунной реакцией.
Для точного определения диагноза снимки следует выполнять в разных проекциях.
В группу риска попадают следующие пациенты:
дети дошкольного возраста;
дети всех возрастов с ослабленным иммунитетом (пневмония может проявиться на фоне приема антибактериальных препаратов);
пациенты с хроническими заболеваниями дыхательных путей;
пожилые люди;
пациенты с травмами грудной клетки;
люди с врожденными аномалиями строения легких и дыхательных путей;
лица, относящиеся к неблагоприятным социальным группам;
пациенты, страдающие никотиновой зависимостью.
Народные средства терапии при очагово-сливной пневмонии неэффективны.
Характерная клиническая картина
Для сливной пневмонии характерна следующая симптоматика:
в первые сутки температура тела пациента достигает 38 – 38, 5 градусов;
иногда пациента мучает гектическая лихорадка;
слабость и недомогание;
проявляется кашель с выделением вязкой мокроты;
пациент ощущает боль на вдохе;
проявляется отдышка;
развивается тахикардия;
кожный покров становиться бледным;
проявляются симптомы сердечно-легочной недостаточности.
Для справки! При гектической лихорадке у пациента наблюдаются существенные скачки между температурными показателями в разное время суток (скачки достигают 4-5 градусов).
Симптомы пневмонии часто путают с проявлениями простуды.
Обследование
В ходе лабораторных исследований подтверждаются следующие изменения:
ускоряется скорость оседания эритроцитов;
изменяется клеточный состав крови, количество лейкоцитов увеличивается до 30 тыс. на 1 литр крови;
в крови преобладают сегментоядерные клетки, увеличивается показатель палочкоядерных нейтрофилов;
снижается общий белок в плазме крови;
повышается концентрация белков острой фазы;
фибриноген в крови может быть выше нормы;
в биохимическом анализе крови прослеживается повышение концентрации серомукоида;
присутствует белок в моче.
В ходе рентгенологического обследования у пациента выявляются значительные по площади участки затемнения. Формирование имеет неоднородную структуру, имеет локализацию в задненижних или верхнедолевых легочных отделах.
Присутствует пятнистость легких, на затемненных участках имеются зоны просветления. Зоны спадания доли легкого чередуются со здоровыми тканями. В пораженных полостях содержится жидкость.
Своевременная диагностика составляет уверенную основу для лечения.
В ходе спирометрии (метод исследования функций внешнего дыхания) подтверждаются следующие изменения:
уменьшение емкости легких пациента;
снижается интенсивность вентиляции;
увеличивается минутный объем дыхания.
Особенности течения болезни у детей
Патологические процессы, вызывающие поражение органов дыхательной системы у детей развиваются достаточно быстро. Медики связывают это не только с нестабильностью иммунной системы, но и с особенностями строения органов.
Внимание! Пневмония, проявившаяся в детском возрасте достаточно опасна, недуг протекает в крайне тяжелой форме.
Наиболее опасна пневмония для детей.
При запоздалом выявлении очагово-сливная пневмония протекает крайне тяжело, проявляется дыхательная и сердечная недостаточность, а патологический процесс распространяется на оба легких. Присутствует угроза для жизни ребенка.
Родители должны обратить внимание на то, что при проявлении первых симптомов пневмонии у ребенка следует обращаться к специалисту. Только врач после проведения диагностики сможет подобрать необходимое лечение. Цена, стоящая на кону достаточно высока – здоровье и жизнь ребенка.
Зачастую у детей проявляются следующие осложнения:
эмпиема;
гангрена легкого;
отит;
менингит;
энцефалит;
пиелонефрит;
бронхит;
бронхиальная астма.
Очагово-сливная пневмония у детей может проявляться как самостоятельное заболевание или развиваться на фоне других патологий дыхательных органов.
Первые симптомы пневмонии у детейСимптомОписаниеСильный кашельРебенка может беспокоить сильный кашель с выделением вязкой, слизистой мокроты. В тяжелых случаях в секрете могут присутствовать вкрапления крови. Кашель может быть не продуктивным.Повышение температуры телаТемпература тела пациента в первые сутки повышается до отметки 38-39,5 градусов. Плохо сбивается при помощи традиционных жаропонижающих средств.ОтдышкаБеспокоит пациента не только после физических нагрузок, но и в спокойном состоянии. Может являться симптомом дыхательной недостаточности.Изменения в анализе кровиЛаборант подтверждает изменение скорости СОЭ, лейкоцитоз.РентгенограммаПрисутствуют значительные очаги затемнения.Общее самочувствиеУ пациента проявляются выраженные симптомы интоксикации. Часто ребенок отказывается от еды.
Терапевтические методы
Перечень препаратов для селения пневмонии.
При своевременном выявлении заболевания сливная пневмония не представляет особенной опасности и успешно лечиться. Но важно помнить, что задержка терапии всего на несколько часов является опасной.
Для лечения очагово-сливной пневмонии используют:
антибактериальные препараты;
отхаркивающие средства, бронхолитики и муколитики;
гормональные вещества – кортикостероиды;
пробиотики.
В качестве дополнительных средств используют методы физиотерапии: массаж, лечебная физкультура, парафинотерапия, ингаляции. Инструкция проведения массажа известна консультанту, но его технике можно обучиться и проводить мероприятие самостоятельно в домашних условиях.
Внимание! Не следует использовать народные средства для лечения сливной пневмонии без разрешения врача. Подобные средства могут нанести существенный вред здоровью пациента.
Методы профилактики проявления тяжелого заболевания просты:
здоровый образ жизни;
нормализация режима сна/бодрствования;
своевременное лечение патологий дыхательной системы;
победа над никотиновой зависимостью.
Важно уделять внимание укреплению иммунной системы.
Симптомы сливной пневмонии проявляются резко, если недуг протекает в качестве самостоятельной патологии. В случае, когда болезнь развивается на фоне имеющейся патологии дыхательной системы характерная клиническая картина может отсутствовать. в этом и состоит опасность. пневмония подобного типа опасна потому ее лечение следует проводить под бдительным наблюдением специалиста, в тяжелых случаях требуется госпитализация пациента.
Читать далее…
Источник
Очаговая пневмония составляет 2/3 всех случаев воспаления легких
В статье говорится об очаговой пневмонии — серьезной патологии легких. Описаны симптомы заболевания у детей и взрослых, методы диагностики, способы лечения.
Очаговая пневмония развивается, как у детей, так и у взрослых. Наиболее часто ее диагностируют в сезон эпидемии вирусных заболеваний и гриппа.
Суть патологии
Очаговая пневмония — это процесс воспаления в ткани легких, который локализуется в отдельных альвеолах и прилежащих к ним бронхах.
Очаговые пневмонии разделяют на несколько групп с учетом условий их возникновения:
внебольничная — человек заболевает вне лечебного заведения;
внутрибольничная или госпитальная — человек заболевает после 48 часов пребывания в лечебном учреждении;
пневмония при сниженном иммунитете — у ВИЧ-инфицированных, при врожденном иммунодифиците;
аспирационная — возникает при попадании содержимого желудка в бронхи.
Также пневмонии разделяют по тяжести течения на тяжелые и амбулаторные.
При очаговой пневмонии поражаются отдельные альвеолы и бронхиолы
Причины заболевания
Очаговая бронхопневмония может быть вызвана большим количеством микроорганизмов — вирусы, бактерии, грибы. Чаще всего эта патология является вторичной, то есть развивается на фоне острых респираторных инфекций, кори, менингита, скарлатины.
Таблица №1. Причины развития разных видов пневмоний:
Тип пневмонииВозбудительВнебольничная
стрептококки;
микоплазма;
легионелла;
хламидии;
золотистый стафилококк;
кишечная палочка;
вирус гриппа.
Внутрибольничная
золотистый стафилококк;
синегнойная палочка;
протеи;
грибы рода кандида;
пневмоциты;
вирусы.
Пневмония при иммунодефиците
цитомегаловирус;
пневмоциты;
грибы.
АспирационнаяМикрофлора из ротовой полости и глотки.
Проникать в легочную ткань микроорганизмы могут несколькими путями:
при заглатывании мокроты;
при вдыхании зараженного воздуха;
с током крови из хронического очага инфекции;
при ранении грудной клетки.
Попадая в альвеолы, микроорганизмы оседают в них и вызывают воспалительный процесс.
Пневмония в большинстве случаев вызвана бактериями
Симптомы
Симптомы очаговой пневмонии несколько различаются у детей и взрослых. Клиническая картина также зависит от того, насколько поражена ткань легких, от вида возбудителя болезни, состояния организма человека, наличия сопутствующих заболеваний.
Симптомы у взрослых
Пациенты жалуются на одышку, боль в груди, повышенную температуру тела, кашель, слабость, потерю аппетита. При осмотре выявляются цианоз на фоне бледной кожи. Дыхание может быть учащенным.
При тяжелом течении болезни у пациента может быть расстройство сознания, бред. Пальпация выявляет усиление голосового дрожания, что является признаком уплотнения легочной ткани. При прослушивании слышны сухие или влажные хрипы.
Человека беспокоит одышка и кашель
Симптомы у детей
У маленьких детей начало развития болезни может быть, как постепенным, так и стремительным. Мелкоочаговая пневмония у детей проявляется симптомами интоксикации: повышение температуры, вялость, обложенность языка, головная боль, нарушение сна, лихорадка. Появляются кашель, одышка, иногда ребенок жалуется на боли в боку.
У детей раннего возраста пневмония может начаться с появления катаральных изменений — насморк, чихание, сухой кашель, фебрильная или субфебрильная температура. Иногда отмечается нарушение стула, рвота. При прослушивании выявляется ослабленное дыхание, многочисленные хрипы.
Диагностика
После проведенного клинического обследования, врач направляет пациента на инструментальное и лабораторное исследование:
- Рентгенологическое исследование. Рентгенограмма легких в двух проекциях выявляет множество сливающихся теней размером до 2 сантиметров (фото).
- Компьютерная томография. Ее применяют при наличии сомнений в диагнозе, для выявления характера полостных заболеваний. Но цена этой процедуры высока, и применяют ее не во всех медицинских учреждениях.
- Спирометрия. Это метод исследования функций легких. Он позволяет измерить объем легких при дыхании и выдыхании воздуха, скорость дыхания. Как проводится процедура, расскажет специалист в видео в этой статье.
- Исследование мокроты. Проводится для определения возбудителя болезни.
- Анализ крови. У пациентов с пневмонией выявляют уменьшение числа лейкоцитов, увеличение СОЭ. Отсутствие реакции крови при выявленных клинических признаках говорит о пониженном иммунитете пациента.
После установления диагноза назначается соответствующее лечение.
Очаговая пневмония на рентгенограмме
Лечение пневмонии
Лечение очагового воспаления легких проводится амбулаторно или в стационаре.
Показаниями для госпитализации являются:
детский возраст или возраст старше 70 лет;
дыхательная недостаточность;
недостаточность кровообращения;
наличие хронических заболеваний;
признаки развития осложнений.
Пожилой возраст — показание для госпитализации при пневмонии
Осложнения очаговой пневмонии — плеврит, менингит, абсцесс, миокардит. В остальных случаях лечение очаговой пневмонии проводится на дому с обязательным посещением врача.
Таблица №2. Визиты врача к пациенту с пневмонией:
ПосещениеМероприятия1 посещениеПри первом посещении ставится диагноз, если нет повода для госпитализации, назначается лечение и дополнительное обследование (рентген, анализы).2 посещениеСпециалист приходит на третий день болезни. Оценивает рентгенографические и лабораторные данные, клиническую эффективность терапии. Если эффект от лечения отсутствует, показана госпитализация.3 посещениеНа шестой день болезни оценивается эффективность лечения. Если состояние пациента нормализовалось, продолжается антибактериальная терапия, назначается повторная рентгенография, анализ крови и мокроты.4 посещениеНа 7-10 день болезни оцениваются состояние пациента, результаты инструментального и лабораторных исследований. При удовлетворительном состоянии пациента закрывается больничный лист.
Лечение пневмонии должно быть комплексным. В него входят медикаментозная терапия и вспомогательное лечение.
Лечение контролируется врачом
Медикаментозная терапия
Назначается антибактериальная терапия. Выбор препарата зависит от вида возбудителя очаговой пневмонии. Кроме антибиотиков, пациент принимает муколитические и антигистаминные препараты, бронхолитические средства, витамины.
Препараты для лечения пневмонии широко представлены в аптеках. Для удобства использования в каждой лекарственной упаковке имеется подробная инструкция по применению.
Вспомогательное лечение
Одновременно с медикаментозной терапией пациенту необходим постельный режим, полноценное питание и обильное питье. Для ускорения выздоровления и предупреждения развития осложнений назначается дыхательная гимнастика и физиопроцедуры.
Таблица №3. Вспомогательные методы лечения:
Методы леченияВоздействие на организм
Дыхательная гимнастика
Упражнения для облегчения отхождения мокроты
Применяется, как дополнение к основному лечению. Упражнения можно начинать на второй день после нормализации температуры. Ежедневное выполнение упражнений улучшает ритм дыхания, увеличивает амплитуду движения легких и грудной клетки, усиливает кровообращение и отхождение мокроты. Занятия прекращаются при ухудшении состояния и повышении температуры.
Физиопроцедуры
Проведение ингаляции
Существует ряд физиопроцедур, которые успешно применяются в лечении пневмонии:
ультразвуковая аэрозольная ингаляция;
УВЧ-терапия;
электрофорез с антибиотиками;
облучение ультрафиолетом;
магнитотерапия.
Применение физиолечения ускоряет снятие воспалительного процесса, облегчает отхождение мокроты, помогает восстановить функции легких, улучшает общее самочувствие пациента.
Очаговая пневмония — серьезное заболевание. И прогноз зависит от множества факторов. Своевременное обращение к специалистам и грамотное лечение, существенно снижают риск развития осложнений и повышают вероятность скорейшего выздоровления.
Читать далее…
Источник

Очаговая пневмония – разновидность острой пневмонии с локализацией инфекционно-воспалительного процесса на ограниченном участке легочной ткани в пределах мелких структурных единиц — долек легкого. Течение очаговой пневмонии характеризуется лихорадкой и ознобами, кашлем сухим или со скудной мокротой, болью в грудной клетке, общей слабостью. Диагностика очаговой пневмонии основана на физикальных, рентгенологических данных, результатах лабораторных исследований (мокроты, периферической крови). Принципы лечения очаговой пневмонии заключаются в назначении антибиотикотерапии, бронхолитических и муколитических средств, лекарственных ингаляций, физиотерапевтических процедур (УВЧ, электрофореза), ЛФК, массажа.
Общие сведения
В структуре различных форм воспаления легких очаговые пневмонии составляют наиболее обширную группу – примерно 2/3 всех случаев. Воспаление при очаговой пневмонии нередко начинается с терминальных бронхов, захватывая в виде одиночного или множественных очагов одну или группу долек легкого. Поэтому очаговой пневмонии в пульмонологии соответствуют термины «бронхопневмония» и «лобулярная пневмония». В целом воспалительный процесс при очаговой пневмонии мене активен, а клиническая картина не столь выражена, как при крупозной пневмонии.
Причины
В большей части случаев очаговая пневмония является вторичной, выступая осложнением острых респираторных инфекций, протекающих с явлениями трахеобронхита и бронхита. Заболеваемость очаговой пневмонией резко возрастает в периоды эпидемиологических вспышек гриппа. Предполагается, что вирус гриппа в известной степени сенсибилизирует организм, изменяет ткани дыхательных путей и делает их более восприимчивыми к условно-патогенной и вирулентной флоре. Среди пневмотропных агентов встречаются респираторно-синтициальные вирусы, риновирусы, аденовирусы, вирусы парагриппа.
Вторичные очаговые пневмонии могут развиваться на фоне других первичных заболеваний – кори, коклюша, скарлатины, брюшного тифа, менингококкового менингита, перитонита, гнойного отита, абсцесса печени, фурункулеза, остеомиелита и др. В очаговой форме могут протекать застойная и аспирационная пневмония.
Среди микробных возбудителей очаговой пневмонии в 70-80% случаев выделяются пневмококки различных типов. Наряду с пневмококком, этиологическими агентами бронхопневмонии могут выступать палочка Фридлендера, стрептококк, стафилококк, менингококк, кишечная палочка, микробные ассоциации, в некоторых случаях — микоплазмы, хламидии, риккетсии и др. Стафилококковые пневмонии часто осложняются абсцедированием легких и развитием эмпиемы плевры.
При первичной очаговой пневмонии имеет место бронхогенный путь проникновения возбудителей, при вторичных — гематогенный или лимфогенный пути распространения. Предрасполагающим моментом может выступать снижение функции местных и общих защитных систем вследствие курения, переохлаждения, стресса, вдыхания токсических веществ, снижения вентиляционных способностей легких (при пневмосклерозе, эмфиземе), метеорологических факторов (колебаний влажность воздуха, барометрического давления и др.).
Патоморфология
Патоморфологические изменения при очаговой пневмонии соответствуют таковым при долевой пневмонии и проходят стадии серозного выпота, опеченения и разрешения.
В зависимости от величины фокуса воспаления различают мелкоочаговые и крупноочаговые пневмонии, развивающиеся в пределах дольки. Кроме этого, воспалительные очаги могут быть единичными или множественными. Чаще всего патологический процесс развивается в продольном направлении (с последовательным вовлечением бронхов, бронхиол и альвеолярных ходов), реже – путем поперечного (перибронхиального) распространения.
Альвеолярный экссудат при очаговой пневмонии обычно имеет серозный характер с примесью лейкоцитов и слущенного альвеолярного эпителия, иногда — геморрагический характер. Обычно поражаются задненижние сегменты легких, в редких случаях — верхнедолевые сегменты. Серо-красные участки воспаленной легочной ткани уплотнены, чередуются с более светлыми участками эмфиземы и темными – ателектаза, что придает легкому неоднородный пестрый вид. Обычно очаговая пневмония полностью разрешается, однако возможны исходы в абсцесс, гангрену легкого, хроническую пневмонию.
Симптомы очаговой пневмонии
Начало очаговой пневмонии может быть острым или постепенным, манифестирующим с продромальных явлений. Клиническое течение бронхопневмонии характеризуется лихорадкой с ознобами, потливостью, общей слабостью, головной болью. Отмечаются боли в грудной клетке при дыхании и кашле.
Температура тела при очаговой пневмонии, как правило, повышается до 38-39°С, у ослабленных и пожилых пациентов может сохраняться нормальной или подниматься до субфебрильных цифр. Продолжительность лихорадочного периода при своевременно начатой антибактериальной терапии обычно составляет 3—5 дней. Кашель носит сухой или влажный характер с отделением незначительного количества слизистой, иногда — слизисто-гнойной мокроты. При крупноочаговой и сливной пневмонии может отмечаться одышка и цианоз носогубного треугольника.
Объективные данные при очаговой пневмонии характеризуются учащением дыхания до 25–30 в мин., тахикардией до 100-110 уд. в мин., приглушенностью сердечных тонов, жестким дыханием, звучными влажными хрипами. При наличии сопутствующего бронхита выслушиваются рассеянные сухие хрипы; в случае присоединения сухого плеврита — шум трения плевры.
При благоприятном течении очаговой пневмонии клиническое выздоровление обычно наступает к 12—14-му дню, рентгенологическое — к исходу 2—3-й недели или несколько позже.
Течение стрептококковой очаговой пневмонии нередко отягощается развитием экссудативного плеврита или эмпиемы плевры. Очаговые пневмонии, вызываемые палочкой Фридлендера и стафилококковой инфекцией, могут сопровождаться абсцедированием, что проявляется усилением интоксикации, увеличением количества мокроты и изменением ее характера на гнойный. Кроме этого, стафилококковые пневмонии потенциально опасны в плане осложнения пиопневмотораксом, легочным кровотечением, гнойным перикардитом, амилоидозом, сепсисом.
Гипертоксические вирусные пневмонии, протекающие в форме крупноочаговых, сливных, субдолевых, долевых, часто осложняются развитием геморрагического синдрома: кровохарканьем, носовыми кровотечениями, микрогематурией, иногда легочными и желудочно-кишечными кровотечениями. Послеоперационные очаговые пневмонии опасны развитием дыхательной или сердечно-сосудистой недостаточности.
Диагностика
Дифференциальный диагноз очаговой пневмонии необходимо проводить с туберкулезом, альвеолярным раком легкого, абсцессом и инфарктом легкого. С этой целью выполняется комплекс рентгенологического и клинико-лабораторного обследования с оценкой результатов рентгенологом и пульмонологом.
Рентгенологическая картина при очаговой пневмонии может быть вариабельна. В типичных случаях с помощью рентгенографии легких определяются очаговые изменения на фоне периваскулярной и перибронхиальной инфильтрации. В сомнительных случаях рентгенологические данные должны уточняться с помощью КТ и МРТ легких, бронхоскопии.
Для выяснения этиологии очаговой пневмонии производится исследование мокроты или смывов бронхов (микроскопическое, цитологическое, ПЦР, на КУБ, бактериологическое). В крови выявляется нейтрофильный лейкоцитоз, увеличение СОЭ, повышение содержания сиаловых кислот и фибриногена, диспротеинемия, положительная реакция на С-реактивный белок. Для исключения септицемии при тяжелом течении очаговой пневмонии проводится исследование крови на гемокультуру.
Лечение очаговой пневмонии
При очаговой пневмонии требуется как можно более ранее назначение антибиотиков с учетом данных клинико-рентгенологической и микробиологической диагностики; целесообразна комбинация препаратов различных групп. В лечении пневмоний традиционно применяются пенициллины, цефалоспорины, фторхинолоны курсами не менее 10-14 дней. Кроме внутримышечных и внутривенных инъекций антибиотиков, используется также их внутриплевральное, эндобронхиальное, эндолимфатическое введение.
В остром периоде очаговой пневмонии проводится инфузионная дезинтоксикационная и противовоспалительная терапия, в тяжелых случаях в схему лечения очаговой пневмонии вводят кортикостероиды. Назначаются бронхолитические и муколитические препараты, разжижающие мокроту и облегчающие ее эвакуацию из бронхиального дерева (эуфиллин, теофиллин, бромгексин и др.), аэрозольные ингаляции (лекарственные, щелочные, масляные, ферментные). Активно применяются витамины и стимуляторы иммуногенеза.
При явлениях дыхательной недостаточности показана оксигенотерапия, при сердечной недостаточности — сердечные гликозиды и мочегонные препараты. Тяжелые формы очаговой пневмонии требуют проведения плазмафереза. После стихания острых явлений к лечению очаговой пневмонии добавляют физиотерапевтические процедуры (лекарственный электрофорез, УВЧ, ДМВ-терапия), массаж грудной клетки.
Прогноз
Критериями разрешения очаговой пневмонии служат: исчезновение клинической симптоматики, нормализация рентгенологических и лабораторных показателей. Своевременная и рациональная терапия очаговой пневмонии предупреждает затяжное течение или рецидивирование воспаления. Реконвалесценты, перенесшие очаговую пневмонию, наблюдаться терапевтом-пульмонологом не менее 6 мес.
Наименее благоприятным прогнозом характеризуются стафилококковые пневмонии, протекающие с абсцедированием и деструкцией, а также вирусные пневмонии с молниеносным течением.
Источник
