При подозрении на воспаление
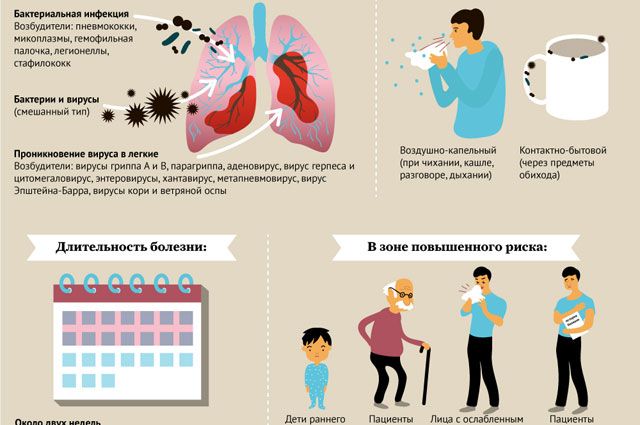
Пневмония, или воспаление легких, — патология легочной ткани, в основном поражающая отделы, где происходит непосредственный кислородный обмен между воздухом и кровью. Именно в этом и состоит главная опасность недуга: заполненные воспалительными выделениями альвеолы не в состоянии выполнять свои функции, и организм перестает получать кислород в должном объеме. Если болезнь захватывает большую часть легких, развивается острая дыхательная недостаточность.
Каждый год в России с пневмонией сталкиваются около 1,5 млн человек[1]. Самая высокая заболеваемость — среди детей младше года (30–50 случаев на 1000 жителей ежегодно) и у взрослых старше 70 лет (50 случаев на 1000 жителей)[2]. Неблагоприятные исходы составляют около 7% случаев[3], но среди возрастных больных вероятность летального исхода увеличивается до 30%. Для справки: до изобретения антибиотиков от пневмонии умирало до 83% пациентов.
Причины пневмонии
Причина любой пневмонии — инфекции. Чаще всего возбудителем болезни становятся бактерии: пневмококк, гемофильная палочка, патогенные стафилококки и стрептококки. Во время эпидемии гриппа на первый план выходят вирусные пневмонии, отличающиеся молниеносным течением. У людей с резко сниженным иммунитетом возможны грибковые пневмонии или воспаления легких, вызванные простейшими, например микоплазмами. Приблизительно в 30% случаев пневмонии имеют смешанную природу, то есть вызваны комплексом из нескольких бактерий или ассоциацией вирусных и бактериальных агентов[4].
Но кроме самой инфекции важны предрасполагающие факторы. Повышает риск заболеваний:
- Острая респираторная вирусная инфекция. Чаще всего такой инфекцией становится грипп.
- Длительное переохлаждение. Оно вызывает нарушения микроциркуляции и угнетает работу реснитчатого эпителия, который очищает бронхи от патогенных микроорганизмов.
- Стресс, гиповитаминозы и переутомление.
- Курение.
Кроме того, повышается вероятность развития пневмонии у пожилых людей и людей с сопутствующими хроническими заболеваниями, а также с ожирением. Такая пневмония может быть первичной вирусной (развиваться после гриппа) или вторичной бактериальной — когда в ослабленный организм проникают патогенные бактерии (см. табл. 1).
Таблица 1. Различия основных разновидностей пневмонии
Признак | Вирусная пневмония | Бактериальная пневмония |
|---|---|---|
Начало | Острое: в ближайшие 24–72 часа с момента появления первых симптомов гриппа | Через 2 недели после первых симптомов |
Проявления интоксикации | Температура выше 38°С, головная боль, боль в мышцах с самого начала болезни | После первой волны симптомов, вызванных вирусом, наступает облегчение, потом снова резко поднимается температура, возникает головная боль, усиливается кашель |
Клинические симптомы | С первых часов — мучительный сухой кашель, мокрота с прожилками крови, боль в груди, одышка | Сначала состояние стабилизируется, затем начинается вторая волна симптомов: кашель становится еще интенсивнее, появляется гнойная мокрота |
Чем можно лечить пневмонию
Пневмония — смертельно опасное заболевание. Поэтому ни в коем случае нельзя заниматься диагностикой и лечением по советам из интернета: при малейшем подозрении на воспаление легких нужно вызывать врача. Если доктор настаивает на госпитализации, не стоит рисковать, отказываясь от нее. Пневмония опасна нарушением работы жизненно важных органов из-за сильной интоксикации, а также дыхательной недостаточностью. В такой ситуации может потребоваться даже экстренная искусственная вентиляция легких.
Говоря о препаратах для лечения пневмонии, в первую очередь вспоминают антибиотики. Действительно, они незаменимы, если воспаление легких имеет бактериальную природу. В этом случае чаще всего назначают препараты на основе комбинации амоксициллина с клавулановой кислотой. При их неэффективности — цефалоспорины, макролиды или так называемые респираторные хинолоны.
Эффективность антибиотикотерапии оценивают через 48–72 часа после назначения. Если за этот период температура снижается, уменьшается интенсивность кашля и выраженность интоксикации (головной боли, слабости, ломоты в мышцах и суставах) — курс лечения продолжают. Если состояние пациента не улучшается, средство меняют на препарат из другой группы.
Рекомендованный курс антибиотиков нужно пройти до конца, не бросая лечение даже при положительной динамике. Иначе высок риск развития антибиотикорезистентности и рецидива болезни.
При вирусной, (гриппозной) пневмонии антибиотики неэффективны и потому не назначаются. В подобной ситуации рекомендуются противовирусные средства, такие как осельтамивир и занамивир. Кроме них, в составе комплексной терапии врач может назначить умифеновир. Эффективность противовирусных препаратов тем выше, чем раньше они назначены. В оптимальном варианте от первых симптомов до начала лечения противовирусными должно пройти 48–76 часов.
Если у врача есть подозрение на смешанную природу воспаления легких, он может назначить и антибактериальные, и противовирусные средства.
В качестве вспомогательной терапии могут быть рекомендованы иммуномодуляторы (иммуноглобулины) и витамины.
Физиотерапия при пневмонии назначается только после нормализации температуры, чтобы ускорить выведение из легких мокроты. Для этого нередко принимают и фитопрепараты, например корень солодки или комплексные грудные сборы.
Профилактика пневмонии
До сих пор самым эффективным методом профилактики воспаления легких остается вакцинация. Существуют вакцины как от самого типичного возбудителя — пневмококка, так и противогриппозные вакцины, предупреждающие развитие вирусной пневмонии.
Вакцинация от пневмококка показана людям из групп повышенного риска развития бактериальной пневмонии, а также тем, для кого высока вероятность развития тяжелых форм болезни. Сюда относятся:
- лица старше 65 лет;
- страдающие от хронической обструктивной патологии легких (хронический бронхит, бронхиальная астма);
- пациенты с хронической сердечно-сосудистой недостаточностью, кардиомиопатиями, ИБС;
- страдающие хроническими заболеваниями печени, в том числе циррозом;
- пациенты с ВИЧ;
- пациенты с кохлеарными имплантатами;
- люди, находящиеся в домах престарелых и инвалидов.
Вакцинация от гриппа рекомендуется людям с повышенным риском осложнений этого заболевания:
- беременным;
- страдающим ожирением при ИМТ>40;
- людям старше 65 лет;
- страдающим хроническими заболеваниями сердечно-сосудистой и бронхолегочной систем, почек, печени;
- пациентам с сахарным диабетом;
- лицам с ВИЧ;
- медицинским работникам.
Если есть показания, обе вакцины можно ввести одномоментно: это не повышает риск осложнений.
К сожалению, возможность провести вакцинацию есть не всегда. В таких ситуациях нужно обратить внимание на медикаментозную профилактику гриппа. Ведь возбудитель этой болезни может как сам по себе вызывать пневмонию, так и способствовать развитию бактериальной инфекции. Для профилактики гриппа применяют противовирусные средства:
- занамивир — детям от 5 лет и взрослым;
- осельтамивир — детям старше 12 лет и взрослым;
- умифеновир — в зависимости от формы выпуска. Арбидол® можно назвать одним из наиболее известных лекарственных средств на основе этого действующего вещества. В виде порошка для приготовления суспензий его можно использовать с 2 лет, таблетки — с 3 лет, капсулы — с 6 лет.
Использовать эти препараты можно как для профилактики во время эпидемии при отсутствии больных в ближайшем окружении, так и для предупреждения заражения после непосредственного контакта с больным.
Пневмония — опасное заболевание, имеющее серьезные осложнения и способное привести к летальному исходу. При первых же признаках недомогания: высокой температуре, обильной мокроте с гноем или прожилками крови — нужно как можно скорее обратиться к врачу. Но любую болезнь легче предупредить, чем лечить. Поэтому не стоит переносить простуду на ногах. Это повышает вероятность развития осложнений, в том числе и пневмонии. По возможности следует сделать прививку от гриппа в начале осени — до начала эпидемического сезона. А уже в период эпидемии принимать в профилактических целях определенные противовирусные средства.
Источник
Пневмония (или воспаление легких) — острое респираторное инфекционное заболевание, вызывающее поражение легочной ткани. Основные ее симптомы — кашель (сухой или с мокротой), повышение температуры тела до 39 градусов, одышка, боли в грудной клетке со стороны поражения, повышенная потливость и общая слабость.
Однако, как было выявлено при новой инфекции COVID-19, больной какое-то время может не чувствовать ухудшения состояния и не жаловаться на повышение температуры. В некоторых случаях врачи обнаруживали пневмонию на поздних сроках, когда уже появлялись признаки дыхательной недостаточности.
Медики отмечают, что так называемая бессимптомная пневмония отличается скрытым протеканием и представляет собой достаточно серьезное заболевание, которое трудно диагностировать. Однако совершенно бессимптомным это заболевание назвать нельзя.
Как заподозрить бессимптомную пневмонию?
В случае с бессимптомной, или скрытой, пневмонией у больного вместо кашля и высокой температуры может наблюдаться снижение настроения, быстрая утомляемость и одышка. Также у человека наблюдается учащенное дыхание и проблемы с возможностью вдохнуть — нехватка воздуха. У заболевшего может измениться цвет кожных покровов — лицо становится бледным из-за нехватки кислорода. Еще одним признаком является ощущение высокой температуры при ее малых показателях.
Согласно клиническим рекомендациям Минздрава РФ, подозрение на пневмонию должно возникать при наличии у больного лихорадки в сочетании с жалобами на острый кашель, одышку, отделение мокроты и/или боль в грудной клетке, связанную с дыханием или кашлем. Пациенты часто жалуются на немотивированную слабость, утомляемость, ознобы, сильное потоотделение по ночам. Развитию пневмонии могут предшествовать симптомы поражения верхних дыхательных путей (боли в горле, насморк и др.).

У лиц пожилого возраста характерные для пневмонии жалобы могут отсутствовать. В клинической картине заболевания могут быть такие симптомы, как сонливость или беспокойство, спутанность сознания, анорексия, тошнота, рвота. Нередко пневмония у данной категории пациентов «дебютирует» симптомами декомпенсации хронических сопутствующих заболеваний (сахарного диабета, хронической сердечной недостаточности и др.). Скрытая пневмония может наблюдаться у больных с ослабленным иммунитетом.
Какие анализы и обследования следует сделать при подозрении на пневмонию?
Диагностический алгоритм при подозрении на пневмонию включает сбор анамнеза, оценку жалоб, физическое обследование, комплекс лабораторных и инструментальных исследований, объем которых определяется тяжестью течения заболевания, а также наличием и характером осложнений, сопутствующими заболеваниями.
Амбулаторным больным с подозрением на пневмонию назначают общий анализ крови (при пневмонии будет отмечаться повышенное число лейкоцитов, увеличение количества палочкоядерных нейтрофилов и СОЭ), пульсоксиметрию (диагностическая процедура, позволяющая определить насыщение крови кислородом) и обзорную рентгенографию органов грудной полости в прямой и боковой проекциях. Пневмонию не всегда удается обнаружить обычной рентгенографией легких, поэтому пациентам с подозрением на воспаление легких врачи могут проводить рентгеновскую компьютерную томографию (КТ). У госпитализированных пациентов спектр рекомендованных исследований дополнительно включает биохимический анализ крови и электрокардиографию.

Оставить
комментарий (1)
Источник
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.

 В общей структуре болезней в гинекологической сфере воспаление придатков матки находится на главенствующем месте. Данный патологический процесс в большинстве случаев заставляет посещать специалиста женщин, находящихся в репродуктивном возрасте (от 18 до 45 лет). Довольно часто воспаление придатков матки протекает вместе с эндометритом, вследствие чего возможно возникновение таких серьезных негативных последствий для здоровья, как бесплодие и невынашивание беременности.
В общей структуре болезней в гинекологической сфере воспаление придатков матки находится на главенствующем месте. Данный патологический процесс в большинстве случаев заставляет посещать специалиста женщин, находящихся в репродуктивном возрасте (от 18 до 45 лет). Довольно часто воспаление придатков матки протекает вместе с эндометритом, вследствие чего возможно возникновение таких серьезных негативных последствий для здоровья, как бесплодие и невынашивание беременности.
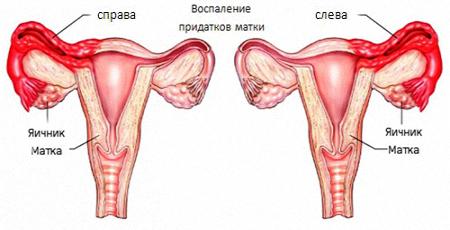
Воспаление придатков у женщин – что это за заболевание
Маточные трубы и яичники именуются также придатками матки. Фаллопиевы трубы являются узкими длинными тяжами (примерно 10 сантиметров в длину), отходящими от углов матки, в районе загнутого участка которых располагаются яичники. Они локализуются с каждой стороны по одному и прикрепляются к стенкам брюшины посредством брыжейки. Питание органов малого таза осуществляется с помощью сосудов и нервов, проходящих в брыжейке.
Воспаление придатков характеризуется воспалительным процессом, который происходит в малом тазу и локализуется в маточных трубах и яичниках. Виной тому становится жизнедеятельность бактерий и вирусов в результате их проникновения в придатки, а главным способствующим фактором является ослабление местного и общего иммунитета вследствие переохлаждения организма. Признаки данной патологии разнообразны, они могут проявляться скудными выделениями из влагалища, болевыми ощущениями тянущего характера внизу живота, нарушениями менструального цикла, симптоматикой острых воспалительных заболеваний.
Возможно возникновение воспалительного процесса в яичниках, такое заболевание имеет название оофорит, а также в маточных трубах – сальпингит. Если придатки матки поражаются одновременно, а это происходит в подавляющем большинстве случаев, возникает сальпингоофорит, который также именуется как аднексит. В основном им страдают пациентки в возрасте от 18 до 45 лет, в подростковом периоде и во время менопаузы воспаление придатков у женщин появляется крайне редко.
Согласно статистической информации Национального руководства по гинекологии, до 60% женщин хотя бы единожды обнаруживали у себя симптомы воспаления придатков и обращались к специалисту; примерно 20% пациенток, перенесших данное заболевание, впоследствии поставлен диагноз бесплодие; у 5% проявились осложнения гнойного характера, которые требуют оперативного вмешательства; чтобы вылечить сальпингоофорит, каждая вторая пациентка вынуждена находиться в стационаре; воспаление придатков увеличивает риск развития внематочной беременности до пяти раз.
Сальпингоофорит относится к обширной группе воспалительных заболеваний органов малого таза, куда также входят эндометрит (воспалительный процесс во внутреннем слизистом слое матки), миометрит (воспаление мышечного шара влагалища), пельвиоперитонит (локальный инфекционно-воспалительный процесс серозного покрова малого таза).
Корректный диагноз может быть поставлен только после проведения всесторонней диагностики. Обследование должно включать инструментальные, лабораторные, дифференциальные методики.
Причины воспаления придатков
Сальпингоофорит является инфекционным заболеванием. Чаще всего во время проведения обследования обнаруживаются микроорганизмы, представляющие условно-патогенную флору. При наличии иммунодефицитных состояний возбудителями заболевания нередко являются грибы (и грибы рода Candida в том числе).
Возможными виновниками воспаления придатков можно назвать:
трихомонады;
дрожжеподобные грибы;
золотистый стафилококк и эпидермальный стафилококк;
гонококки;
стрептококки;
хламидии;
энтеробактерии (к которым относится кишечная палочка);
микоплазмы, уреаплазмы;
бактероиды.
Определить, что послужило причиной возникновения сальпингоофорита, возможно только осуществив всесторонне обследование. Как правило, обнаруживается инфекция смешанного типа.
Факторами, провоцирующими появление аднексита, становятся:
пренебрежение нормами личной гигиены;
излишне активная половая жизнь, постоянная смена партнеров и как следствие – возникновение инфекций, передающихся половым путем;
искусственное прерывание беременности;
осложненная родовая деятельность;
применение внутриматочных противозачаточных средств;
хирургические манипуляции в полости матки, производимые в диагностических и лечебных целях.
Зачастую происходит «переброс» воспалительного процесса из шейки матки и влагалища на придатки и его распространение на все органы малого таза. Инфекция активно развивается вследствие запоздалого начала лечения, а также если терапия была выбрана специалистом неправильно. Следует отметить, что риск возникновения сальпингоофорита значительно повышается у пациенток, имеющих иммунодефицит.
Признаки воспаления придатков
В ходе развития воспалительного процесса происходит утолщение и увеличение в размерах придатков матки. Довольно быстро нарушается проходимость маточных труб вследствие образования спаек, также там возникает накопление воспалительного секрета и образование гидросальпинкса и пиосальпинкса (появление гнойной жидкости в трубах). Возможно соединение пораженных маточных труб с листками тазовой брюшины и находящимися вблизи петлями толстого кишечника. В малом тазу может появиться свободная жидкость.
Острое воспаление придатков матки характеризуется такими признаками, как возникновение сильных болевых ощущений внизу живота, лихорадки, проявление дисфункциональности процесса опорожнения мочевого пузыря. Если лечение будет начато вовремя, пациентка вполне может рассчитывать на благоприятный исход и полное выздоровление. В случае отсутствия должной терапии заболевание перейдет в хроническую форму.
Хроническое воспаление придатков проявляется следующей симптоматикой:
наличие тянущих болей внизу живота умеренного характера;
болевые ощущения в области паха и поясницы;
болезненные ощущения в процессе интимной близости;
нарушение процесса опорожнения мочевого пузыря;
сбои в менструальном цикле – нерегулярные месячные, наличие кровянистых выделений между ними;
недомогание, общая слабость организма.
Для хронической формы сальпингоофорита не характерно повышение температуры. Течение болезни может продолжаться несколько лет, обострения будут сменяться ремиссиями. При остром воспалении придатков матки пациентка ощущает усиление болевых ощущений внизу живота, появляется лихорадка. В момент обострения заболевания лечение осуществляется в стационаре.
В течение длительного периода времени хронический сальпингоофорит может не проявляться клиническими симптомами. Единственное, на что может обратить внимание женщина – невозможность забеременеть долгое время. Зачастую хроническое воспаление придатков обнаруживается случайным образом во время диагностических исследований при подозрении на иные заболевания.
Возможные осложнения
Если лечением сальпингоофорита не заниматься, велик риск возникновения ряда осложнений.
Тубоовариальное образование
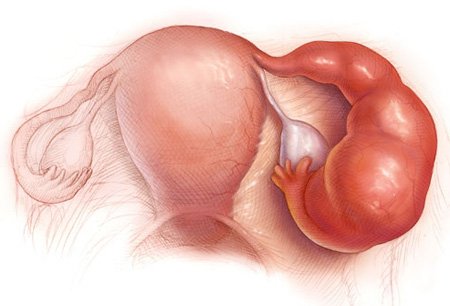 Это воспаление придатков на второй стадии развития, вследствие чего происходит образование опухоли, спаек между яичниками, маточной трубой и близлежащими органами. Также нередко диагностируются острый гнойный сальпингит (нагноение маточной трубы), гнойный тубоовариальный абсцесс (гнойное расплавление тканей маточной трубы и яичника с образованием единой полости, окруженной пиогенной капсулой).
Это воспаление придатков на второй стадии развития, вследствие чего происходит образование опухоли, спаек между яичниками, маточной трубой и близлежащими органами. Также нередко диагностируются острый гнойный сальпингит (нагноение маточной трубы), гнойный тубоовариальный абсцесс (гнойное расплавление тканей маточной трубы и яичника с образованием единой полости, окруженной пиогенной капсулой).
Развитие гнойных осложнений несет резко ухудшение самочувствия и состояния организма пациентки. Температура тела растет, возникают резкие сильные болевые ощущения внизу живота либо на той стороне, где произошло поражение. Из влагалища начинает обильно выделяться гной. Выраженная интоксикация может спровоцировать появление диареи. При наличии гнойного образования в полости малого таза промедление в начале лечения может привести к самым негативным последствиям, самолечение невозможно. Показана экстренная госпитализация в гинекологический стационар. Терапия осуществляется посредством хирургического вмешательства.
Пельвиоперитонит
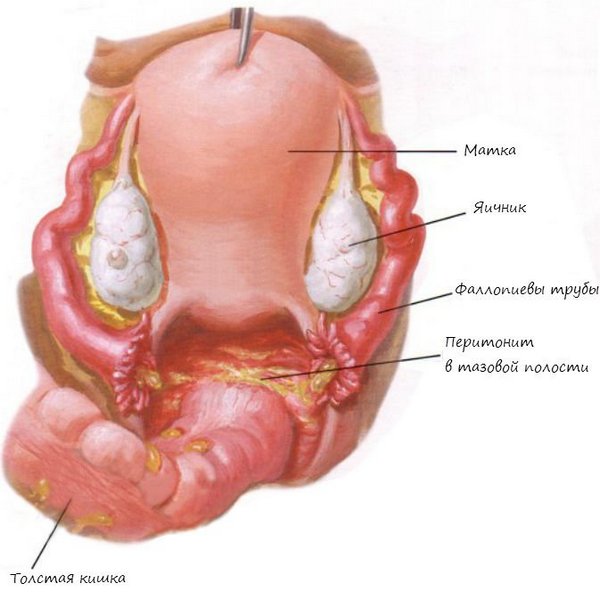 Это воспалительный процесс, развитие которого происходит в тазовой брюшине на фоне протекающих инфекционных процессов. В большинстве случаев пельвиоперитонит возникает как следствие воспалительного процесса матки или ее придатков, иногда может быть результатом родовой деятельности, протекавшей с осложнением. Воспаление провоцируется действием таких возбудителей, как стафилококки, хламидии, кишечная палочка, гонококки, вирусы. Данная патология также может появиться как побочное явление после оперативного вмешательства либо установки внутриматочной спирали.
Это воспалительный процесс, развитие которого происходит в тазовой брюшине на фоне протекающих инфекционных процессов. В большинстве случаев пельвиоперитонит возникает как следствие воспалительного процесса матки или ее придатков, иногда может быть результатом родовой деятельности, протекавшей с осложнением. Воспаление провоцируется действием таких возбудителей, как стафилококки, хламидии, кишечная палочка, гонококки, вирусы. Данная патология также может появиться как побочное явление после оперативного вмешательства либо установки внутриматочной спирали.
Признаки пельвиоперитонита:
резкие сильные болевые ощущения внизу живота;
повышение температуры тела до 39-40 градусов;
чувство озноба;
частое сердцебиение;
чувство сухости во рту;
тошнота, рвота (может случиться один раз);
вздутие живота;
покраснение кожных покровов;
болевые ощущения в процессе дефекации и мочеиспускания.
В случае неоказания своевременной медицинской помощи возможно распространение воспалительного процесса за границы таза и развитие перитонита (воспаление париетального и висцерального листков брюшины) и сепсиса (системная воспалительная реакция в ответ на местный инфекционный процесс, также его называют заражение крови).
Внематочная беременность
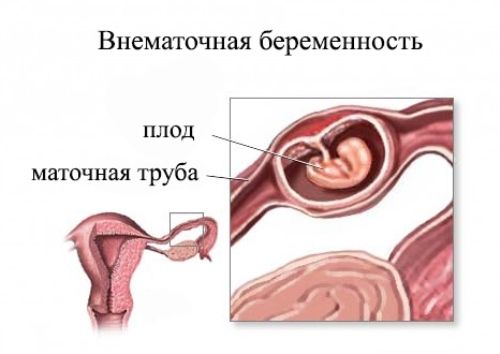 Осложнение беременности, при котором прикрепление оплодотворенной яйцеклетки происходит вне полости матки вследствие наличия спаек в маточных трубах в результате локализации там воспалительного процесса. За редким исключением, внематочная беременность нежизнеспособна и зачастую опасна для жизни и здоровья женщины из-за обильного внутреннего кровотечения, которое начинается после разрыва маточной трубы или выкидыша (обычно происходит на сроке беременности от 6 до 9 недель). Внематочная беременность – это состояние, требующее оказания срочной медицинской помощи, в противном случае оно может привести к летальному исходу.
Осложнение беременности, при котором прикрепление оплодотворенной яйцеклетки происходит вне полости матки вследствие наличия спаек в маточных трубах в результате локализации там воспалительного процесса. За редким исключением, внематочная беременность нежизнеспособна и зачастую опасна для жизни и здоровья женщины из-за обильного внутреннего кровотечения, которое начинается после разрыва маточной трубы или выкидыша (обычно происходит на сроке беременности от 6 до 9 недель). Внематочная беременность – это состояние, требующее оказания срочной медицинской помощи, в противном случае оно может привести к летальному исходу.
Бесплодие
В результате выраженного спаечного процесса в фаллопиевых трубах данный орган становится непроходимым, вследствие чего встреча сперматозоида и яйцеклетки не происходит, беременность не наступает. Если диагностирована полная непроходимость маточных труб, зачатие возможно только с помощью экстракорпорального оплодотворения (метода ЭКО).
Диагностические процедуры
При подозрении на воспаление придатков у женщин осуществляется гинекологический осмотр. Врач проводит опрос пациентки, принимая во внимание наличие внутриматочной спирали, количество прерываний беременности, осложненную родовую деятельность, число половых партнеров, общее состояние здоровья и жалобы. В ходе осмотра на кресле выявляются увеличенные болезненные придатки матки с одной или двух сторон.
Для лабораторных исследований назначаются общие анализы крови и мочи – для оценки общего состояния организма и работы внутренних органов, бактериологический посев на флору и микроскопическое исследование мазка, взятого из влагалища, цервикального канала и уретры с целью определения возбудителей заболевания и их концентрации. Такая информация может помочь произвести оценку степени воспалительного процесса в малом тазу. При обнаружении инфекций, передающихся половым путем, лечение необходимо проводить обоим партнерам. Если этого не делать, велик риск рецидива болезни.
Ультразвуковое исследование органов малого таза позволяет обнаружить признаки воспалительного процесса – увеличение размера фаллопиевых труб и яичников, присутствие спаек, наличие свободной жидкости в полости малого таза. УЗИ, проводимое через влагалище (трансвагинальное), дает возможность врачу вовремя увидеть гнойные осложнения, пельвиоперитонит и не принять сальпингоофорит за опухоль яичников.
Также возможно применение инструментальных методов диагностики – диагностической лапароскопии для выявления гнойных образований и спаек в маточных трубах, гистеросальпингографии(рентгенографическое исследование матки с помощью контраста) с целью обнаружения патологических изменений фаллопиевых труб и оценки их проходимости.
Лечение сальпингоофорита
Лечение воспаления придатков у женщин проводится в соответствии с тяжестью и формой заболевания, наличием осложнений. Выбор терапии осуществляется только после проведения комплексного обследования пациентки. Если лечение сальпингоофорита решено проводить медикаментозно, назначаются антибиотические средства широкого спектра действия – макролиды, цефалоспорины и прочие. Какой препарат будет использоваться, решается в зависимости от обнаруженного возбудителя заболевания и его чувствительности. Обычно курс лечения продолжается до десяти дней. Сначала антибиотики вводятся внутривенно или внутримышечно, потом возможно использование препаратов в таблетках. Также при сильной боли назначаются анальгетики, при лихорадке – жаропонижающие и дезинтоксикационные средства. Восстановить микрофлору влагалища помогают пробиотики, устранить воспалительный процесс в половых путях – местные антисептики, противовоспалительные препараты. Когда курс лечения подходит к концу, из цервикального канала пациентки контрольно осуществляется взятие бакпосева.
После того, как острый воспалительный процесс затихает, возможно начало немедикаментозной терапии, например, физио – назначение электрофореза, магнитотерапии, УВЧ. Направление пациентки на санаторно-курортное лечение тоже может быть эффективным.
Также возможен вариант лечения посредством оперативного вмешательства. Показаниями к нему являются бесполезность консервативных методов, наличие гнойных осложнений, желание зачать ребенка на фоне непроходимости фаллопиевых труб и спаечного процесса. Чаще всего проводится лапароскопическая операция посредством проколов в брюшной стенке, в ходе которой специалист производит удаление гнойных образований, рассечение спаек и обработку антисептическими средствами полости малого таза. При серьезных случаях возможно удаление пораженных придатков матки с последующей заместительной гормональной терапией.
Профилактика
В качестве профилактики воспаления придатков рекомендуется:
отказаться от ведения беспорядочной половой жизни и не забывать о том, что частая смена партнеров может привести к наличию инфекций, передающихся половым путем;
использовать надежные средства контрацепции с непостоянными партнерами – в частности, презерватив;
не пренебрегать регулярными профилактическими осмотрами у гинеколога;
своевременно осуществлять лечение воспалительных процессов шейки матки и влагалища;
при появлении скудных выделений из влагалища, болевых ощущений тянущего характера внизу живота, нарушений менструального цикла незамедлительно обращаться к врачу;
заниматься укреплением иммунитета, придерживаться принципов здорового образа жизни, сбалансированно питаться, соблюдать режим труда и отдыха, уделять время прогулкам на свежем воздухе, не злоупотреблять алкогольными напитками и никотином, избегать переохлаждений и стрессов.
Источник
